Катаракта операция реабилитация видео
Операция по замене хрусталика глаза
Операция по замене хрусталика глаза – это единственный эффективный способ, к которому прибегают при лечении катаракты. Большинство мировых современных клиник проводят замену хрусталика с помощью метода ультразвуковой факоэмульсификации. В наше время такая операция – это золотой стандарт хирургии катаракты. Рассмотрим детальнее, как происходит операция по замене хрусталика, и какие ее преимущества.
Этапы проведения операции по технологии факоэмульсификации:
1. 1. Самогерметизирующийся разрез.
2. 2. Вырезание передней стенки хрусталика больного глаза.
3. 3. Применение ультразвука для разрушения ядра хрусталика.
4. 4. Аспирация масс хрусталика.
5. 5. Собственно операция, имплантация интраокулярной линзы.
Стоит отдельно отметить, что подобные операции без проблем переносятся даже лицами пожилого возраста. Ограничений в послеоперационный период минимум, а зрительные функции восстанавливаются стабильно.
Преимущества операции с применением технологии факоэмульсификации:
- Подобная замена хрусталика глаза является безболезненной, безопасной и выполняется под местным обезболиванием.
- Такую операцию можно без проблем проводить даже при минимальных зрительных неудобствах.
- При операции не нужно накладывать швы, так как замена хрусталика происходит через микроразрез.
- Операция с помощью лазера методом факоэмульсификации может быть сделана даже при начальном этапе катаракты.
- При замене хрусталика глаза можно совершить имплантацию гибких интраокулярных линз.
- Также важными преимуществами операции по замене хрусталика являются недлительный период реабилитации, короткий послеоперационный период и незначительное число ограничений после проведенной операции.
- Уже в короткие сроки после замены хрусталика у пациента будет наблюдаться повышение остроты зрения.
- Нет необходимости удалять швы через полгода после операции.
В заключение стоит сказать, что неверным является мнение людей, что нужно ждать, пока катаракта созреет, и не делать операцию.
Статьи из этой рубрики:
РЧ-абляция сердца: особенности, подготовка, процедура, восстановление после
Оперативное вмешательство в случае заболеваний сердца нередко имеет своей целью не только повышение качества жизни пациента, но и ее спасение. Это относится, в частности, и к такой востребованной в кардиохирургии процедуре, как радиочастотная абляция сердца.
Решение о необходимости проведения операции на основе данных диагностического обследования принимает кардиолог или кардиохирург. Он определяет тип предстоящей операции на сердце и сценарий последующего послеоперационного восстановления.
Типы операций на сердце
В последнее время все большую популярность наряду с операциями на открытом сердце приобретают методы малоинвазивной хирургии, основанные на приемах лапароскопии и катетеризации:
Операции на открытом сердце
Наряду с медикаментозной терапией некоторые заболевания сердечно-сосудистой системы в определенный момент могут потребовать и прямого хирургического вмешательства, которое осуществляется путем открытия грудной клетки, непосредственного обнажения сердца и принудительной его остановки (при этом кровообращение в организме пациента поддерживается с помощью аппарата искусственного кровообращения «сердце – легкие»).
Подобная остановка сердца производится, к примеру, с целью пересадки сердца, замены клапана, устранения врожденных дефектов сердца и кровеносных сосудов, шунтирования и др. После успешного проведения операции сердце снова «запускается» – восстанавливается его нормальная деятельность.
Операция коронарного шунтирования сердца
В случае атеросклероза коронарных артерий больному может быть назначено аорто-коронарное обходное шунтирование (АКШ). Утолщение и сужение артерий из-за отложений холестерина, кальция, отмерших клеток и пр. на их стенках грозит пациенту инфарктом. инсультом и др. и не всегда «раскупорка» артерий путем катетеризации или имплантации стента (расширителя сосуда) решает возникшую медицинскую проблему.
На сегодняшний день существует несколько способов шунтирования: традиционный – с открытием грудины и принудительной остановкой сердца, и новые, выполняемые на бьющемся сердце, – методики OPCAB и MIDCAB. В результате операции шунтирования с помощью системы шунтов хирургом создается дополнительный путь в обход пораженного участка сосуда.
Операция по замене клапанов сердца
Четыре сердечных клапана (трикуспидальный, митральный, аортальный и пульмональный), поддерживающих правильное направление кровотока, т. е. от левого желудочка – к аорте, в силу разных причин (врожденный порок сердца. различные инфекции или травмы, артрит, слабость тканей, кальцификация и др.) могут с годами изнашиваться раньше времени. В итоге работа сердца нарушаются, что и приводит к необходимости операции по коррекции или замене клапанов, дабы избежать сердечной недостаточности и возможного летального исхода.
Чаще всего данный тип операции не требует открытия грудной клетки. Хирурги могут получить доступ к клапанам путем торакотомии – срединного рассечения грудины, однако все большую популярность приобретает хирургическая лапароскопия – операция с произведением небольшого разреза (0,5—1,5 см) между ребрами на груди. Получая, таким образом, прямой доступ к сердцу, хирург посредством камеры и специальных инструментов корректирует работу клапана или осуществляет его замену на другой – биологический или механический – клапан, восстанавливая нормальный кровоток.
Операция на аорте
Являясь в организме человека крупнейшим кровеносным сосудом (около 3 см в диаметре), аорта отвечает за доставку крови ко всем органам. В случае некоторых ее патологий (аневризма. т. е. расширение, расслоение или разрыв аорты), угрожающих больному летальным исходом, ему может быть назначена инвазивная операция по замене пораженного участка на синтетическую трубку из лавсана.
Подобная операция предполагает открытие грудной клетки, подключение к аппарату «сердце – легкие», резекцию поврежденного участка аорты и замену его на лавсановый имплантат.
Хирургическое лечение фибрилляции предсердий
Фибрилляцией предсердий (ФП) в медицинской терминологии называется нарушение ритма сердца (мерцательная аритмия). Оно может быть спровоцировано повышенным количеством электрических контуров в предсердиях, которые приводят к беспорядочным сокращениям желудочков сердца и к недостаточности эффективного сокращения предсердий. Это, в свою очередь, становится причиной образования сгустков крови в предсердиях, что может в итоге привести к закупорке сосудов головного мозга и смерти пациента.
Среди основных методов лечения при мерцательной аритмии на сегодняшний день – медикаментозная терапия, катетеризация, а также хирургическая лабиринтная методика (Maze) – довольно сложная и потому не очень популярная среди кардиохирургов.
«Новым словом» в лечении мерцательной аритмии стала радиочастотная абляция сердца (РЧА) – малоинвазивная операция путем небольших проколов, осуществляемая с применением последних компьютерных технологий и в условиях постоянного рентгеновского контроля.
Видео: специалист об операциях на сердце и аритмиях
Виды абляции сердца
Нормальный сердечный ритм восстанавливается при абляции путем прижигания небольшого участка сердца с помощью разнообразных физических факторов и через создание, таким образом, АВ-блокады: т. к. в результате прижигания этот участок блокирует проведение импульса, а функционирование тканей сердечной мышцы, прилегающих к полученному рубцу, не нарушается, тахикардия прекращается.
Данная методика стала активно применяться в хирургии еще в 80-е годы, а уже в 90-е был впервые применен метод радиочастотной абляции.
Современная кардиохирургия «вооружена» несколькими видами абляции.
Радиочастотная абляция сердца
Выполняется с применением комбинированной анестезии и представляет собой следующую последовательность действий: после произведения местной и внутривенной анестезии через один из сосудов к сердцу больного подводится катетер (потому данная хирургическая процедура еще носит название «катетерная абляция»).
Далее следует, во-первых, установка эндокардиальных зондов-электродов (они будут осуществлять постоянную кардиостимуляцию, а также временную стимуляции правого желудочка), а во-вторых, установка в переднесептальной зоне правого предсердия абляционного электрода. Следующий этап операции – диагностика деятельности пучка Гиса путем многократной перестановки электродов и последующее высокочастотное воздействие с помощью высокой температуры, равной 40—60°С, – с целью деструкции очага, генерирующего патологические электрические импульсы, приводящие к тахикардии.
Полученная полная искусственная АВ-блокада требует поддержания сердечного ритма путем временного стимулирования правого желудочка – с применением упомянутых выше эндокардиальных электродов. Если полученный эффект характеризуется стабильностью, РЧ-абляция завершается вживлением постоянного водителя ритма – если есть такая необходимость.
После абляции: хаотичные импульсы, провоцирующие аритмию, не могут попадать в полость предсердия
Все этапы операции, длящейся от 1,5 до 6 часов, проходят под постоянным контролем необходимого электрофизиологического оборудования и рентгентелевидения.
Подобная деструкция патологического очага может осуществляться также путем прочих физических воздействий, в соответствии с чем выделяют и другие виды абляции:
- Лазерная абляция.
- Ультразвуковая абляция.
- Криодеструкция, т. е. абляция с применением низких температур.
Однако на данный момент применение высокочастотной электрической энергии для создания АВ-блокады при тахикардии признано наиболее безопасным и в то же время самым эффективным методом. Именно поэтому катетерная хирургическая абляция остается наиболее «популярной» разновидностью абляции сердца.
Подготовка к РЧ-абляции сердца
Подготовка к данной операции заключается в проведении электрофизиологического исследования (ЭФИ) сердца. Необходимость РЧА у конкретного пациента констатируется его лечащим врачом на основании истории заболевания и данных таких диагностических методов, как:
- Электрокардиография (ЭКГ) – популярный метод электрофизиологической инструментальной диагностики, основанный на регистрации и исследовании электрических полей, которые образуются при работе сердца;
- Длительная регистрация ЭКГ – электрофизиологическая диагностика, суть которой заключается в непрерывном регистрировании электрокардиограммы на протяжении минимум 24 часов.
После регистрации с помощью ЭКГ приступа тахикардии пациент госпитализируется в стационар для прохождения полного курса обследования и сдачи перечня необходимых анализов, на основе которых ему может быть назначена радиочастотная абляция сердца:
- Лабораторные анализы крови (биохимический анализ, исследование гормонального фона, определение уровня липидов, электролитов и т. п.);
- Стресс-тест, эхокардиография ;
- Ультразвуковое исследование сердца (УЗИ);
- Магнитно-резонансная томография (МРТ).
Непосредственно перед операцией пациент прекращает прием пищи и воды за 8—12 часов. Это касается и многих медикаментов.
Показания к применению радиочастотной абляции
Показаниями к проведению РЧ-абляции являются нарушения сердечного ритма, которые уже невозможно скорректировать медикаментозно :
- Мерцательная аритмия предсердий.
- Желудочковая и наджелудочковая тахикардия .
- Синдром Вольф-Паркинсона-Уайта, или синдром WPW.
- Сердечная недостаточность.
- Кардиомегалия.
- Пароксизмальные тахикардии.
- Снижение фракции выброса.
Наряду с показаниями к РЧА, абляция имеет и перечень противопоказаний :
- Тяжелое общее самочувствие больного.
- Острые инфекционные заболевания.
- Тяжелые заболевания дыхательной системы и (или) почек.
- Эндокардит – воспаление внутренней оболочки сердца.
- Нестабильная стенокардия в течение 4 недель.
- Острый инфаркт миокарда.
- Сердечная недостаточность у пациента в стадии декомпенсации.
- Тяжелая артериальная гипертензия .
- Аневризма левого желудочка с тромбом.
- Наличие тромбов в полостях сердца.
- Гипокалиемия и прочие проявления электролитного дисбаланса в крови.
- Анемия. т. е. патология клеточного состава крови.
- Аллергическая реакция, вызванная рентгенконтрастным веществом.
- Йодонепереносимость и другие.
Реабилитационный период после РЧА
Осложнения после РЧА сердца крайне редки: вероятность негативных последствий абляции не превышает 1%. Потому РЧА причисляется к категории операций с малой степенью риска. Однако для профилактики осложнений существует ряд специальных мер, принимаемых на каждом из этапов обнаружения и лечения тахикардии.
Среди рисков, связанных с РЧА, – следующие вероятные осложнения:
- Кровотечение в области внедрения катетера.
- Нарушение целостности кровеносных сосудов при продвижении катетера.
- Случайное нарушение целостности тканей сердечной мышцы в момент абляции.
- Сбои в работе электрической системы сердца, усугубляющие нарушение сердечного ритма и требующие имплантации кардиостимулятора.
- Формирование тромбов и распространение их по кровеносным сосудам, угрожающее летальным исходом.
- Стеноз легочных вен, т. е. сужение их просвета.
- Повреждение почек красителем, применяемым при РЧА.
Риск подобных осложнений повышается в тех случаях, когда пациент является диабетиком, если у него нарушена свертываемость крови, а также если он преодолел 75-летний возрастной порог.
В послеоперационный период пациент некоторое время наблюдается у врача, который осуществляет контроль его общего состояния.
Непосредственно после операции прооперированный может испытывать некоторый дискомфорт, связанный с ощущением давления в месте хирургического разреза. Однако подобное состояние редко длится более 25—30 мин. Если же это ощущение сохраняется или усугубляется, пациент должен обязательно информировать об этом врача.
В целом реабилитация после РЧА длится несколько месяцев, в течение которых пациенту может быть назначен прием антиаритмических препаратов (к примеру, «Пропафенон», «Пропанорм» и др.), в том числе и тех, которые больной принимал до абляции. Постельный режим с контролем сердечного ритма и артериального давления показан больному лишь в самые первые сутки после операции, в течение которых происходит быстрое восстановление и стабилизация нормального общего самочувствия пациента. Необходимость же повторной РЧА, как показывает практика, у прооперированных пациентов возникает крайне редко, особенно если пациент пересмотрит свой привычный образ жизни:
- Ограничит потребление напитков с алкоголем и кофеином;
- Снизит объем соли в своем рационе;
- Станет придерживаться соответствующей диеты;
- Выберет оптимальный режим физической активности;
- Бросит курить и откажется от других вредных привычек.
Таким образом, можно с уверенностью говорить о следующих несомненных плюсах радиочастотной абляции сердца в сравнении с традиционными инвазивными операциями на сердце:
- Малая инвазивность, исключающая необходимость значительных разрезов.
- Легкая переносимость операции пациентом, целостность организма и работа системы кровообращения которого существенно не нарушаются.
- Сокращение периода послеоперационной реабилитации – до 2—7 дней.
- Косметический эффект – отсутствие каких-либо значительных шрамов после прокола кожи для введения катетеров.
- Безболезненность восстановления в послеоперационный период, что исключает необходимость приема обезболивающих препаратов.
Эти преимущества – главные аргументы в пользу стоимости РЧА: цена операции может колебаться в пределах от 12 000 до 100 000 российских рублей – в зависимости от ее сложности.
Видео: репортаж с операции на сердце с применением РЧА
Восстановление после операции паховой грыжи
Содержание
Период реабилитации после удаления паховой грыжи может пройти абсолютно безболезненно, если выполнять все предписания врача. После любой операции, независимо от болезни или рода осложнения, наступает процесс, который в медицине называется реабилитация. В разных ситуациях – это разные периоды и временные рамки. Очень многое зависит и от возраста человека, его телосложения, способа жизни и прочих факторах.
Более активный по жизни человек легче адаптируется после операции, не так сильно будет мучиться от боли и быстрее вернется к прежней жизни. Это же касается и молодых людей.
Напротив же, зрелая личность или человек, у которого в жизни было мало спорта до операции, пройдет более длительный послеоперационный период, а восстановление сил и других жизненных факторов будет более замедленным.
Это касается и восстановительного периода после операции по удалению паховой грыжи. Во многом реабилитация человека в такой период зависит от способа оперирования, который был избран хирургами. Разные подходы к хирургии паховой грыжи имеют свои плюсы и минусы в послеоперационный период.
Что может случиться после операции?
Любая операция – это разрушение целостности соединительных тканей и проникновение в организм человека. Организм при этом может повести себя по-разному. С одной стороны, может произойти очень кратковременная реабилитация, когда человек быстро возвращается в норму. Этому способствуют разные факторы, подробнее о которых расскажет лечащий врач.
Но бывают случаи, когда после операции возникают разного рода осложнения, боли и непредвиденные обстоятельства. Виной этому может быть, как инфекция, которая попала в организм в период заживания шва и раны, так и несоблюдение пациентом всех необходимых рекомендаций в послеоперационный период.
Как и при любой другой хирургии, после операции по удалению паховой грыжи возможно нагноения шва. Это вызывает боли и повышение температуры в пораженном участке.
Также, среди распространенных осложнений – это рецидив болезни. Шанс появления рецидива значительно уменьшается, если способ операции был подобран оптимально к человеку и степени развития его паховой грыжи.
Если произошло нагноение раны, длительность реабилитации после перенесенных манипуляций повышается. Также возрастает и возможность рецидива паховой грыжи. Пациенту необходимо будет тщательно посещать врача для перевязок раны, чтобы избежать подобных проблем.
Длительность реабилитационного периода
Восстановление после хирургического вмешательства прямо пропорционально зависит от способа выбранной анестезии.
Если пациенту был сделан местный наркоз, то и период после хирургических манипуляций, когда организм восстанавливается, будет значительно меньшим. Уже через несколько часов пациент может покинуть стационар. Но в обязательном порядке человеку необходимо будет посещать перевязки.
Если же метод оперирования требовал общего наркоза, восстановление организма может затянуться на день или два. Как правило, пациента отправляют домой и выписывают из стационара уже на следующий день, если не было осложнения, а боли не причиняют чрезмерных неудобств.
Амбулаторным периодом после хирургии считается 7-10 дней. Это тот период, когда человеку необходимо будет беречь свои силы, должен преобладать постельный режим, больному будет назначено правильное питание. Также в этот период необходимо посещать врача для консультаций. В таком случае врач сможет оперативно изменить лечение после операции по удалению паховой грыжи, если это будет необходимо, и контролировать степень послеоперационной боли.
Физические упражнения в этот период запрещены, но и откладывать на более длительное время их не стоит. Именно физические упражнения, то есть, укрепление мышечной массы, есть частью восстановительного периода и помогает избежать рецидива болезни в будущем.
Как проходит реабилитационный период
Как уже говорилось, в зависимости от выбранного наркоза, будет отличаться и способ реабилитации. Как правило, уже часа через четыре больной уже сможет самостоятельно передвигаться. При этом пациент может чувствовать ноющие и режущие боли в зоне живота и около шва. Такие боли проходят достаточно быстро – они могут полностью исчезнуть через несколько часов или дней.
Хирургию паховой грыжи чаще всего проводят утром. Вечером совершается первая смена повязки. При этом из раны могут наблюдаться выделения, что считается нормальным.
Перевязки совершаются ежедневно в амбулаторном периоде после удаления паховой грыжи. Если случилось нагноение шва, а боли усиливаются, перевязки могут делать и дольше.
Это же касается и физической нагрузки. Приблизительно две-три недели ее необходимо полностью избегать. Человеку допустимо поднимать тяжести исключительно до пяти килограмм.
Врачи могут предписать носить специальный бандаж. Но такая мера предосторожности не считается обязательной, поскольку современные методы хирургии помогают надежно закрепить место образования паховой грыжи специальными сетчатыми имплантатами. Полезен такой бандаж будет в случае возобновления физической активности или в первый период, когда боли еще не пропали.
Пациенту будет назначена специальная диета. Она составлена таким образом, чтобы не возникали запоры или понос, чтобы кишечник функционировал правильно и не вызывал дискомфорта в кишечнике.
Диета в послеоперационный период
Правильное сбалансированное питание может снизить возможность развития того или иного осложнения паховой грыжи после операции.
Пищу нужно употреблять небольшими порциями, но регулярно. Лучше, если режим будет иметь 4-5 приемов еды в день. Очень важным элементом после операции является белок. Поэтому по назначению врача, еда должна обязательно включать куриное филе, рыбу, гречку, молоко и обезжиренный творог.
Физическая активность
Пару недель послеоперационного периода нужно исключить физическую активность, а до месяца разрешается поднимать вещи, не тяжелее 5 килограмм. Это нужно резко прекратить, если возобновились боли в области живота.
Спустя две недели постепенно можно начинать возвращать в жизнь физическую активность, но тяжести придется также избегать еще примерно полгода. Больному можно поднимать тяжести не раньше, чем пройдет полгода после операции.
Это чревато новым выпиранием и рецидивом прооперированной паховой грыжи. Но врачи и не рекомендуют отлеживаться после операции. Наоборот, человек должен по мере возможности, как можно быстрее начинать двигаться.
Лечение катаракты путем факоэмульсификации
Содержание:
Избавление от катаракты в настоящее время возможно только путем проведения микрохирургических операций. Методика этой процедуры постоянно совершенствуется, обеспечивая безболезненность и малую травматичность лечения, а также быстрое восстановление функциональности органов зрения. Одним из самых современных методов лечения заболевания является факоэмульсификация катаракты.
Методы лечения катаракты
Традиционный метод, используемый несколько десятков лет, экстракапсулярная экстракция. Такая операция проводится только после окончательного созревания катаракты, когда хрусталик становится плотным. Период созревания может длиться до 10 лет. При этом методе делается довольно большой разрез роговицы (11-15 мм), через него удаляется поврежденный хрусталик и производится имплантация искусственной линзы. Видео операций экстракапсулярной экстракции можно посмотреть по ссылке 1.
В качестве материала для изготовления искусственной линзы используется органическое стекло, так что хрусталик имеет жесткую консистенцию. Разрез фиксируется швами. Восстановительный период, во время которого пациент должен значительно ограничивать свою двигательную активность и нагрузки на глаз, длится до 2 месяцев.
К новым методам лечения относится факоэмульсификация. Эта методика обеспечивает дробление хрусталика за счет высокочастотных колебаний специальной иглы (факонаконечника). Такую операцию можно проводить на различных стадиях развития катаракты. Но самым благоприятным моментом является начальная степень. Тогда хрусталик еще не стал жестким, можно удалить его с минимальным операционным повреждением тканей глаза. Видео операций можно посмотреть по ссылке 2.
Факоэмульсификация
В ходе операции делается небольшой разрез (2-3 мм), как показано в видео операций. В результате воздействия ультразвуковых колебаний хрусталик превращается в эмульсию, что позволяет легко удалить его через разрез. Затем через этот же разрез вводится искусственная линза, сделанная из эластичного материала. Искусственный хрусталик подбирается индивидуально. Разрез не требует наложения швов и заживает самостоятельно.
Для защиты глаза в ходе операции применяют специальные вязкие препараты (вискоэластики). Риск осложнений при такой процедуре очень низок и составляет не более 1%. Факоэмульсификация производится с применением местной анестезии и совершенно безболезненна. Она длится 15-20 минут.
Чувствительность и подвижность глаза восстанавливаются за несколько часов. Через 2-3 часа пациент уже может покинуть клинику. После операции нет никаких ограничений на зрительные нагрузки, но в течение месяца физические нагрузки должны быть ограничены: нельзя поднимать груз более 15 кг, заниматься плаванием, выполнять работу, требующую повышенного физического напряжения.
Факоэмульсификация может производиться с применением либо капельной, либо инъекционной анестезии. В первом случае используются обезболивающие препараты, обеспечивающие поверхностную анестезию. Обычно это тетракаин или пропаракаин. Второй вариант использует инъекцию анестетика. В результате глаз теряет болевую чувствительность, а экстраокулярные мышцы блокируются. При такой анестезии достигается лучший контроль над глазом в ходе операции.
Преимущества факоэмульсификации
Факоэмульсификация катаракты обладает существенными преимуществами по сравнению с другими методами:
- Безболезненность.
- Наружная оболочка глаза подвергается незначительному хирургическому воздействию, что видно на видео операций, так что наложения швов не требуется.
- Лечение катаракты возможно в начальной стадии заболевания.
- Зрительные нагрузки в послеоперационный период не ограничиваются.
- Реабилитация глаза после лечения катаракты происходит за короткий период.
- Уровень послеоперационного астигматизма незначителен.
Катаракту можно и нужно лечить на ранних стадиях ее проявления. Регулярное посещение офтальмолога с целью диагностического осмотра позволяет обнаружить начало заболевания. Факоэмульсификация, произведенная в это время, дает наилучшие результаты. Ее стоимость составляет от 50 тыс. рублей. Весь процесс операции можно посмотреть на видео по приведенной ссылке.
Центр восстановления зрения «ПРО-ЗРЕНИЕ»
Если раньше, при возникновении проблемы со зрением, Вы не знали куда обратиться, то теперь сомнений нет! Жителям города Керчь и всем крымчанам открывает свои двери центр восстановления зрения «ПРО-ЗРЕНИЕ».
Центр восстановления зрения "ПРО-ЗРЕНИЕ" – это специализированный медицинский центр лечения и диагностики глазных заболеваний. Здесь Вы можете пройти полное диагностическое обследование, необходимое для определения точного состояния глаз, оптимально подходящей методики лечения, возможности и целесообразности проведения той или иной операции.
Для лечения и диагностики используется новейшее оборудование ведущих производителей, таких как Reichert (США), QUANTEL MEDICAL (Франция), Haag-Streit (Швейцария).
Опытная команда врачей-офтальмологов поможет Вам навсегда забыть о таких болезнях как катаракта, глаукома, заболеваниях сетчатки и зрительного нерва. Особое внимание в центре "ПРО-ЗРЕНИЕ" уделяется больным сахарным диабетом. Здесь им предложат пройти уникальное обследование - флуоресцентная ангиография.
Так же в центре "ПРО-ЗРЕНИЕ" существует терапевтическая база для лечения заболеваний рефракции у детей и взрослых. Пациентам, страдающим близорукостью, предложат ночную рефракционную терапию при помощи линз PARAGON CRT. Paragon CRT – это специально разработанные терапевтические контактные линзы, которые мягко и временно изменяют кривизну поверхности роговицы, пока Вы спите. Эффект, полученный в результате рефракционной терапии, когда Вы снимаете линзу, напоминает результат лазерной коррекции и длится до 76 часов.
Ведущий специалист центра восстановления зрения "ПРО-ЗРЕНИЕ" Максименко Олег Николаевич. Врач-офтальмолог высшей категории, кандидат медицинских наук, член Европейского общества катарактальных и рефракционных хирургов, член немецкого общества офтальмологов, постоянный участник международных конференций Олег Николаевич более 15 лет активно внедряет в широкую клиническую практику инновационные технологии хирургического лечения катаракты, глаукомы, в том числе и разработанные им самим. За это время им было выполнено более 45 000 операций на глазном яблоке – около 35 000 факоэмульсификаций катаракты, свыше 5 000 вмешательств по поводу глаукомы.
В центр восстановления зрения "ПРО-ЗРЕНИЕ" всегда рады Вам помочь и ответить на все вопросы. Еще никогда медицинское обслуживание европейского уровня не было столь доступным!
Центр восстановления зрения "ПРО-ЗРЕНИЕ"
Тел. 6-12-29, 095-022-78-87
ОПЕРАЦИЯ ПО УДАЛЕНИЮ КАТАРАКТЫ 12000 рублей.
телефон для справок 6-12-29, +3 8 095 022-78-87,
+7 978 002-45-16.
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


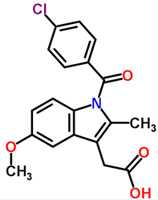 Индометацин
Индометацин  Как лечат глаза в Израиле
Как лечат глаза в Израиле 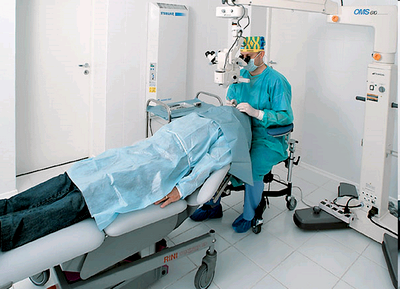 Сколько стоит операция катаракта глаза в москве
Сколько стоит операция катаракта глаза в москве  Как увеличить глаза с помощью макияжа пошагово фото до и после
Как увеличить глаза с помощью макияжа пошагово фото до и после  Диагностика катаракты картинки
Диагностика катаракты картинки  Визин при коньюктивите у детей
Визин при коньюктивите у детей