
Дакриоцистит Краткое описание
Дакриоцистит Краткое описание.
Дакриоцистит новорожденных, зондирование слезного канала. Детское отделение МА "Здоровое поколение"Зондирование слезного канала - это наиболее эффективный метод лечения дакриоцистита новорожденных. ..Врачи нашего медицинского центра успешно проводят зондирование слезного канала. Этот вид лечения помогает эффективно бороться с дакриоциститом новорожденным.. .
http://www.deti-zp.ru/news_1_22.htm – 24 Кб
Сохраненный текст
зондирование слезных каналов | Бесплатная консультация «Офтальмология/Детский офтальмолог»
Полностью натуральный препарат для увеличения потенции. ЗОНДИРОВАНИЕ СЛЕЗНЫХ КАНАЛОВ Задать новый вопрос в консультации «Офтальмология/Детский офтальмолог.. . Зондирование слёзного канала-«за» и «против»
http://www.consmed.ru/detskii-oftalmolog/view/44506/ – 46 Кб
Сохраненный текст – Искать на сайте (всего: 230)
Кто-нибудь делал зондирование слезного канала малышу?
Постоянная ссылка на эту тему Кто-нибудь делал зондирование слезного канала малышу? Форум для пап и мам о беременности и родах » общаемся здесь » Кто-нибудь делал зондирование слезного канала малышу?
http://www.rodim.info/viewtopic.php?id=1611 – 40 Кб
Сохраненный текст – Искать на сайте (всего: 4) Рубрика: Дети
Клиника Лазерной Микрохирургии Глаза :: Просмотр темы - Компрессионное зондирование слезного канала
... личные сообщения Войти и проверить личные сообщения Вход Вход Компрессионное зондирование слезного канала Начать новую тему Ответить на тему ...2008 10:19 am Заголовок сообщения: Компрессионное зондирование слезного канала
http://glazalaser.ru/phpbb/viewtopic.php?t=4197&view=next – 25 Кб
Сохраненный текст – Искать на сайте (всего: 16)
Зондирование слезного канала с целью лечения распространенной болезни младенцев - дакриоцистита новорожденных. Более п.. .
ЗП зондирование слезного канала методика в Москве Краткое описание компании: Зондирование слезного канала с целью лечения распространенной болезни младенцев - дакриоцистита новорожденных.
http://www.ipag.ru/cat/kompaniy11259.html – 15 Кб
Сохраненный текст – Искать на сайте (всего: 4) otvet.mail.ru Тёплое место под солнцем)
Перед Вами представлен документ: Дакриоцистит: этиология, симптомы, лечение.
ПОЛЬЗОВАТЕЛЬСКОЕ СОГЛАШЕНИЕ
ПАСПОРТНАЯ ЧАСТЬ:
Ф.И.О. больного:
Возраст больного: 24 года
Пол: женский
Место жительства:
Образование: среднее специальное ;
Профессия: домохозяйка;
Клинический диагноз: Острый дакриоцистит
Жалобы больного:
Жалобы на покраснение, отек, острую боль и чувство распирания в глазах, слезотечение.
Анамнез болезни (Anamnesis morbi):
Больше года болеет гайморитом. Сначала к врачам не обращалась, лечилась на дому. В связи с отсутствием положительного эффекта от лечения и нарастанием отрицательной динамики заболевания, обратилась в стационар по месту жительства.
К этому времени на фоне хронического гайморита появились гнойные выделения из левого глаза, потом и правого.
Анамнез жизни (Anamnesis vitae):
Краткие биографические данные:
· Родилась в городе Токмок 1985 году. Образование среднее специальное
· В физическом и умственном развитии от сверстников не отличалась
· Бытовой анамнез: Жилищно-коммунальные условия удовлетворительные
· Вредные привычки: отрицает.
· Перенесенные заболевания и травмы: ОРВИ.
· Гинекологический анамнез: Месячные с 12 лет. Молочные железы без особенностей.
· Аллергологический анамнез: Популяция «А»
· Наследственность: Не отягощена.
Осмотр по системам (Status praesens):
Сердечно-сосудистая система:
При осмотре грудная клетка в области сердца не деформирована, при пальпации безболезненна. Сердечный толчок и эпигастральная пульсация не определяются.
Верхушечный толчок локализованный в 5 межреберье размерами 2,5 Х 2,5 СМ, умеренной силы.
Перкуторно границы сердца и сосудистого пучка в пределах нормы.
При аускультации тоны сердца ясные, ритмичные, соотношения тонов правильные. Частота сердечных сокращений 75 ударов в минуту.
Пульс удовлетворительного напряжения и наполнения, ритмичный на обеих руках, частота 75 в минуту.
Дыхательная система:
При осмотре грудная клетка правильной конической формы, без деформаций. При пальпации безболезненная, эластичная. Голосовое дрожание в симметричных участках одинаковое
Перкуторно над легкими определяется ясный легочный звук, границы легких и подвижность легочных краев неизменены.
При аускультации дыхание везикулярное.
Пищеварительная система:
Полость рта санирована. При осмотре живот обычной формы.
При пальпации мягкий, безболезненный, границы печени не изменены.
Стул регулярный, оформленный.
Мочевыделительная система:
Область почек не изменена, почки не пальпируются, симптом (поколачивание по 12 ребру) отрицательный.
Мочевыделительная функция не нарушена.
Объективное исследование (Status localis):
Этиология и патогенез
Дакриоцистит возникает вследствие стеноза носослезного канала и застоя слезы в слезном мешке. Нарушение оттока слезы способствует развитию в слезном мешке патогенной флоры (чаще стафилококковой или стрептококковой). Причиной затруднения оттока слезы является воспаление слизистой оболочки носослезного канала, которое чаще всего переходит со слизистой оболочки носа. В данном случае после гайморита.
Дифференциальный диагноз.
1)Острый дакриоаденит - воспаление слезной железы
Заболевание возникает как осложнение общих инфекций (грипп, ангина, скарлатина, брюшной тиф, пневмония, эпидемический паротит и др.).
Обычно бывает односторонним однако возможно двустороннее поражение. Заболевание начинается остро с покраснения и отека кожи в наружном отделе верхнего века. Вследствие отека наружный край верхнего века опущен, в результате чего глазная щель имеет S-образную форму. Глазное яблоко смещено книзу и кнутри, подвижность его ограничена кверху и кнаружи. Вследствие смещения глазного яблока возникает диплопия. При оттягивании верхнего века в зоне проекции пальпебральной части слезной железы конъюнктива гиперемирована, отечна. Пальпация наружного отдела верхнего века резко болезненна. Предушные лимфатические узлы увеличены и болезненны. Наблюдается повышение температуры тела, общее недомогание, головная боль.
2) Бактериальный конъюнктивит
Возбудитель заболевания -- стафилококки или стрептококки.
Заболевание возникает остро, сопровождается выраженными субъективными ощущениями.
Больные предъявляют жалобы на слезотечение, светобоязнь, ощущение инородного тела, зуд, жжение, отделяемое из конъюнктивальной полости.
Поражаются оба глаза (вначале один, затем другой). Острый конъюнктивит характеризуется выраженной конъюнктивальной инъекцией, отеком переходной складки и обильным слизисто-гнойным отделяемым из конъюнктивальной полости. Процесс способен распространиться на роговицу -- развивается поверхностный краевой кератит.
Для бактериальных конъюнктивитов в экссудате характерны обнаружение большого количества нейтрофилов, отсутствие изменений эпителиальных клеток.
Клинический диагноз
Исходя из анамнеза, жалоб, объективных данных, и в связи с рассмотрением вышеперечисленных дифференциальных заболеваний, выставляется клинический диагноз: Острый дакриоцистит
Этапный эпикриз
На данный момент пациентка находиться в стационаре, перенесла неделю назад операцию Дакриоцисториностомию. Суть операции состояла в создание соустья между слезным мешком и полостью носа, нормализовать слезоотведение. Жалоб не предъявляет, лечение получает.
Лечение:
Вскрыть флегмону. После вскрытия флегмоны дренажи с 10% раствором хлорида натрия. В течение 3--7 дней рану промывать растворами антисептиков:
диоксидина 1 % р-ром;
фурацилина 1:5000 р-ром;
перекиси водорода 3% р-ром.
По мере очищения раны в течение 5-7 сут 3-4 р/сут эту область смазывают препаратами, улучшающими регенераторные процессы:
метилурацил 5-10% хлорамфеникол (мазь Левомиколь).
В конъюнктивальный мешок в течение 7-10 сут закапывают растворы противомикробных препаратов:
сульфацил-натрия 10-20% р-р;
левомицетина 0,25% р-р;
ципрофлоксацина 0,3% р-р (Ципромед);
На ночь в конъюнктивальный мешок в течение 7-10 сут закладывать антибактериальные мази:
тетрациклиновую 1% мазь; или
эритромициновую 1% мазь;
Системно (внутрь или парентерально) в течение 7-10 дней применяют антибиотики широкого спектра действия или сульфаниламидные препараты:
Пенициллины (бактерицидное действие) 5-14 сут.
Внутрь: ампициллин (Ампициллин, таблетки по 0,25-0,5 г) за 1 ч до еды по 0,5 г 4 р/сут;
Внутримышечно: бензилпенициллина натриевая соль по 250 000-500 000 ЕД 4-6 р/сут.
При выраженных симптомах интоксикации внутривенно капельно в течение 1-3 сут применяют: гемодеза р-р по 200--400 мл; глюкозы 5% р-р по 200--400 мл с аскорбиновой кислотой 2 г.
В течение 5--10 сут чередуют внутривенное введение хлорида кальция 10% р-р по 10 мл и гексаметилентетрамина (Уротропин) 40% р-р по 10 .мл.
После интенсивной терапии.
Применяют сухое тепло и УВЧ-терапию. Назначают системную витаминотерапию.
Прогноз:
При активном лечении прогноз благоприятный.
При неправильном, неполном, или нерегулярном лечении возможно возникновение осложнение процесса.
Рекомендации:
1) Наблюдение у офтальмолога и отоларинголога по месту жительства
2) Избегать переохлаждений
3) Соблюдать диету и личную гигиену
Используемая литература
1) Неотложная офтальмология_Егоров Т.Е
2) Глазные болезни Копаева
3) Офтальмология (Сидоренко, 2002)
4) Лекции и методические пособия.
| Графика, формулы и прочие элементы работы могут отражаться некорректно. Работу в полном виде можно скачать с этого сайта бесплатно! Хотите скачать файл с данной работой? |
| Другие документы по данной теме: | Поискать. |
Учебники и литература: | Анатомия и физиология человека Инфекционные заболевания. Справочник. |
Далее в список учебных работ по дисциплине
Медицина
Хронический дакриоцистит
Хроническое воспаление слёзного мешка и носослёзного протока.H04.4. Хроническое воспаление слёзных протоков.
Его наличие абсолютно противопоказано для проведения плановых операций на глазном яблоке.
Постоянное слезотечение и гнойные выделения из слёзного мешка в конъюнктивальную полость могут быть не только ощущением «дискомфорта», но и фактором снижения трудоспособности. Они ограничивают возможность выполнения ряда профессий (токари, ювелиры, хирурги, водители транспорта, люди, работающие с компьютерами, артисты, дипломаты, спортсмены и т. д.).
Заболеванию подвержены чаще лица среднего возраста. У женщин дакриоцистит встречают в 7-8 раз чаще, чем у мужчин. Слезотечение резко усиливается на открытом воздухе, особенно при морозе и ветре, ярком свете.
Дакриоциститы нередко приводят к тяжёлым осложнениям и инвалидности. Ползучая язва роговицы, сопровождающаяся стойким нарушением зрения или даже его потерей, вызывается дакриоциститом в 40-100% случаев. Тяжёлые осложнения могут также возникнуть, если гнойный дакриоцистит остаётся нераспознанным перед полостной операцией на глазном яблоке.
Пока существует дакриоцистит, находящийся в инактивном состоянии, существует опасность не только для зрения, но и для глаза. Постоянное загрязнение коньюнктивального мешка при дакриоцистите гноем может привести к развитию упорных блефаритов и блефароконъюнктивитов.
Тревога за глаз возрастает в период флегмонозного воспаления слёзного мешка, особенно в случаях, когда имеются даже незначительные нарушения целости эпителиального покрова роговицы.
Процесс обычно развивается вследствие прогрессирующего нарушения проходимости носослёзного протока, приводящего к его необратимой блокаде. Слёзная жидкость, наполняющая слёзный мешок и не имеющая выхода в полость носа, вызывает раздражение его слизистой оболочки и может быть хорошей питательной средой для проникающей сюда инфекции. Тесную взаимосвязь воспалительных процессов объясняют тем, что слёзный мешок без особых отграничений и без различия в строении слизистой оболочки переходит в носослёзный проток.
В возникновении дакриоцистита играют роль многие факторы: профессиональные вредности, резкие колебания температуры окружающего воздуха, заболевании носа и околоносовых пазух, травмы, снижение иммунитета, вирулентность микрофлоры СД и т. д. Дакриоцистит чаще возникает вследствие закупорки носослёзного протока, происходящей в результате воспаления его слизистой оболочки. Иногда причиной нарушения проходимости носослёзного протока бывает повреждение его при травме нередко хирургической (при пункции гайморовой пазухи, гайморотомии).
Большинство авторов считает основной причиной развития дакриоциститов наличие патологических процессов в полости носа и околоносовых пазух. К этим заболеваниям можно отнести гипертрофический, атрофический, катаральный и вазомоторный риниты, деформацию носовой перегородки, озену, синуситы, туберкулёз, сифилис носа, травматические повреждения костей и мягких тканей носа с нарушением носового дыхании, опухоли носа и его пазух и т.д.
Факторами, предрасполагающими к развитию риногенных дакриоциститов, могут быть:
¦ непосредственный переход слизистой оболочки полости носа в слизистую оболочку носослёзного протока;
¦ наличие сосудистой связи носа с носослёзным протоком;
¦ существование густого венозного сплетения в слизистой носа, непосредственно переходящего в аналогичное образование носослёзного протока:
¦ наличие в просвете носослёзного протока эмбриональных сужений и складок слизистой оболочки, изгибов, а также дивертикулов:
¦ неблагоприятная для функции слезоотведения локализация и форма носового устья носослёзного протока:
¦ резкие нарушения дыхания через нос, исключающие присасывающую функцию слезоотведения.
Кроме того, случаи, когда слёзный проток не заканчивается на уровне костного носослёзного канала, а продолжается далее в слизистой оболочке нижнего носового хода (три из четырёх вариантов строения), могут быть наиболее неблагоприятными и способствуют развитию дакриоцистита при малейшем воспалительном процессе в носу.
 Носослёзный проток, проходя в латеральный стенке полости носа (медиальная стенка гайморовой пазухи), открывается в носу под передним концом нижней носовой раковины. Окутываясь густой венозной сетью, являющейся продолжением кавернозной ткани нижней носовой раковины, носослёзный проток при ринитах, в связи с набуханием кавернозной ткани, сдавливается, и возникает слезотечение. Длительное набухание слизистой оболочки носа, гипертрофия носовых раковин или полипоз носа и придаточных пазух механически суживает просвет носослёзного протока, вызывая венозно-лимфатический стаз, создавая условия для развития вирулентной микрофлоры в слезоотводящих путях. Чаще всего при дакриоциститах обнаруживают пневмо-, стафило- и стрептококки, однако встречают и палочки Пфейффера, пневмобациллы Френкеля и Фридлендера, кишечную палочку, грибки и т.д.
Носослёзный проток, проходя в латеральный стенке полости носа (медиальная стенка гайморовой пазухи), открывается в носу под передним концом нижней носовой раковины. Окутываясь густой венозной сетью, являющейся продолжением кавернозной ткани нижней носовой раковины, носослёзный проток при ринитах, в связи с набуханием кавернозной ткани, сдавливается, и возникает слезотечение. Длительное набухание слизистой оболочки носа, гипертрофия носовых раковин или полипоз носа и придаточных пазух механически суживает просвет носослёзного протока, вызывая венозно-лимфатический стаз, создавая условия для развития вирулентной микрофлоры в слезоотводящих путях. Чаще всего при дакриоциститах обнаруживают пневмо-, стафило- и стрептококки, однако встречают и палочки Пфейффера, пневмобациллы Френкеля и Фридлендера, кишечную палочку, грибки и т.д.Внедрение из полости носа вирулентных микроорганизмов может привести к флегмонозному воспалению окружающей слёзный мешок клетчатки.
Передние клетки решетчатого лабиринта часто прикрывают слёзную кость, вплотную прилегая к слёзной ямке. Слёзная кость, лежащая между слёзной ямкой и клетками решетчатого лабиринта, иногда бывает сращена с крючковидным отростком и часто имеет дегисценции, что способствует переходу воспалительного процесса непосредственно с клеток решетчатого лабиринта на слёзный мешок. Кроме того, инфекция может легко перейти из клеток решетчатого лабиринта на слёзный мешок по кровеносным сосудам.
Хронические воспаления слёзного мешка занимают 2,0-7,5% случаев офтальмологических заболеваний. Клиническое течение зависит от формы, происхождения и стадии развития дакриоцистита (катаральный, гнойный, флегмонозный, эктатический, облитерирующий, врождённый, посттравматический, микотический, бактериальный и т.д.).
Застой слезы и секрета слизистых желёз с последующим инфицированием сапрофитирующей или патогенной микрофлорой и последующим присоединением элементов крови приводят к стойким воспалительным проявлениям и деструктивным изменениям стенок слёзного мешка и протока.
Нарушения проходимости носослёзного протока вызываются также механическим сдавлением и распространением патологического процесса из полости носа или околоносовых пазух.
Для классического дакриоцистита характерны:
¦ упорное слезотечение:
¦ припухлость в области слёзного мешка;
¦ выделения из слёзных точек слизи или гноя при надавливании на слёзных мешок.
При осмотре больного дакриоциститом заметно расширение слёзного ручья на больной стороне: конъюнктива век, носослёзная складка, слёзное мясцо гиперемированы.
Увеличение в размере слёзного мешка (эктазия - ectasia sacci lacrymalis) наступает вследствие постоянного переполнения его содержимым (слеза, слизь). Эктазии мешка способствуют клапанные складки в устье слёзных канальцев, препятствующие его опорожнению в конъюнктивальную полость. Величина растянутого слёзного мешка может быть очень большой (рис 26-15).
В конечном итоге слёзный мешок может превратиться в полость, заполненную жидким прозрачным содержимым, блокированным сверху препятствием в устье слёзных канальцев, а снизу облитерацией в шейке слёзного мешка. Это заболевание называется водянка слёзного мешка (hydrops sacci lacrimalis). Синоним гидроцеле слёзного мешка (hydrocelle sacci lacrimalis).
У некоторых больных при длительном воспалительном процессе в слёзном мешке развивается выраженное сужение его просвета, вплоть до полной облитерации. Подобное состояние называется облитерирующим или сморщивающим дакриоциститом. Основная жалоба у этих пациентов на упорное слезотечение.
Нередко гнойный дакриоцистит сочетается с нарушением проходимости слёзных канальцев или их устья.
В настоящее время хроническое воспаление слёзного мешка лечат в основном хирургическим путём: выполняют радикальную операцию — дакриоцисториностомию, с помощью которой восстанавливают слезоотведение в нос. Суть операции состоит в создании сообщения между слёзным мешком и полостью носа.
Классические операции (дакриоцисториностомии) были разработаны в начале прошлого столетия. Операция Тоти - через разрез кожи у внутреннего угла глазной щели (рис. 26-16).
Операция Веста — со стороны полости носа в месте проекции слёзного мешка (рис. 26-17).
Позднее операции многократно совершенствовались. Как наружная, так и эндоназальная дакриоцисториностомии были разработаны ринологами, однако длительное время операции с наружным подходом производили только офтальмохирурги, а операции с внутриносовым подходом — ринологи.
Оба способа обеспечивают высокий процент излечения (95-98%), но имеют свои показания и ограничения.
Для наружных способов операции характерны:
? широкий доступ к операционному полю;
? удобство манипулирования;
? возможность пластического формирования соустья слёзного мешка с полостью носа с помощью наложения швов на лоскуты слизистых оболочек слёзного мешка и полости носа и т.д.
Однако наружные способы операции имеют весьма существенный недостаток, вытекающий из самой природы заболевания: дакриоциститы этиологически тесно связаны с заболеваниями полости носа и околоносовых пазух. В связи с этим перед хирургическим лечением дакриоциститов снаружи нередко необходимо провести курс оториноларингологического лечения или соответствующее хирургическое вмешательство.
Особенности внутриносовых операций:
? небольшая травматичность;
? идеальная косметичность;
? меньшее нарушение физиологической системы слезоотведения;
? более совершенная форма соустья между слёзным мешком и полостью носа (расширяющаяся в сторону носа воронка);
? возможность одномоментно с основной операцией устранить неблагоприятные для восстановления слезоотведения анатомические и патологические риногенные факторы;
? возможность успешного оперирования больных в любой стадии флегмонозного дакриоцистита;
? практическое отсутствие возрастных противопоказаний;
? возможность одномоментной операции на слезоотводящих путях с двух сторон;
? меньшая продолжительность операции;
? минимальная травма при операциях по поводу рецидивирующих дакриоциститов;
? более быстрое исчезновение патогенной микрофлоры из конъюнктивальной полости и слезоотводящих путей.
К недостаткам относят затруднения при работе в глубине узкой полости носа.
При проведении дакриоцисториностомии наиболее сложным, влияющим на результат операции, может быть образование костного "окна" в слёзной ямке и формирование соустья между слёзным мешком и полостью носа.
Для образования костного "окна" применяют различные инструменты: долота, стамески, зубоврачебные боры, специальные фрезы, ручные и электрические трепаны, ультразвуковые инструменты, а также используют хирургические лазеры.
В основе усовершенствования операций с наружным подходом лежит формирование соустья за счёт скрепления швами пластических лоскутов, образованных из стенок слёзного мешка и слизистой носа.
Для пластического формирования стойкого сообщения между слёзным мешком и полостью носа предложено более шестидесяти модификаций при операциях с наружным подходом и более десятка - при внутриносовых операциях.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
При выборе способа операции необходимо исходить из принципа минимальной травматичности.
Вторичные дакриоциститы у детей
 Н04.4. Хроническое воспаление слёзных протоков.
Н04.4. Хроническое воспаление слёзных протоков.Выделение этого заболевания в отдельную клиническую форму объясняют особенностями их развития и методами лечения.
Причиной развития вторичного дакриоцистита с вовлечением в воспалительный процесс носослёзного протока (вплоть до полной его непроходимости) могут быть инфекционные процессы, нисходящие в слёзный мешок как со стороны конъюнктивы и канальцев, так и со стороны слизистой оболочки полости носа и околоносовых пазух. К этому могут приводить различные детские инфекции (корь, грипп и т.д.), патологические процессы в мягких тканях, примыкающих к слезоотводящим путям, а также травматические повреждения, ведущие к сдавливанию или разрушению костного носослёзного канала и протока (например, наложение щипцов во время родов, а также неизлечённые дакриоциститы новорождённых у детей старше 1,5-2 лет).
Важную роль играют неблагоприятные факторы внешней среды (пыль, колебания температуры воздуха), а также перенесённые болезни, снижающие иммунитет и дающие аллергические реакции.
Клинические признаки практически не отличаются от типичного дакриоцистита у взрослых: упорное слезотечение, слизистое или гнойное отделяемое из слёзных точек (особенно при надавливании на область слёзного мешка), гиперемия конъюнктивы. При длительном течении слёзный мешок может эктазироваться. Возможно развитие флегмонозного дакриоцистита, которое лечат так же, как у взрослых.
Лечение вторичного дакриоцистита только хирургическое, которое может быть выполнено как снаружи через кожу у внутреннего угла глазной щели, так и изнутри со стороны полости носа.
Необходимое условие для производства операций на слёзных путях - спокойное поведение детей во время операции. Поэтому в большинстве случаев детям до 8-10 лет приходится производить операцию с применением интратрахеального наркоза или нейролептанальгезии. Все возможные болезненные моменты должны быть проведены в операционной (остановка кровотечения, тампонада носа, промывание слёзных путей и т.д.). Источник освещения операционного поля должен быть достаточно ярким. Положение ребёнка на операционном столе горизонтальное, со слегка приподнятым изголовьем.
Упрощенная методика операции с внутриносовым подходом заключается в следующем (рис. 26-18).
Тонкий конический зонд проводят через слёзный каналец в слёзный мешок и перфорируют слёзную косточку в нижней части слёзной ямки, получая ориентир проекции слёзного мешка в полости носа. Изогнутое долото Веста располагают чуть впереди и выше переднего конца средней носовой раковины в месте проекции слёзной ямки (рис. 26-18, 1). Лёгким ударом молотка по долоту пробивают кость. Действуя долотом, как рычагом, приподнимают костный фрагмент и удаляют вместе с соответствующим кусочком слизистой оболочки боковой стенки носа. С целью экономии времени и уменьшения травматизации временно откидываемого лоскута на боковой стенке носа не образуют. После образования костного «окна» узким скальпелем (нож Галле) делают продольный разрез слёзного мешка вдоль переднего края (рис. 26-18, 2) и с помощью небольшого окончатого конхотома производят резекцию его медиальной стенки (рис. 26-18, 3). Убедившись в широком зиянии просвета слёзного мешка (рис. 26-18, 4), производят тщательный гемостаз и осторожно тампонируют полость носа турундой, смазанной 1% синтомициновой эмульсией. Конец этой турунды вводят в предварительно расправленную полость слёзного мешка. Накладывают пращевидную повязку па нос. Назначают постельный режим на сутки, при необходимости антибиотики, 0,25% раствор левомицетина в оперированный глаз в виде капель. Если нет беспокойства и повышения температуры, турунду извлекают на другой день.
Как правило, слезоотведение восстанавливается самостоятельно. Зондировать или промывать слёзные пути приходится чрезвычайно редко. В нос больному после извлечения турунды назначают инстилляцию сосудосуживающих капель и ежедневно обязательно проводят тщательную анемизацию и очистку полости носа от фибрина и корок. Послеоперационный период проходит обычно гладко и на 4-5 день ребёнка можно выписывать домой для амбулаторного лечения. Рекомендуется соблюдать охранительный режим, продолжать закапывание капель в глаз и нос ещё в течение 1-2 нед. а анемизацию полости носа производить дважды в неделю у оториноларинголога в поликлинике.
Другие варианты дакриоцисториностомии
За последние тридцать лет ситуация в лечении патологии слезоотводящих путей изменилась в связи с образованием самостоятельной дисциплины дакриологии и разработкой новой микроэндоскопической аппаратуры и инструментария, совершенствованием лазерной хирургии. Теперь выбор способа операции при дакриоцистите (снаружи и со стороны полости носа или через слёзные точки и канальцы) определяется умением хирурга или выбором больного, а не специальностью врача.Это новейшая и усовершенствованная операция по Весту. Эти операции по технике исполнения и небольшой травматичности считают наиболее современными. Операцию проводят под операционным микроскопом (рис. 26-19) или под контролем риноскопа с монитором (рис. 26-20).
Эти операции успешно проводят во многих офтальмологических и оториноларингологических клиниках России.
Основными недостатками, тормозящими широкое распространение эндоскопических операций, являются высокая стоимость аппаратуры и необходимость специализированной подготовки высококвалифицированного хирурга.
Внутриносовые лазерные дакриоцисториностомии
не получили пока распространения из-за высоких повреждающих воздействий лучевой энергии на ткани слёзного мешка и слизистой носа. Продолжаются разработки и поиски вариантов этого вмешательства.Трансканаликулярные эндоскопические лазерные дакриоцисториностомии
стали стремительно развиваться в связи с разработкой и популяризацией эндоскопических методов операций и лазерной технологии с начала 90-х годов ХХ столетия.Наиболее подходящими для этих операций были признаны диодный, эрбиевый, неодимовый, гольмиевый лазеры.
Суть операции заключается в том, что после анестезии, после расширения слёзной точки канальца в полость слёзного мешка вводят световод лазера, при помощи которого пенетрируют медиальную стенку слёзного мешка, доводя размеры перфорации до 5 мм. Со стороны полости носа процесс образования дакриостомии контролируется при помощи риноскопа, соединенного с монитором. Достоинства лазерной дакриоцисториностомии: быстрота проведения вмешательства, небольшая травматичность, отсутствие косметического дефекта и риска профузных носовых кровотечений, эндоскопический контроль на ответственных этапах операции. Хирурги могут отказаться от дополнительных внутриносовых вмешательств, необходимых для получения успеха при эндоназальных операциях по Весту.
К сожалению, отдалённые положительные результаты после этих операций ниже, чем при классических дакриоцисториностомиях с наружным и внутриносовыми подходами.
Лечение посттравматических дакриоциститов представляет большую сложность, и в выборе способа вмешательства на слёзном мешке надо подходить к каждому пациенту индивидуально.
При значительных дислокациях слёзного мешка и больших деформациях просвета полости носа может быть успешно применён вариант эндоназальной операции — трансапертурная дакриоцисториностомия (рис. 26-21). В этих случаях подход к слёзному мешку производят через край грушевидного отверстия носа с одновременным восстановлением просвета суженных носовых ходов.
Лечение дакриоциститов, сочетанных с нарушением проходимости слёзных канальцев, также хирургическое: дакриоцисториностомия, восстановление слезоотведения по канальцам или создание нового слёзного канала (лакостомы) с обязательным введением на длительный или постоянный срок интубационных трубок (рис. 26-22, 26-23).
Послеоперационное лечение больных заключается в применении слабодезинфицирующих и противовоспалительных глазных капель или растворов для промывания слёзных путей (20% раствор сульфацетамида (сульфацила натрия), 0,02% раствор нитрофурала (фурацилина или риванола); 0,25% раствора хлорамфеникола (левомицетина); 0,3% раствор гентамицина сульфата, 0,5% растворы дексаметазона или гидрокортизона и т.д.). Курс лечения 2-3 нед.
Назначают сосудосуживающие капли, персиковое или оливковое масло в пос. Возможно облучение терапевтическим лазером слизистой оболочки слёзного мешка и носа, а также применение ежедневных аппликаций по 20 мин, в течении пяти дней после операции, на область сформированного соустья турундочек, пропитанных раствором иммуномодулятора - суперлимф.
Флегмонозный дакриоцистит
Острый дакриоцистит. Обычно развивается у лиц, страдающих хроническим дакриоциститом.H04.8 Другие болезни слёзного аппарата.
Сущность этого осложнения заключается в гнойном воспалении окружающей слёзный мешок клетчатки, то есть флегмоне (рис. 26-24).
Развивается острый дакриоцистит вследствие проникновения патогенных микроорганизмов (чаще всего стрептококков и пневмококков) через стенку слёзного мешка при хроническом дакриоцистите в окружающую его клетчатку. Изредка флегмонозный процесс может возникнуть вследствие перехода инфекции из гайморовой пазухи, клеток решетчатого лабиринта или слизистой оболочки носа.
Характеризуется бурно развивающимся воспалением в области слёзного мешка, гиперемией кожи с переходом на щеку и нос, образованием болезненной припухлости. Веки отекают, глазная щель суживается и даже закрывается. Больные жалуются на повышение температуры тела, головную боль, ухудшение общего состояния. Заболевание напоминает рожистое воспаление, но отличается от него отсутствием резкого отграничения от здоровой ткани. Припухлости в области слёзного мешка плотной консистенции, а на носу и щеке — мягкой консистенции. Через несколько дней инфильтрат в области слёзного мешка размягчается, кожа в этой области желтеет, формируется абсцесс, который может самостоятельно вскрыться, после чего воспаление быстро идёт на убыль. Иногда на месте вскрывшегося абсцесса остаётся незаживающий наружный свищ, из которого выделяется гной или слеза. Изредка гной прокладывает себе путь через слёзную косточку в полость носа (внутренний свищ). Самыми опасными, хотя и редкими осложнениями могут быть развитие флегмоны орбитальной клетчатки, панофтальмит и интракраниальные осложнения. После перенесённого острого дакриоцистита у больных наблюдают тенденцию к повторным вспышкам флегмонозного воспаления.
Базируется на том, что при остром дакриоцистите очаг воспаления располагается ниже внутренней связки век и сочетается с патологией слёзных путей. Необходимо учитывать данные анамнеза, обследования слёзных путей и лучевого исследования.
В стадии бурного воспалительного процесса лечение сводится к консервативным противовоспалительным мероприятиям. Назначают антибиотики внутримышечно и внутрь, сульфаниламиды, жаропонижающие и болеутоляющие средства внутрь. Интенсивность и продолжительность зависят от течения болезни. В случае необходимости назначают инъекции внутримышечно цефазолина, цефотаксима (клафорана) - по 0.5-1.0 два раза в день в течение 5 дней: амоксициллин, амоксициллин+клавулоновая соль по 0,5 два paза в день (в течение 5 дней).
В глаз 4-6 раз в день назначают инстилляции антибактериальных растворов (20% раствор сульфацетамида (сульфацила натрия), 0,02% раствор нитрофурала (фурацилина); 0,25% раствора хлорамфеникола (левомицетина)), глюкокортикоидов (0,5-2% суспензию гидрокортизона, 0,1% раствор дексаметазона 2-3 раза в день и др.), закладывание за веко мази с антибиотиками и глюкокортикоидами 2 раза в день и лёгкое втирание 0,5% мази гидрокортизона или преднизолона в место воспалительной инфильтрации.
Местно применяют сухое тепло в разных видах (синий свет, соллюкс, УВЧ), переменное магнитное поле. Если активное лечение начать в начальной стадии заболевания, то происходит обратное развитие воспалительного процесса без образования абсцесса.
При сформировавшемся абсцессе его вскрывают в месте наиболее истончившейся кожи (обычно без анестезии). После очистки раны от гнойно-некротических масс и промывания её 0,02% раствором нитрофурала (фурацилина) в рану вставляют на сутки полоску-дренаж из тонкой резины и накладывают повязку с гипертоническим раствором. Воспаление быстро проходит. Иногда на месте раз реза остаётся хронический свищ. В связи с угрозой повторения флегмонозного процесса больным производят дакриоцисториностомию с наружным подходом после стихания восплаения. Операцию с внутриносовым подходом можно успешно производить н любой стадии флегмонозного воспаления.
---
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Теги: патология слезного мешка, хронический дакриоцистит, вторичные дакриоциститы у детей, дакриоцисториностомии, флегмонозный дакриоцистит 6376 ipoterra.ru
Дакриоцистит новорождённых, или врождённый дакриоцистит.
При дакриоцистите внутренний край глаза у ребенка опухает и краснеет, постоянно слезится, закисает после сна. При аккуратном надавливании на слезный мешок, из него появляется слизисто-гнойная жидкость.
Дакриоцистит может быть и односторонним, и двухсторонним, но чаще поражается только один глаз.
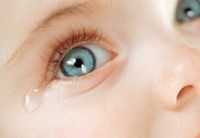
Дакриоцистит развивается у новорожденного в первые месяцы жизни, чаще всего к концу второго месяца, когда слезные железы начинают активно продуцировать слезы. Тогда слезы по слезным протокам поступают в верхний свод конъюнктивы, оттуда они изливаются на глаз, смачивая его и предохраняя роговицу от высыхания. Потом слезы скапливаются в слезном озере, расположенном у внутреннего угла глаза. Там же на верхнем и нижнем веке есть слезные сосочки, на вершинах которых находятся слезные точки устья слезных канальцев, выводящих слезы в слезный мешок. В норме из слезного мешка по носослезному каналу 90 % слез выводится в полость носа.
Однако у плода в носослезном канале есть желатинозная пробка, препятствующая попаданию инфекции из околоплодных вод в легкие. При первом крике ребенка эта пробка прорывается, открывая носослезный канал для слез. Однако прорывается эта пробка не всегда - у некоторых детей она не прорывается, а рассасывается сама примерно к 14-му дню жизни. Но если она остается на месте, слезы не могут излиться из слезного мешка в носовую полость и скапливаются в слезном мешке. Он постепенно наполняется, растягивается, слезы застаиваются, создается благоприятная среда для размножения бактерий развивается дакриоцистит.
Бывает, что желатинозная пробка рассасывается уже в процессе болезни, тогда просвет носослезного канала восстанавливается, слезы начинают оттекать из слезного мешка, воспаление постепенно стихает, болезнь проходит без последствий.
Гораздо реже причиной дакриоцистита новорожденных могут быть врожденные патологии строения носослезного протока, препятствующие нормальному оттоку слез из слезного мешка.
Диагноз дакриоцистит новорожденных ставит детский офтальмолог. Для этого ему часто достаточно осмотра маленького пациента.
Перед промыванием носослезного канала необходимо сделать общий анализ крови, в котором обязательно должно быть указано время свертывания крови. Также нужно пройти осмотр педиатра он должен подтвердить, что ребенку можно провести процедуру.
Дакриоцистит новорожденных нужно дифференцировать с конъюнктивитом.
Обычно для лечения дакриоцистита новорожденных применяют массаж слезного мешка. Рекомендуется делать его после каждого кормления. Достаточно 6-10 движений вверх и вниз в области слезного мешка. Показатель правильности выполнения массажа выделение слизи или гноя из слезного мешка. Чем младше ребенок, тем эффективнее массаж.
Однако одного массажа недостаточно, нужно и освобождать глаз от гноя. Врачи рекомендуют делать это раствором фурацилина (одна таблетка на стакан кипятка). Ватным тампоном, смоченным в растворе фурацилина, необходимо аккуратно промыть глаз в направлении от виска к носу.
После этой процедуры ребенку закапывают капли с антибиотиком.
Обычно такое лечение длится две недели, после чего ребенок выздоравливает. Однако бывает, что массаж неэффективен. Тогда врач делает промывание слезных путей. Эта процедура выполняется под местной анестезией. Врач вводит специальный зонд в носослезный канал, после чего канал промывают антисептическим раствором. Как правило, после этой процедуры состояние ребенка начинает улучшаться.
Доктор Питер
doctorpiter.ruУ маленьких детей нередко встречаются различные воспалительные заболевания глаз, причины которых разнообразны. Но одно из подобных заболеваний достаточно специфическое. Это дакриоцистит новорожденных воспаление слезоотводящих органов, которогое врачи рассматривают как пограничное состояние между врожденной аномалией развития и приобретенной болезнью. Известно, что у новорожденного ребенка все пути оттока слезной жидкости должны быть хорошо проходимы для слезы. Однако случается, что в просвете носослезного канала (канала, по которому из конъюнктивальной полости в нос идут слезы) остается элемент эмбриональной ткани, так называемая желатинозная пленка, препятствующая прохождению слезы. Это приводит к тому, что слеза застаивается и не не выходит из глаза вместе с попавшими в него микроорганизмами в глазу возникает воспалительный процесс. Другой причиной дакриоцистита новорожденных может быть врожденная патология слезного мешка или носослезного канала (например, его сужение).
Симптомы дакриоцистита новорожденных
Первые признаки заболевания появляются через несколько дней после рождения ребенка. Родители могут заметить, что в глазике малыша скапливается какое-то отделяемое, причем в большем, чем раньше, количестве. В зависимости от того, насколько сужен носослезный канал, время появления отделяемого различно чем менее выражено сужение, тем позднее появляются признаки дакриоцистита новорожденного.
Другой признак дакриоцистита новорожденных это слезостояние: глаза у ребенка как бы все время на мокром месте и (или) слезотечение в покое (не при плаче). Как известно, плакать со слезами ребенок начинает уже с 34-недельного возраста, а к 2 месяцам жизни отделение слезы при плаче должно быть уже у всех детей.
Нередко дакриоцистит путают с конъюнктивитом (воспалением конъюнктивы слизистой оболочки глаза). На самом деле конъюнктивит у детей первых недель жизни явление чрезвычайно редкое и связано либо с инфицированием во время родов (при наличии у матери вульвовагинита), либо с заражением после родов (например, при аденовирусной инфекции одним из признаков заболевания является конъюнктивит). Конъюнктивит часто сопровождается отеком век, покраснением глаза, наличием различного отделяемого из глаз. А основным признаком дакриоцистита является появление слизисто-гнойного отделяемого из слезных точек при надавливании на область слезного мешка и отсутствие покраснения глаза. Кроме того, при конъюнктивите воспалительный процесс обычно затрагивает оба глаза, в то время как при дакриоцистите воспален один глазик.
У некоторых детей к 14-му дню жизни желатинозная пленка самостоятельно рассасывается, воспаление стихает и дакриоцистит проходит.
Чаще всего для подтверждения дакриоцистита достаточно обычного осмотра офтальмолога, но иногда (в сомнительных случаях), для того чтобы проверить проходимость носослезного канала, в конъюнктивальную полость закапывают 12%-ный раствор колларгола, а в полость носа вводят ватный тампон. Сначала определяют, через сколько времени красящее вещество исчезает из глазика, в норме оно должно составлять не более 5 минут. Более длительная задержка красителя говорит о нарушении проходимости слезных путей. Вторую часть пробы оценивают по появлении красителя на тампоне в полости носа. Если окрашивание произошло в течение 10 минут после закапывания капель, то проходимость канала достаточная. В более сложных случаях проводят рентгенографию слезных путей с контрастным веществом.
Лечение дакриоцистита новорожденных
Иногда родители начинают лечение самостоятельно промывают глазик малышу чаем, отварами трав или закапывают антибактериальные капли. Все эти процедуры помогают, но только на какое-то время. После того как родители перестают промывать глазик, выделения из него появляются вновь. Это происходит из-за того, что не ликвидированы основные причины заболевания непроходимость носослезного канала и застой слезы. В глазную щель попадают новые микроорганизмы и начинают там размножаться. Поэтому, как только у ребенка появились какие-то симптомы заболевания глаз, его надо обязательно показать врачу-офтальмологу.
Лечение дакриоцистита достаточно простое. Сначала малышу проводят так называемый массаж слезного мешочка, который находится у внутреннего края глазной щели. Массаж выполняют родители 45 раз в день (желательно после каждого кормления), делать его совсем не сложно: в направлении сверху вниз кончиком пальца толчкообразными движениями 56 раз массируют область слезного мешочка. Сила нажатия должна быть довольно выраженной, делать массаж, еле касаясь ребенка, не имеет никакого смысла. Если при массаже количество отделяемого (слеза, слизь, гной) в глазной щели увеличивается (выходит из слезного мешка), массаж проводится правильно. Подобный массаж способствует тому, что содержимое слезного мешочка проталкивает желатинозную пленку носослезного канала. Чем младше ребенок, тем более эффективен массаж.
После массажа, для того чтобы удалить отделяемое, полость глаза промывают. Для этого в домашних условиях можно заварить чай или настой ромашки и охладить до комнатной температуры или купить в аптеке готовый Раствор фурацилина. С помощью глазной пипетки примерно 510 капель полученного раствора закапывают в конъюнктивальную полость, попутно убирают лишнюю жидкость ваткой. Такое промывание лучше, чем если бы родители просто протирали глазик малыша смоченным ватным тампоном: при обычном протирании удаляются только выделения с века, а не с поверхности глаза. Все растворы для промывания можно использовать только в течение суток.
Если в глазике малыша скапливается большое количество гнойного отделяемого, то после промывания глаза в него закапывают антибактериальные капли. Делают это обычно 3 раза в день. Для этого можно использовать 0,25%-ный Раствор левомицетина. В остальных случаях можно обходиться лишь массажем и промыванием.
Как правило, после подобного лечения все заканчивается благополучно и дакриоцистит излечивается. Основные критерии эффективности проведенных процедур исчезновение отделяемого из глаза, прекращение слезостояния и слезотечения в покое.
Консервативное лечение дакриоцистита новорожденных проводят до 2 месяцев жизни ребенка. Если к этому возрасту оно не помогает и признаки дакриоцистита сохраняются, то проводят довольно простую манипуляцию зондирование слезного канала (ее выполняют только в медицинском учреждении, но класть ребенка в больницу не нужно). Под местной анестезией (обезболивающие капли) по естественному ходу канала проходят специальным зондом, проталкивая желатинозную пленку. Затем слезные пути промывают антисептическим раствором. Конечно, во время этой манипуляции ребенок беспокоится и даже может плакать, но на самом деле зондирование выполняется очень быстро, а местной анестезии достаточно для того, чтобы малыш не чувствовал боли. После зондирования ребенок не испытывает никакого дискомфорта.
Эффективность от зондирования на 23-м месяце жизни ребенка очень высока и составляет 95%. Еще одной причиной, по которой необходимо провести вмешательство в раннем возрасте, является более легкая психологическая переносимость этой процедуры.
После зондирования слезного канала результат виден сразу исчезает отделяемое и слезостояние, однако в некоторых случаях эти явления (выраженные уже в гораздо меньшей степени) могут сохраняться до 2 недель. Поэтому на некоторое время после зондирования малышу назначают антибактериальные капли.
Конечно, когда у малыша возникают какие-то проблемы, это всегда неприятно и волнительно, но если вовремя обратиться к специалисту и правильно выполнять его рекомендации, то и у малыша, и у его родителей не будет повода для слез.
Асташева И.Б.,
к.м.н., врач-офтальмолог
Клиники 9+
Дакриоцистит у новорожденных характеризуется воспалением слезоотводящих путей. Не секрет, что все пути оттока слезной жидкости у новорожденных детей, как и у взрослых, должны быть хорошо проходимыми для слезы. Однако бывают случаи, когда просвет носослезного канала забивается элементами эмбриональной ткани (или так называемой желатинозной пленкой), которая препятствует прохождению слезы, что приводит к ее застаиванию и накапливанию в ней микробов. Таким образом, в глазу возникает воспалительный процесс. Еще одна причина возникновения дакриоцистита у новорожденных кроется во врожденной патологии слезного мешка или носослезного канала.
Симптомы дакриоцистита новорожденных
Обычно первые симптомы дакриоцистита начинают проявляться у новорожденных уже через несколько дней после их рождения. Родители могут наблюдать в глазике малыша скопление какого-то отделяемого вещества. Время появления отделяемого вещества напрямую зависит от степени сужения носослезного канала: чем меньше выражено сужение, тем позже начинают проявляться признаки дакриоцистита. Еще одним признаком дакриоцистита у новорожденных является слезостояние, то есть глаза ребенка все время как будто «на мокром месте», несмотря на то, что плакать со слезами новорожденный начинает только в 3-4-недельном возрасте.
Дакриоцистит зачастую путают с конъюнктивитом, то есть воспалением слизистой оболочки глаза. Однако конъюнктивит у новорожденных встречается реже, и связан он либо с заражением во время родов (например, от матери, страдающей вульвовагинитом), либо с инфицированием после родов (например, при заражении аденовирусной инфекцией и т.п.). Основными симптомами конъюнктивита является отек век, покраснение глаз и наличие различного отделяемого. В отличие от конъюнктивита, покраснение глаз при дакриоцистите отсутствует, а при нажатии слезного мешка из слезных точек появляется слизисто-гнойное отделяемое. К тому же, при конъюнктивите обычно воспаляются оба глаза, в то время как при дакриоцистите чаще всего страдает один глаз. Нередко к 14-му дню жизни у новорожденных наблюдается самопроизвольное рассасывание желатинозной пленки, воспаление утихает и дакриоцистит проходит сам собой.
Диагностика
Для подтверждения диагноза дакриоцистита чаще всего бывает достаточно обычного осмотра офтальмолога. Однако в затруднительных случаях для проверки проходимости носослезного канала врачи прибегают к следующему методу диагностики. Сначала они закапывают в конъюнктивальную полость 1-2%-ный раствор колларгола, а затем в полость носа вводят ватный тампон. Прежде всего, устанавливается промежуток времени, в течение которого красящее вещество исчезает из глаза. В норме он не должен превышать 5 минут. Если данный процесс протекает дольше, это говорит о нарушении проходимости слезоотводящих путей. Вторая часть пробы оценивается по появлению красителя на тампоне, находящемся в полости носа. Если тампон окрасился в течение 10 минут после закапывания раствора, следует судить о достаточной проходимости канала. Кроме того, иногда для диагностики дакриоцистита проводится рентгенография слезных путей с использованием контрастного вещества.
Лечение дакриоцистита новорожденных
Не секрет, что иногда родители пытаются самостоятельно вылечить ребенка от дакриоцистита. Они промывают глазки малыша чаем, отварами различных трав либо закапывают антибактериальные капли. Действительно, все перечисленные процедуры помогают, но лишь на какое-то время. После того, как глаз перестают промывать, выделения из него возобновляются, так как основные причины заболевания, заключающиеся в непроходимости слезного канала и застое слезы, остаются не ликвидированными. Глазные щели наполняются новыми микроорганизмами, которые начинают там размножаться. Вот почему, как только у ребенка появляются первые признаки заболевания, его необходимо показать врачу-офтальмологу.
Если врач обнаружит у вашего ребенка дакриоцистит, для начала он назначит специальный уход за малышом, включающий в себя массаж, промывание глаз и глазные капли.
Массаж необходим для того, чтобы удалить из слезных мешочков накопившийся гной. Кроме того, он способствует открытию слезных каналов. Первый сеанс массажа обычно проводит врач, на котором он обучает молодую маму его технологии. Затем мама сама, по 4-5 раз в день, должна осуществлять надавливающие движения в области слезных мешков. Чрезмерно щадящий массаж никакой пользы при дакриоцистите не принесет, но и слишком сильно давить на область вокруг глаз не нужно. Такой массаж способствует проталкиванию желатинозной пленки в носослезный канал. Чем ребенок младше, тем такой массаж эффективнее.
После проведения массажа полость глаза необходимо промыть дезинфицирующими растворами (фурацилин, хлоргексидин и т.п.), чтобы удалить отделяемое вещество. Для этого, с помощью пипетки в конъюнктивальную полость закапывают примерно 5-10 капель раствора, заодно убирая лишнюю жидкость с помощью ватного тампона. Такой способ промывания гораздо лучше, нежели просто вытирать глаз смоченным тампоном, так как при обычном протирании выделения удаляются только с века, а не с поверхности глаза. Приготовленные для промывания растворы должны использоваться в течение суток.
При скапливании в глазу новорожденного большого количества гнойного отделяемого после его промывания закапываются антибактериальные капли (Альбуцид, Тобрекс и др.). Обычно это делается 3 раза в день. В большинстве случаев подобное лечение носит благоприятный прогноз. Основными критериями эффективности проведения данных процедур являются исчезновение отделяемого из глаза, отсутствие слезостояния и слезотечения.
Консервативное лечение дакриоцистита у новорожденных проводится до 2-х месяцев жизни. Если к этому периоду подобное лечение не помогло, следует провести зондирование слезного канала, которое выполняется только в медицинских учреждениях. Делается местная анестезия (в виде обезболивающих капель) и по естественному ходу слезного канала проводится специальный зонд, выталкивающий желатинозную пленку, после чего слезные пути промываются антисептическим раствором. Безусловно, во время данной процедуры малыш плачет, но зондирование проводится очень быстро, и, кроме того, вследствие местной анестезии ребенок практически не чувствует боли. К тому же, крик и плач ребенка способствуют открытию носослезного канала, поэтому родителям не стоит особо волноваться по этому поводу. После завершения зондирования малыш не испытывает совершенно никакого дискомфорта.
Эффективность проведения зондирования в первые месяцы жизни ребенка очень высока (95%). Кроме того, следует помнить о легкой психологической переносимости данной процедуры в раннем возрасте.
Обычно после проведения зондирования результат виден сразу – исчезает отделяемое вещество, прекращается слезостояние. Однако в редких случаях эти явления сохраняются до 2-х недель, в связи с чем, после зондирования малышу назначаются антибактериальные капли.
proglaza.ruДальнозоркость.
Если человек во время чтения отодвигает книгу подальше от глаз или же носит плюсовые очки, значит он страдает дальнозоркостью. Дальнозоркость это нарушение зрение, при котором резко ухудшается способность видеть близкие объекты (расстояние 20-30 см).
В давние времена именно этот дефект зрения послужил толчком для изобретения очков. Все началось в XV веке, когда появилось книгопечатание. Люди, которые раньше и не догадывались, что плохо видят вблизи, поняли, что читать им тяжело: буквы расплываются. Чтобы помочь дальнозорким, и были созданы специальные очки для чтения. Линзы для близоруких придумали только столетие спустя.
Чаще всего дальнозоркость бывает у маленьких детей и у людей старше 40 лет.
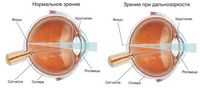
Дальнозоркость, вызванная короткой продольной осью глаза, обычно передается по наследству от родителей детям.
После 40-45 лет в связи с возрастными изменениями в организме у многих людей начинает ухудшаться преломляющая способность хрусталика, и тогда наступает старческая дальнозоркость .
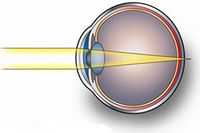
Для того чтобы глаз нормально видел, изображение предметов должно фокусироваться на сетчатке. При дальнозоркости эта точка идеального изображения отодвигается, находится как бы позади сетчатки. В итоге человек видит картинку в слегка размытом виде.
Лучи, идущие от удаленных предматов, параллельны, от приближенных расходящиеся. С последними дальнозоркие глаза справляются плохо. Таким образом, человек хуже всего видит вблизи и значительно лучше вдаль.
Есть две причины того, почему световые лучи при дальнозоркости фокусируются слишком далеко: укороченное глазное яблоко или недостаточная преломляющая способность оптической системы глаза. Возможно также сочетание этих дефектов у одного человека.
Основные проявления дальнозоркости:
Дальнозоркость, если ее игнорировать, чревата такими неприятными осложнениями как:
Если ваши глаза стали хуже видеть обратитесь за помощью к врачу-окулисту. Для начала он проверит остроту вашего зрения по таблице, затем исследует глазное дно с помощью специального зеркала или ультразвука. После этого врач сможет подобрать для вас подходящие линзы.
На сегодняшний день существует три способа коррекции дальнозоркости: очки, контактные линзы и хирургическая коррекция. Очки или контактные линзы ( плюсовые ) подбирают индивидуально в зависимости от остроты зрения и сопутствующих заболеваний.
Детям с дальнозоркостью рекомендуется начинать пользоваться корректирующими линзами как можно раньше. Обычно врач выписывает им очки для постоянного ношения. С возрастом у многих дальнозорких детей глазное яблоко удлиняется, а зрение, соответственно, восстанавливается.
Взрослым линзы или очки нужны только для чтения и работы. Только при высокой степени дальнозоркости назначают две пары очков: одни для близи , другие для дали . После подбора очков необходимо постоянно наблюдаться у окулиста, чтобы при необходимости заменять линзы на более сильные или более слабые. Лазерную коррекцию дальнозоркости применяют, когда пациент уже достиг 18 лет.
Профилактика осложнений дальнозоркости заключается в раннем ее выявлении и назначении своевременного и правильного лечения.
medportal.ruДальнозоркость или, говоря медицинским языком, гиперметропия представляет собой особенность рефракции глаза, при которой изображения далеких предметов в покое аккомодации фокусируются за сетчаткой.
В молодом возрасте при не высокой степени дальнозоркости, как правило, можно сфокусировать изображение на сетчатке при помощи напряжения.
Причинами дальнозоркости могут служить следующие состояния.
Уменьшенный размер глазного яблока по передне-задней оси. Такая ситуация характерна для большинства младенцев. Именно поэтому окулисты рекомендуют вешать погремушки и игрушки на расстоянии 30 см от глаз, в противном случае малышу их просто не разглядеть. По мере роста и развития глазного яблока проблема дальнозоркости исчезает сама собой.
С возрастом многие люди становятся дальнозорки. Причина кроется в уменьшении способности хрусталика менять кривизну. Этот процесс начинается в возрасте около 25 лет, но лишь к 45-50 годам приводит к снижению зрения, при котором чтение на обычном расстоянии (25-30 см от глаз) становится затруднительным. Как правило, к 65 годам глаз практически полностью теряет способность к аккомодации.
Основным признаком дальнозоркости является плохое зрение вблизи при удовлетворительном и даже очень хорошем зрении вдаль. Как правило, такие люди надевают очки, чтобы почитать книгу, зато без труда видят номер автобуса, показавшегося вдалеке. Только при тяжелой степени гиперметропии пациент начинает плохо различать как близкие, так и дальние предметы.
К тому же при длительной работе глаз вблизи (компьютер, чтение книг, письмо) у людей, страдающих дальнозоркостью, появляются жалобы на боли в глазах, усталость, слезотечение, жжение и покалывание в глазах. Так же могут присоединяться и головные боли, неприятные ощущения при взгляде на свет или даже непереносимость яркого освещения. Причем, чем выше степень дальнозоркости, тем сильнее неприятная реакция на свет.
Гиперметропия бывает трех степеней, которые градируются по количеству диоптрий, не хватающих глазу для полноценного зрения:
Гиперметропия слабой степени до 2,0 диоптрий.
Гиперметропия средней степени до 4,0 диоптрий.
Гиперметропия высокой степени более 4,0 диоптрий.
Как правило, при дальнозоркости слабой степени глаз при помощи аккомодации самостоятельно справляется со своей задачей и позволяет человеку нормально видеть.
А вот уже при гиперметропии средней и высокой степеней требуется коррекция зрения и для дали, и для близких расстояний.
Хочется заметить, что коррекцию зрения при дальнозоркости следует проводить обязательно. Не только для нормализации зрения, но также и для предупреждения развития осложнений. Таких, как блефарит, косоглазие, конъюнктивит, амблиопия (снижение зрения на хуже видящем глазу).
Что касается лечения, то в настоящее время, к сожалению, не существует методов консервативного лечения гиперметропии. Ее можно корректировать при помощи очков и линз. А вот излечить полностью возможно только при помощи оперативного вмешательства.
Хирургическое лечение направлено на усиление оптической силы глаза. В результате этого лучи света фокусируются на сетчатке, а не за ней.
На данный момент самыми популярными операциями при дальнозоркости являются замена прозрачного хрусталика, термокератопластика, термокератокоагуляция и имплантация положительной линзы.
health.mail.ruНормальное зрение
Зрение при дальнозоркости
Дальнозоркость, гиперметропия — отклонение от нормальной рефракции глаза, при котором человек вблизи видит плохо, а вдаль — достаточно хорошо. Но при средних и высоких степенях дальнозоркости зрение снижается не только вблизь, но и вдаль.
Причиной возникновения дальнозоркости является то, что глазное яблоко имеет неправильную сжатую форму, в результате чего изображение фокусируется за сетчаткой. Очень часто дальнозоркость возникает в сочетании двух причин: неправильная форма глазного яблока и недостаточная оптическая сила роговицы. Однако значительно реже дальнозоркость бывает обусловлена слабостью оптической системы глаза при нормальной длине глазного яблока.
Дальнозоркие люди зачастую плохо видят вблизи, но и при взгляде на отдаленные объекты зрение может быть нечетким. Многие молодые люди со слабой или средней степенью дальнозоркости не имеют проблем со зрением, так как их естественный хрусталик может аккомодировать или приспосабливаться для увеличения оптической силы глаза. Но аккомодация постепенно теряется и люди с возрастом замечают прогрессирующее ухудшение зрения вблизи.
Степени дальнозоркости
слабая гиперметропия - до +2 диоптрий
средняя гиперметропия - до +5 диоптрий
сильная гиперметропия - выше +5 диоптрий
Чем опасна дальнозоркость?
Дальнозоркость, если ее игнорировать, чревата такими неприятными осложнениями как косоглазие; частые воспалительные болезни глаз (конъюнктивит), "ленивый" глаз - внешне глаз здоров, но плохо видит и исправить это не удается ни очками, ни контактными линзами. Прогрессирование дальнозоркости может привести к нарушениям оттока внутриглазной жидкости и, как следствие, развитию глаукомы. А запущенная стадия глаукомы ведет к необратимой потере зрения.
Лечение дальнозоркости
В зависимости от стадии, характера и природы заболевания, используются как консервативные так и хирургические методы лечения дальнозоркости. К консервативным решениям относятся очки и контактные линзы. К хирургическим - целый спектр операций: кондуктивная кератопластика, мультифокальная эксимерлазерная абляция, АСЕ – передняя лазерная экспансия, интраокулярная коррекция. Подробнее о лечении дальнозоркости
Дальнозоркость у детей
При дальнозоркости у детей глазное яблоко короче нормы, поэтому после преломления лучей фокус находится за сетчаткой. На глазном дне при этом формируется нечеткое размытое изображение. Практически все новорожденные имеют детскую дальнозоркость около 3 диоптрий. Однако по мере роста ребенка увеличивается в размере и глазное яблоко, и оптический фокус перемещается на сетчатку. В некоторых случаях, в силу различных причин, детская дальнозоркость может быть выше 3 диоптрий. Чтобы четко видеть предметы, детям приходится напрягать свои глаза. Не во всех случаях организм способен компенсировать детскую дальнозоркость. Очень часто это приводит к снижению функций клеток зрительной коры головного мозга, т.к. к ним не поступает четкое изображение, и, следовательно, отсутствуют стимулы для правильного развития нейронов. Это ведет к снижению остроты зрения и развитию амблиопии.
Амблиопия — это такое нарушение зрения, связанное с изменениями в коре головного мозга, при котором даже в очках зрение снижено. Амблиопия может развиваться исключительно у детей, т.к. в детском возрасте зрительная система очень пластична и любое негативное влияние приводит к нарушениям в развитии.
Лечение дальнозоркости у детей, а также сопутствующей ей амблиопии, проводится на фоне очковой коррекции. Очки при дальнозоркости и амблиопии назначаются для постоянного ношения. Как правило, сила очков ниже степени гиперметропии. Такая технология оправдана в детском возрасте, так как стимулирует рост глаза и способствует уменьшению гиперметропии. Также проводятся курсы аппаратного лечения детской дальнозоркости, включающие различные методы стимуляции зрения. Курс лечения дальнозоркости у детей состоит из пяти-шести различных методов. Все методики лечения детской дальнозоркости безболезненные, хорошо переносятся детьми и включают в себя игровые моменты. Курсы лечения дальнозоркости у детей необходимо проводить 4-5 раз в год.
Современные технологии консервативного аппаратного лечения детской дальнозоркости позволяют вылечить амблиопию при дальнозоркости в большинстве случаев. Кроме этого, при правильном лечении дальнозоркости у детей с амблиопией во многих случаях удается избавить ребенка от постоянной очковой коррекции.
Часто дети не замечают, что у них понижено зрение, поэтому даже при отсутствии жалоб ребенка нужно показывать офтальмологу минимум 1 раз в год. Это позволит вовремя выявить заболевание и начать лечение.
Читать так же:
Лечение близорукости, дальнозоркости, астигматизма
Лазерная коррекция зрения LASIK
Имплантация факичных интраокулярных линз
Диагностика зрения
Записаться ко врачу
Ознакомиться с оборудованием клиники
Узнать цены
www.mocentro.comСледующие статьи
- Eye Corrector Корректор Зрения. EyeDefender Снимите напряжение глаз. EyeLeo Снимает напряжение.
- Сосудистая оптическая нейропатия. Сосудистые поражения зрительного нерва. Специальная методика восстановления зрения Occhi.
- Алкоголь. Аллергические болезни органа зрения. Аллергические заболевания век.
Комментариев пока нет!
Поделитесь своим мнением

 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века  Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость