
Эндогенные кератиты, возникающие при инфекционных и паразитарных заболеваниях
Эндогенные кератиты, возникающие при инфекционных и паразитарных заболеваниях.
 ЭНДОГЕННЫЕ КЕРАТИТЫ
ЭНДОГЕННЫЕ КЕРАТИТЫК эндогенным кератитам относят кератиты, возникающие вследствие различных общих инфекционных (туберкулез, сифилис, бруцеллез, лепра и др.) и паразитарных (малярия, онхоцеркоз и др.) заболеваний; кератиты, развивающиеся вследствие гипо- и авитаминозов, а также группу кератитов неясной этиологии (розацеа-кератит, нитчатый кератит и др.).
Лечение эндогенных кератитов направлено прежде всего на лечение основного заболевания. Вместе с тем обязательно проводят активное местное лечение, уменьшающее воспалительные, дистрофические процессы, улучшающие питание и обмен веществ в ткани роговицы и ускоряющие ее эпителизацию. Особое значение для повышения зрения приобретает применение лекарственных средств для рассасывания помутнений, остающихся в роговой оболочке после перенесенного кератита.
Кератиты туберкулезные патогенетически разделяются на метастатические (гематогенные), возникающие из бактериальных очагов сосудистой оболочки глаза, и туберкулезно-аллергические, развивающиеся вследствие сенсибилизации роговицы к микобактериям туберкулеза. Для уточнения диагноза проводят пробы Пирке, Манту.
Кератит туберкулезный метастатический. Различают три формы метастатического туберкулезного кератита: глубокий диффузный, глубокий ограниченный и склерозирующий.
Глубокий диффузный туберкулезный кератит характеризуется диффузной инфильтрацией средних и глубоких слоев роговицы, на фоне которой выделяются характерные более густые очаги инфильтрата желтовато-розового цвета без наклонности к слиянию. Васкуляризация роговицы смешанного типа: наряду с глубокими сосудами имеются и поверхностные. Поражается обычно один глаз. Течение длительное, ремиссии чередуются с периодами обострения. Процесс может осложняться иритом. Исход заболевания помутнения роговицы с явлениями вторичной ее дегенерации.
При ограниченном туберкулезном кератите отдельные инфильтраты расположены в задних слоях роговой оболочки, вокруг них роговица может оставаться прозрачной либо диффузно мутнеет; васкуляризация роговицы умеренная. Кератит часто сопровождается образованием складок в задней пограничной пластинке (десцеметовой оболочке), отложением преципитатов на задней поверхности роговицы и выраженной реакцией радужной оболочки. Инфильтраты роговицы частично рассасываются либо изъязвляются. www.bolezni-glaza.ru
Кератит - это воспаление роговой оболочки глаза. Данное заболевание может привести к серьёзным последствиям, таким, как помутнение роговицы, спайкам в области зрачка, а в итоге - к потере зрения.
Бактериальный кератитПричины возникновения кератита могут быть различными: травма глаз, различные инфекции, поражения грибком, хронические заболевания. Среди факторов, вызывающих кератит, выделяют две группы - экзогенные и эндогенные.
К экзогенным относятся кератиты, вызванные патогенной флорой, попавшей в организм из внешней среды. Их источником могут стать: пневмококк, гонококк, стафилококк, стрептококк, вирус герпеса, аденовирус, грибы и другие. Экзогенные кератиты могут развиваться при конъюнктивитах, как следствие нарушения питания роговицы из-за отека конъюнктивы, сдавливающей сосуды, токсического действия конъюнктивального секрета на роговицу и проникновения в нее микробов.
К эндогенным относят кератиты, возникающие вследствие патологических процессов в организме, приводящих к попаданию в глаз по кровеносным сосудам самого возбудителя болезни либо токсических продуктов его жизнедеятельности и распада. Таким образом, кератит может появиться на фоне различных общих инфекционных заболеваний (туберкулез, сифилис, бруцеллез, лепра) , а также паразитарных болезней (малярия, онхоцеркоз и другие. Эндогенные кератиты возникают также вследствие аллергических реакций, нарушения обмена и трофики роговицы, при авитаминозах.
К этой же группе относят и кератиты неясной этиологии (розацеа-кератит, нитчатый кератит и т. п.).
Симптомы кератита
" светобоязнь,
" слезотечение,
" блефароспазм,
" помутнения роговицы, возникновение в ней инфильтратов.
" снижение чувствительности роговицы.
Самыми распространенными формами кератита являются: катаральный, герпетический и фликтенулезный.
Катаральный кератит чаще всего является осложнением при дакриоцистите, конъюнктивите, травме роговицы. Проявляется в виде изъязвлений серого цвета, в глазу скапливается гной, может деформироваться зрачок. Для лечения назначаются антибиотики, сульфаниламиды местного и внутреннего применения, в некоторых случаях требуется хирургическое вмешательство.
Герпетический кератит вызывается вирусом простого герпеса, сифилиса, малярии, туберкулёза. Выражается в резком снижении чувствительности роговицы, нередко сопряженном с ее помутнением, приводящим к ухудшению зрения. Лечат в первую очередь основное заболевание, параллельно проводится лечение кератита.
Фликтенулезный кератит чаще поражает детей, чем взрослых. В большинстве случаев он бывает вызван туберкулезными бациллами. Этот вид кератита проявляется образованием в роговице узелков, которые состоят из лимфоцитов и клеток эпителия, что почти всегда приводит к коньюктивиту.
После курса лечения на поверхности роговицы могут остаться бельма, существенно снижающие остроту зрения, а в некоторых случаях приводящие к абсолютной слепоте. Лечение проводят врачи двух специальностей - офтальмолог и фтизиатр. Очень важно соблюдать строгую диету, исключающую углеводы и обогащенную витаминами.
www.bezlinz.ruЭндофтальмит.
Такие осложнения, как эндофтальмиты после обычной хирургии катаракты не являются общими, но они могут иметь катастрофические последствия. |
Эндофтальмит — это гнойное воспаление внутренних оболочек глазного яблока. Эндофтальмит возникает в результате инфицированного ранения (особенно с внедрением инородного тела), иногда после полостных операций на глазном яблоке, а также при гнойных общих септических процессах (метастатический эндофтальмит).
При эндофтальмите зрение резко ухудшается. При просвечивании виден характерный серовато-желтый рефлекс из глубины зрачка, вызванный отражением световых лучей от непрозрачного гнойного инфильтрата в стекловидном теле.
Лечение. Проводят общую антибактериальную терапию антибиотиками, сульфаниламидными препаратами; местно подконъюнктивально делают инъекции пенициллина по 50 000 ЕД ежедневно.
Прогноз эндофтальмита большей частью неблагоприятный, заболевание нередко заканчивается атрофией глазного яблока.
Эндофтальмит (endophthalmitis; от греч. endon — внутри и ophthalmos — глаз) — гнойное воспаление внутренних оболочек глаза. Чаще всего эндофтальмит развивается после прободных инфицированных ранений глазного яблока, при которых инфекция попадает в стекловидное тело. В некоторых случаях гнойный процесс быстро распространяется, захватывая все внутренние оболочки глаза, и переходит в панофтальмит (см.). В других случаях инфекция задерживается в стекловидном теле, сохраняя очаговый характер.
При эндофтальмите зрительные функции больного глаза всегда сильно снижены. При просвечивании виден характерный желтоватый рефлекс из глубины зрачка, вызванный отражением световых лучей от непрозрачного гнойного инфильтрата в стекловидном теле. Позднее инфильтрат может замещаться новообразованной соединительной тканью, глаз становится гипотоничным и постепенно атрофируется.
В лечении эндофтальмита основная роль принадлежит антибиотикам. При раннем применении их нередко удается сохранить больной глаз не только анатомически, но и функционально. Помимо внутримышечного введения пенициллина или стрептомицина (по 500 000 ЕД 3 раза в день), показано применение этих антибиотиков местно — субконъюнктивально (50 000 ЕД) или даже непосредственно в стекловидное тело (5000 ЕД). Применяют также сульфаниламиды, внутривенные вливания 40% раствора гексаметилентетрамина; аутогемотерапию, лактотерапию.
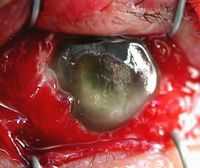
Для этого заболевания характерны боли в глазу, снижение зрения, отек века и конъюнктивы, светобоязнь. Глаз красный, стекловидное тело мутное, в области зрачка желтовато-серый рефлекс (отсвет), обусловленный образованием абсцесса в стекловидном теле. Глазное давление пониженное. При обратном развитии процесса на месте абсцесса развивается соединительная ткань, поэтому рефлекс становится беловатым.
Глазное яблоко состоит из трех оболочек наружной, средней и внутренней. Наружная оболочка глаза, в свою очередь, состоит из склеры и роговицы. Склера, ее еще называют белком глаза, прочная непрозрачная наружная капсула глаза, в передней его части переходящая в прозрачную роговицу. Она составляет 5/6 наружной оболочки глаза. В ней находится много нервных окончаний и кровеносных сосудов, и к ней же крепятся 6 глазодвигательных мышц. Роговица это прозрачная оболочка, покрывающая переднюю часть глазного яблока. Это часть оптической системы глаза, наиболее выпуклая его часть, она имеет большую преломляющую силу. Кровеносные сосуды в ней отсутствуют. Позади роговицы расположена передняя камера глаза.
Средняя оболочка состоит из радужки, цилиарного тела и сосудистой оболочки. Радужка расположена позади роговицы и выполняет роль диафрагмы глаза. В центре ее есть круглое черное отверстие зрачок, через которое проходит свет. Диаметр зрачка регулируется радужкой в зависимости от интенсивности цвета. Сама радужка окрашена меланином, от количества этого пигмента зависит цвет глаз человека. Пигмент защищает глаза от избытка солнечного света. По периферии радужка переходит в цилиарное тело, в котором расположена цилиарная мышца, изменяющая кривизну хрусталика. За цилиарным телом находится сосудистая оболочка, но увидеть ее можно только при офтальмоскопии. Она отвечает за питание сетчатки.
Внутренняя оболочка глазного яблока самая тонкая это сетчатка. Это часть нервной системы. Она состоит из палочек и колбочек. Палочки расположены по периферии сетчатки, они отвечают за восприятие света. Колбочки сконцентрированы в центре в макуле. Они отвечают за восприятие цвета. Нервные волокна, идущие от нервных клеток формируют зрительный нерв.
Между хрусталиком и сетчаткой находится стекловидное тело студнеобразное прозрачное вещество, придающее глазному яблоку форму и тонус, обеспечивающее проведение света, участвующее во внутриглазном обмене веществ.
Эндофтальмит развивается в результате инфицирования глазного яблока. Произойти это может при ранениях глаза, при попадании инфекции во время операции, при прободной язве роговицы. Значительно реже это заболевание возникает при заносе микроорганизмов с током крови из очагов воспаления, расположенных в других органах или при гнойных процессах в тканях глаза. Дополнительные факторы риска развития этого заболевания сахарный диабет, ослабленный иммунитет, тяжелые хронические заболевания.
Известны случаи, когда эндофтальмит развивался через несколько месяцев или даже лет после операции на глазе или его травмы.
Существует несколько разновидностей эндофтальмита:
Если своевременно диагностировать эндофтальмит и правильно его лечить, то зрение можно сохранить. Конечно, оно будет уже не таким хорошим, как раньше. А если медлить, может развиться панофтальмит, часто заканчивающийся гибелью глаза и слепотой. Однако главная опасность этого заболевания в том, что гной может распространиться за пределы глазного яблока. В этом случае может развиться сепсис или менингит.
Диагноз ставят на основании жалоб пациента, данных анамнеза (перенесенной операции, глазного ранения), наличии воспалительного процесса в передней камере глазного яблока. В некоторых случаях делают ультразвуковое исследование глаза при этом можно выявить помутнение в стекловидном теле и отек оболочек.
Обязательно нужно сделать посев на бактериальную флору и на ее чувствительность к антибиотикам.
Эндофтальмит нужно начать лечить как можно раньше. Для начала лечения достаточно просто подозрения на это заболевание.
Лечение проводят в стационаре. Назначают антибиотики с учетом возбудителя внутривенно, а также под конъюнктиву, супрахориоидально (между сосудистой оболочкой глаза и склерой), ретробульбарно (в полость за глазным яблоком), в переднюю камеру глаза, стекловидное тело. Обязательно назначают и противовоспалительные препараты.
В некоторых случаях приходится прибегать к витреоэктомии удалению стекловидного тела. А если болезнь зашла так далеко, что развился панофтальмит (воспаление всех тканей и оболочек глаза), возможно и удаление всего глаза.
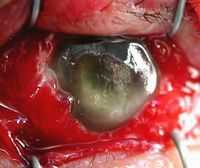
Основная профилактика эндофтальмита это защита глаз от травм, своевременное лечение глазных и инфекционных заболеваний.
Все ранения и травмы глаза подлежат обязательной хирургической обработке, удалению инородных тел и введению антибиотика в полость глаза.
При хирургических вмешательствах в полость глаза также обязательно вводят антибиотик широкого спектра действия.
Доктор Питер
doctorpiter.ruК развитию эндофтальмита могут приводить экзогенные причины и разноплановые эндогенные факторы.
Экзогенные случаи инфицирования внутриглазных тканей преимущественно связаны с проникающими ранениями глаз (95–97 %), операциями на глазном яблоке (2–4%), прободными гнойными язвами роговицы, инфицированными ожогами глаз. В структуре механических повреждений глаз, сопровождающихся развитием эндофтальмита, преобладает детский травматизм (40%), производственные (30%) и сельскохозяйственные (25–50%) травмы. Проникновение в глаз инородного тела значительно повышает риски возникновения эндофтальмита. Послеоперационный эндофтальмит чаще развивается вследствие экстракции катаракты с имплантацией заднекамерной ИОЛ.
При экзогенном инфицировании глаза выделяют первичную и вторичную микробную инвазию. В первом случае микробы попадают в глубокие структуры глаза в момент проникающего ранения или инвазивного вмешательства, а воспалительная реакция развивается уже в первые 2–3 суток. При вторичной микробной инвазии инфицирование развивается в поздние сроки вследствие неадекватной первичной обработки раны, ее зияния, размозжения краев и т.п.
Эндогенный механизм развития эндофтальмита встречается в 1–2 % случаев и связан с гематогенным заносом микробных возбудителей в капилляры радужки и ресничного тела из отдаленных воспалительных очагов в организме: при фурункулах, абсцессах, флегмонах,синуситах, тонзиллите, пневмонии, остеомиелите, сепсисе, менингите, септическом эндокардите и др.
Возбудители экзогенного и эндогенного эндофтальмита многообразны. Наиболее часто при бактериологическом исследовании выявляются стафилококки, стрептококки, коринебактерии, протей, гемофильная палочка, синегнойная палочка, нейссерии, энтеробактерии, клебсиелла, пневмококки и различные полимикробные ассоциации. Опасную разновидность представляет грибковый эндофтальмит, который может вызываться более чем двадцатью разновидностями грибков (рода акремониум, кандида, аспергилл, цефалоспориум, нейроспора и др.).
Патогенез эндофтальмита при экзогенном инфицировании многоплановый. В случае нарушения целостности роговицы или склеры микроорганизмы проникают внутрь стекловидного тела, где беспрепятственно размножаются. Образуется внутриглазной очаг инфекции, который быстро распространяется на все оболочки глаза. В свою очередь, нарушение иммунологической изолированности глаза сопровождается аутоиммунной воспалительной реакцией, способствующей ослаблению сопротивляемости инфекции, и агрессивному течению эндофтальмита и панофтальмита.
Образующийся гнойный экссудат приводит к увеиту, расплавлению сосудистой и сетчатой оболочек, инкапсуляции с образованием шварт. Швартообразование в последующем вызывает тракции и отслойку сетчатки с исходом в гипотензию и атрофию глазного яблока.
Симптомы эндофтальмита
Эндофтальмит может протекать по типу отграниченного очага в глазу (абсцесса стекловидного тела) либо диффузного процесса; иногда встречается смешанная форма. По степени тяжести симптоматики выделяют легкую, среднюю и тяжелую степени эндофтальмита.
Экзогенный эндофтальмит развивается на 2–3 сутки после механического повреждения глаза. Прогрессирующее течение заболевания сопровождается болью в глазном яблоке, нарастающим снижением остроты зрения, иногда до светоощущения, плавающими помутнениями в поле зрения. Внешние изменения глаза характеризуются умеренным отеком век и конъюнктивы, резкой смешанной инъекцией глазного яблока. Могут развиваться признаки иридоциклита. Характерной чертой эндофтальмита является формирование абсцесса в стекловидном теле, который просвечивает через зрачок желтоватым свечением.
При эндофтальмите тяжелой степени развивается выраженный хемоз, гипопион и гноетечение. Эндогенные эндофтальмиты, протекающие на фоне иммунодефицита или интоксикации, могут носить двусторонний характер. Прогрессирование эндофтальмита приводит к переходу в панофтальмит, что угрожает анатомической и функциональной гибелью глаза, риском развития менингита.
Диагностика эндофтальмита
Комплексное офтальмологическое обследование при эндофтальмите позволяет оценить тяжесть процесса и выработать лечебную тактику. При подозрении на эндофтальмит проводится визометрия, исследование полей зрения, биомкроскопия и диафаноскопия глаза, при возможности – офтальмоскопия, измерение внутриглазного давления, УЗИ глаза, электрофизиологические исследования.
Типичная офтальмологическая картина при эндоофтальмите характеризуется снижением остроты зрения: при легкой степени – частичным, при средней – выраженным, при тяжелой – значительным снижением или отсутствием зрения.
Проведение биомикроскопии выявляет смешанную инъекцию глазного яблока, наличие преципитатов на поверхности роговицы, гипопиона, гиперемию и инфильтрацию радужки, образование задних синехий. Диафаноскопия глаза в проходящем свете позволяет обнаружить желтовато-серый зрачковый рефлекс, свидетельствующий об образовании абсцесса в стекловидном теле. При обратном развитии эндофтальмита ввиду формирования на месте гнойника соединительной ткани рефлекс приобретает молочно-белый оттенок. Появление грубых соединительнотканных шварт нередко сопровождается вторичной отслойкой сетчатки и субатрофией глазного яблока. ВГД при эндофтальмите обычно снижено. Поле зрения сужено или отсутствует.
Проведение прямой и обратной офтальмоскопии при эндофтальмите затруднено и частично возможно только при легкой степени тяжести заболевания. УЗИ глаза выявляет ограниченные или тотальные помутнения в стекловидном теле. Для верификации возбудителя проводится посев культуры из стекловидного тела и водянистой влаги.
Показатели электроретинографии могут соответствовать или быть близкими к норме (при очаговом эндофтальмите), значительно снижаться вплоть до исчезновения (при диффузном или смешанном эндофтальмите).
Последствия эндофтальмита у детей необходимо дифференцировать от злокачественной опухоли сетчатки – ретинобластомы.
Лечение эндофтальмита
Лечение эндофтальмита проводится в условиях отделения хирургической офтальмологии. Сразу же после установления диагноза назначаются ударные дозы антибиотиков широкого спектра действия, сульфаниламиды, антимикотические средства, противовоспалительные препараты (НПВП, кортикостероиды), мощная дезинтоксикационная терапия, общеукрепляющая терапия (витаминотерапия, аутогемотерапия), рассасывающая терапия (ферменты).
Для достижения максимальной концентрации антибактериальных препаратов внутри глаза проводится их внутривенное, внутримышечное, субконъюнктивальное, ретробульбарное, парабульбарное, супрахориоидальное, интравитреальное введение. Одновременно назначаются инстилляции противомикробных глазных капель и аппликации мазей.
При витреите или гипопионе производится лечебно-диагностическая пункция стекловидного тела с забором экссудата для бактериального посева и введением антибиотика в стекловидное тело. При эндофтальмите возможно проведение внутриартериальной офтальмоперфузии лекарственных препаратов через надглазничную артерию. Для лечения эндофтальмита используются цефалоспорины (цефтазидим, цефотаксим), гликопептиды (ванкомицин), пенициллины (ампициллин), аминогликозиды (гентамицин, тобрамицин), фторхинолоны (ципрофлоксацин), макролиды (азитромицин) и др.
При неэффективности интенсивной консервативной терапии эндофтальмита возникает необходимость хирургического удаления части стекловидного тела – витрэктомии. В послеоперационном периоде антибиотикотерапия должна быть продолжена.
Прогноз и профилактика эндофтальмита
Своевременное комплексное лечение эндофтальмита, начатое в легкой стадии, позволяет сохранить зрительные функции. В более поздних стадиях зачастую удается сохранить глаз как анатомический орган, но спасти зрение практически невозможно. Исходом эндофтальмита чаще всего является субатрофия и атрофия глазного яблока. При прогрессировании эндофтальмита в панофтальмит приходится прибегать к энуклеации глазного яблока.
Профилактика экзогенного инфекционного эндофтальмита требует предупреждения травм глаза, проведения адекватной ПХО раны при проникающих ранениях, своевременного удаления инородных тел конъюнктивы и роговицы, грамотного проведения операций на структурах глаза. Для исключения развития эндогенного эндофтальмита необходима санация фокальных гнойных очагов и лечение общих септических состояний.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/endophthalmitis
od-os.ruОстрый эндофтальмит относят к крайне тяжелым осложнениям, возникающим в 1 из 1000 случаев.
Что вызывает острый послеоперационный эндофтальмит?
Симптомы эндофтальмита
Лечение острого послеоперационного эндофтальмита
Как предотвратить острый послеоперационный эндофтальмит?
Возбудителями чаще всего являются коагулазоотрицательные стафилококки (например, Staph. epidemidis), грамположительные (например, Staph. aureus) и грамотрицательные (например, Pseudomonas sp., Proteus sp.) микроорганизмы.
Источник инфекции выявляют с трудом. Наиболее частым виновником принято считать собственную бактериальную флору век, конъюнктивы и слезных канальцев. К другим потенциальным источникам инфекции относят инфицированные растворы, инструменты, окружающую среду, в том числе персонал операционной.
Выраженность эндофтальмита зависит от вирулентности возбудителя.
Определение интервала времени от операции до развития симптомов эндофтальмита может быть полезным для предположения о возбудителе процесса. Например, Staph. aureus и грамположительные бактерии обычно присутствуют на 2-4 день после операции с выраженным эндофтальмитом. Staph. epidermidis и коагулазонегативные кокки обычно появляются на 5-7 день операции с менее выраженными симптомами.
В некоторых случаях снижение зрения может быть связано с ретинотоксичностью антибиотиков, в особенности аминогликозидов. На ФАГ определяется гипофлуоресценция, обусловленная ишемией.
Оптимальная профилактика все еще не определена. Однако могут быть полезны следующие меры.
Эндофтальмит Краткое описание.
Астенопия — быстро наступающее утомление глаз во время зрительной работы.
Классифицируют на:
1. Астенопия аккомодативная.
2. Астенопия мышечная.
Астенопия аккомодативная.
Этиология, патогенез. Некорригированная гиперметропия, пресбиопия, астигматизм; слабость цилиарной мышцы. Вследствие чрезмерного напряжения наступает утомление цилиарной мышцы; ослаблению ее способствуют общие заболевания и интоксикации.
Симптомы: чувство утомления и тяжести в глазах; головная боль и боль в глазах после длительной работы на близком расстоянии; смазывание контуров рассматриваемых деталей или букв текста. У лиц старше 40 лет явления астенопии обычно усиливаются из-за возрастного ослабления аккомодации.
Диагноз основывается на характерных жалобах, результатах определения рефракции и состояния аккомодации. Выявление гиперметропии средней и высокой степени, астигматизма или слабости цилиарной мышцы делает диагноз несомненным.
Лечение, профилактика. Раннее назначение корригирующих очков при гиперметропии, пресбиопии и астигматизме. Дети должны носить очки постоянно, взрослые — во время чтения или письма. Хорошее, равномерное освещение во время зрительной работы на близком расстоянии, частый отдых для глаз. Общеукрепляющее лечение. При слабости цилиарной мышцы—ее тренировка.
Прогноз. Лечение приводит, как правило, к устранению астенопических явлений.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
Астенопия мышечная.
Этиология, патогенез. Миопия, гетерофория, слабость конвергенции, недостаточность фузионных резервов; нередко сочетание этих причин. При некорригированной миопии работа на близком расстоянии совершается почти без напряжения цилиарной мышцы, но требует конвергенции. В результате диссоциации между аккомодацией и конвергенцией появляются слабость, быстрое утомление внутренних прямых мышц. При гетерофории и ослабленной фузионной способности астенопические явления возникают вследствие нервно-мышечного перенапряжения для преодоления тенденции к отклонению одного глаза.
Симптомы, течение. Утомление глаз, боль в глазах и головная боль, преходящая диплопия при зрительной работе на близком расстоянии. Эти явления быстро устраняются, если прикрыть один глаз.
Диагноз основывается на характерных жалобах, выявлении миопии или гетерофории. Необходимо также исследовать фузионные резервы.
Лечение, профилактика. Ранняя оптическая коррекция миопии. Создание благоприятных гигиенических условий зрительной работы. Упражнения (на синоптофоре или с помощью призм) для развития конвергенции и нормальной амплитуды фузии. При высоких степенях гетерофории — ношение очков с призмами, направленными вершиной в сторону отклонения глаза. Если своевременно не принять лечебные меры, то бинокулярное зрение нарушается и может появиться косоглазие.
Прогноз при своевременном лечении благоприятный.
laski-glazkam.ru www.gemasa.ru| ПОКАЗАНИЯ ДЛЯ ЛЕЧЕНИЯ |
МЕТОДЫ ПРИМЕНЕНИЯ |
ДОЗА ПРЕПАРАТА |
| Передние серозные, серознопластические увеиты различной этиологии. |
Инъекции под конъюнктиву. |
0,5 мл раствора концентрацией 5000 ME в 1 мл. |
| Экссудат в передней камере в послеоперационном периоде. |
Инъекции под конъюнктиву. |
0,5 мл раствора концентрацией 5000 ME в 1 мл. Частые закапывания через каждые 10-15 минут раствора концентрацией 1000 ME в 1 мл. |
| Выпот фибрина в стекловидную камеру в послеоперационном периоде. |
Инъекции под конъюнктиву. Введение интравитреально. |
0,5 мл раствора концентрацией 5000 ME в 1 мл. 0,1 мл раствора концентрацией 5000 ME в 1 мл (доза 500 ME). |
| Гифемы посттравматические, послеоперационные и другого генеза. |
Инъекции под конъюнктиву. Введение в переднюю камеру. |
0,5 мл раствора концентрацией 5000 ME в 1 мл. 0,1 мл раствора концентрацией 5000 ME в 1 мл (доза 500 ME). |
| Частичный или полный гемофтальм различного происхождения. |
Введение интравитреально, инъекции под конъюнктиву или ретробульбарно. |
0,5 мл раствора концентрацией 5000 ME в 1 мл. Интравитреально 0,1 мл раствора концентрацией 5000 ME в 1 мл (доза 500 ME), после чего ежедневно вводят под конъюнктиву или парабульбарно по 5000 ME в течение 7-10 дней. |
| Острые тромбоэмболические процессы в глазу (непроходимость центральной артерии или вены сетчатки или их ветвей, нарушение кровообращения в стволе зрительного нерва). |
Введение в субтеноново пространство с предварительным выполнением ЗТС, парабульбарные инъекции. |
Выполнение стандартной ЗТС и введение 1 мл "Гемазы" в концентрации 5000 ME в 1 мл, в последующем ежедневные парабульбарные инъекции 0,5 мл раствора "Гемазы" в концентрации 5000 ME в 1 мл, в течение 10 дней. |
Следующие статьи
- Anti-EyeStrain Профилактика зрительного утомления. Aутолиз. C новым годом Всё о восстановлении и коррекции зрения.
- Зрение человека. Зрение, очки и контактные линзы Соломон Г., Цинн У. Зрение. Большая советская энциклопедия.
- Некоторые системные заболевания невыясненной этиологии. Непроходимость центральной артерии сетчатки Краткое описание. Нервы глазницы.
Комментариев пока нет!
Поделитесь своим мнением

 Как правильно красить глаза тушью и подводкой
Как правильно красить глаза тушью и подводкой  Голикова назвала критику со стороны Рошаля
Голикова назвала критику со стороны Рошаля  Визин глазные капли при беременности
Визин глазные капли при беременности