
Грибковые конъюнктивиты
Грибковые конъюнктивиты.
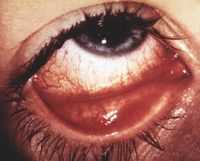
Патогенными для органа зрения считаются до 50 видов грибов. Наибольшее значение среди них имеют дрожжеподобные, плесневые мицеты, дерматофиты. Грибы внедряются в ткани глаза из окружаю–щей среды или заносятся из микотических очагов на коже и слизис–тых оболочек других частей тела, реже попадают гематогенным путем. Большое значение для внедрения грибковой инфекции в ткани глаза имеют поверхностные повреждения роговицы и конъюнктивы.
Грибковые конъюнктивиты сопровождаются микозами век и роговицы и чаще развиваются у пациентов с ослабленным иммунитетом.
Грибковые конъюнктивиты делят на гранулематозные и экссудативные.
Гранулематозные грибковые конъюнктивиты
Общим симптомов для гранулематозных конъюнктивитов являет–ся увеличение лимфатических узлов. Узлы могут нагнаиваться, в гное содержатся грибы. На фоне отека и гиперемии конъюнктивы появля–ются гранулематозные разрастания или включения. Подобные изме–нения возникают при споротрихозе, риноспоридозе, актиномикозе.
При кокцидиозе на гиперемированной и отечной конъюнктиве появляются фликтеноподобные образования.
Грибковый конъюнктивит, вызываемый Penicllum viridans, вызы–вает появление поверхностных язв конъюнктивы с зеленоватым налетом.
Экссудативные грибковые конъюнктивиты
Возбудители – грибы Candida albicans и аспергиллы. На гиперемированной конъюнктиве век появляется псевдомембранозный налет.
При внеглазной локализации воспалительного процесса, вызывае–мого этими грибами, может развиться аллергический конъюнктивит.
Лечение одинаковое для всех грибковых конъюнктивитов. В конъюнктивальную полость 3—6 раз в день закапывают раствор, содержащий 3—8 мг/мл амфотерицина В (глазные капли изготовляют ex temporae); 5% раствор натамицина; раствор, содержащий 50 000 ЕД/мл нистатина (глазные капли изготовляют ex temporae); 2—3 раза в день закладывают мазь, содержащую 100000 ЕД/г нистатина (изготовляют ex temporae). Системная терапия включает флуконазол внутрь по 200 мг/сут 1 раз в день; в 1-й день дозу увеличивают в 2 раза; курс лечения – несколько месяцев или внутрь итраконазол по 100—200 мг/сут 1 раз в день в тече–ние от 3 нед до 7 мес. При обширных поражениях различных структур органа зрения вводят амфотерицин В по 0,5—1 мг/(кг/сут) внутривенно капельно на 5% растворе глюкозы со скоростью 0,2—0,4 мг/кг/ч). Курс лечения зависит от тяжести заболевания.
www.e-reading.ws
Грибковые конъюнктивиты•Патогенными для органа зрения являются до 50 видов грибков. Наиболее часто наблюда¬ется поражение дрожжеподобными, плесневыми грибами, мицетами, дерматофитами.
•Грибки внедряются в ткани глаза из окружающей среды или заносятся из микотических очагов на коже, слизистых оболочках, реже гематогенно.
•Грибковые конъюнктивиты довольно часто развиваются в результате длительного безконт¬рольного применения антибиотиков, кортикостероидов.
•Больше значение для внедрения грибковой инфекции в ткани глаза имеют повреждения роговицы и конъюнктивы (травмы, инородные тела, ношение контактных линз и др.).
•Грибковые конъюнктивиты протекают на фоне микозов век и роговицы, чаще развиваются у пациентов с ослабленным иммунитетом.
•Грибковые конъюнктивиты не имеют специфических клинических признаков.
Клиническая картина
По характеру воспаления грибковые конъюнктивиты делят на:
•грануломатозные
•экссудативные
Грануломатозные конъюнктивиты
• отек и гиперемия конъюнктивы
• грануломатозные разрастания конъюнктивы в виде плотных крупинок (при кокцидозе) либо фликтеноподобных (при споротрихозе, актиномикозе)
• увеличение лимфоузлов (чаще предушных)
Экссудативные конъюнктивиты
• возбудителем наиболее часто яв¬ляются кандиды и аспергиллы
• гиперемированная конъюнктива
• характерно появление псевдомембранозного налета
Лечение
Антисептики местно
Антимикотические препараты
-МЕСТНО
• йодистый калий 3%
• мирамистин 0,01% р-р
• 30% р-р сульфацила натрия
• метилтиониния хлорид (метиленовый синий)
• флуконазол 0,2-2% р-р
• кетоконазол 0,2-2,0% р-р
• миконазол 1% р-р (4-6 раз в день)
• амфотерицин В 0,15-0,25% р-р (на протяжении 2-3 недель)
-ВНУТРЬ
• флуконазол 200 мг сут 1 раз в день
• интраконазол 100-200 мг 1 раз в день
• кетаконазол200 мг1 раз в день
При неэффективности монотерапии используют комбинацию двух антимикотиков с разным спектром действия. Продолжительность системного применения антимикотиков от 3 недель до 3 месяцев.
Паразитарные конъюнктивиты
Инфекционные поражения конъюнктивы могут вызывать различные паразиты. Наиболее часто встречаются:
• дирофиляриоз
• офтальмомиаз
Дирофиляриоз
Является гельминтозным заболеванием собак, кошек, а также диких представителей семейства Canidae и Felidae. От животных человеку дирофилярии переносят комары, которые являются промежуточными хозяевами для паразита.
По данным Министерства здравоохранения Украины с 1997 по 2007 годы в 24 регионах Украины зарегистрировано 612 случаев дирофиляриоза. Проблема дирофиляриоза обусловлена широкой циркуляцией возбудителя в природной среде и отсутствием надлежащих способов по выявлению и дегельминтизации зараженных животных. Около 50% всех случаев приходится на дирофиляриоз с локализацией возбудителя под кожей век и под конъюнктивой, реже в глазном яблоке.
Клиническая картина
Жалобы:
- зуд, гиперемия и отек конъюнктивы век или глазного яблока
- головная боль
- повышение температуры тела
- общее недомогание.
Возможны признаки аллергизации организма продуктами жизнедеятельности паразита - эозинофилия, крапивница, слабость похудение, желудочно-кишечные расстройства.
Одна из характерных жалоб - ощущение движущегося инородного тела под кожей века или под конъюнктивой.
При осмотре на щелевой лампе можно обнаружить живого движущегося дирофилярия.
Лечение
Хирургическое удаление гельминта с последующим лабораторным подтверждением его видовой принадлежности и лечение у инфекциониста.
Офтальмомиаз
Заболевание, возникающее при паразитировании в глазу личинок некоторых мух и оводов, в частности, Oestrosovis. У человека является случайным заболеванием. Развитие личинок останавливается обычно в первой, реже - в третьей стадии зрелости, однако описаны случаи полного развития личинки в тканях глаза, вызывающие тяжелый разрушающий миаз (Custis P.,etal.1983).
Формы офтальмомиаза:
• наружный (экстрабульбарный - пальпебральный, подконъюбнктивальный, орбитальный)
• внутренний (внутриглазной) офтальмомиаз (встречается редко)
Клиническая картина
• миаз век (фурункулоподобный миаз)
• ларвальный конъюнктивит
• конъюнктивальная ларвальная гранулема
• разрушающий офтальмомиаз
Ларвальный конъюнктивит протекает остро, возникает после попадания в конъюнктивальный мешок личинок, обычно выпускаемых на лету самками полостных оводов Oestrosovis. Ларвальный конъюнктивит может сопровождаться развитием краевой язвы роговицы. В связи с тем, что в сводах конъюнктивы может протекать весь цикл развития личинки, выворот век является обязательной диагностической процедурой.
Конъюнктивальная ларвальная гранулема образуется при проникновении под слизистую оболочку глаза личинки, вокруг которой формируется воспалительный узел. Описан также спонтанный выход личинок овечьего овода через конъюнктиву глаза у ребенка (Бабушкин А.Э., Ариткулова И.В., 2005).
Лечение
Удаление личинок, назначение антибиотиков широкого спектра действия, кортикостероидов и антигистаминных препаратов. ophthalmolog.com.ua
Конъюнктивит это общее название группы болезней глаз, характеризующихся воспалением конъюнктивы (наружная слизистая оболочка глазного яблока и внутренней поверхности век). В результате разнообразия причин возникновения конъюнктивита и эпидемиологического характера течения заболевания, он занимает одно из первых мест среди всех заболеваний глаз.
В зависимости от темпов течения заболевания, конъюнктивит бывает острым и хроническим. Для острого конъюнктивита характерно внезапное начало симптоматики и ее быстрый прогресс. Хронический же конъюнктивит характеризуется вялым течением, ремиссией (период времени, в течении которого болезнь не проявляется) и обострением.
Патологические изменения конъюнктивы могут проявляться в таки формах, как катаральная, гнойная, пленчатая, фолликулярная, смешанная.
Катаральная форма конъюнктивита является самой легкой и не осложненной. Характеризуется слизистыми выделениями из глаз.
Гнойная форма характерна для бактериальных конъюнктивитов. Эта форма проявляется обильными гнойными выделениями.
Пленчатая форма конъюнктивита чаще всего сопутствует течению вирусных конъюнктивитов. Проявляется она наличием нежных, серовато-белых, тонких пленок на поверхности конъюнктивы. Обычно они легко снимаются прикосновениями ватного тампона, но, иногда, пленки могут быть более плотными и их отделение от конъюнктивы может сопровождаться болезненными ощущениями и кровоточивостью пораженной поверхности. На месте таких пленок могут оставаться рубцы.
Фолликулярная форма конъюнктивита характеризуется образованием на конъюнктиве хряща и переходных складок фолликулов (круглые, полые образования, напоминающие пузырьки). Они могут быть одиночными и небольшими или крупными и усеивать всю поверхность слизистой. Чаще всего в такой форме проявляются вирусные конъюнктивиты.
Важно помнить, что гнойная, пленочная и фолликулярная формы конъюнктивита могут развиться в кератит, что приводит к ухудшению зрения.
Конъюнктивиты по этиологическому фактору (причине) разделяют на:
Бактериальные конъюнктивиты:
Хламидийные конъюнктивиты:
Вирусные конъюнктивиты:
Грибковые конъюнктивиты:
Аллергические и аутоиммунные конъюнктивиты:
Все виды конъюнктивита, кроме аллергического, являются контагиозными заболеваниями, то есть передаются контактным или воздушно-капельным способом. Возникновение некоторых видов болезни сопровождается вспышками локальных эпидемий (в детских садах, школах, рабочих коллективах и т. д.).
Важную роль для предотвращения и профилактики заболевания играет индивидуальная гигиена. Повышенное внимание на этот факт следует обратить лицам, посещающим общественные бассейны, бани, сауны и т. д., так как это зоны повышенной вероятности заражения возбудителем.
В связи с массовым использованием контактных линз возросла частота развития конъюнктивита, связанного с нарушением правил их использования и аллергическими реакциями. Это может привести к вынужденному прекращению использования контактных линз или к развитию кератита с последующим ухудшением и так нарушенного зрения.
Для каждого из видов конъюнктивита свойственны особенности в течении заболевания.
Бактериальный конъюнктивит чаще всего протекает в острой форме, возникает внезапно и сопровождается выраженной болевой симптоматикой. Поражаются оба глаза вначале один, потом другой. Наблюдаются отек переходной складки глаза, обильные слизисто-гнойные выделения из глаз из-за чего по утрам возникает ощущение склеенных век.
Характерно наличие конъюнктивной инъекции, которая проявляется расширением поверхностно расположенных сосудов глаза они приобретают ярко-красный цвет и увеличиваются в размерах. При надавливании на сосуды веком или стеклянной палочкой они смещаются. Отечность уменьшается от периферии роговицы к краю. При закапывании глаза раствором адреналина гидрохлорида происходит сужение сосудов и уменьшение отечности. Гнойные процессы могут углубится в роговицу и в этом случае может развиться кератит.
При бактериальном конъюнктивите, вызванном кокковой флорой, инкубационный период составляет 2-3 дня. Инфекция передается контактно-бытовым способом. Кроме описанных изменений конъюнктивы, для этого вида заболевания характерно образование белесых пленок на слизистой оболочке век. После их удаления остается рыхлая не кровоточащая поверхность.
Для острого эпидемического конъюнктивита инкубационный период равен 1-2 дням. Заболевание распространяется быстро, происходит это контактным путем. Наблюдается ярко выраженный отек глазного яблока и нижней переходной складки конъюнктивы с петехиальными (точечными) кровоизлияниями на ней.
Из-за сильной отечности глазное яблоко в просвете глазной щели имеет вид двух треугольников, основания которых направлены к лимбу. Слизистый секрет, выделяющийся из глаз, склеивает ресницы, из-за чего размыкание век становится болезненным. Слизистые выделения сменяются обильными и гнойными. Могут появляться нежные пленки на конъюнктиве, что легко удаляются.
Ангулярный конъюнктивит проявляется через 4 дня после заражения пациента контактно-бытовым способом. Течение болезни хроническое, вялое. Наблюдается небольшая отечность слизистой в уголках глазной щели, отек и мацерация (смягчение, истончение) кожи возле уголков глаз. Из глаз выделяется тягучая слизь, которая ухудшает зрение и, скапливаясь в уголках глаза, засыхает с образованием воскоподобных корочек.
Бленорея это вид бактериального конъюнктивита, вызванный инфицированием слизистой глаза гонококками. Первые проявления заболевания наблюдаются через 2-3 дня. Заражение может происходить такими способами:
Болезнь проявляется в основном односторонним поражением. Наблюдается выраженная отечность век глазная щель слегка приоткрывается, вывернуть веки невозможно. Выделения кровянистые, цвета мясных помоев . Спустя 2-4 дня начинается вторая стадия болезни. Выделения становятся гнойными, пенистыми, сливкообразными. На конъюнктиве образуются сосочковидные фолликулы, которые остаются на длительное время. Возможно присоединение роговицы к воспалительному процессу.
Дифтерийный конъюнктивит довольно редкое заболевание, которое может возникнуть у людей, не подвергавшихся противодифтерийной вакцинации. Протекает с явлениями выраженной отечности век и их уплотнением. Глазное отверстие с трудом открывается, из отверстия выделяется мутноватая жидкость с хлопьями.
Конъюнктива покрывается серыми пленками, плотно сросшимися с нижележащей тканью. После их удаления ткань кровоточит. Через неделю пленки подсыхают и начинают самостоятельно отделятся, ткань под ними некротизируется. Выделения становятся гнойными. Через 2-3 недели на месте некротически измененной конъюнктивы образуются рубцы. Воспалительный процесс может затрагивать роговицу.
Хламидийные конъюнктивиты могут протекать в двух формах трахома и паратрахома.
Трахома протекает в хронической форме, в которой чередуются периоды ремиссии и обострения. Инкубационный период составляет одну-две недели, после заражения контактным способом от больного человека. Патологический процесс обычно затрагивает оба глаза. Течение болезни можно разделить на 4 периода. Стоит отметить, что в первые 3 периода больные могут заражать окружающих.
1. В первой стадии заболевания (начальной) начинают проявляться воспалительные процессы. Конъюнктива отекает и становится вишнево-красного цвета, слизистая оболочка покрывается мелкими фолликулами (сначала нижнее веко, потом верхнее). Фолликулы могут распространятся в зону верхнего лимба и затрагивать роговицу, что уже на этой стадии может привести к развитию кератита.
2. Во второй стадии заболевания (активной) фолликулы укрупняются, становятся студенистыми, некоторые из них некротизируются с формированием нежных рубцов. Наблюдается развитие трахоматозного паннуса помутнение роговицы в результате перехода на нее патологического процесса с конъюнктивы. В этот период наиболее высокая вероятность заразится от больного человека.
3. Третья стадия стадия рубцевания. Воспалительные процессы затихают. Высока вероятность развития таких осложнений, как: трихиаз патологический рост ресниц в направлении к глазному яблоку; мадароз процесс разрушения корней ресниц, что приводит к их выпадению и прекращению роста; симблефарон процесс сращения слизистой оболочки век и глазного яблока; энтропион заворачивание века в строну глазного яблока, в результате чего, рост ресниц направлен вовнутрь, что приводит к раздражению слизистой оболочки; ксероз синдром аномальной сухости слизистой оболочки конъюнктивы. Эта стадия может длиться в течении нескольких лет.
4. Четвертая стадия стадия излечения. Поверхность конъюнктивы покрыта мелкими белыми рубцами. В зависимости от степени потери зрения четвертую стадию делят на такие группы:
Различают такие виды паратрахомы (конъюнктивит с включениями):
1. Паратрахома взрослых. Острое или хроническое заболевание, передающееся половым путем. Этот вид занимает приблизительно 20% из всех выявленных случаев конъюнктивитов. Чаще всего пациентами становятся люди 20-30 лет. Женская часть населения болеет в 2-3 раза чаще мужской. У 65 % больных наблюдается острая форма заболевания.
Обычно патологический процесс затрагивает только один глаз. Инкубационный период составляет одну-две недели. Для патологического процесса свойственно увеличение лимфатических узлов со стороны поврежденного глаза. При ощупывании их болевые ощущения не возникают. На нижнем веке формируются крупные фолликулы, с течением болезни, сливающиеся в крупные валики.
Выделений поначалу немного, в основном они слизистые, но с развитием болезни они становятся гнойными и обильными. На лимбе могут наблюдаться отечность и васкуляризация. На роговице нередко образовываются мелкие инфильтраты, которые, впрочем, после заживания не оставляют рубцов.
2. Эпидемический хламидийный конъюнктивит. Его еще называют банным конъюнктивитом, так как заражение случается контактно-бытовым способом как результат посещения общественных бань, бассейнов и т. д. Обычно возникновение болезни сопровождается вспышками локальных эпидемий. Течение болезни схоже с течение паратрахомы взрослых, но протекает более легко и без осложнений.
Вирусные конъюнктивиты. Аденофарингоконъюнктивальная лихорадка (АФКЛ) - передается воздушно-капельным и контактным способами. Инкубационный период равен приблизительно одной неделе. Поначалу заболевание проявляется насморком, повышением температуры тела и головной болью, увеличиваются лимфатические узлы.
После этого проявляются первые симптомы конъюнктивита на одном глазу, а через пару дней на втором. Патологический процесс может протекать в трех разных формах: катаральной, фолликулярной и пленочной. Обычно заболевание длится приблизительно 2 недели.
Эпидемический кератоконъюнктивит (ЭКК) в большинстве случаев проявляется как госпитальная инфекция (передается от больного человека другим через руки медперсонала, инструменты, глазные капли и т. д., то есть контактно-бытовым способом передачи, реже воздушно-капельным способом).
Инкубационный период длится до одной недели, после этого еще одну неделю носитель может заражать других. Сначала болезнь атакует один глаз, через несколько дней второй. На первой стадии заболевания наблюдается образование мелких фолликулов и небольших кровоизлияний. На второй стадии образуются мелкие инфильтраты. Болезнь длится до двух месяцев. У переболевшего человека формируется иммунитет.
Эпидемический геморрагический конъюнктивит (ЭГК) острое эпидемиологическое заболевание с коротким инкубационным периодом один-два дня, передающееся контактным способом. Болезнь поражает вначале один глаз, а через сутки второй. Характеризуется выраженным болевым синдромом и возникновением обширных кровоизлияний под конъюнктивой. Возможны появления небольших инфильтратов, которые быстро и бесследно рассасываются. Через 8-12 дней наступает полное выздоровление.
Конъюнктивит, вызванный заражением контагиозным моллюском (дерматологический поксвирус). Болезнь передается контактно-бытовым способом. Для этого вида конъюнктивита характерно образование небольшого плотного блестящего узелка на краю века с небольшими отверстиями в центре. При надавливании на узелок из них выделяются белые выделения. На стороне узелка на конъюнктиве появляются небольшие фолликулы. При неблагоприятном течении заболевание может развиться в кератит.
Герпетический конъюнктивит возникает обычно в раннем возрасте при первом инфицирование вирусом. Заболевание протекает с образованием небольших фолликул на слизистой оболочке век. Болезнь поражает только один глаз. С течением заболевания патологический процесс охватывает роговицу и развивается герпетический кератит.
Грибковые конъюнктивиты. Грибковый гранулематозный конъюнктивит проявляется возникновением включений в виде мелких крупинок на поверхности конъюнктивы и возникновением инфаркта (закупорки) мейбомиевых желез (железы, вырабатывающие кожное сало и располагающиеся в толще век). Возможно появление зеленого налета на конъюнктиве.
Грибковый экссудативный конъюнктивит проявляется обильным выделением межклеточной жидкости из конъюнктивного мешка. Болезнь может усложнится возникновением аллергической реакции.
Аллергические и аутоиммунные конъюнктивиты возникают в результате воспалительной реакции конъюнктивы на раздражающее действие аллергенов (вещества, которые вызывают аллергическую реакцию).
Весенний кератоконъюнктивит (весенний катар) это вид хронического аллергического конъюнктивита, обусловленный повышенной чувствительностью конъюнктивы к ультрафиолетовому излучению. Мужчины подвержены этому заболеванию чаще, чем женщины. Впервые заболевание проявляется в раннем возрасте 4-7 лет и тянется несколько лет, обостряясь в весенний период. В период полового созревания симптомы заболевания исчезают, но, в редких случаях, заболевание может проявится уже после него.
Патологический процесс может протекать в трех формах:
Поллиноз (сенной конъюнктивит) это хроническое сезонное заболевание, вызванное аллергической реакцией на пыльцу растений в период их цветения. Проявление симптомов тесно связанно с календарным циклом растения. Заболевание проявляется сильным зудом и отеком конъюнктивы. Отечность может быть настолько сильной, что на роговице могут образовываться инфильтраты, которые сливаясь, могут привести к эрозии роговицы.
Хронический аллергический конъюнктивит это заболевание, связанное с возникновением аллергической реакции на пыль, пищевые продукты, химические вещества и т.д.
Лекарственный конъюнктивит это аллергическая реакция, вызванная приемом лекарственного препарата. Может быть острой (развивается в течении нескольких часов), подострой (развивается в течении суток) и затяжной (развитие аллергической реакции происходит через неделю или две).
Патологический процесс проявляется в четырех формах:
Паппилярный конъюнктивит частое заболевание у лиц, которые используют контактные линзы, глазные протезы и т. д., которое возникает как результат длительного контакта конъюнктивы с инородным телом. Для патологического процесса характерно появление крупных сосочков на слизистых оболочках век, птоз опущение верхнего века, сильный зуд. После удаления чужеродного тела все симптомы исчезают.
youcure.meДакриоаденит.
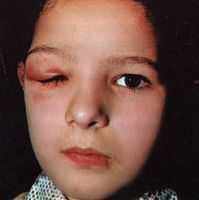 ДАКРИОАДЕНИТ. Острое или хроническое воспаление слезной железы. Этиология и патогенез. Острый дакриоаденит чаще развивается в результате эндогенной инфекции. Причинами его могут быть грипп, брюшной тиф, пневмония, скарлатина, ревматизм, ангина, гонорея. Нередко наблюдается при свинке одновременно с воспалением околоушной железы и подчелюстных слюнных желез. Хронический дакриоаденит проявляется главным образом в виде болезни Микулича (см.), которую относят к группе хронических лимфолейкозов и алейкемических лимфаденозов. Хронический дакриоадренит может быть также туберкулезной и реже сифилитической этиологии.
ДАКРИОАДЕНИТ. Острое или хроническое воспаление слезной железы. Этиология и патогенез. Острый дакриоаденит чаще развивается в результате эндогенной инфекции. Причинами его могут быть грипп, брюшной тиф, пневмония, скарлатина, ревматизм, ангина, гонорея. Нередко наблюдается при свинке одновременно с воспалением околоушной железы и подчелюстных слюнных желез. Хронический дакриоаденит проявляется главным образом в виде болезни Микулича (см.), которую относят к группе хронических лимфолейкозов и алейкемических лимфаденозов. Хронический дакриоадренит может быть также туберкулезной и реже сифилитической этиологии.Клиническая картина. Начало острого дакриоаденита проявляется болью в наружной части верхнего века. В этом месте появляется припухлость, покраснение кожи века. Глазное яблоко смещается книзу и кнутри, нередко наблюдается экзофтальм, ограничение подвижности глазного яблока кверху и кнаружи. Может иметь . место увеличение регионарных лимфатических узлов. При оттягивании верхнего века от глаза видна выбухающая в переходную складку увеличенная пальпебральная часть слезной железы. Иногда отек кожи распространяется на височную область и даже на соответствующую половину лица. Нередко отмечается нагноение слезной железы, сопровождающееся общим недомоганием, повышением температуры тела. Острый дакриоаденит обычно длится 13 нед, иногда процесс завершается образованием абсцесса, который может вскрыться как в коньюктивальный мешок (при нагноении пальпебральной части железы), так и через кожу верхнего века (при нагноении орбитальной ее части).
Хронический дакриоаденит может развиться из острого, но чаще возникает самостоятельно. В области слезной железы образуется довольно плотная на ощупь припухлость, уходящая в глубь орбиты. Кожа над нею обычно не изменяется. В верхненаружном углу при выворачивании верхнего века обнаруживается выпячивание увеличенной пальпебральной части железы. Заболевание протекает без выраженных воспалительных явлений, может быть односторонним или двусторонним.
Диагноз при остром дакриоадените ставят на основании описанных выше симптомов. От ячменя отличается уплотнением и резкой болезненностью в области слезной железы, смещением глазного яблока, увеличением регионарных лимфатических узлов. При метастатических острых гонорейных дакриоаденитах диагноз облегчается наличием гонорейных артритов и уретритов. Хронический дакриоаденит следует дифференцировать также от лимфомы глазниц.
Для туберкулезного дакриоаденита характерны очаги обызвествления в слезной железе, выявляемые при рентгенографии. В большинстве случаев имеются и другие проявления туберкулеза (увеличение шейных лимфатических узлов, положительные реакции Пирке и Манту и др.). Во время гистологического исследования при биопсии ткани из слезной железы обнаруживаются типичные туберкулезные бугорки с гигантскими клетками и изредка с казеозным перерождением. Нередко встречаются микобактерии туберкулеза. Сифилитический хронический дакриоаденит определяется на основании анамнеза, других проявлений сифилиса и серологических реакций.
Лечение. Местно различные тепловые процедуры, УВЧ. Энергичное лечение основного инфекционного заболевания, вызвавшего дакриоаденит (внутрь сульфадимезин и другие сульфаниламиды по 0,51 г 34 раза в день в течение 5 дней, внутримышечно инъекции бензилпенициллина натриевой соли по 200 ООО ЕД 23 раза в день в течение 5 дней, стрептомицина сульфата по 500 000 ЕД один раз в день в течение 5 дней), При развитии абсцесса его вскрывают, Затянувшиеся, торпидно протекающие дакриоадениты поддаются лечению противовоспалительными дозами рентгеновского облучения области слезной железы.
При хронических дакриоаденитах прежде всего применяют средства воздействующие на основное заболевание. При наличии туберкулезного дакриоаденита по консультации с фтизиатром назначают стрептомицина сульфат по 500 ООО ЕД в течение 1020 дней, на курс лечения 5 ООО 00010 000 000 ЕД, внутрь ПАСК по 0,5 г 35 раз в день в течение 2 мес, фтивазид по 0,30,5 г 34 раза в день в течение 3 мес. При сифилитических дакриоаденитах проводят соответствующее специфическое лечение, назначенное венерологом. При болезни Микулича лечение проводят совместно с гематологом (см. Микулича болезнь).
Прогноз при своевременном и правильном лечении обычно благоприятный. www.bolezni-glaza.ru
Острое воспаление слезной железы чаще всего возникает как следствие общего инфекционного заболевания (грипп, ангина, скарлатина, ревматизм и др.), но может возникнуть и без видимых причин. Процесс чаще односторонний, но встречается и двусторонняя форма заболевания, особенно при паротите, пневмонии или тифе.
Дакриоаденит характеризуется отеком, покраснением и болезненной припухлостью слезной железы. Наблюдается слезотечение, гнойное отделяемое из конъюнктивальной полости. Заболевание сопровождается ухудшением общего состояния больного: появляется головная боль, бессонница, повышается температура тела.
Характерным признаком дакриоаденита является развитие болезненной припухлости в верхненаружном углу глазницы, которая при увеличении смещает глаз книзу и к носу.
При негнойном характере заболевания процесс проходит доброкачественно и обычно заканчивается через 10—15 дней полным выздоровлением.
При гнойном характере дакриоаденита отек распространяется на всю височную область, иногда и на щеку, глазная щель полностью закрывается, отмечается обильное слезотечение. При дальнейшем развитии воспалительного процесса формируется
абсцесс, из которого гной прорывается в конъюнктивальную полость или через кожу.
Рис. Дакриоаденит
Неотложная помощь. Применяют сульфаниламидные препараты внутрь и направляют к врачу-офтальмологу.
Лечение. В первую очередь принимают меры по ликвидации общего инфекционного заболевания.
При остром характере воспалительного процесса назначают лечение антибиотиками.
Для промывания конъюнктивальной полости применяют подогретые растворы антисептиков (растворы фурацилина и перманганата калия), для закладывания за веки — мази с сульфаниламидами и антибиотиками.
Местно применяют сухое тепло, ультрафиолетовое облучение, электрофорез с лекарственными веществами и другие методы лечения.
При нагноении производят вскрытие инфильтрата с последующим дренированием и наложением повязок с гипертоническими растворами.
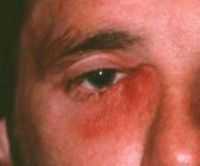
При остром дакриоадените отекает и краснеет верхнее веко, причем отек увеличивается очень быстро. За счет отека край века принимает S-образную форму. Отек увеличивается несколько дней, и может быть настолько сильным, что глаз может полностью закрыться отекшим веком. Это сопровождается болью в наружном углу глаза, головной болью, слабостью. Боль в глазу может быть настолько сильной, что невозможно прикоснуться к больному месту. Возможно повышение температуры. Глазное яблоко смещается вниз и внутрь, из-за этого пациенты часто жалуются на двоение в глазах.
Часто при дакриоадените увеличиваются близлежащие лимфатические узлы, а отек распространяется на всю височную область.
При хроническом дакриоадените в области слезной железы образуется плотная опухоль. При этом никаких воспалительных явлений не возникает. Заболевание может быть односторонним или двусторонним. Возможно также увеличение слюнных желез. В некоторых случаях развивается экзофтальм.
Слезная железа железа, вырабатывающая слезы специальную жидкость, смачивающую роговицу и предохраняющую ее от высыхания и очищающую глаз. Она расположена в верхней наружной части глазницы, в слезной ямке лобной кости. Оттуда по слезным протокам слезы выводятся в верхний свод конъюнктивы и омывают глаз. После они скапливаются в слезном озере, которое находится во внешнем углу глаза. Оттуда по слезным канальцам слезы отводятся в слезный мешок, который, в свою очередь, открывается в носослезный канал. Так слезы из слезного мешка поступают в полость носа.
Дакриоаденит развивается при попадании в слезную железу инфекции. Патогенные микроорганизмы попадают в слезную железу эндогенным путем, то есть, с током крови. Острый дакриоаденит чаще всего развивается у детей как осложнение инфекционных заболеваний свинки, гриппа, ангины, кишечных инфекций, скарлатины. Часто дакриоаденит это единственное проявление инфекционного паротита у вакцинированных детей.
Острый дакриоаденит может длиться 1-3 недели. У пациентов со сниженным иммунитетом он может осложниться абсцессом слезной железы или флегмоной. Абсцесс может самопроизвольно вскрываться в конъюнктивальный мешок или через кожу верхнего века. Кроме того, дакриоаденит может перерасти во флегмону, которая, в свою очередь может привести к менингиту.
Хронический дакриоаденит может развиться как у детей, так и у взрослых, однако, у взрослых он встречается чаще. Он может быть следствием острого дакриоаденита или следствием какого-либо другого заболевания. Часто он возникает как осложнение болезней крови, например, хронического лимфолейкоза, а также инфекционных заболеваний туберкулеза и сифилиса. Кроме того, это заболевание может возникнуть и самостоятельно.
Диагноз дакриоаденит ставит офтальмолог. Он проводит внешний осмотр пациента, пальпацию, визиометрию и направляет на компьютерную томографию (КТ). Возможно, потребуется консультация гематолога, фтизиатра или венеролога.
Обязательно делают клинический анализ крови, кровь на реакцию Вассермана, общий анализ мочи, реакцию Манту. При подозрении на туберкулезную природу заболевания делают рентгенографию слезной железы на рентгенограмме видно известковые очаги.
Острый дакриоцистит лечат в стационаре. Основная терапия направлена на лечение заболевания, ставшего причиной дакриоаденита. Обычно назначают антибиотики или антибактериальные средства с учетом возбудителя в виде таблеток, глазных мазей и капель, нестероидные противовоспалительные препараты, анальгетики при сильных болях и антигистаминные препараты при сильном отеке.
При сухости глаз назначат препараты искусственной слезы.
Хороший эффект дает физиотерапия УВЧ, УФО, магнитотерапия.
При образовании абсцесса показано хирургическое лечение. Абсцесс вскрывают, рану дренируют. Назначают антибактериальные препараты и средства, улучшающие регенерацию тканей. Применяют и физиотерапевтические методы лечения.
В большинстве случаев пациенты выздоравливают в течение двух недель.
При хроническом дакриоадените лечение также направлено на лечение основного заболевания.
В случае если лечение было неправильным или несвоевременным, нарушается продукция слез.
Профилактика дакриоаденита заключается в своевременном лечении инфекционных заболеваний и соблюдении личной гигиены при уходе за глазами.
Доктор Питер
doctorpiter.ruДакриоаденит бывает редко, чаще с одной стороны. Дакриоаденит возникает как осложнение общих инфекций - гриппа, ОРЗ, ангины, эпидемического паротита, скарлатины, дифтерии и т. д. Бактериальный дакриоаденит вызывают проникающая травма, рожистое воспаление, гонорейный конъюнктивит, эндогенный увеит.
Острый дакриоаденит начинается с появления боли и припухлости в верхненаружном углу орбиты, обильным слезотечением. Глазная щель суживается и принимает характерную S-образную форму. При оттягивании века можно увидеть увеличенную пальпебральную часть слезной железы. В некоторых случаях уплотнение и отек железы настолько значительны, что глазное яблоко может смещаться книзу и внутрь, подвижность его ограничена. Отмечается болезненность и гиперемия наружной части верхнего века, повышение температуры тела, головная боль, общее недомогание. Может бьггь гиперемия н отек конъюнктивы глазного яблока. Часто наблюдаются увеличение и болезненность околоушных лимфатических узлов. Дакриоаденит обычно спонтанно разрешается, но иногда прогрессирует до нагноения и атрофии слезной железы.
Хронический дакриоаденит чаще протекает в виде синдрома Микулича: симметричное и безболезненное увеличение слезных и слюнных желез, околоушных желез с сопутствующим сухим кератоконъюнктивитом и ксеростомией (сухость но рту).
Лечение дакриоаденита: антибиотики, сульфаниламиды, десенсибилизирующие средства, анальгетики, жаропонижающие препараты; сухое тепло, УВЧ-терапия. При абсцедровании гнойник вскрывают и очаг дренируют.
Туберкулезный дакриоаденит. Заболевание отличается от дакриоаденита другой этиологии отсутствием выраженных признаков воспаления и болевого синдрома. Слезная железа плотной консистенции, увеличена в объеме, что нередко приводит к ошибочной диагностике новообразования. Для уточнения диагноза производят пункцию и биопсию. При рентгенографическом исследовании в ряде случаев в слезной железе обнаруживаются кальцификаты. В слезной железе могут выявляться очаги окостенения с грубой соединительнотканной капсулой и петрификатами в их окружности. Очаг окостенения развивается в области казеозного распада и является очагом раннего метастазирования из первичного комплекса.
ilive.com.uaКод МКБ - 10
Н 04.0
Признаки и критерии диагностики:
Дакриоаденит (Dacryoadenitis) - острое воспаление слезной железы. Причиной заболевания является эпидемический паротит (свинка), инфекционный мононуклеоз, Herpes zoster, грипп, корь, скарлатина, гонорея, саркоидоз подобное. Заболевание сопровождается повышением температуры тела.
Больной жалуется на боль, припухлость наружной части верхнего века в области пальпебрального части слезной железы, движение глаза наружу и вверх - ограничено. Острый орбитальный дакриоаденит более редкое заболевание, межпальпебральная форма. При паротите воспалительный процесс - двусторонний. Верхнее веко имеет вид английской буквы "S", расположенной горизонтально (S - симптом). Пальпация болезненна, при оттягивании верхнего века - видно увеличенную слезную железу, хемоз конъюнктивы.
Уровни оказания медицинской помощи:
Третий уровень - стационар офтальмологического профиля
Обследование:
1. Внешний осмотр
2. Пальпация
3. Визометрия
4. Компьютерная томография
Обязательные лабораторные исследования:
1. Общий анализ крови
2. Общий анализ мочи
3. Кровь на RW
4. Сахар крови
5. Hbs-антиген
Консультации специалистов по показаниям:
1. Терапевт (педиатр)
2. Иммунолог
Характеристика лечебных мероприятий:
Местно:
1.Сухе тепло, УВЧ
2.Инстилляции - Дезинфицирующие капли,антибактериальные капли
Общая терапия:
Интенсивное лечение основного заболевания
Антибиотики - перорально, в / м, в / в
Сульфаниламиды
При вирусной этиологии (паротит, инфекционный мононуклеоз):
Холодные компрессы на область отека и болезненности
Обезболивающие при необходимости
Детям с вирусной инфекцией не следует давать аспирин вследствие риска синдрома Рея (Reye).
Воспаление орбитальной части слезной железы сопровождается проптозом, смещением глаза к носу, двоением, ограничением движений глаза наружу и в горы.
При флюктуации - вскрытие через конъюнктиву - при пальпебрального форме, вскрытие через кожу - при орбитальном процессе.
Конечный ожидаемый результат - выздоровление.
Срок лечения - 7-10 дней
Критерии качества лечения:
Отсутствие воспалительного процесса
Возможные побочные эффекты и осложнения:
При эпидемическом паротите - орхит. При инфекционном процессе - абсцесс.
Требования к диетическим назначениям и ограничения:
Согласно инструкции назначенного препарата сульфаниламидов.
Требования к режиму труда, отдыха и реабилитации:
Больной нетрудоспособен в течение 2-3 недель
Дальнейшие рекомендации - контролировать появления симптомов поражения орбиты - ограничение движений глазного яблока или проптоз.
Причины возникновения данного заболевания
Чаще всего дакриоаденит возникает в результате инфекционных болезней, так как возбудитель инфекции может попадать в слезные железы, вызывая воспалительный процесс в них. Поэтому такие инфекционные заболевания как брюшной тиф, грипп, ангина, скарлатина, часто дают у детей осложнения в виде дакриоаденита. При поражении подчелюстных и околоушных желез, при эпидемическом паротите, параллельно развивается и дакриоаденит. Есть некоторые случаи, когда данное заболевание возникало после проведения прививки от эпидемического паротита. Чаще всего у детей развивается острая форма дакриоаденита, хроническое протекание наблюдается в основном у взрослых.Симптомы дакриоаденита
Острое воспаление сальной железы практически никогда не возникает самостоятельно, появляется при осложнении гриппа, разных кишечных инфекций, ангины и так далее. Верхнее веко больного становится припухлым, оно постепенно и быстро увеличивается в размерах. Веко отекает и становится красным. Весь этот процесс сопровождается болезненными ощущениями в области наружного уголка глаза. Ребенок становится слабым, возникает головная боль, температура тела повышается. На протяжении нескольких дней процесс прогрессирует отек, и припухлость века увеличивается, глаз может закрыться из-за отека века. Боли стают еще сильнее. Из-за возникшего давления плотной отечной слезной железы смещается вниз и внутрь глазное яблоко. Результатом такого смещения у ребенка может быть двоение в глазах. Боль в области слезной железы очень сильные, ребенок не дает прикоснуться к ней. В заушной области увеличиваются регионарные лимфатические узлы, на височную область распространяется отек. У детей с низким иммунитетом данное заболевание может осложняться флегмоной или абсцессом слезной железы, которые далее распространяются на жировую клетчатку в орбите. Это очень серьезное осложнение, флегмона может спровоцировать тромбоз кавернозного синуса, менингит. Но в основном течение заболевания благоприятное, ребенок становится здоровым в течение двух недель.Диагностика дакриоаденита
Для диагностики данного заболевания ребенку обязательно нужно пройти осмотр таких врачей, как офтальмолог и гематолог. Среди лабораторных методов исследования используют серологические методы реакция Вассермана, реакция Манту, проводят клинический анализ крови. Врач может назначать и дополнительные методы исследования. К ним относят компьютерную томографию, аспирационную биопсию, а так же рентгенологические исследования слезной железы. Нужно отличать острую форму течения данного заболевания от обостренного хронического процесса.Лечение дакриоаденита
Обычно ребенка с дакриоаденитом госпитализируют. Если боль сильно выражена, то назначают обезболиващие препараты. При остром дакриоадените применяют антибактериальные препараты системно, местно. Так же назначаются противовоспалительные препараты, глюкокортикостероиды, противовоспалительные нестероидные средства. При очень тяжелом состоянии проводят детоксикационную терапию. При остром дакриоадените используют физиотерапевтические процедуры УФО, УВЧ, сухое тепло. При хроническом дакриоадените так же применяют физиотерапевтические процедуры, противовоспалительные, антибактериальные средства, глюкокортикостероиды. При тяжелом течении заболевания проводят гемосорбацию. При размягчении тканей в случае абсцедирования абсцесс с постановкой дренажа вскрывают хирургическим путем. Так же применяют препараты искусственной слезы. При неправильном или несвоевременном лечении данного заболевания могут возникать осложнения в виде абсцесса слезной железы. Так же могут проявляться аллергические реакции. При остром дакриоадените заболевание длиться от десяти до пятнадцати суток. Но при перерывах в лечении может развиваться хронический процесс. При хроническом дакриоадените прогноз зависит от того, по какой причине возникло данное заболевание. Очень часто в исходе заболевания нарушается слезопродукция.Профилактика дакриоаденита
Чтобы избежать возникновения и развития такого неприятного заболевания, следует своевременно обнаруживать и начинать качественное лечение основного заболевания ангины, гриппа и так далее. При лечении любых возникших инфекционных болезней нужно соблюдать собственную гигиену в уходе за глазками.mamapedia.com.ua
В том случае, если больному был поставлен диагноз острого дакриоаденита, лечение, в обязательном порядке, должно проводиться только в стационарных условиях.
В случае появления первых симптомов заболевания либо неприятного чувства дискомфорта, необходимо незамедлительно обратиться за помощью к опытному офтальмологу, который после проведения необходимых исследований и установления точного диагноза, сможет назначить правильный курс лечения.
В том случае, если у пациента непосредственно в слезной железе началось серьезное воспаление, есть необходимость для назначения лечения с использованием антибиотиков, имеющих широкий спектр действий (чаще всего, применяются те препараты, которые относятся к пенициллиновому ряду, аминогликозиды, цефалоспорины). Если же у больного проявляются довольно неприятные и сильные болевые ощущения, есть необходимость в назначении к приему анальгетиков.
При образовании довольно ярко выраженной отечности, больному может быть назначен прием тавегила. Для проведения процедуры промывания полости воспаленной конъюнктивы, есть необходимость использовать специальные растворы антисептиков, а затем за веко закладывается лечебная мазь, в состав которой должны входить антибиотики (применение такой мази может назначить только врач).
В целях проведения лечебной терапии, больному может назначаться и облучение всех пораженных областей с помощью ультрафиолетовых лучей, есть необходимость в УВЧ-терапии, а также в применении сухого тепла.
На протяжении 15 либо 20 дней, непосредственно в конъюнктивный мешок необходимо будет закапывать современные лекарственные препараты, которые оказывают противовоспалительное и антимикробное действие. К примеру, в этом случае могут применять такие лекарственные препараты, как растворы глюкокортикостероидов, противовоспалительных нестероидных средств, антибиотики, а также антисептики.
При проведении такого лечения, есть необходимость, на ночь, закладывать непосредственно в конъюнктивный мешок специальные мази, которые оказывают антимикробное действие. Самых лучших лечебных результатов можно будет добиться в том случае, если применяется для лечения сочетание бактерицидных и сульфаниламидных (бактериостатических) препаратов.
В том случае, если у больного произошло развитие абсцесса, проводится его вскрытие вдоль края века с кожной стороны в точке максимальной флюктуации. После того, как осуществляется вскрытие абсцесса, в обязательном порядке, будет устанавливаться дренаж с хлорид-натриевым раствором.
Дальше, на протяжении последующей недели, рана должна будет промываться специальными антисептическими растворами. После того, как полностью проведется полное очищение раны, еще в течение семи дней, два либо три раза в сутки, необходимо будет смазывать эту зону препаратами, которые оказывают положительное воздействие на процесс регенерации.
Параллельно с вышеописанным лечением должна использоваться и магнитотерапия. С течением времени начинается постепенное снижение всех острых воспалительных явлений, после чего назначается проведение специального физиотерапевтического лечения.
В некоторых случаях может проводиться вскрытие воспаление с помощью разреза, непосредственно через конъюнктиву, а также дальнейшего установления дренажа, благодаря чему значительно улучшается отток. Стоит помнить, что образование абсцесса нуждается в обязательном вскрытии самого гнойника и проведением его дальнейшего дренажа.
В том случае, если у пациента диагностирован длительный дакриоаденит, лечение будет проводиться с использованием рентгеновского облучения, при этом назначается дозировка противовоспалительного характера (воздействие производится непосредственно на область воспаленной слезной железы).
Чаще всего, при диагностировании острого дакриоаденита, делается для пациента вполне благоприятный прогноз, а случае хронической формы заболевания, прогноз будет ставиться с учетом проводимого лечения для основного заболевания.
В случае диагностирования хронического дакриоаденита, назначается больному местное лечение с использованием УВЧ-терапии, а также других тепловых процедур. В основе всех лечебных мероприятий лежит именно интенсивное и целенаправленное лечение инфекционного заболевания, которое собственно и спровоцировало начало развития дакриоаденита.
В случае продолжительного и вяло текущего хронического дакриоаденита, назначается проведение облучения с помощью рентгеновских лучей непосредственно в области воспаленной слезной железы (используются строго противовоспалительные дозы).
При наличии туберкулезной формы заболевания необходимо пройти консультацию у фтизиатра, после чего назначаются современные лекарственные препараты, оказывающие противотуберкулезное действие.
В случае лечения сифилитического дакриоаденита назначается специфическое лечение врачом-венерологом.
nebolet.comДакриоцистит.
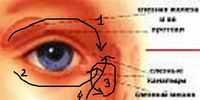
Основными проявлениями дакриоцистита являются: обильное слезотечение, гнойные выделения из пораженного глаза, отек слезного мешка с выделением из слезных точек при надавливании слизистой или гнойной жидкости.
Распространение воспаления за границы слезного мешка грозит развитием флегмоны, характеризующейся резким отеком и ощутимой болезненностью в области внутреннего угла глаза.
Дакриоцистит у новорожденных
В офтальмологии принято выделять дакриоцистит новорожденных как отдельную форму этого заболевания, причиной которого, является патология внутриутробного развития. В период беременности матери, просвет слезно-носового канала малыша заполнен слизисто-желатинозными массами, а выход закрыт мембраной. К моменту родов у большей части младенцев перепонка претерпевает обратное развитие или разрывается с первым вдохом новорожденного.
По статистике, эта пленка сохраняется у 1–7% детей, причем у некоторых она остается с обеих сторон, закупориая канал полностью. Как правило, дакриоцистит новорожденных проявляется скудным гнойным отделяемым в конъюнктивальном мешке. Затем к возрасту 2–3 месяца обнаруживается слезостояние, а также слезотечение. Если процесс обостряется, то в первый месяц жизни или немного позже может развиться флегмона слезного мешка. Она характеризуется выраженным отеком в зоне слезного мешка и у внутренней границы нижнего века, может сопровождаться высокой температурой, лейкоцитозом, повышением СОЭ. Флегмона вскрывается наружу или внутрь, при этом гнойный процесс распространяется в глазницу и дальше в полость черепа. Такое состояние нередко оказывается опасным для жизни малыша.
Опасность дакриоцистита заключается и в том, что существующий резервуар гноя, которым выступает слезный мешок, является постоянной угрозой для роговицы глаза, ведь в любой момент могут развиться гнойные язвы с тяжелым исходом. Подробнее о дакриоцистите о новорожденных>>>
Дакриоцистит у взрослых
Возникновение заболевания у взрослых людей является, как правило, осложнением патологии слезных органов и имеет хронический характер. Проявления, в данном случае, могут быть разнообразными: от ярковыраженных до скрытого (бессимптомного течения). Читать подробнее о дакриоцистите у взрослых>>>
proglaza.ru Радостный и ясный взгляд ребенка всегда завораживает родителей.Сегодня я хочу поделиться одной нашей решенной задачей – дакриоцистит новорожденных.
Когда нас с Даной выписали из роддома, прошла примерно неделя, и я заметила, что у дочки появляется гной на левом глазике.
Для начала, нужно было понять, что это такое и почему происходит.
Сколько информация я перерыла в интернете, словами не передать.
Было два варианта- это конъюнктивит или дакриоцистит, сложные медицинские термины, правда?
Согласно Википедии:
Дакриоцистит - это воспаление слезного мешка, который находится между носом и внутренним углом век. Обычно он возникает из-за нарушения проходимости носослезного протока, который проводит слезную жидкость в носовую полость. В мешке скапливаются патогенные бактерии, и развивается воспаление.
При дакриоцистите многие обычные люди, «не врачи», называют эту проблему так:
- гноится глаз
- закисает глаз
- стоит слеза
- непроходимость слезного канала
Конъюнктивит - это занесение инфекции, то есть происходит воспаление слизистой оболочки глаза из-за попадания в них микробов.
Я поняла, что у моего ребенка дакриоцистит. Почему?
Потому что, у новорожденных деток, не должно быть слез, а у моей Даны они были.
Еще при непроходимости слезного канала при надавливании на угол глаза выходит гной.
Мед. сестра которая вела патронаж и педиатр назначали нам антибиотики: тетрациклиновую мазь, также при дакриоцистите назначают самые разные капли «левомецитин», «софрадекс», «тобрекс» и многое другое.
Лично я ничего этого не мазала и не капала. Хватило моему ребенку антибиотиков в роддоме.
Медицинских работников понять можно, «ничего» - назначить они не могут.
Я начала искать способы лечения.
Девчонки на различных форумах писали, как они победили эту болячку, кто-то делал всевозможные примочки из трав, многие объясняли как делать массаж при дакриоцистите.
Как же иногда сложно понять мысли людей :-).
Моя цель была избежать «зондирование» или по другому «бужирование», все таки, это медицинское вмешательство.
Я поняла, что нужно пробить пленку, которая находится между уголком глаза и носом, то есть открыть слезный канал, чтобы слезы уходили в носик.
На мой взгляд, безопасней и эффективней всего лечить дакриоцистит- массажем.
Многим мамочкам о таком способе лечения ничего не говорят. Они мучают бедных детишек лекарствами, а в итого потом все равно идут на «зондирование».
Дакриоцистит необходимо лечить как можно быстрее, пока Ваш малыш не вырос и не начал сопротивляться массажу.
Итак, массаж при дакриоцистите:
Для начала
- обрежьте ногти на своих пальцах.
- перед началом массажа, вымойте руки с мылом.
- очистите глазки ребеночка от гноя (ватным тампоном, смоченным в физрастворе, или кипяченой воде).
- смочите указательные пальцы в кипяченой воде или физрастворе, или фурацилине, чтобы проще скользить по коже малыша.
Технология:
10 движений - сверху вниз, указательными пальцами ведете линию от начала бровей далее по крыльям носа, до кончика носа.
При этом нужно «достаточно» плотно надавливать пальцами, опять же синяки оставлять не надо.
На 11-й раз ведете пальцы от кончика носа к бровям, то есть движение вверх, при этом как бы рисуете «спираль».
Сложно понять текст, поэтому я сняла видео.
Всего таких упражнений нужно делать 5-7 раз в день, 10 дней.
Нам данный курс помог, хотя мне мало в это верилось.
Но есть одно «но», если Вашему малышу больше двух месяцев, такой массаж скорее всего уже не поможет, придется идти на «зондирование».
Главное верьте, что всё получится, и не ленитесь делать массаж!
Я конечно не врач, но надеюсь, что данный пост будет кому-то полезен.
Помните, что всё индивидуально!
В любом случае, прежде чем делать какие-либо выводы, необходима консультация специалиста, офтальмолога.
Здоровья Вам и Вашему малышу!
Искренне Ваша, Елена Седоусова.
mamam74.ru дакриоцистит у новорожденных, проще говоря, воспалительный процесс слезного мешка. Основными признаками этой болезни является слизисто-гнойные или слизистые выделения из глаза, во внутреннем углу глаза небольшая припухлость.
Слезы исполняют немаловажную роль для правильного функционирования органов зрения у человека – это для глаз. Слезы помогают сохранять необходимую влажность глазных яблок, они являются защитой для их поверхности от мелких частиц грязи и пыли. После того, как слезы распределились на поверхности глазных яблок, они отклоняются из глаз через полость носа по слезным каналам. Слезный канал у младенца может иметь непроходимость как на одном, так и на двух глазиках.
Но в чем же тогда причина, что слезный канал у младенца становиться непроходимый, если матушка природа задумала иначе?.. При внутриутробном развитии малыша специальная желатинообразная пленка преграждает попадание околоплодных вод. В то мгновение когда ребенок издает первый крик при рождении, при первом вздохе, эта пленка лопается. В том случае если это не происходит, слезки крохи начинают постепенно накапливаться в слезном мешочке, и там возможно образовывается инфекция. Также причиной этого может, быть неверное положение мембраны или не полностью рассосется эмбриональная ткань.
Основными признаками, когда слезный канал младенца непроходим, являются присутствие отделяемого, вытекание из полости глаза слезы, когда малыш не плачет, слезостояние. Достаточно часто специалисты педиатрии расценивают это как конъюнктивит, при этом назначая противовоспалительные препараты, но такое лечение не поможет. Поэтому вернее будет обратиться к детскому окулисту.
Отличительными симптомами дакриоцистита являются слизисто-гнойного типа выделения, при нажатии на зону слезных точек.
Основной клинический признак хронического течения процесса – это изобильное гнойное выделения жидкости из слезного мешка, которое наполняет полностью глазную щель, обычно после плача или сна.
После того как вам точно установили диагноз нужно немедленно приступать к лечению. Скорее всего, в качестве лечения вам назначат специальный массаж. Но сначала ознакомьтесь с анатомией слезоотводящих каналов, проекцию слезного мешка. Перед тем как начать массаж хорошо вымойте руки, ногти сделайте максимально короткими, можно применить стерильные перчатки.
Массаж слезного канала младенца.
Схема массажа, когда слезный канал младенца непроходим:
1. Аккуратно выдавливайте жидкость из слезного мешочка.
2. В больной глаз накапайте тепленький фурацилиновый раствор 1 к 5000 и с помощью стерильного тампона из ваты уберите гнойное отделяемое.
3. Сделайте массаж в районе слезного мешка. Целью такого массажа является прорыв желатинообразной пленки. Массаж слезного канала проводят несколькими вибрирующими или толчкообразными движениями пальца с небольшим давлением, направление которого сверху вниз, от внутреннего угла верхней части глаза к низу. За счет создаваемого давления, прорывается эмбриональная пленка.
4. Закапать глаз дезинфицирующими каплями: левомицетином 0,25% или витабактом.
5. Данные процедуры проводить до 5 раз в день.
Массаж слезного канала у младенца нужно делать, по меньшей мере, продолжительностью в две недели. Нужно учесть то, что к 3-4 месяцам у ребенка желатинообразная пленка прорывается или рассасывается сама, при условии, если родители аккуратно и правильно проделывают вышеуказанные предписания.
Помните, что максимально правильно показать массаж слезного канала сможет только врач.
Дополнительная информация:
1. Массаж необходимо делать в тот момент, когда ваш ребенок начинает надрывно плакать. Так как весь механизм заключается в том – что во время плача у малыша находится все в напряжении, и пробить желатиновую пробку массажем не составит труда.
2. Делая массаж, слезного канала, нужно быть крайне аккуратным (чем младше ребенок, тем осторожнее массажировать), потому что у грудничков нет образованной косточки в «пазухах» носа, там просто нежный хрящик.
3. Дакриоцистит у младенца – это очень опасная болезнь детей до года. Так как гной расположен в области головного мозга
4. Наблюдайте за гноем, вытекающий из глаза, чтобы он не попал в ушко или другой глазик.
5. Чем старше возраст ребенка, тем болезненней эта процедура, так как желатинообразная пробка становится плотнее.
Существует мнение, что массаж слезного мешка, когда слезный канал младенца в состоянии непроходимости, достаточно эффективен. Но опыт показывает обратное. «Эффект» от массажа возможен при ошибочной непроходимости слезных путей, которая порой сопутствует конъюнктивиту.
Если слезный канал младенца после проведения специального массажа остался без изменений, то вам необходимо будет делать зондирование. Выявив какие-либо заболевания, разумнее проводить лечение сразу же. Так как продолжительное проведение массажа слезного мешка и отодвигание зондирования нередко приводит к осложнениям. Чем старше становится ребенок, тем труднее полностью излечить непроходимость слезных путей. Наилучший возраст ребенка, чтобы провести зондирование слезного канала — три – четыре месяца.
В том случае, если и эти манипуляции не привели к желаемому результату, то требуется проводить зондирование слезного канала в обстановке глазного кабинета. Зондирование слезного канала – это относительно простая операция, которая заключается в прокалывание пленки. После того как вы прошли зондирование необходимо непременно первую неделю делать массаж в целях профилактики рецидива, который связан с формированием спаечного процесса.
Эффективность от зондирования вы не будете наблюдать лишь в тех ситуациях, когда возникновение дакриоцистита определен иными причинами такими, как искривление носовой перегородки, патология развития носового и слезного канала, и др. Этим детям требуется сложнейшее операционное вмешательство, которое проводится не раньше шести лет.
www.baby.ruНастораживающий своим названием, дакриоцистит - проблема некоторых новорожденных. Дакриоцистит провоцирует непроходимость слезного канала. Часто мамы пытаются решить проблему дакриоцистита в домашних условиях, но порой приходится прибегать даже к радикальным методам лечения, например, к оперативному вмешательству.
Причины дакриоцистита
В норме при рождении ребенка пленочка, которая защищает его носослезный канал от околоплодных вод, рвется. Но в некоторых случаях этого не происходит, и новорожденный получает дакриоцистит. Защитная пленка мешает проходимости носослезного канала, и начинается его воспаление.
У более старших детей также может развиваться дакриоцистит воспаление носослезного мешочка. Но причинами уже будут травмы или инфекционные заболевания.
У новорожденных воспаление слезного канала возникает из-за застаивания слезок, которые не пропускаются закрытым каналом. Слезостояние это и есть основной симптом дакриоцистита. Болезнетворные бактерии могут провоцировать гнойный конъюнктивит и другие серьезные заболевания.
Проверьте глазки ребенка после возвращения из роддома. Если один или оба глазика мокрые всё время, то это может быть частичная или полная непроходимость канала.
Лечение дакриоцистита
Мамы, послушно следуя советам бабушек и подруг, применяют доступное домашнее лечение. Обычно это дезинфекция отваром чая или ромашки. Но закупоренный канал такими действиями разблокировать невозможно, а значит, проблему инфекций решить окончательно не удастся. Так только растягивается время, и повышается сложность состояния ребенка.
Кстати, проблемы ухудшаются не только относительно размножения бактерий, но и состояния самой пленка. Защитная пленка становится тверже и даже превращается в клеточную ткань. А потом будет возможно только оперативное лечение.
Мнения врачей по поводу профессионального лечения немного разошлись. Одни убеждены, что пробить носослезный канал можно без оперативного вмешательства до 6 месяцев. Другие же допускают консервативные методы лечения только до 2-х месяцев.
Каким бы не определили период ожидания, глазками новорожденного нужно заниматься. Необходимо отправиться к офтальмологу. Офтальмолог назначит капли от размножения микробов в глазике ребенка. К тому же, не забудьте спросить о массаже для глаз. Он будет играть очень весомую роль в лечении.
Можно делать, например, такой массаж для глаз. Массаж этот делаем пальчиками с умеренным нажимом очень сильно нажимать нельзя, а легкие прикосновения не помогут. Ставим указательные пальчики возле внутреннего уголка глаз крохи. Средние пальчики можно поставить к внешним концам бровок, а большими пальцами найти опору под подбородком, посередине. Рабочие пальцы указательные. На 10 движений спускаемся указательными пальцами от внутренних уголков глаз по крыльям носа, расходясь в конце носа. И 1 вибрирующим движением указательными пальцами возвращаемся вверх по крыльям носа, делаем круг у внутренних уголков глаз и поднимаемся чуть выше бровок, доводя пальчиками до внешних концов бровок.
Любой массаж нужно делать не меньше 7 дней по 10 раз в день. Лучше делать массаж перед кормлением. Очищаем глазки перед массажем и закапываем назначенными каплями.
Если массаж проводится правильно, из канала появятся гнойные выделения. В этот момент и пригодятся домашние дезинфицирующие отвары (чай, ромашка, календула). Смачиваем любым отваром ватный диск и аккуратно убираем гной.
Если после всех стараний на следующем осмотре доктор говорит, что пленка осталась, возникнет вопрос о пробивании канала. Самый распространенный метод бужирование. Буж (жесткий зонд) введут в носослезный канал, в слезную точку. Он пробьет засор и расширит канал. После удаления бужа проходимость слезного пути восстановится.
Несмотря на страшное зрелище, для ребенка это обернется только неприятными ощущениями. Чем меньше возраст ребенка, тем меньше дискомфорт от процедуры. Процедура длится несколько минут. К сожалению, в 30% случаев может понадобиться повторное бужирование. Его обычно назначают через несколько дней.
Дакриоцистит у новорожденных это не то заболевание, с которым обычно можно справиться без консультации врача. Раннее обращение займет меньше Вашего времени и страданий малыша. Здоровья Вашему ребенку!
Если у Вас возникли вопросы, можно:
Читайте также:
Врачи-офтальмологи выделяют в отдельную форму дакриоцистит у новорожденных. Дакриоцистит, встречающийся у новорожденных — врожденное заболевание. В период внутриутробного развития просвет слезно-носового канала заполнен слизисто-желатинозной массой, а выход прикрыт мембраной. К моменту рождения у большей части детей перепонка подвергается обратному развитию или разрывается после первого вдоха новорожденного.
По статистике, у 1–7% детей пленка сохраняется, причем у 5–10% из них — с обеих сторон, и канал остается закрытым. Чаще всего дакриоцистит у новорожденных выражается в появлении скудного гнойного отделяемого в конъюнктивальном мешке. К 2–3 месяцам жизни обнаруживается слезостояние и слезотечение. Если процесс обострится, то может в первый месяц жизни и позже возникнуть флегмона слезного мешка.
Флегмона слезного мешка характеризуется резким отеком в области слезного мешка у внутреннего края нижнего века, сопровождается высокой температурой, лейкоцитозом, повышенной СОЭ. Флегмона может вскрыться наружу, но может привести и к распространению гнойного процесса в глазницу и далее в полость черепа. Флегмона слезного мешка может оказаться опасной для жизни ребенка.
Дакриоцистит — опасность для жизни ребенка! Опасность дакриоцистита заключается еще и в том, что постоянный резервуар гноя, каковым в таких случаях служит слезный мешок, представляет собой постоянную угрозу для роговицы глаза, в которой при дакриоциститах могут возникнуть гнойные язвы с тяжелыми исходами.
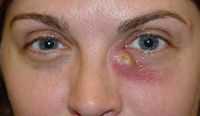
Лечение дакриоцистита может быть, как консервативным, так и хирургическим. Часто дакриоцистит можно перепутать с конъюнктивитом, поэтому лечить ребенка самостоятельно ни в коем случае не стоит. Как только Вы заметили вышеперечисленные симптомы, немедленно обратитесь к офтальмологу. Очень важно, чтобы был поставлен точный диагноз и назначен необходимый курс лечения.
Лечение дакриоцистита необходимо начинать сразу же после точно установленного диагноза. В большинстве случаев назначается антибактериальная и медикаментозная терапия, промывание слезных путей и толчкообразный массаж слезного мешка сверху вниз, позволяющий прорвать соединительнотканную преграду слезноносового протока. Если через 7–10 дней выздоровление ребенка не наступило, врач направляет на процедуру зондирования слезно-носового протока. При отсутствии положительного эффекта через какое-то время зондирование проводится повторно.
Безусловно, успех любого лечения зависит от своевременной диагностики заболевания. Чем раньше обнаружен дакриоцистит, тем легче с ним справиться с помощью промывания и реже приходится прибегать к зондированию.
excimerclinic.ruСледующие статьи
- Рефракция и аккомодация глаза. Рецепты народных целителей для лечения катаракты и глаукомы. Рецерты для зрения.
- Сухой глаз. Съезд оптометристов в Темпе. Таблица Сивцева для проверки зрения (определения остроты зрения).
- Лечение глаз силами природы. Лечение глазных болезней. Божья аптека Киянова И.В. Лечение глаукомы.
Комментариев пока нет!
Поделитесь своим мнением

 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз