Лазерная факоэмульсификация катаракты
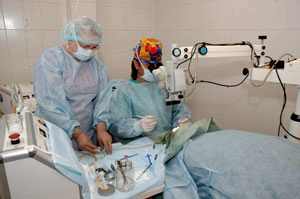
Лазерная и ультразвуковая факоэмульсификация
Проведено операций
доктором А.И. Соввой:
В клинике проводит операции офтальмохирург высшей категории, Заслуженный врач Украины Совва Анатолий Игоревич.
Более 85% пациентов Клиники «АS» выбирают лазерную факоэмульсификацию. Опыт Клиники «АS» показывает более безопасное проведение операции именно лазерной методикой, особенно в сложных случаях. При лазерной методике (в сравнении с ультразвуковой) сокращается время операции до 5-7 минут. при лазерной методике нет опасности термического повреждения тканей глаза во время факоэмульсификации, использование малых значений вакуума при лазерной методике безопаснее для функции сетчаки, отсутствие тракции ядра при лазерной методике снижает повреждение цинновых связок.
Наша клиника владеет также и ультразвуковой методикой экстракции катаракты. Ультразвуковая факомашина «Stellaris» обеспечивает безопасное проведение факоэмульсификации при микроразрезах 1,8 мм и одномоментную имплантацию асферической ИОЛ Akreos Adapt MI-60
лазерная хирургия глаза, клиника AS, факоэмульсификация катаракты
Отдаленные результаты эффективности лазерной экстракции катаракты и ультразвуковой факоэмульсификации катаракты у пациентов с первичной эндотелильной дистрофией Фукса
Актуальность изучения проблемы хирургии катаракты у больных с первичной эндотелиально-эпителиальной дистрофией (ЭЭД) роговицы (первичная дистрофия Фукса – в зарубежной литературе) связана с особенностями течения данного заболевания, поисками способа хирургического вмешательства и используемой в ходе операции энергии.
Первичная ЭЭД роговицы характеризуется нарушением целостности барьерной функции однорядного слоя клеток заднего эпителия роговицы, вызванной дистрофическими изменениями в клетках, либо критически малым их количеством [5].
Развитие заболевания характеризуется развитием незакрывающихся дефектов в заднем эпителии роговицы, чему может способствовать полостная операция. Одним из таких вмешательств является экстракция катаракты. В современной хирургии катаракты преимущество отдается операциям с малым разрезом, которые выполняются с применением ультразвуковой или лазерной энергии.
На сегодняшний день в катарактальной хирургии доминирующей технологией является ультразвуковая факоэмульсификация катаракты (ФЭК), обеспечивающая раннюю и стабильную клинико-функциональную реабилитацию у большинства пациентов с возрастной катарактой. Однако ФЭК не решает всех проблем, с которыми связана хирургия осложненной катаракты в сочетании с первичной дистрофией Фукса.
Альтернативой ФЭК является российская технология лазерной экстракции катаракты (ЛЭК). Она заключается в разрушении хрусталика воздействием излучения генерирующего импульсного Nd:YAG-лазера с длиной волны 1,44 мкм.
Цель – оценить безопасность и эффективность лазерной экстракции катаракты у пациентов с первичной эндотелиально-эпителиальной дистрофией роговицы с применением лазерного излучения с λ=1,44 мкм, проведение анализа полученных результатов в сравнении с ультразвуковой факоэмульсификацией катаракты.
Материал и методы
Клиническое исследование было выполнено на базе Санкт-Петербургского филиала МНТК «Микрохирургии глаза» им. акад. С.Н. Федорова, оно включило 124 пациента (141 глаз) с первичной дистрофией Фукса. Срок наблюдения составил 3 года. В зависимости от способа удаления катаракты все пациенты были разделены на 2 группы. Основную группу составили 47 пациентов (56 глаз), которым была проведена ЛЭК, контрольную – 70 пациентов (71 глаз), которым была выполнена ФЭК.
До операции и на следующий день после, через 1 неделю, 1 мес. 6 мес. и затем через год производился подсчет количества клеток заднего эпителия роговицы методом эндотелиальной микроскопии на приборе ЕМ-3000 фирмы Tomey в центральной зоне – «cornea guttata» и в 6 точках на средней периферии – в зоне интактной роговицы. Также всем пациентам проводилась пахиметрия на приборе Visante OKT (Zeiss).
Факоэмульсификация выполнялась на аппаратах фирмы Alcon – Legasy 20000 и Infinity. Применялась техника «quick chop» и «stop and chop». Для защиты эндотелия роговицы использовался вискоэластик Viscoat.
Операции ЛЭК были проведены на лазерной установке «Ракот VI» (Nd:YAG-лазер с длиной волны 1,44 мкм) [7, 9]. Использовалась стандартная техника операции ЛЭК с формированием «кратера» или «чаши» в разрушаемом ядре [2, 3, 4]. Во всех случаях применяли сбалансированный физиологический раствор («BSS+»). В ходе операции использовался вискоэластик (вископротектор) Celophthal для защиты заднего эпителия роговицы. Во всех случаях имплантировали заднекамерную интраокулярную линзу.
Средняя мощность лазерной энергии в импульсе, используемая в ходе операции, зависела от плотности ядра и составила в среднем 240 мДж, частота – 25 Гц. Среднее время воздействия лазерного излучения – 105 сек (от 34 до 322 с).
Средняя величина плотности эндотелиальных клеток в центральной зоне роговицы «cornea guttata» оказалась равной 1400±200 клеток на мм² в основной группе и 1520±89 клеток на мм² в контрольной группе. Средняя величина ПЭК на периферии роговицы в основной группе составила 2150±105 кл. на мм², а в контрольной группе – 2020±113 клеток на мм². У 10 пациентов посчитать ПЭК оказалось невозможным, так как границы клеток были не видны. Средний CV в основной группе был 48±3,4, в контрольной группе – 50±4,2 (р≤0,05). Коэффициент формы клеток в обеих группах составлял 0,77. Средний процент гексагональных клеток составил 47% в группе ЛЭК (р≤0,05) и 52% в группе ФЭК (р≤0,05).
Острота зрения до операции в основной группе составляла: дв. руки у лица – 3 глаза; 0,01-0,09 – 11 глаз; 0,1-0,2 – 16 глаз; 0,3-0,4 – 20 глаз; 0,5-0,7 – 6 глаз. Острота зрения до операции в контрольной группе составляла: дв. руки у лица – 8 глаз; 0,01-0,09 – 16 глаз; 0,1-0,2 – 19 глаз; 0,3-0,4 – 22 глаза; 0,5-0,7 – 6 глаз. Толщина роговицы оценивалась в трех зонах: центр – 2 мм в диаметре, средняя периферия – от 2 до 7 мм и крайняя периферия – 7-10 мм.
После операции оценивались следующие параметры:
1. Средняя потеря плотности эндотелиальных клеток.
2. Острота зрения по данным визометрии с оптимальной коррекцией (при выписке и в отдаленном периоде после операции).
3. Пахиметрия в трех зонах.
4. Состояние переднего отрезка глаза (биомикроскопия). В послеоперационном периоде оценивалась степень послеоперационной кератопатии, степень выраженности воспалительной реакции и пр.
Результаты и обсуждение
Таблица Острота зрения при выписке и в отдаленные сроки у пациентов после лазерной экстракции катаракты
В раннем послеоперационном периоде в группе после ЛЭК на 11 глазах наблюдалась кератопатия I-II ст. в течение 3-4 дней, в группе ФЭК – на 15 глазах в течение 1 недели. На фоне противовоспалительной и трофической терапии наметилась положительная динамика, которая характеризовалась улучшением зрительных функций и исчезновением явлений кератопатии. Во всех остальных случаях состояние роговицы практически не отличалось от дооперационного (табл.).
Средняя потеря ПЭК в зоне «cornea guttata» была незначительна в обеих группах; в группе ЛЭК – 4,7%, в группе ФЭК – 6,5% (p>0,05). В зоне интактной роговицы средняя потеря ПЭК составила – 3,5%, в группе ФЭК – 5,7%. Средний СV в группе с ЛЭК был сравним с ФЭК – 46 (от 36-74) и 52 (от 32-98) соответственно. Средний процент гексагональных клеток был сравним в обеих группах и составил 41% (ЛЭК) и 44% (ФЭК). На протяжении всего срока наблюдения процент гексагональности у пациентов оставался стабильным. При статистической обработке данные являются достоверными (р≤0,05).
По данным кератопахиметрии на следующий день после ЛЭК толщина роговицы в центре увеличивалась на 3,7 мкм у пациентов с мягкими катарактами, на 6,2 мкм у больных, имевших катаракту средней плотности, на 9,0 мкм после выполнения лазерной экстракции катаракты на плотных и бурых ядрах. Через одну неделю после ЛЭК показатели пахиметрии стабилизировались и далее до конца наблюдения оставались на уровне, соответствующем исходному. После выполнения ЛЭК ни у одного пациента не наблюдалось персистирующего отёка роговицы, который мог бы свидетельствовать о серьёзном повреждении клеточного монослоя заднего эпителия роговицы. После ФЭК мягких катаракт через 7 дней толщина роговицы увеличилась на 8,2 мкм, катаракт средней плотности – на 10,6 мкм, на 13,6 мкм после факоэмульсификации плотных и бурых катаракт. Через одну неделю после ФЭК толщина роговицы восстанавливалась у пациентов с мягкими катарактами и средней степени плотности. Толщина роговицы восстанавливалась на бурых и плотных катарактах через 1 мес. после операции.
Выводы
1. В результате проведения ЛЭК на глазах у пациентов с сопутствующей первичной ЭЭД роговицы (первичной дистрофией Фукса) отмечено отсутствие значительной потери эндотелиальных клеток в раннем и позднем послеоперационном периоде.
2. Отсутствие прогрессирования ЭЭД роговицы в отдаленном периоде свидетельствует о том, что лазерное излучение с длиной волны 1,44 мкм не травмирует эндотелиальный слой роговицы и является относительно безопасной для нее.
3. При соблюдении техники операции ЛЭК может быть методом выбора у пациентов с ЭЭД роговицы.
Методика лечения
Как проходит операция?
Существует несколько видов операций по удалению катаракты. В каждом отдельном случае врач самостоятельно определяет подходящий для Вас вид операции, исходя из индивидуальных особенностей течения заболевания. Самым современным, эффективным и безопасным методом хирургического вмешательства при катаракте является факоэмульсификация .
Сущность данного метода заключается в следующем. Через минимальный разрез (около 3мм, с использованием инновационной швейцарской ИОЛ IDEA или Alcon Acrysof IQ — всего лишь 2.2 мм!) хирург вводит специальный зонд, который разбивает (эмульсифицирует) хрусталик на множество мелких фрагментов, благодаря чему удаление (экстракция) хрусталика осуществляется быстро и эффективно. Использование данного метода не требует наложения швов и обеспечивает быстрейшее восстановление зрения.
Что нужно для удачного проведения операции?
Хорошая интраокулярная линза
После удаления катаракты требуется заменить естественный хрусталик глаза на искусственный – интраокулярную линзу (ИОЛ). Существует два основных типа ИОЛ: жёсткие (негибкие) и гибкие ИОЛ (такие как Alcon AcrySof IQ, Xcelens IDEA Aspheric). Перед операцией Ваш врач объяснит Вам основные отличия между ИОЛ и даст свои рекомендации по выбору той или иной линзы. Но помните, что использование гибких ИОЛ обеспечит Вам ряд преимуществ. Применение гибких ИОЛ и метода факоэмульсификации позволяет уменьшить размер разреза до 2,5-4,0 мм, и проводить операцию в амбулаторных условиях.
Применение жестких ИОЛ также позволяет использовать метод факоэмульсификации. однако при этом размер разреза увеличивается до 5-7 мм. При этом для его заживления требуется более длительный период времени. Более того, гибкие ИОЛ обеспечивают скорейшее заживление, восстановление нормального зрения и минимальную травматизацию глаза.
Вы сможете быстрее вернуться к нормальной жизни с прекрасным зрением. Совместно с вашим врачом вы решите, какой именно тип ИОЛ Вам подойдет, однако, если Вы хотите получить скорейшее восстановление зрения и обеспечить хорошую профилактику вторичной катаракты, мы рекомендуем остановить Ваш выбор на гибкой ИОЛ.
Хирургические ножи.
Для того, чтобы сделать точно дозированный разрез, который также должен быть герметичным, самозаживляющимся и бесшовным, хирург использует специальные хирургические ножи. На каждом этапе операции используется определенный тип ножа. Применение одноразовых ножей обеспечивает минимальную травматизацию деликатных тканей глаза, благодаря специальной заточке. А стерильная упаковка исключает риск инфицирования.
Для защиты внутренних структур глаза во время операции используются специальные защитные средства – вискоэластики. Применение этих препаратов даёт множество преимуществ как хирургу, так и пациенту! Вискоэластики защищают деликатные ткани глаза во время операции от возможного повреждения инструментами, потоками ирригационной жидкости; обспечивают хорошую видимость хирургу, снижают риск осложнений во время операции. Применение вискоэластиков позволяет также ускорить процесс заживления и обеспечивает более быстрое восстановление эпителия.
Во время операции естественная жидкость (водянистая влага), которая находится в глазу человека, заменяется специальным ирригационным раствором. В течение операции через глаз может проходить до 0,5 литра ирригационного раствора! Это необходимо для того, чтобы эта жидкость не была вредной или агрессивной по отношению к тончайшим структурам глаза, например, роговице. Роговица человека – это «живое» окно, которое резко реагирует на любые изменения в составе жидкости. Если раствор отличается по составу от естественной внутриглазной жидкости, то роговица теряет свою прозрачность и качество зрения после операции заметно ухудшается, даже если хирург провел операцию идеально. Во избежание подобных осложнений, был разработан специальный сбалансированный солевой раствор. В его состав входят все микроэлементы, которые присутствуют в естественной водянистой влаге глаза человека. Кислотность этого раствора также является постоянной и максимально соответствует показателям естественной влаги глаза человека.
Помните! Залогом успеха проведенной операции будет неукоснительное соблюдение Вами всех требований Вашего врача до и после операции.
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Как правильно красить глаза тушью и подводкой
Как правильно красить глаза тушью и подводкой  Голикова назвала критику со стороны Рошаля
Голикова назвала критику со стороны Рошаля  Визин глазные капли при беременности
Визин глазные капли при беременности  Народное средство лечения катаракты
Народное средство лечения катаракты  Визин инструкция по применению отзывы
Визин инструкция по применению отзывы