Перезрелая катаракта операция
Если катаракта "перезрела". Перезревшая катаракта
Катаракту лечат без операции только на начальной стадии заболевания. Существуют различные средства, приостанавливающие помутнение хрусталика и улучшающие обмен веществ в тканях глаза. Однако выбрать их для вас должен лечащий врач. Подойдут ли вам ванночки с йодом и кальцием, цистеин, придется ли назначить витаминные капли - "Каталин", "Катахром", "Квинакс", "Тауфон" или лучше принимать внутрь капсулы Миртилене Форте или Адрузен Цинко, - все это вопросы, которые может решить только специалист. Он также должен следить, помогает ли применение этих препаратов, приостанавливается ли помутнение хрусталика или все же пациенту не обойтись без операции. Обычно хрусталик глаза теряет свою прозрачность в течение 2-5 лет. Когда зрение ухудшается настолько, что глаз уже не различает ничего вокруг, а лишь отличает свет от темноты, считается, что катаракта "созрела". То есть изменения в хрусталике уже необратимы. При созревшей катаракте выход один - операция.
Врачи подробно исследуют состояние глазного дна, хрусталика и роговицы, чтобы определить тяжесть заболевания. Это позволяет прогнозировать остроту зрения после удаления хрусталика. Но самое главное - с помощью ультразвука с высокой точностью определяют размеры хрусталика. По форме и размеру "испорченного" хрусталика врачи подбирают линзочку, изготовленную из специального полимерного материала. Она возьмет на себя роль хрусталика после операции и должна максимально соответствовать глазу. Бывает, что применение таких линз противопоказано по состоянию здоровья пациента. Например, он страдает хроническим заболеванием глаз. Или выясняется, что искусственный хрусталик у него отторгается. Тогда подбирают очки, которые смогут в какой-то мере компенсировать отсутствие хрусталика. В большинстве случаев даже больные с катарактой, отягощенной глаукомой, или страдающие диабетом хорошо переносят имплантацию искусственного хрусталика. Такую операцию проводят под микроскопом, чтобы минимально травмировать больной глаз. Однако порой все-таки случаются осложнения, например отек роговицы.
Поэтому в последнее время для удаления катаракты все чаще используется не хирургическое лечение, а ультразвук. Этот способ позволяет практически избежать травмы глаза. Через миниатюрный разрез ультразвук быстро и безболезненно разрушает внутренность хрусталика, которая отсасывается затем тончайшей иглой. И еще одно важное преимущество этого метода: он позволяет удалить из глаза не весь хрусталик, а лишь его мутное содержимое. Такая операция переносится легко. Никого уже не удивляет, что спустя всего несколько дней больные приступают к работе. У молодых катаракта часто начинает развиваться во время беременности. "Виноваты" тут наследственность либо заболевания глаз, перенесенные будущей матерью. Иногда это сказывается и на состоянии глаз младенца. Но даже если такое случилось, не нужно отчаиваться. У молодых лечение проходит легче. Дело в том, что в молодом возрасте хрусталик не имеет плотного ядра.
Это позволяет удалять мутное содержимое хрусталика через очень небольшое отверстие в его капсуле. Содержимое выходит в переднюю камеру глаза и постепенно рассасывается. Иногда в капсуле делают с помощью лазера крошечный прокол, играющий роль дренажа. Такие операции менее травматичны и обычно обходятся без осложнений. Если катаракта быстро прогрессировала или была перезрелой, то может параллельно развиться глаукома. Поэтому необходимо следить за состоянием глаз, чтобы в случае необходимости вовремя снизить внутриглазное давление. Иначе питание зрительного нерва будет ухудшаться, а это может завершиться слепотой. Чтобы этого не случилось, нужно пить витамины А, С, витамины группы В, а также лекарства, улучшающие кровоснабжение тканей глаза. При быстром развитии глаукомы хорошо помогает лазерное лечение. Иногда имплантированный в глаз искусственный хрусталик отторгается.
Начинается воспаление оболочек глаза. Если на это не обратить внимание и не принимать противовоспалительные средства, оно перейдет в стойкую форму. А чтобы предотвратить инфекцию, например, конъюнктивит, врач выпишет специальные антибиотики для глаз, которые нужно принимать строго по его рекомендации. Кроме того, порой возникают осложнения и тогда, когда при операции по удалению катаракты задняя стенка капсулы хрусталика осталась невредимой. У некоторых пациентов она со временем может помутнеть. Развивается вторичная катаракта. В таких случаях снова понадобится вмешательство, на этот раз с помощью лазера. В помутневшей стенке лазером делают небольшое "окошко", которое позволяет свету беспрепятственно достигать глазного дна.
Катаракта. 70 лет назад.
Д.А.Сивцев, "Учебник глазных болезней", Биомедгиз, Москва-Ленинград, 1937 г.
Д.А. Сивцев - советский офтальмолог. 1875—1940. Имя его широко известно по таблицам для проверки зрения Сивцева-Головина. Данная книжка - пособие для средней медицинской школы, однако читать её весьма интересно в историческом аспекте.
Хочу привести главу про хрусталик, катаракту и её оперативное лечение .
Итак, поехали.
Хрусталик.
Анатомия.
Хрусталик находится тотчас позади радужной оболочки в углублении стекловидного тела. Он представляет бесцветное, прозрачное бессосудистое двояковыпуклое тело (двояковыпуклую чечевицу, конвекс), обе выпуклые поверхности которого переходят одна в другую на закругленном крае. Хрусталик одет бесструктурной сумкой. Самый хрусталик состоит из мягкого богатого водой коркового вещества и плотного ядра, лежащего в центре. От края хрусталика к ресничным отросткам идёт особая связка (циннова связка), состоящая из тончайших волоконец; при помощи этой связки хрусталик соединяется с ресничной (аккомодационной) мышцей.
Вынутый из глаза хрусталик сейчас же принимает более выпуклую форму. При покойном положении в глазу он имеет более плоскую форму благодаря тому, что связка его натянута. При сокращении ресничной мышцы связка расслабляется, и хрусталик становится более шарообразным.
Рост хрусталика подобно ногтям и волосам продолжается всю жизнь и происходит с поверхности: молодые волокна его обволакивают и давят на более старые, лежащие глубже. Ядро хрусталика, таким образом, состоит из самых старых, высохших волокон, превратившихся в твёрдую массу. Ядро становится заметным уже у юношей, с возрастом оно постепенно увеличивается и под старость занимает уже большую часть хрусталика. По мере роста ядра хрусталик становится всё более и более плотным и потому теряет способность принимать более выпуклую форму при сокращении ресничной мышцы.
Заболевания хрусталика.
Катарактой (cataracta) называется помутнение хрусталика, от чего бы оно ни произошло.
Больные жалуются на упадок зрения. Степень ослабления зрения зависит, во-первых, от положения помутнения: если помутневшая часть хрусталика находится на экваторе (на краю) хрусталика, т.е. на месте, прикрытом радужкой, то оно мало или совсем не мешает зрению; если же оно находится в области зрачка, то сильно расстраивает зрение; во-вторых, она зависит от густоты помутнения. При полном помутнении хрусталика зрение падает до светоощущения.
Насыщенные и обширные помутнения хрусталика легко распознаются при обычном свете: зрачок кажется серым, серо-белым, перламутровым. Для более точного и тонкого исследования нужно пользоваться боковым освещением и проходящим светом.
Формы катаракт чрезвычайно разнообразны. Катаракты можно разделить на врождённые и приобретенные, полные и неполные, стационарные и прогрессивные.
Причины: 1) наследственность; 2) возраст (старческая катаракта), 3) общие болезни: судороги, сахарное мочеизнурение; 4) травмы; 5) болезни глаза (осложнённая катаракта) - обширные язвы роговицы, иридоциклиты, высокая близорукость, глаукома. Старческая катаракта (cataracta senilis) относится к приобретённым прогрессивным катарактам; появляется после 50 лет жизни и редко раньше. Различаются четыре стадии её развития: 1) катаракта начинающаяся - в хрусталике имеются отдельные помутнения, между которыми находятся ещё прозрачные части; 2) набухающая катаракта - в течение лет, редко месяцев помутнения постепенно распространяются на весь хрусталик; хрусталик при этом становится богаче водой, набухает; от этого передняя камера становится мельче; после того как помутнение распространилось на весь хрусталик, он начинает отдавать воду; 3) зрелая катаракта - хрусталик весь мутен, серовато-белого цвета с жёлтым оттенком; он принял свой нормальный объём, и глубина передней камеры поэтому стала нормальной; 4) перезрелая катаракта - распад - разжижение и сморщивание помутневшего хрусталика, цвет его однообразно молочный; сумка его утолщена и мутна; нередко сумка разрывается, и тогда катаракта может вывихнуться.
Зрелость катаракты имеет значение для операции её (экстракции катаракты). При экстракции незрелых катаракт ещё непомутневшие части не выводятся из глаза, потому что они прозрачны и их не видно во время операции; со временем они начинают мутнеть; таким образом, получаются последовательные, или вторичные катаракты. При экстракции перезрелых катаракт легко наступают осложнения: вывих хрусталика в стекловидное тело и выпадение стекловидного тела. Поэтому экстракция катаракты делается в стадии зрелой катаракты. Впрочем, теперь делают экстракцию и незрелых катаракт особым способом.
Лечение. Против катаракт недействительна никакая лекарственная терапия. Атропином можно достигнуть того, что при частичных центральных катарактах зрение улучшится от расширения зрачка. На этом основаны "народные" средства против катаракты. Но по мере прогрессирования катаракты атропин перестаёт улучшать зрение. Излечение достигается только оперативным путём. Существуют две операции катаракты.
Дисцизия катаракты (discisio cataractae) имеет целью вскрыть сумку хрусталика и вызвать набухание и затем постепенное рассасывание хрусталика. В нижне-наружном сегменте роговица прокалывается дисцизионной иглой; игла продвигается до зрачка, вкалывается в хрусталик и несколькими рычагообразными движениями рассекаются сумка и поверхностные слои хрусталика; игла быстро извлекается.
Инструментарий: 1) векорасширитель, 2) фиксационный пинцет, дисцизионная игла. После операции - повязка на один глаз. Особого ухода не требуется.
Дисцизия, в сущности, схожа с травматическими повреждениями сумки хрусталика, только травма наносится здесь не случайно и не прозрачному, а помутневшему хрусталику. После операции водянистая камерная влага сквозь рану проникает в вещество хрусталика, начинается набухание хрусталика; набухшие массы выпадают в камеру в виде серых комков и клочьев, затем они постепенно рассасываются. Иногда набухание идёт очень бурно, непропорционально рассасыванию; тогда может наступить осложнение в виде ирита или глаукомы. Лучшим средством является удаление бурно набухающих масс путём экстракции их. Иногда, наоборот, набухание идёт очень медленно или совсем приостанавливается. В таком случае нужно повторить дисцизию.
Дисцизия - очень простая операция, пригодня для мягких катаракт, т.е. таких, у которых ещё нет большого и твёрдого ядра, значит у детей и юношей; мягкий хрусталик после дисцизии способен к полному рассасыванию; далее дисцизия пригодна для вторичных катаракт.
Экстракция катаракты (extractio cataractae) имеет целью полное и немедленное удаление хрусталика. Она состоит из 4 актов: 1) разрез роговицы по её краю (по лимбу) или немного отступя от него; разрез делается такой величины, чтобы через него могло пройти твёрдое ядро хрусталика; 2) иридэктомия, чтобы легче выходило ядро хрусталика; иридэктомия, впрочем, необязательна: 3) вскрытие сумки хрусталика; 4) выведение хрусталика при помощи лёгкого давления на противоположный разрезу край роговицы.
Инструментарий: 1) векорасширитель, 2) фиксационный пинцет, 3) линейный нож для разреза роговицы (нож Грефе), 4) все для иридэктомии, т.е. ирис-пинцет, ножницы; 5) капсулотом или капсульный пинцет для вскрытия сумки хрусталика, 6) шпатель, 7) пинцет для снятия сгустков крови, 8) петля Вебера.
После операции следует туалет глаза. Оставшиеся частицы хрусталика и кровь в камере выводятся через роговичную рану шпателем или посредством трения через нижнее веко; радужная оболочка, если она ущемилась в ране, отводится на своё место шпателем.
Как осложнение иногда во время операции происходит выпадение стекловидного тела. Оно происходит тогда, когда лопнет связка хрусталика. Это может случиться, если связка атрофична, как, например, при перезрелой старческой катаракте. В случае выпадения стекловидного тела хрусталик уже нельзя вывести обычным путём, потому что давление на глаз вызовет ещё большее выпадение, а хрусталик не выйдет. В таких случаях применяется петля Вебера, которая вводится в рану за хрусталик, так сказать, зачерпывает его и извлекает.
Непосредственно после операции накладывается повязка на оба глаза. Покойное (неподвижное) положение больного на спине до следующего дня. Рана роговицы обычно склеивается (закрывается) уже через одни сутки. На 2-3-й день повязка на один глаз. Больному разрешается повернуться на здоровую сторону; на следующий - 3-й день больной может сидеть в кровати; на 4-5-й день больной сидит со спущенными с кровати ногами и начинает ходить; на 5-6-й день повязку можно заменить дымчатыми консервами или марлевой занавеской. Ежедневно впускается атропин до исчезновения красноты и образования плотного рубца роговичной раны, т.е. в течение 2 недель.
Результаты операции катаракт. Глаз после удаления хрусталика становится афакическим (бесхрусталиковым). Он имеет следующий вид: операционного рубца почти не видно; камера глубже нормы; радужка дрожит; зрачок чёрного цвета; если была сделана иридэктомия, то он имеет вид замочной скважины.
Результат операции иногда портится из-за задержания в глазу остатков катаракты, особенно если оперируется не вполне зрелая катаракта. Если отверстие в сумке хрусталика было мало и закрылось, то эти остатки уже не рассасываются и остаются в виде белой перепонки - последовательная, или вторичная, катаракта; в зависимости от плотности и густоты её понижается зрение, и тогда вторичная катаракта требует дополнительной операции - дисцизии или экстракции.
Вследствие отсутствия хрусталика преломляющая сила глаза уменьшается, получается высокая степень дальнозоркости, в среднем 10-12 диоптрий. Дальнозоркость исправляется соответствующими стёклами. Афакический глаз не в состоянии аккомодировать. Поэтому после операции катаракты больной нуждается в двух парах очков: очки для дали и очки для занятий, последние на три диоптрии сильнее первых.

Мысли вслух.
Классификация интересная (в прочем тоже правильная). Незрелая, невполне зрелая и почти зрелая катаракты спрятаны под гриф "набухающая катаракта".
А в целом.
Всё было несколько проще (правда опаснее). Нет операционных микроскопов (отсюда, видимо, частые вторичные катаракты, которые, я полагаю, не все были связаны с "оставлением" кортикальных масс. Микроскопы в офтальмологии появились на рубеже 70-х - 80-х годов прошлого века). Нет щелевой лампы (диагноз на основании исследования в боковом освещении и в проходящем свете). Нет антибиотиков (хоть пенициллин и был открыт Флеммингом в 1928 г. до массового производства было далеко, оно началось лишь в 1942 г.). Отсюда послеоперационный период протекал без всякой антибактериальной поддержки. Зато какой жестокий - четверо суток лёжки на кровати.
Что ещё показалось интересным. Чёткая фраза о том, что " Против катаракт недействительна никакая лекарственная терапия ". Во все времена :) Но кто его знает, скорее всего это когда-нибудь изменится.
Ещё наверное стоит отметить не совсем верное представление о миопии высокой степени, как причине развития катаракты. По современным данным (*) истинная миопия не является причиной катаракты. Тут скорее спутаны причина и следствие. Факосклероз как причина повышения развития или повышения степени миопии. Но в отсутствии ультразвука как определишь, факогенного ли характера миопия высокой степени?
Про дисцизию катаракты - даже читать боязно:) Уж больно близка по сути к "низведению хрусталика в стекловидное тело". Само собой, никакого страха за эндотелий (представляю отёки их роговиц. ). Вероятно лет через 70 сегодняшняя факоэмульсификация будет выглядеть настолько же варварской манипуляцией. Ну а в экстракции катаракты немножко насторожило лишь наличие иридэктомии. И порадовало использование самогерметезирующихся роговичных разрезов.
Планирую выложить ещё одну часть книги - про глаукому и её консервативное и оперативное лечение в ту пору.
Надеюсь вы получили удовольствие, читая данный пахнущий нафталином материал :)
Катаракта, причины ее возникновения, стадии и способы лечения
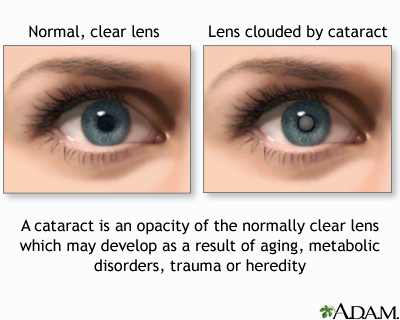
Нормальное зрение
Зрение при катаракте
Катаракта- заболевание глаза, основным признаком которого является помутнение основного вещества или капсулы хрусталика (снижение их прозрачности), сопровождающееся понижением остроты зрения. Хрусталик является одной из важнейших составляющих оптической системы глаза, основной функцией которой является проведение света и фокусировка изображения предметов на сетчатке. Катаракта является одним из самых распространенных заболеваний глаза.
Катаракту различают на врожденную и приобретенную
Врожденная катаракта - может быть следствием нарушений внутриутробного развития, например инфекция у матери (краснуха и др.), а также генетической предрасположенностью.
Приобретенная катаракта - чаще всего естественный процесс старения организма, но так же может возникнуть в результате обменных нарушений организма, может быть вызвана токсическим, лучевым или радиационным воздействием на хрусталик глаза, травмы или в результате заболеваний внутренних оболочек глаза. Катаракта часто возникает у людей после 40-50 лет, и называется она возрастной. Возрастная катаракта различается по стадиям - начальная, незрелая, зрелая и перезрелая. Начальная стадия катаракты характеризуется небольшим понижением зрения и наличием в хрусталике штриховидных помутнений (выявляется при осмотре офтальмоскопом), идущих от его периферии к центру.
Стадии развития катаракты и симптомы:
Скорость созревания катаракты
У 12 % пациентов происходит быстропрогрессирующее созревание катаракты. С момента развития заболевания до обширного помутнения хрусталика, требующего незамедлительного хирургического вмешательство, насчитывается 4–6 лет.
У 15 % пациентов наблюдается медленно прогрессирующие катаракты. которые развиваются в течение 10–15 лет.
У 70 % пациентов прогрессирование катаракты происходит за 6–10 лет. Требуется обязательное хирургическое вмешательство.
Консервативное лечение катаракты
Консервативное лечение проводится на начальных стадиях возрастной катаракты и основано на применении различных лекарственных средств, главным образом, в виде глазных капель таких как: квинакс, катахром, витаиодурол, витафакол, вицеин и ряд других.
Следует отметить, что применение консервативного не ведёт к рассасыванию уже образовавшихся помутнений, и в лучшем случае всего лишь несколько(возможно) замедляет их развитие.
Консервативное лечение, это способ отложить операцию, но не восстановить зрение.
Хирургическое лечение катаракты - факоэмульсификация
Единственным эффективным методом лечения катаракты является хирургическое вмешательство с заменой хрусталика на искусственную интраокулярную линзу.
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


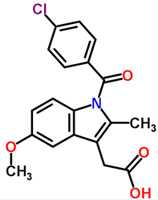 Индометацин
Индометацин  Как лечат глаза в Израиле
Как лечат глаза в Израиле  Сколько стоит операция катаракта глаза в москве
Сколько стоит операция катаракта глаза в москве  Врожденная катаракта у детей инвалидность
Врожденная катаракта у детей инвалидность  Факоэмульсификация катаракты противопоказания
Факоэмульсификация катаракты противопоказания  Израиль лечение клиники
Израиль лечение клиники