Хирургическое лечение
Хирургическое лечение.
виды оперативного вмешательства
ЗАПИСЬ на БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ +7(495)544-85-64
Сегодня хирургическое лечение аденомы простаты используется главным образом при тяжелых мочевых симптомах или, если у Вас есть осложнения, такие как.
Операция является самой эффективной из всех методов лечения для того, чтобы уменьшить симптомы аденомы простаты. При этом методе лечения более вероятны побочные эффекты, но к счастью, большинство мужчин испытывает немного проблем. Хирургическая операция, вероятно, не лучший метод лечения, если у Вас серьезные проблемы со здоровьем, при которых противопоказана анестезия.
К стандартным оперативным вмешательствам при аденоме простаты сегодня относятся: трансуретральная резекция простаты, трансуретральная инцизия простаты и открытая простатэктомия.
Трансуретральная резекция простаты (ТУРП) в течение нескольких десятилетий является «золотым стандартом» оперативного лечения доброкачественной гиперплазии предстательной железы. Данная операция позволяет быстро удалять часть предстательной железы, являющейся причиной нарушения мочеиспускания, при этом, не нанося организму травмы, характерной для открытого оперативного вмешательства. Низкая травматичность трансуретральной резекции простаты обусловливает быстрое восстановление в послеоперационном периоде и возвращение к обычной жизни в течение нескольких дней.
ТУРП – это эндоскопический метод лечения. Он заключается в том, что врач вводит в уретру пациента уретроскоп, представляющий собой тонкий и гибкий зонд, на конце которого имеется объектив камеры, лампочка и миниатюрный инструмент для резекции ткани простаты. ТУРП очень быстро облегчает симптомы аденомы простаты, у большинства пациентов струя мочи становится более сильной уже в течение нескольких дней после операции. Осложнениями при ТУРП могут быть такие как кровотечение и инфекция, поэтому в течение нескольких дней после операции пациенту требуется катетеризация мочевого пузыря. При этом акта мочеиспускания не бывает, а моча сама выходит по катетеру в мочеприемник. Через 3-5 дней, если все нормально, катетер удаляют. Обычно ТУРП применяется при небольших размерах аденомы простаты.
В настоящее время все большую популярность, как у пациентов, так и у врачей приобретают малоинвазивные способы. Их главное преимущество - более низкий риск развития осложнений, а также более короткий период восстановления после операции по сравнению с ТУРП.
Трансуретральная инцизия простаты (ТУИП)- это тип оперативного вмешательства применяется у пациентов с умеренным увеличением простаты, особенно у пациентов с сопутствующими заболеваниями, когда другие виды операций несут в себе потенциальный риск осложнений.
Этот метод более безопасен (особенно для молодых мужчин, которые желают сохранить сексуальную функцию), но несколько менее эффективен. Ткань ТУИП – это эндоскопическая операция, как и ТУРП, которая проводится при аденоме простаты. Во время операции в уретру вводится резектоскоп. Далее при помощи электрического тока высокой частоты или лазерного луча производится рассечение ткани простаты в той области, где она примыкает к мочевому пузырю. Такой разрез простаты увеличивает просвет уретры, благодаря чему восстанавливается нормальный отток мочи.
Открытая простатэктомия (Чреспузырный доступ ) - это оперативное вмешательство, где хирург через разрез мочевого пузыря вылущивает гиперплазированную (увеличенную) часть простаты.
Данный вид операции проводится при больших размерах простаты, и различных осложнениях, таких как дивертикулы мочевого пузыря или камни мочевого пузыря. Открытая аденомэктомия может выполняться выполняется под общим наркозом либо под регионарной анестезией – эпидуральной анестезией При открытой простатэктомии хирург делает разрез в области лобка, в проекции мочевого пузыря. Вскрывается мочевой пузырь, и иссекается простата. После операции рана ушивается, а в уретре оставляется катетер Фолея на 7 – 10 суток. Это делается для того, чтобы в послеоперационном периоде промывать мочевой пузырь от образующихся сгустков крови в нем. Обычно для промывания используется стерильный раствор фурациллина.
Открытая простатэктомия - самый эффективный метод лечения у мужчин с выраженным течением заболевания, но такое вмешательство чаще других характеризуется осложнениями и побочными эффектами. Период восстановления после открытой простатэктомии длится дольше, чем при малоинвазивных вмешательствах и ТУРП.
Куда обратится с этой проблемой?
ЛЕЧЕНИЕ в МОСКВЕ!
ЗАПИСЬ на БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ!
ЗАПРОС на ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
adenoma.surgery.ruВестибулопластику применяют с целью создания условий анатомической ретенции полных съемных зубных протезов, для восстановления буферной функции преддверия полости рта при пародонтите фронтальных зубов, в случае мелкого преддверия полости рта, а также при эндоссальной имплантации, когда высокое прикрепление мышц к альвеолярному отростку вызывает ишемию и воспаление десневой манжетки функционирующих дентальных имплантатов. Заживление происходит вторичным натяжением или проводится закрытие раны с помощью свободных трансплантатов слизистой оболочки[2].
Операции по устранению рецессий.
К настоящему времени наиболее часто используют классификацию Мюллера:1 Класс. Рецессия не доходит до слизисто-десневой границы. 2 Класс. Рецессия переходит слизисто-десневую границу. 3 Класс. Потеря прикрепления также апроксимальная (потеря десневых сосочков) 4 Класс. Апроксимальная потеря прикрепления в сочетании с нарушениями положения зуба.
Рецессии 1 и 2 устраняются хирургическим способом. При рецессиях классов 3 и 4 возможно только частичное устранение[7].
Перед проведением манипуляций необходимо устранить факторы, которые могут быть причинами развития рецессий. В настоящий момент существует множество модификаций хирургических вмешательств по устранению рецессий:
Коронарно-смещенный лоскут.
Методика латерально-смещенного лоскута.
Конвертная методика с использованием субэпителиального небного лоскута.
При проведении вмешательств желательно, чтобы толщина слизисто-надкостничного лоскута в области вмешательства была не менее 1,5 мм.
Успех хирургического лечения пародонтита зависит от комплекса мероприятий, включающих консервативную терапию и адекватное ортопедическое лечение.
Литература:
Вольф Г.Ф., Ратейцхак Э.М., Ратейцхак К. Пародонтология , 2008 г., МЕД-пресс-информ , Москва
Грудянов А.И., Ерохин А.И. Хирургические методы лечения заболеваний пародонта , 2006 г., Медицинское информационное агентство , Москва
Цепов Л.М., Николаев А.И. Диагностика и лечение заболеваний пародонта , 2002Г., МЕД-пресс-информ , Москва
Иванов В.С. Заболевания пародонта , 1998 г., Медицинское информационное агентство , Москва
Боровский Е.В., Иванов В.С., Вагнер В.Д. Терапевтическая стоматология , 2004 г., Медицинское информационное агентство , Москва
Робустова Т.Г., Ромачева И.Ф., Афанасьев В.В., 1996 г., Медицина , Москва
Мюллер Х.-П. Пародонтология , 2004 г., ГалДент , Львов
Похожие статьи
www.moluch.ruХирургическое лечение варикозного расширения вен по-прежнему остается стабильно востребованной услугой, поскольку не всегда побороть болезнь можно лишь безоперационными методами лечения. Показания к оперативному лечению варикоза различные, однако наиболее распространенная причина позднее обращение к врачу. Запущенные стадии болезни, как правило, приходится лечить хирургическим путем, иногда сочетая их с консервативными методами лечения (медикаментозным, компрессионной склеротерапией). Основные показания к оперативному лечению варикоза это:
С помощью операции врач прибегает к тому же принципу, что и при малоинвазивных (консервативных) методах лечения варикоза (склеротерапия, эндовазальная лазерная коагуляция, радиочастотная абляция) выключает пораженные вены из системы кровообращения, только делает это более радикальным методом. В современной медицине используют различные техники операции для лечения варикозно-расширенных вен, однако принцип этих манипуляций един: перевязка и удаление патологически измененных вен. Первый этап операции - перевязка и пересечение большой подкожной вены в области ее впадения в бедренную вену, второй этап удаление вены.
Современные операции по удалению больных вен безопасны и малотравматичны. Дело в том, что при операции удаляются подкожные вены (именно они поражены варикозом), по которым протекает порядка 10% венозной крови. Остальные 90% протекают по глубоким и коммуникантным (соединительным) венам, и, при удалении поверхностных вен, эти сосуды без последствий берут на себя небольшую дополнительную нагрузку. Итак, основные виды операций, проводимых для лечения варикозного расширения вен нижних конечностей:
После операции пациентам назначается ношение компрессионного трикотажа и, в некоторых случаях, венотонизирующие препараты для закрепления эффекта и скорейшего восстановления нормального кровотока по венам.
Оперативное вмешательство при лечении варикоза самый радикальный способ лечить болезнь, и, несмотря на современные малоинвазивные методики, риск появления осложнений все-таки есть. Чтобы избежать негативных последствий и получить качественное лечение, необходимо обращаться к опытным врачам, работающим на базе современных оборудованных клиник, отмечают специалисты медицинского центра ОЛМЕД . Здесь уже более 16 лет успешно проводятся операции различной категории сложности, и поэтому для пациентов создана полноценная инфраструктура. У нас есть все для подготовки пациента к операции (включая собственную диагностическую лабораторию), современные операционные и передовое оборудование, а также комфортабельный стационар с индивидуальным круглосуточным медицинским наблюдением. Мы всегда рады оказать вам квалифицированную помощь и предложить адекватное лечение варикозной болезни!
www.mcolmed.ruГеморрой сегодня является самым распространенным неинфекционным заболеванием прямой кишки. Причиной тому стало увеличение негативных факторов, которые влияют на появление и развитие этого заболевания. При длительном воздействии этих факторов сосудистая система, которая обеспечивает кровоток прямой кишки, дает сбои, сосудистые образования слизистой увеличиваются и деформируются. Эти процессы становятся началом образования геморроидальных узлов.
Когда без хирургического лечения геморроя не обойтись…
Предпосылок для появления и развития геморроя достаточно много, ими могут быть: злоупотребление алкоголем, сидячий образ жизни, неправильное питание, приводящее к запорам, генетическая предрасположенность, неадекватная физическая нагрузка и многое другое. Все эти факторы приводят к застою крови в малом тазу и гиперплазии венозных узлов.
Первыми симптомами, подсказывающими организму о наличии геморроя, могут стать жжение и зуд в области заднего прохода, дискомфорт, боль во время испражнения. Эти признаки сигнализируют человеку о необходимости обратиться к проктологу, чтобы тот мог индивидуально определить степень развития болезни и подобрать соответствующий метод лечения.
Сегодня применяется несколько видов избавления от геморроя – консервативный, безоперационный и хирургический. Первый используется для стабилизации состояния здоровья больного при обострениях геморроя и в послеоперационный период, и как самостоятельное средство лечения практически не используется.
Безоперационное и хирургическое виды лечения геморроя применяются в большинстве случаев из-за минимального повреждения тканей, безболезненности и доступности.
Хирургический метод назначают пациентам в следующих случаях:
Вернуться к содержанию
Лечение лазером
Удаление заболевания при помощи лазерной установки – достаточно распространенный способ лечения геморроя. Применяют его при таких общих показателях больного, как наличие больших по размеру геморроидальных узлов и узлов, которые появились после тромбоза.
Лазерное удаление геморроя – практически безболезненная операция, которая не требует общего наркоза (используют местную анестезию), занимает относительно немного времени, ведь уже через несколько часов после ее проведения больной может возвращаться домой или на работу. Этот способ лечения считается очень эффективным.
После лазерного лечения геморроя пациенту необходимо соблюдать основные профилактические меры – сбалансированное питание, подвижный образ жизни, отказ от употребления алкоголя, регулярное посещение лечащего проктолога.
Вернуться к содержанию
Радиоволновый способ
Радиоволновый способ хирургического лечения геморроя проводится с помощью аппарата «Сургитрон», не приводит к резким болезненным ощущениям и не занимает много времени. При использовании радиоволнового лечения ткани человека не повреждаются, потому что их рассечение проводится при воздействии высокочастотных волн.
Также при этом способе исключено образование рубцов и возникновение кровотечения после оперативных манипуляций. Пациента подвергают местной анестезии в амбулаторных условиях.
Применение аппарата «Сургитрон» практически не имеет никаких противопоказаний, а потому широко используется при лечении анальных трещин, папиллом, кондилом и полипов. Также при радиоволновом лечении реабилитационный процесс резко сокращается – уже через несколько часов после операции пациент может возвращаться к своей обычной жизни.
Вернуться к содержанию
Дезартеризация геморроидальных узлов
Этот способ применяется на любой стадии развития геморроя и проводится с помощью ультразвукового допплеровского датчика аппарата HAL-DOPPLER.
Специальное оборудование, предусмотренное этим методом, выявляет артерии, которые отвечают за поступление крови к увеличившемуся в размерах узлу и отключают их от этой системы питания. После проведения такой операции наблюдается обратное развитие геморроидального узла – так называемая инволюция, когда он уменьшается в размерах и не приносит больше проблем организму человека.
Среди преимуществ этого метода отмечается полное отсутствие боли как во время оперативного вмешательства, так и после него, ведь процедура не предусматривает удаления тканей. Продолжается операция не более получаса, восстановление пациента после нее также не требует много времени – всего 1-3 дня.
Вернуться к содержанию
Склеротерапия и тромбэктомия геморроя
Склерозирование геморроидальных узлов подразумевает под собой введение в узел специальных препаратов – склерозантов. Такие средства словно склеивают стенки геморроидального узла, что позволяет ему «усохнуть». Эта методика относится к щадящим, не требует анестезии и проводится в амбулаторных условиях. Так как удаления тканей не происходит, пациент во время операции (и после нее) не ощущает никакой боли, быстро восстанавливается после процедуры.
Одно из самых распространенных осложнений при геморрое – тромбоз наружных геморроидальных узлов. Чаще всего тромбоз образуется при обострении хронической болезни или при острой ее форме и проявляется в боли и увеличении узлов.
Случаи тромбоза возможны из-за того, что в результате застоя крови в узлах образуются сгустки, растягивающие ткани, тем самым вызывая острую боль. Зачастую процесс сопровождается воспалением и, как следствие, отеком перианальной зоны и некрозом геморроидальных узлов. Такое осложнение, как тромбоз, требует незамедлительного хирургического вмешательства.
Самым эффективным лечением читается тромбэктомия – небольшой хирургический процесс, осуществляемый при помощи лазера или радиоволн. Лечение, во время которого производится удаление из узлов тромбов, проводится быстро, под местной анестезией и не требует госпитализации. К слову, тромбэктомия показана также при наличии геморроидальных узлов больших размеров, которые причиняют дискомфорт.
Вернуться к содержанию
Геморроидэктомия
Этот метод считается классическим для лечения геморроя 4 стадии, а также в случаях, когда в выпавших узлах появляются тромбозы. Также метод показан больным с геморроем 3 степени при наличии выпавших узлов увеличенных размеров.
Геморроидэктомия подразумевает иссечение участков кожи в перианальной области, аденомы и слизистой оболочки прямой кишки непосредственно над геморроидальным узлом. После иссечения слизистая прямой кишки фиксируется к нижележащим тканям. Хирургическое вмешательство считается небольшим, не требует госпитализации и выполняется в течение одного дня. Помимо традиционного скальпеля для операции также применяются электрокоагуляция или лазер. После лечения рецидивы заболевания проявляются крайне редко.
Для того чтобы исключить стеноз анального канала и максимально сохранить чувствительность тканей, между ранами, которые образуются при иссечении геморроидальных узлов, специально оставляются кожно-слизистые перемычки. Раны можно как ушивать, так и оставлять открытыми. Выбор метода будет зависеть от устоявшейся практики конкретно взятого хирурга.
Самое частое осложнение после выполнения геморроидэктомии – острая боль и задержка мочи. Для того, чтобы избежать подобных последствий, анальный канал после операции тампонировать не следует. Рекомендация для больного – ограничение потребления жидкостей.
Для уменьшения болевых ощущений в ранний послеоперационный период можно использовать 0,2-процентный крем нитроглицерина, который устраняет спазмы сфинктера прямой кишки. Помимо крема также назначают анальгетики. В качестве домашнего средства подходят сидячие ванны.
Если мочеиспускание восстановилось, больному рекомендуется обильное питье и те виды слабительного, которые увеличивают объемы содержимого кишечника. Эти средства позволяют нормализовать стул и минимизировать случаи запора.
Контрольные исследования (пальцевые) эффективности лечения – для исключения вероятности стеноза анального канала – проводятся через 1 и 3 недели после хирургического вмешательства.
Хотя такой метод лечения геморроя, как геморроидэктомия, очень эффективен, он не является панацеей от заболевания. Как правило, через 3-5 лет после хирургического вмешательство кровотечения и неприятные ощущения во время дефекации возобновляются, а около трети всех пациентов вновь сталкиваются с проблемой выпадения узлов.
Вернуться к содержанию
Метод Лонго: трансанальная резекция слизистой
В 1993 году итальянский хирург Антонио Лонго изобрел метод хирургического лечения геморроя, который стал серьезной альтернативой классическому вмешательству по иссечению геморроидальных узлов.
Суть операции в следующем: проводится круговая резекция и последующее ушивание слизистой прямой кишки в месте выпадения узлов. Однако, в отличие от классического способа, при методе Лонго резекция проводится не всей кишки, после которой нередко развиваются стриктуры, а только ее части. Во время хирургического вмешательства по Лонго удаляется лишь малая часть слизистой оболочки выше зубчатой линии. Дефекты сшиваются с помощью титановых скоб. Иными словами, геморроидальные узлы не удаляются, а просто подтягиваются вверх. При этом за счет уменьшения притока крови, они значительно уменьшаются в размерах. В дальнейшем иссушенные узлы зарастают соединительными тканями.
Операция по Лонго длится под местным наркозом всего около 15 минут и может проводиться даже неопытными хирургами (хотя все же такое не рекомендуется). Само хирургическое вмешательство позволяет восстановить строение анального канала, при этом, не травмируя слизистую оболочку и не повреждая прямую кишку. Благодаря таким показателям послеоперационный период для пациента проходит безболезненно, а в дальнейшем пациенты способны вести нормальный образ жизни, практически не опасаясь рецидивов заболевания.
Правда, при всех плюсах метода, есть у него и минусы. В первую очередь, пока что неизвестны отдаленные результаты подобного лечения. Кроме того, после хирургического вмешательства по Лонго требуется стационарное наблюдение за больным в течение недели. Также операция не позволяет проводить удаление наружных геморроидальных узлов.
Вернуться к содержанию
Классическое иссечение геморроидальных узлов
Геморроидотомия – иссечение узлов – по-прежнему пользуется успехом среди больных геморроем. Операция по иссечению – одна из самых травматичных, поэтому выполняется только под общим наркозом. Послеоперационный период довольно длительный, требует неукоснительного выполнения всех требований по уходу за прямой кишкой и применения большого количества обезболивающих средств.
Иссечение – классический процесс удаления выпавших геморроидальных узлов, который оправдывает себя лишь в крайних случаях, в первую очередь, при наличии выпавших узлов больших размеров, повышенного риска образования кровотечений из них, а также при сопутствующих и ведущих к негативным последствиям заболеваний прямой кишки.
После любого из видов операции геморрой у различных людей развивается по-разному. Это зависит от степени развития заболевания и ряда других факторов. После проведенной геморроидэктомии болезнь также может вернуться. Как показывает практика, после простой перевязки геморроидальных узлов почти половина всех пациентов спустя несколько лет вновь начинают жаловаться на проявления геморроя. Около трети людей, подвергшихся операции по иссечению узлов, вновь сталкиваются с проблемой их выпадения.
В любом случае, лечить геморрой необходимо, так как он чреват проявлением сопутствующих заболеваний. Противопоказаний для оперативного вмешательства не много. Самыми распространенными среди них являются: слабая способность организма к регенерации и заживлению ран, риск нарушения мочеиспускания, развитие недостаточности анального жома и осложнения у мужчин в виде парапроктита.
Хламидийные конъюнктивиты.
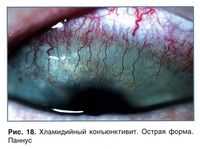 Возбудителем хламидиоза являются паратохомные хламидии, обнаруживаемые, как правило, в мочеполовых органах человека и порой не вызывающие каких-либо клинических проявлений. В глаз хламидии заносятся руками самого больного, загрязненными урогенитальными выделениями, или партнером, страдающим этим заболеванием. Возможно заражение глаз через инфицированную хламидиями воду в бассейне. Новорожденные инфицируются при прохождении через половые пути больной матери.
Возбудителем хламидиоза являются паратохомные хламидии, обнаруживаемые, как правило, в мочеполовых органах человека и порой не вызывающие каких-либо клинических проявлений. В глаз хламидии заносятся руками самого больного, загрязненными урогенитальными выделениями, или партнером, страдающим этим заболеванием. Возможно заражение глаз через инфицированную хламидиями воду в бассейне. Новорожденные инфицируются при прохождении через половые пути больной матери.Среди детей, родившихся от матерей, страдающих хламидиозами, хламидийные конъюнктивиты обнаруживаются в 20-50% случаев.
У взрослых хламидийным конъюнктивитом страдают женщины. Поражение глаз у них может быть единственным клиническим проявлением урогенитального хламидиоза. Хламедийные конъюнктивиты у взрослых чаще протекают остро, реже - хронически. В большинстве случаев поражается один глаз. Возникают отек, инфильтрация, сосочковая гипертрофия, конъюнктивиты, преимущественно нижнего века и нижней переходной складки, появляется сначала скудное слизистое, за тем обильное гнойное отделяемое из глазной щели. В период наибольшего обострения процесса, на конъюнктиве обнаруживаются множественные фолликулы, могут образовываться нежные фибринозные пленки, в дальнейшем рассасывающиеся и не оставляющие после себя рубцов. Длительность остро протекающего хламидийного конъюнктивита - от 2-3 недель до 2-3 месяцев.
Острый хламидийный конъюнктивит следует прежде всего дифференцировать от аденовирусного. При хламидийной инфекции отделяемое более обильное и слизистогнойное, при аденовирусной - водянистое и скудное. Аденовирусный конъюнктивит в отличие от хламидийного, как правило, сопровождается респираторными проявлениями. В отличие от трахомы при хламидийном конъюнктивите процесс преимущественно односторонний, локализуется в основном на нижнем веке и не оставляет после себя видимых рубцов.
Хламидийные конъюнктивиты у новорожденных характеризуются двусторонним поражением, тяжелым и длительным течением (более 30-33 дней), возможными рецидивами.
У детей в возрасте от 1 года до 14 лет встречается хронический фолликулярный хламидийный конъюнктивит, обычно двусторонний, развитие которого относится к периоду новорожденности, и первично возникающий острый фолликулярный хламидийный конъюнктивит, как правило, односторонний, с клиническими проявлениями, аналогичными заболеванию у взрослых.
В диагностике хламидийного конъюнктивита решающее значение отводится лабораторным исследованиям. Широко используется метод определения в цитоплазме эпителиальных клеток в соскобе с конъюнктивы характерных для хламидий телец Провацека-Хальберштедтера при окрашивании по методу Романовского-Гимзы. Высокочувствительным является микроскопический метод с прямым использованием моноклональных флуоресцирующих антител. Косвенным информативным признаком наличия хламидийной инфекции в конъюнктиве у новорожденного является обнаружение хламидий в цервикальном канале и хламидийных антител в крови его матери.
В лечении хламидиозов в настоящее время используют тетрациклин, окситетрациклин (террамицин) и его полусинтетическое производное, диоксициклин (вибромицин), эритромицин, сульфапиридазин и другие препараты. Полное излечение хламидийных конъюнктивитов у взрослых в течение 13-23 дней дает местное применение мази тетрациклина, эритромицина, эубетала, колбиоцина или инстилляции 10% сульфапиридазина в сочетании с применением внутрь доксициклина или таривида в течение 10 дней. Высокая эффективность лечения хламидийных конъюнктивитов как у взрослых, так и у детей отмечается при местном применении 0,3% мази офлоксацина.
Профилактика хламидийных глаз у новорожденных сводится к своевременному выявлению и лечению хламидийной инфекции урогенитального тракта их родителей, а также к закладыванию в конъюнктивальный мешок родившегося 2% эритромициновой мази.
Литература:
1. Майчук Ю.Ф. Методы лечения воспалительных заболеваний век, конъюнктивы и склеры. Офтальмологический журнал. 1988, № 5, С.257-261.
2. Можеренков В. П., Прокофьева Г. Л., Калачев И.И. Хламидийные поражения глаз (обзор литературы).// Вестн.офтальмол.1990.-№ 5 С. 77-79.
3. Можеренков В. П. , Прокофьева Г. Л. Хламидиоз глаз //Медицинская помощь, 1999, №1, С.17-19
Читайте также::
ВИТАМИНОТЕРАПИЯ В ОФТАЛЬМОЛОГИИ
ПОРАЖЕНИЯ ГЛАЗ ПРИ СЕННОЙ ЛИХОРАДКЕ
ПРОДУКТЫ ПЧЕЛОВОДСТВА В ЛЕЧЕНИИ ГЛАЗНЫХ ЗАБОЛЕВАНИЙ
РАСТЕНИЯВ ЛЕЧЕНИИ ГЛАЗНЫХ ЗАБОЛЕВАНИЙ medka.ru
Конъюнктивиты - Элитное лечение в Европе
ОФТАЛЬМОЛОГИЯ - EURODOCTOR.ru -2005
Хламидийные конъюнктивиты вызывают микроорганизмы, которые не являются ни вирусами ни бактериями, но могут проявлять свойства и одних и других. Это отдельный класс внутриклеточных паразитов, который был определен только недавно.
Хламидии могут вызывать два вида заболеваний конъюнктивы:
Трахома
Трахома – это тяжелое заболевание органа зрения, которое поражает конъюнктиву, роговицу, слезные органы, веки. В дореволюционной России трахома была широко распространена и являлась основной причиной возникновения слепоты. Сейчас трахома распространена в экономически отсталых странах Азии, Африки, Латинской Америки. Считается, что благодаря достижениям советской медицины трахома на территории России не встречается. Тип (штамм) хламидий, которые вызывают заболевание трахомы, нигде больше в человеческом организме существовать не может.
Трахома начинается постепенно и незаметно. Могут возникнуть жалобы на чувство тяжести в веках, ощущение песка в глазах, склеивание век по утрам. Постепенно происходит утолщение конъюнктивы, которая приобретает вишневый оттенок. Затем в толще слизистой оболочки появляются плотные пузырьки, поверхность конъюнктивы становится бугристой. Утолщение слизистой оболочки продолжается, она выпячивается из глазной щели, напоминая «петушиные гребешки». Постепенно в процесс вовлекается роговица. На ней образуются сначала пузырьки (фолликулы), которые потом превращаются в ямки. Вся роговица утолщается, становится мутной. Такое состояние роговицы называется трахоматозный паннус (занавеска). После стихания острого процесса происходит рубцевание, которое захватывает не только поверхностные, но и глубокие ткани глаза. Рубцеванию подвергается и роговица.
Легкие формы трахомы, когда после перенесенного заболевания зрение сохраняется, встречаются редко, чаще заболевание длится годы и заканчивается слепотой. Осложнениями трахомы бывают трихиаз (неправильный рост ресниц) или прекращение роста ресниц и облысение века, образование заворота века (энтропион), синблефарон (сращение слизистой оболочки век и слизистой оболочки глазного яблока), нарушение работы желез, вырабатывающих слезную жидкость и сухость роговицы (ксероз). Именно ксероз чаще всего ведет к слепоте.
Лечение трахомы
Применяется закладывание в конъюнктивальный мешок мазей с антибиотиками от 3 до 6 раз в день в течение трех месяцев, или один раз в день закладывают дибиомициновую мазь длительного действия. Иногда приходится удалять фолликулы при помощи специальных инструментов.
Лечения осложнений трахомы хирургическое. Выполняются различные пластические операции.
Паратрахома
Паратрахома или хламидийный конъюнктивит называется еще окулоурогенительной инфекцией. Этот вид конъюнктивита вызывают хламидии, которые поражают мочеполовую систему (урогенитальный хламидиоз). Болеют обычно люди молодого возраста, ведущие активную половую жизнь. Инфекция попадает в глаз из мочевых и половых органов с немытыми руками, реже с полотенцами, при купании в бассейне. Очень часто хламидийный конъюнктивит сочетается не только с хламидийной инфекцией мочеполового тракта, но и с поражением суставов. Раньше это заболевание называлось синдром Рейтера.
Иногда хламидийный конъюнктивит может протекать изолированно. Чаще заболевает один глаз. Заболевание обычно начинается остро с отека и покраснения век. Через несколько дней увеличивается и становится болезненной околоушная слюнная железа. Из глаза выделяется сначала слизистое, затем гнойное содержимое. Через 1-2 недели на слизистой оболочке глаза появляются фолликулы (пузырьки) крупных и мелких размеров. Иногда фолликулы появляются и на роговице. Обычно через 2-3 месяца пациенты выздоравливают, но иногда болезнь принимает хроническое течение.
Очень редко хламидийный конъюнктивит может протекать тяжело, напоминая трахому. Новорожденные дети могут заразиться хламидийной инфекцией при прохождении через родовые пути матери в родах. Практически всегда у новорожденных страдают оба глаза. Конъюнктивит протекает остро, сопровождается обильными гнойными выделениями из глаз. Иногда на слизистой оболочке глаз образуются пленки, которые легко снимаются. Чаще пленки возникают на конъюнктиве нижнего века.
Лечение хламидийного конъюнктивита. Назначается закладывание в конъюнктивальный мешок мазей с антибиотиками 5-6 раз в день. Необходимо лечение основного заболевания – урогенитального хламидиоза.
КЛИНИКА ОФТАЛЬМОЛОГИИ ОАО МЕДИЦИНА в МОСКВЕ
НЕМЕЦКИЙ ОФТАЛЬМОЛОГИЧЕСКИЙ ЦЕНТР
ЛАЗЕРНАЯ КОРРЕКЦИЯ ЗРЕНИЯ в ПАРИЖЕ
РАННЯЯ ДИАГНОСТИКА ОФТАЛЬМОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
ОБСЛЕДОВАНИЕ и ЛЕЧЕНИЕ в ГЕРМАНИИ – институт "DIAGNOSTIX"
ЛЕЧЕНИЕ в ИЗРАИЛЕ без ПОСРЕДНИКОВ - МЕДИЦИНСКИЙ ЦЕНТР им. СУРАСКИ в ТЕЛЬ-АВИВЕ
ПОМОЩЬ в ОРГАНИЗАЦИИ ЛЕЧЕНИЯ - 8 (495) 66 44 315
Острый банальный конъюнктивитПневмококковый конъюнктивит
Острый эпидемический конъюнктивит Коха-Уилса
Гонококковый конъюнктивит
Дифтерийный конъюнктивит
Ангулярный конъюнктивит
Вирусные конъюнктивиты
Хламидийные конъюнктивиты
Аутоиммунные и аллергические конъюнктивиты
ophthalmology.eurodoctor.ru
Хламидийный коньюнктивит - инфекционное заболевание, характеризующееся поражением глаз у больных мочеполовым хламидиозом.
Причина. Вызывается некоторыми типами хламидий, которые поражают в основном слизистые оболочки человека, проникают в организм через половые органы, из которых могут распространяться и поражать другие органы и системы.
Источником инфекции является больной человек.
Заражение происходит при половом контакте.
Доля хламидийноого коньюнктивита в общем числе всех конъюнктивитов составляет до 30 %.
Процесс развития болезни. Хламидии внедряются в слизистую оболочку мочеполовых органов, где размножаются, накапливаются и вызывают местные воспалительные изменения. При длительной жизнедеятельности хламидий в мочеполовых органах они переносятся в глаза, вызывая воспаление их слизистой оболочки (коньюнктивита). Заболевание протекает в стертой или скрытой форме, но в большинстве случаев оно приводит к выраженным нарушениям в организме и различным осложнениям.
Перенос возбудителя возможен и контактным путем. При этом заболевание начинается более остро.
Хламидии могут длительно находиться в организме, что приводит к появлению обострений и рецидивов заболевания или развитию хронической его формы.
Перенесенное заболевание не создает невосприимчивости к нему. Возможно многократное повторное заражение от полового партнера.
Признаки. Чаще всего конъюнктивит развивается исподволь и протекает без ярких проявлений. Больной даже не может указать на точное время его начала. Появляется незначительная светобоязнь, чувство сухости и, как результат этого, - слезотечение. К вечеру может появляться тяжесть век и утомляемость глаз. Несколько реже встречается зуд краев и внутренней спайки век.
Покраснение кожи век вблизи их краев придает глазам усталый вид. Во внутренних углах глаз периодически появляется отделяемое, как правило, по утрам, а также чешуйки и корочки на реберном крае века у корней ресниц.
В случае контактного пути заражения, через 7-14 дней появляется острое воспаления слизистой оболочки, как правило, одного глаза, сопровождающееся слизисто-гнойным отделяемым и воспалением предушного лимфатического узла на соответствующей стороне лица.
Без лечения заболевание может продолжаться от 6 нед до 2 лет. Оно часто ведет к воспалению роговицы в виде очагов ее помутнения и изъязвления.
Если половой партнер не проводит лечения по поводу мочеполового хламидиоза, часто развивается рецидив заболевания.
Распознавание болезни должно проводиться при участии инфекциониста. Достоверное подтверждение хламидийного конъюнктивита дает выявление хламидий в конъюнктиве.
Лечение хламидийных конъюнктивитов должно проводиться с параллельным лечением мочеполового хламидиоза и других очагов заболевания. Это возможно только у инфекциониста. Часто такие больные лечатся у офтальмолога по поводу хронического, аллергического или вирусного конъюнктивита или "синдрома сухих глаз", но безуспешно.
Общая длительность лечения составляет не менее 20 суток с последующими 3-4-кратными контролями в виде забора материала для исследования с конъюнктивы и других ранее выявленных очагов. В ряде случаев для полного уничтожения возбудителя проводятся физиотерапевтические процедуры, повторные курсы лечения.
Предупреждение болезни. Иметь одного надежного полового партнера или пользоваться кондомом при случайном сексуальном контакте. Начинать половое воспитание с детства.
www.infectology.ru Хламидийные конъюнктивитыОт общего числа конъюнктивитов хламидийные составляют 3-30%. По данным МНИИГБ им. Гельмгольца, хламидийный конъюнктивит составляет от 10 до 14% всех больных с воспалением слизистой оболочки глаз (Майчук Ю.Ф., Вахова Е.С., 1995).
Хламидии - самостоятельный вид микроорганизмов проявляющих свойства вирусов и бакте-рий. Размножаясь в клетках эпителия, образуют скопления в их цитоплазме - тельца Гальберштедтера-Провачека. Различные серотипы хламидии вызывают два различных заболевания конъюнктивы:
"трахому
"паратрахому (конъюнктивит с включениями).
Возбудителем трахомы является Chlamidiatrachomatis (серотипы А, В, Ва, С). Трахома возникает в результате заноса возбудителей инфекции на конъюнктиву глаза. Инкубационный период - 7-14 дней.
Клиническая картина
"Трахома - хронический инфекционный кератоконъюнктивит, характе-ризующийся появлением фолликулов с последующей васкуляризаци-ей (паннусом), а в поздних стадиях рубцовой деформацией век.
"Поражение обычно двустороннее.
В клинической картине выделяют 4 стадии:
1 стадия - острое воспаление, диффузная инфильтрация и отек конъюнктивы с развитием в ней множественных фолликулов с мутным содержимым. Характерно образование фолликулов в конъюнктиве хряща верхнего века.
2 стадия - распад фолликулов с обильным отделяемым и образованием на их месте рубцов. Поверхностная инфильтрация и васкуляризация роговицы. Наиболее заразная стадия заболевания.
3 Стадия - рубцевание при наличии фолликулов и инфильтрации.
4 стадия - разлитое рубцевание пораженной слизистой.
При тяжелой форме поражения в верхней половине роговицы возникает трахоматозный паннус. В период рубцевания паннуса развивается интенсивное помутнение роговицы со снижением зрения. Возможно укорочение сводов, образование симблефарона, рубцевание добавочных слезных и мейбомиевых желез, трихиаз, заворот век.
Лечение
Комплексная терапия хламидийных конъюнктивитов включает местное и системное приме-нение антибиотиков на протяжении 1,5-2 месяцев. Учитывая, что хламидии являются внутриклеточными паразитами, используют антибиотики способные проникать и накапливаться внутриклеточно: фторхинолоны, макролиды, тетрациклины.
Антибиотики в инстилляциях назначают 4-5 раз в день, местное лечение сочетают с экспрессией фолликулов. Системная антибиотикотерапия проводится непрерывными или прерывистыми курсами в течение 3-4 недель.
Антибиотики местно
-фторхонолоны- ципрофлоксацин 0,3%, офлоксацин 0,3%, левофлоксацин 0,3%, моксифлоксацина гидрохлорид 0,5%
-тетрациклины-1% тетрациклиновая мазь
-макролиды- 1% эритромициновая мазь
-Нестероидные противовоспалительные- Индометацин 0,1% р-р
-Кортикостероиды- 0,1% дексаметазона
При стихании воспалительного процесса через 2-3 недели добавляют противовоспалительные препараты.
При наличии урогенитального хламидиоза общее антибактериальное лечение проводится совместно с урологами, гинекологами и венерологами.
Для санации урогенитальной инфекции используют несколько схем применения антибиотиков - прием в течение 3 или 5 дней, в течение 7-14 дней или в течение 21-28 дней. Используют один из следующих антибиотиков:
" Кларитромицин- по 500 мг \сут в 2 приема
" азитромицин- по 0,25-0,5 мг\сут
" доксициклин- 200 мг \сут
После окончания курса лечения через 2-4 недели проводится повторное исследование соскоба на хламидии. При их обнаружении проводят повторный курс лечения.
Паратрахома
Возбудитель Chlamidiatrachomatis (серотипы D-K). Заболевание протекает в виде различных клинических форм:
" паратрахома взрослых
" эпидемический хламидийный конъюнктивит
Паратрахома взрослых - острый или хронический хламидийный конъюнктивит, обусловленный, главным образом, урогенитальной инфекцией, которая может протекать бессимптомно. Женщины болеют в 2-3 раза чаще. Паратрахома в развитых странах мира составляет 10-30% выявленных конъюнктивитов. Возникает при попадании на слизистую оболочку глаза инфицированного отделяемого из урогенитального тракта или предметов личной гигиены, где хламидии сохраняют жизнеспособность в течение суток. Инкубационный период 10-14 дней.
Клиническая картина
" Воспаление конъюнктивы с образованием в ней многочисленных фолликулов несклонных к рубцеванию
" Чаще поражается один глаз, двусторонний процесс встречается в 1\3 случаев
" Отек, инфильтрация и васкуляризация в области верхнего лимба в 50% случаев
" Иногда - мелкоточечные инфильтраты роговицы не окрашивающиеся флюоресцеином.
" С 3-5 дня - безболезненное увеличение предушных лимфоузлов на стороне поражения.
Эпидемический хламидийный конъюнктивит
Заражение происходит контактно-бытовым путем, возникает в виде вспышек у посетителей бань, бассейнов, у детей 3-5 лет в организованных коллективах.
Клиническая картина
" Острое или подострое начало; хроническое течение.
" Чаще поражается один глаз.
" Гиперемия, отек и инфильтрация конъюнктивы
" Папиллярная гипертрофия, фолликулы в нижнем своде
" Возможна регионарная лимфоаденопатия.
" Роговица вовлекается редко
Лечение
-фторхонолоны- ципрофлоксацин 0,3%, офлоксацин 0,3%, левофлоксацин 0,3%, моксифлоксацина гидрохлорид 0,5%
-тетрациклины-1% тетрациклиновая мазь
-макролиды- 1% эритромициновая мазь
-Нестероидные противовоспалительные- Индометацин 0,1% р-р
-Кортикостероиды- 0,1% дексаметазона
Критерии излечения хламидийных конъюнктивитов
(Михеева Е.Г. с соавт., 2009):
" исчезновение клинических симптомов
" отсутствие возбудителя при лабораторном исследовании через 2-4 недели после окончания лечения
" отсутствие признаков заболевания в трех последующих лабораторных анализах, которые проводятся и интервалом в один месяц
Дифференциальный диагноз трахомы и паратрахомы
(Хаппе В. Офтальмология.Справочник практического врача (пер. с нем.) - М.: MEDnpecc-информ, 2005).
Основные симптомы бактериального воспаления конъюнктивы
(Хаппе В. Офтальмология.Справочник практического врача (пер. с нем.) - М.: MEDnpecc-информ, 2005).
ophthalmolog.com.ua
Хлорамфеникол (Chloramphenicol).
| Хлорамфеникол (Chloramphenicol) * инструкция, применение препарата |
|
Фармакотерапевтическая группа S01AA01 - средства, применяемые в офтальмологии. Противомикробные препараты. Основная Фармакологическое действие: антибиотик широкого спектра действия: эффективен в отношении многих грамположительных и грамотрицательных бактерий, риккетсий, спирохет, возбудителей трахомы, пситтакоза, венерической лимфогранулемы; действует на штаммы бактерий, устойчивых к пенициллину, стрептомицину, сульфаниламидов; слабоактивных отношении кислотоустойчивых бактерий, синегнойной палочки, простейших и клостридий; устойчивость микроорганизмов к левомицетина развивается относительно медленно, у обычных дозах действует бактериостатически, механизм антимикробного действия левомицетина связан с нарушением синтеза белков микроорганизмов. ПОКАЗАНИЯ: конъюнктивиты, кератиты, блефарита БНФ Способ применения и дозы: по 1 кап. (Капли) 3 р /сут (количество раз в сутки) БНФ (рекомендация к применению ЛС в Британском Национальном формуляре, 60 выпуск) в оба глаза. Побочное действие при применении ЛС: возможны местные АР (аллергические реакции). Противопоказания к применению ЛС: гиперчувствительность к компонентам препарата, а также псориаз, экзема, грибковые поражения. Формы выпуска ЛС: капли глазные 0,25% по 10 мл во фл. Беременность Опыт применения отсутствует. Проникает ч /з плаценту. 
Нарушение функции церцево-сосудистой системы: Специальных рекомендаций нет дети до 12 лет: Не допускается бесконтрольное назначения. 
информация врача: При длительном применении развивается резистентность микроорганизмов. Контролировать ВТ (внутриглазное давление). Возможно одновременное применение глазных капель и мази (в течение дня - глазные капли, на ночь - мазь) |
Следующие статьи
- Заболевания хрусталика. Заболевания, вызываемые членистоногими. Забота о глазах. Гигиена и уход.
- Очанка на страже зрения. Очки или линзы Советы офтальмолога. Очки нужно перестать носить совсем.
- Препараты, используемые в ходе хирургических офтальмологических вмешательств. Препараты, применяемые для лечения и профилактики катаракты. Преретинальная фиброплазия макулярной области.
Комментариев пока нет!
Поделитесь своим мнением


 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века  Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость  Катаракта платная операция или нет
Катаракта платная операция или нет  Глазные капли от катаракты
Глазные капли от катаракты  Макияж глаз смоки айс как сделать просто
Макияж глаз смоки айс как сделать просто