Центральный разрыв
Центральный разрыв.

Центральный разрыв сетчатки (макулярное отверстие) - это дефект в центральной части сетчатки, возникающий как последствие травмы глаза и в качестве осложнения некоторых его заболеваний. Но чаще всего образование отверстия в макуле происходит в результате старения.
Стекловидное тело, заполняющее глаз изнутри, плотно спаяно с сетчаткой в определенных ее областях, в том числе и в области макулы. С возрастом стекловидное тело меняет свою структуру, разжижается и отслаивается от сетчатки. Иногда соединение стекловидного тела с сетчаткой в области макулы сохраняется, тогда как в остальных местах их разделение произошло полностью. В таких ситуациях создается механическая тяга на макулу, которая и приводит к ее отрыву и образованию отверстия в сетчатке. Часто развитие макулярного отверстия происходит постепенно. При этом, прежде всего, страдает центральное зрение. Иногда образуются частичные отверстия, когда только более внутренние (ближние к стекловидному телу) слои макулы отрываются. Степень снижения остроты зрения зависит от площади поражения и его глубины. При обширных отверстиях может происходить полная потеря центрального зрения.
Симптомы:
Диагностика.
Для оценки состояния макулы проводят проверку остроты зрения, тестирование на решетке Амслера, офтальмоскопию и изучение электрических функций сетчатки. Важнейшим диагностическим исследованием является оптическая когерентная томография, позволяющая видеть макулу в разрезе.
Лечение.
Некоторые макулярные отверстия закрываются самостоятельно и не требуют лечения. Но в большинстве случаев требуется хирургическое вмешательство, чтобы закрыть отверстие и улучшить зрение.
Во время операции хирург через минимальные разрезы аккуратно удаляет стекловидное тело – производит витрэктомию. Специальный газ вводится в полость глаза, чтобы в течение нескольких дней, до его рассасывания на макулу, оказывалось легкое давление. В большинстве случаев пациенту возвращается зрение после того, как пузырек газа рассасывается, и глаз полностью заживает.
www.visus-novus.ruС целью предупреждения возникновения центрального разрыва промежности рекомендуется рассечение промежности во время врезывания головки. Если центральный разрыв уже произошел, оставшийся мостик ткани краем разрыва рассекают, превращая центральный разрыв в разрыв второй или третьей степени, который и зашивают, как указывалось выше.
Зашиванию подлежит всякий разрыв промежности, кроме мелких ссадин на слизистой (М. С. Малиновский и др.).
Вместе с промежностью довольно часто разрываются большие и малые половые губы, а также ткани преддверия влагалища. Разрывы в области клитора и в области наружного отверстия мочеиспускательного канала обычно сильно кровоточат. Все указанные разрывы подлежат зашиванию, что и производится с помощью тонких кетгутовых швов. При наложении швов вблизи уретры в последнюю предварительно вводят металлический катетер и под его контролем зашивают разрыв.
Иногда при разрыве промежности сохраняется кожа промежности, а внутри имеется повреждение стенки влагалища и мышц промежности, представляющее обширную раневую поверхность с размозженными тканями. Кожу промежности рассекают и разрыв зашивают обычным способом.
Чтобы обеспечить хорошее заживление зашитых разрывов промежности, необходим тщательный уход за родильницей в послеродовом периоде. Ряд акушеров считает целесообразным не менее 2—3 раза в день производить осторожное обмывание наружных половых частей слабым раствором перманганата калия или борной кислоты, затем обсушивать их стерильным материалом и присыпать (припудривать) дерматолом, ксероформом или белым стрептоцидом. М. С. Малиновский и др. не рекомендуют обмывать область промежности, а все время держать ее в сухом виде, меняя стерильные марлевые закладки.
И. Л. Брауде в последние годы рекомендовал при лечении разрывов промежности. после зашивания разрыва облучение промежности ртутно-кварцевой лампой.
Если кишечник до операции был хорошо очищен, что у роженицы бывает редко, можно обойтись без назначения опия; однако мы считаем, так же как и ряд других акушеров, более целесообразным с целью предупреждения ранней дефекации назначать в первые 3—4 дня настойку опия по 10 капель-3 раза в день. Некоторые акушеры, не применяя опия, назначают вазелиновое масло внутрь по 1 чайной ложке 3 раза в день. Применение любых клизм после зашивания полных разрывов промежности нежелательно.
При неполных разрывах на 3—4-й день дают слабительное, кожные швы снимают на 5—6-й день; в постели родильница при гладком заживлении разрыва промежности остается до 7-го дня и при гладком течении послеродового периода выписывается на 10-е сутки.
Неотложная помощь в акушерстве и гинекологии, Л.С. Персианинов, Н.Н. Расстригин, 1983г.
extremed.ruТравмы женских половых органов во время родов широко освещаются в специальных учебниках, статьях и монографиях. Проктолога может интересовать только один из видов этой травмы — разрывы промежности третьей степени.
Предрасполагающими и способствующими разрыву промежности условиями являются недостаточная эластичность тканей у пожилых первородящих и у женщин с Рубцовыми изменениями промежности после предшествующих хирургических вмешательств, высокое стояние промежности, слабость ее мышечно-апоневротического строения, избыточная деятельность брюшного пресса, быстрое прорезывание головки, ненормальное течение родов — лицевое, лобное, передне-теменное, заднезатылочное предлежания, прорезывание головки в косом или поперечном размере, крупный плод, большие размеры головки и пр.
Разрывы промежности делятся на три степени. При разрывах первой степени повреждается задняя спайка, обычно по шву не далее половины промежности и нижняя треть задней стенки влагалища. При разрывах второй степени нарушается целость всей промежности до сфинктера прямой кишки. Задняя стенка влагалища разрывается до половины протяжения и выше. При этом часто соlurnnae rugarum сохраняются, а линия разрыва расщепляется на два колена и идет по задне-боковым стенкам влагалища. Разрываются мышцы промежности.
При разрывах третьей степени, кроме описанных выше нарушений, соответствующих травмам промежности второй степени, повреждается сфинктер заднего прохода и передняя стенка прямой кишки на разном протяжении.
Разрывы первой и второй степени называются неполными, а разрыв третьей степени — полным разрывом промежности. Полные разрывы, по В. П. Михайлову, составляют около 1 % общего числа разрывов промежности.
Особо описывается центральный разрыв промежности, при котором сохраняется задняя спайка влагалища, а плод выходит через разрыв задней стенки влагалища и центральной части промежности. При этом нарушение целости тканей может соответствовать разрыву второй или третьей степени. Для удобства зашивания разрыва рекомендуется рассечь сохранившуюся заднюю спайку, после чего центральный разрыв превращается в разрыв второй или третьей степени. Центральные разрывы промежности наблюдаются очень редко. По М. М. Таранову, они бывают 1 раз на 2500 родов.
По А. С. Федорову, центральные разрывы составляют 1,7%, по В. П. Михайлову — 0,5% всех разрывов промежности.
Зашивание разрывов промежности всех степеней производится в лечебных заведениях сразу после отхождения последа. Эта небольшая операция, как правило, выполняется в некоторой спешке, без надевания стерильных халатов, часто даже без какого-либо обезболивания. Особенно неблагоприятными являются разрывы третьей степени, при которых высоковирулентное содержимое кишечника загрязняет обширную рваную рану промежности. Все перечисленное нередко приводит к нагноению в послеродовом периоде первично зашитого разрыва промежности.
Клиническая картина отличается большим разнообразием. Общими являются почти всегда наблюдающиеся симптомы недержания кишечного содержимого в результате нарушения замыкательной силы сфинктера. Из 45 лечившихся в нашей клинике больных до восстановительной операции только несколько человек могли удерживать кишечное содержимое. На месте отсутствующей промежности обычно располагается втянутый рубец, в глубине которого имеется непосредственный переход слизистой оболочки задней стенки влагалища в слизистую оболочку передней стенки прямой кишки.
У одной из наших больных поверх этого рубца сохранилась небольшая, толщиной с указательный палец мужчины, перемычка тканей промежности. Позади этой перемычки через широкое отверстие можно было провести два поперечных пальца со стороны прямой кишки в сторону влагалища.
У таких женщин в значительной степени нарушается половая жизнь и возможность воспроизводства рода.
- Вернуться в оглавление раздела "Неотложная хирургия."
Оглавление темы "Пороки сакральной области. Разрывы прямой кишки.":1. Классификация пороков крестцово-копчиковой области. Эпителиальные погружения.
2. Эпителиальные подкожные ходы. Диагностика подкожных эпителиальных ходов.
3. Инфекции эпителиальных подкожных ходов. Воспаления подкожных эпителиальных ходов.
4. Лечение эпителиальных подкожных ходов. Операции при подкожных эпителиальных ходах.
5. Пресакральные опухоли. Эпидемиология пресакральных опухолей.
6. Эмбриология пресакральных опухолей. Врожденные пороки крестца.
7. Хвостоподобные придатки. Травмы прямой кишки.
8. Спонтанные разрывы прямой кишки. История изучения разрывов прямой кишки.
9. Клиника разрыва прямой кишки. Диагностика разрыва прямой кишки.
10. Разрывы прямой кишки при родах. Виды разрывов прямой кишки при родах. meduniver.com
Несмотря на то что ткани промежности растяжи мы, нередко происходит их разрыв в конце второго периода родов. Различают самопроизвольные и насильственные разрывы, которые наблю даются при проведении влагалищных родоразрешающих операций. По глубине повреждения все разрывы промежности делятся на три сте пени.
К разрывам I степени относятся разрывы кожи промежности и стенки влагалища нижней трети. Разрывы II степени заключаются в нарушении целостности не только перечисленных тканей, но и мышц тазового дна, в основном m. levator ani. К разрывам III степени относятся более глубокие повреждения тканей с вовлечением сфинктера прямой кишки, а иногда и части прямой кишки.
Разрыв промежности III степени является тяжелой акушерской травмой. Неквалифицированное оказание медицинской помощи при разрыве III степени может привести к инвалидизации пациентки (недержание газов, кала).
Редко встречается центральный разрыв промежности, когда плод рож дается не через половую щель, а через отверстие, образовавшееся в центре промежности. При этом остаются сохранными сфинктер прямой кишки и задняя спайка, но очень сильно повреждаются мышцы промежности. В некоторых случаях происходят глубокие повреждения мышц промежности без нарушения целости кожи.
Клиническая картина и диагностика. По клинической картине различа ют три стадии в процессе угрозы и разрыва промежности:
I стадия нарушение венозного оттока крови из тканей промежности в силу их перерастяжения предлежащей частью. При этом определяется цианоз кожи промежности;
II стадия отек тканей промежности; к цианозу кожи присоединяется своеобразный её блеск ;
III стадия нарушение кровообращения в артериальных сосудах. Цианоз кожи промежности сменяется ее бледностью. Ткани не в состоянии противостоять дальнейшему растяжению, происходит их разрыв.
Диагностика разрывов промежности осуществляется без особых труд ностей при тщательном осмотре родовых путей в первые часы после родов.
Лечение заключается в ушивании разрыва сразу или в течение 30 мин после родов.
Разрывы ушивают на гинекологическом кресле или на родильной крова ти со вдвинутым внутрь ножным концом и введенными ногодержателями с соблюдением всех правил асептики и антисептики под внутривенной анес тезией. Если применялось регионарное обезболивание, его продолжают в период наложения швов. При разрывах I и II степени хирургу необходима помощь врача-ассистента, а при разрывах III степени двух ассистентов.
При разрывах промежности III степени ушивание производит опытный хирург, так как неправильное наложение швов и плохое заживление раны в дальнейшем приводят к опущению влагалища и матки, а иногда и к полному ее выпадению. Нарушение функции сфинктера прямой кишки может привести к недержанию газов и кала.
Накладывать швы необходимо таким образом, чтобы восстановить нормальные анатомические взаи моотношения.
При разрывах промежности I степени операцию следует начинать с наложения шва (хромированный кетгут, дексон, викрил) на верхний угол разрыва влагалища, который должен быть хорошо обнажен зер калами или пальцами левой руки. Затем осуществляется восстанов ление задней стенки влагалища с помощью отдельных лигатур или непрерывного шва с захватыванием подлежащих тканей до формиро вания задней стенки. Следующий этап восстановление кожи про межности с помощью 3-4 отдельных шелковых лигатур или подкожного косметического шва.
Восстановление тканей при раз рыве II степени начинается с нало жения шва на угол раны, на слизистую оболочку влагалища до задней спайки. Затем накладывают погружные швы на мышцы промежности и однорядные швы на кожу.
Восстановление разрывов промежности III степени начинается с вос становления стенки прямой кишки. Накладывают отдельные швы шелком на слизистую оболочку прямой кишки с погружением узлов в ее просвет, узлы завязывают в просвет раны. Затем тонким хромиро ванным кетгутом, или викрилом сопоставляют мышечную стенку прямой кишки. Вторым этапом явля ется восстановление сфинктера прямой кишки. При этом необхо димо отыскать и извлечь зажимом сократившиеся части круговой мышцы и восстановить ее целость несколькими матрацными швами (хромированный кетгут, викрил, дексон). После этого меняют инструменты, обрабаты вают руки и приступают к сле дующему этапу операции, кото рый не отличается от такового при разрыве II степени (см. выше). В послеродовом периоде этих паци енток ведут так же, как после опе раций на прямой кишке: постель ный режим, диета с исключением клетчатки, ежедневно вазелиновое масло. При отсутствии стула на 4-е сутки слабительное средство.
Профилактика разрывов про межности заключается в правиль ном оказании ручного пособия при головном предлежании; в осущест влении контакта акушерки и роже ницы, которая должна выполнять все команды (поведению во время родов женщина должна обучаться в процессе беременности); в рас сечении промежности при угрозе ее разрыва, особенно при оперативных родах.
Рассечение промежности по средней линии называют перинеотомией (срединная эпизиотомия), рассечение в сторону эпизиотомия.
Способ рассечения промежности выбирают в зависимости от анатомо-топографических особенностей промежности.
Перионеотомию предпочтительно выполнять при угрожающем разры ве, высокой промежности, преждевременных родах. При перинеотомии разрез производят от задней спайки по срединной линии длиной 2,53 см, не нарушая сухожильный центр промежности. При перинеотомии в раз рез вовлекаются кожа, подкожная жировая клетчатка, стенка влагалища, мышцы. Произведенный по средней линии разрез не нарушает кровос набжение и иннервацию наружных половых органов. После его ушивания ткани легко восстанавливаются, а рана быстро заживает. Перинеотомия неблагоприятна ввиду возможности перехода разреза в разрыв иногда III степени.
Срединно-латеральную эпизиотомию предпочтительно выполнять при низкой промежности, крупном плоде, анатомическом сужении таза, тазо вом предлежании, оперативных родах. Разрез промежности длиной 34 см проходит от задней спайки по направлению к правому седалищному бугру и несколько ниже его, под углом 3040 . В разрез вовлекаются кожа, под кожная клетчатка, стенка влагалища, мышцы тазового дна.
Техника восстановления промежности после перинеотомии и эпизиотомии не отличается от таковой при разрыве промежности II степени.
Авторы: Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава, О.Б. Панина, М.А. Курцер
medichelp.ruЦентростремительные импульсы и центробежная проекция.
нервный - выражение, употребляемое в физиологии для
обозначения процесса нервного возбуждения, пробегающего или в
центробежном направлении - от мозга по центробежным нервам и различным
рабочим аппаратам тела - мышцам, железам и т.д., или в
центростремительном направлении от чувствующих поверхностей тела и
органов чувств по центростремительным нервам к мозгу. Согласно с этим И.
бывают центробежные и центростремительные и они могут оказывать двоякого
рода действие на рабочие органы тела: или возбуждающее, т.е. приводить
их в деятельность, или угнетающее, т.е. задерживать или ослаблять их
отправления. По своему происхождению И. бывают: 1) волевые, возникающие
в нервных центрах вол и распространяющиеся в центробежном направлении по
спинному мозгу и двигательным нервам до рабочих органов тела в
преимущественно до поперечно полосатых мышц скелета, которыми и
управляют; 2) аутоматические, возникающие тоже в центрах, в особенности
продолговатого мозга, напр., в дыхательных центрах, сосудодвигательных и
т.д. под влиянием внутренних раздражителей, как, напр., крови,
непосредственно возбуждающей эти центры, помимо всякого влияния на
чувствующие нервы. Эти аутоматические И. могут возникать и в
периферических центрах, расположенных в сердце, кишечных стенках и т.д.,
и обусловливать аутоматические, периодические сокращения этих органов и,
наконец, 3) рефлекторные или отраженные импульсы, возникающие в нервных
центрах как центральной, так и периферической нервной системы, под
влиянием прилива к ним центростремительных возбуждений, направляющихся к
ним по чувствующим нервам со всевозможных чувствующих точек тела,
включая сюда и органы чувств. Примером действия для волевых И. могут
служить, напр., произвольные действия нормальных животных; для
аутоматических И. - дыхательные движения, сердечные биения и т.д., а для
рефлекторных И. - отраженные движения обезглавленных животных,
реагирующих на раздражения, напр., кожи. Возникновение нервных И. в
нервных центрах, так же как и проведете этих И., или, другими словами,
акта нервного возбуждения, по длине нервных волокон не сопровождается
никакими морфологическими изменениями ни центров, ни волокон, и,
следовательно, процесс как возникновения, так и пробегания нервного И. в
сфере нервных элементов относится к ряду процессов молекулярных. Внешним
выражением возникновения и пробегания нервного И. по нервным элементам
являются электродвигательные изменения их, сказывающиеся тем, что точки,
где возникает И. и где он пробегает, принимают электроотрицательное
напряжение, сравнительно с точками, находящимися в покой и
представляющими электроположительное напряжение. Отсюда понятно
возникновение электрических токов действия при пробегании по нервам и
мозгу нервных И. Нервный И. двигается по нервам со скоростью от 30 до 55
метров в секунду (Гельмгольц), по нервным же центрам со скоростью
гораздо меньшей, так как центры представляют места с несравненно большим
сопротивлением для движения нервного возбуждения, нежели нервные
волокна. И.Тарханов.
Импульс в физике - Импульсом какой-либо постоянной силы (т.е. силы,
имеющей постоянную величину и неизменное направление) за какой-либо
промежуток времени называется в механике произведение из величины ее на
величину промежутка времени. Если сила имеет неизменное направление, но
величина ее P изменяется с течением времени, то И. ее за промежуток
времени от момента t до момента T есть интеграл:
В тех случаях, когда сила изменяет с течением времени и величину, и
направление, составляют И. проекций ее X, У, Z на оси прямоугольных
прямолинейных координат, то есть интегралы: которые рассматриваются как
проекции И. на оси координат; величина И. будет равна в направление его
составляет с осями координат углы, косинусы которых равны
соответственно:
Д. Б.
brokhaus.narod.ru
Совокупность аксонов нервных клеток в спинном и головном мозге, которые являются проводниками однородных импульсов, носит название проводящего пути. Все проводящие пути спинного и головного мозга подразделяются на афферентные (восходящие), или центростремительные, эфферентные (нисходящие), или центробежные, и сочетательные, или ассоциативные.
Ассоциативные нервные пути осуществляют связи между нейронами в пределах спинного мозга или той или иной части головного мозга, не выходя за пределы производных каждого мозгового пузыря.
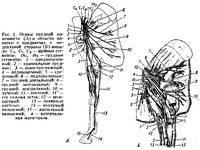
Афферентные, или центростремительные, нервные пути (рис. 947) проводят импульсы от экстеро-, проприо- и интерорецепторов к мозжечку, таламусу, оливам и крыше среднего мозга. Каждый из этих путей проводит импульсы от определенного вида рецепторов. В спинном мозге восходящие пути образованы аксонами клеток, залегающих в спинномозговых узлах, или аксонами клеток, образующих ядра задних рогов спинного мозга. Указанные аксоны в составе одних путей проходят в той половине спинного мозга, с которой связаны рецепторы этих путей, в составе других — переходят в другую половину спинного мозга, т. е. происходит перекрест. В головном мозге восходящие пути состоят из аксонов клеток чувствительных ядер черепных нервов. Эти аксоны по выходе из ядра обычно совершают перекрест — переходят на противоположную сторону.
947. Восходящие пути спинного и головного мозга; правое полушарие (полусхематично).
(Проекция волокон на поверхность полушария.)
На пути к мозжечку или ядрам области таламуса центробежные импульсы проходят два нейрона: афферентный, лежащий в периферическом ганглии, и вставочный — в спинном мозге или стволе мозга (продолговатый мозг, мост).
Достигнув области таламуса, восходящие пути заканчиваются на нервных клетках его ядер. В последних локализуются тела третьих нейронов восходящих путей, по которым центростремительные импульсы достигают коры головного мозга.
Участки коры головного мозга, к которым подходят восходящие пути (от органов зрения, вкуса, слуха, обоняния, кожи, внутренних органов), носят название корковых отделов анализаторов: зрительного, вкусового, слухового, обонятельного, кожного, внутреннего (интерорецептивного) и мышечного (двигательного).
Таким образом, в состав анализатора входят афферентные нейроны, нейроны спинного мозга и ствола мозга, а также все клетки коры, участвующие в реакции на импульсы, вызванные раздражением рецепторов.
Эфферентные, или центробежные, пути (рис. 948, 949) представляют собой следующее:
948. Нисходящие пути спинного и головного мозга (полусхематично; фронтальный разрез).
(Проекция волокон на поверхность мозга.) Обозначение волокон отсутствует в современной Nomina Anatomica.
949. Нисходящие пути спинного и головного мозга; верхнелатеральная поверхность (полусхематично).
(Проекция волокон на поверхность полушария.)
1) совокупность аксонов определенного вида клеток коры полушарий большого мозга, которые передают нервные импульсы клеткам двигательных ядер черепных нервов или клеткам ядер передних рогов (столбов) спинного мозга;
2) совокупность аксонов клеток базальных ядер полушарий большого мозга и ряда ядер ствола, передающих нервные импульсы к эфферентным нейронам спинного мозга и ствола головного мозга.
Первая группа волокон образует пирамидную систему, а вторая — экстрапирамидную систему путей.
Имеются также эфферентные пути вегетативной (автономной) нервной системы, которые из области гипоталамуса передают импульсы на эфферентные нейроны вегетативной (автономной) нервной системы.
Как пути экстрапирамидной системы, так и пути вегетативной (автономной) нервной системы находятся под влиянием коры полушарий большого мозга, которое обеспечивается наличием пучков нервных волокон, соединяющих кору полушарий с ба-зальными ядрами, гипоталамусом и другими ядрами этих систем.
Корковый отдел каждого анализатора состоит из ядра, занимающего определенный участок в коре головного мозга (рис. 950), и рассеянной части — нервных клеток, которые находятся за пределами этих участков.
Ядра двигательного анализатора локализуются в предцентральной извилине, задних отделах средней и нижней лобных извилин. В верхнем отделе предцентральной извилины и в парацентральной дольке находятся корковые отделы двигательных анализаторов мышц нижней конечности, ниже — мышц таза, брюшной стенки, туловища, верхних конечностей, шеи и, наконец, в самом нижнем отделе — головы. В заднем отделе средней лобной извилины расположен корковый отдел двигательного анализатора сочетанного поворота головы и глаз. Здесь находится и двигательный анализатор письменной речи, имеющий отношение к произвольным движениям, связанным с написанием букв, цифр и других знаков. Задний отдел нижней лобной извилины является местом расположения ядра двигательного анализатора устной речи.
Корковый отдел обонятельного анализатора (и вкуса) находится в крючке височной доли, зрительного — занимает кору края шпорной борозды (затылочная доля), слухового — в коре средней части верхней височной извилины. В задней части верхней височной извилины расположен слуховой анализатор речевых сигналов (контроль своей и восприятие чужой речи). Зрительный анализатор письменных знаков локализуется в коре угловой извилины.
Корковый отдел анализатора общей чувствительности: температурной, болевой, осязательной, мышечно-суставной — располагается в постцентральной извилине; проекция отдельных частей тела здесь такая же, как и в двигательном анализаторе. В верхней теменной дольке имеется область коры, обеспечивающая функцию узнавания предметов на ощупь (стереогноз), а в нижней теменной дольке — двигательный анализатор, ответственный за воспроизведение усвоенных в течение жизни координированных движений (праксия, у правшей — слева).
Корковые концы анализаторов связаны с их периферическими отделами (с рецепторами) системой проводящих путей головного и спинного мозга и отходящих от них нервов.
Схема нейронных переключений и связей мозжечка: 1 — рецеп-торное окончание чувствительного нервного волокна в скелетной мышце; 2 — чувствительный периферический нейрон в межпозвоночном узле; 3 — переключательное ядро в спинном мозгу, проецирующее в мозжечок; 4 —• Центростремительные пути из спинного мозга в мозжечок; 5 — переключательные элементы (клетки-зерна) в коре мозжечка; 6 — образованные волокнами этих нейронов горизонтальные пучки, устанавливающие кончать и использовать «осмысленную» информацию о событиях.
Благодаря тому, что в системах анализаторов наряду с путями проведения центростремительных импульсов имеются также пути, проводящие импульсы в центробежном направлении, аппараты регуляции и контротакты с эфферентными нейронами коры мозжечка — клетками Пуркинье (9); 7 — рецепторы органа равновесия (вестибулярный и отолитовый аппараты внутреннего уха); S — центростремительные пути из органа равновесия в мозжечок; 9 — эфферентные нейроны коры мозжечка (клетки Пуркинье), посылающие импульсы, адресованные рефлекторным центрам скелетной мускулатуры тела; 10 — расположенные под корой мозжечка переключательные ядра на путях передачи этих импульсов; 11 — пути проведения центробежных импульсов от мозжечка в спинной мозг; 12 — эффекторный нейрон спинного мозга, иннервирующий скелетную мышцу; 13 — двигательное нервное окончание в мышце; са — системы анализаторов; к — ответвления от систем анализаторов к узлам переключений, входящим в состав связей мозжечка (по Р.
В эволюции млекопитающих выделяется специальный путь для проведения импульсов произвольных движений, достигающий особенно сильного развития у приматов — так называемый пирамидный путь, сое^ диняющий двигательную, а также другие области коры с эф-фекторными (двигательными) ядрами головного и спинного мозга (рис.
Экспериментально-морфологически было также установлено, что с повышением организации в ряду млекопитающих все сильнее выступает аппарат прямых влияний коры мозга на эффекторные нейроны; это находит свое анатомическое выражение в увеличении числа окончаний волокон пирамидного пути на указанных нейронах наряду с окончаниями на переключательных нейронах сетчатой формы.
В частности, было установлено, что корково-двигательный (пирамидный) путь является источником постоянной биоэлектрической активности, посредством которой поддерживается скрытая готовность рефлекторных центров к быстрому реагированию на раздражения.
особенно высших млекопитающих значительного развития достигают так называемые экстрапирамидные пути.
Среди таких путей важнейшее место занимают у приматов, ввиду древесного образа жизни и прямохождения, связи с мозжечком, которые берут свое начало в различных областях новой коры (рис.
Волокна пирамидного пути, проходя
Схема экстрагшрамидных путей, служащих для передачи импульсов управления с различных областей коры мозга на анализаторно-координационный механизм (мозжечок).
Представлена цепь последовательных переключений импульсов с коры большого мозга на кору мозжечка и с нее на эффекторные нейроны; п — пирамидный путь.
Пирамидный путь, служащий для передачи импульсов управления с коры больших полушарий на рефлекторные центры стволовой части головного мозга и спинного мозга, входящие в состав координационного механизма.
Сравнительное изучение топографических взаимоотношений (архитектоники) и структуры нейронов и характера их соединений в периферических, подкорковых и корковых отделах анализаторов вместе со связями этих отделов (проводящими путями) на разных ступенях эволюции позвоночных позволяет проследить некоторые морфологические закономерности, определяющие сложность конструкции в целом.
Анатомически данный принцип выявляется в виде схемы всеобщего перекреста («решетки») нервных путей, соединяющих отдельные рецепторные точки тела, или их группы, с эффекторными (рис.
А — схема «решетки» путей распространения нервных импульсов с реиепторных (три верхние стрелки) на эффекторные (три нижние стрелки) точки тела; Б — схема элементарной сети нейронов, иллюстрирующая возникновение нейронов в точках пересечений линий, соединяющих рецепторы с эффекторами.
В проводящих путях и переключательных центрах на протяжении системы анализатора могут быть выделены участки, в которых нервные волокна и нервные клетки особенно тесно прилежат друг к другу.
Представлены эфферентные нейроны с длинным аксоном: / — окончания чувствительных нервных волокон в коже и в органах движения (мышцах); 2 — чувствительные периферические нейроны межпозвоночных узлов; 3 — переключательные ядра в продолговатом мозгу; 4 — переключательные (реле) ядра в зрительном бугре; 5 — кожнокинестетическая (общечувствительная) зона коры; 6 — двигательная зона коры; 7 — путь от двигательной коры к двигательным центрам головного и спинного мозга (пирамидный путь); 8 — эффекторный (двигательный) нейрон спинного мозга; 9 — двигательные нервные окон» чания в скелетных мышцах (Г.
31Б), затем в образованиях ближайшей подкорки, служащих большими транзитными станциями на пути передачи центростремительных импульсов к коре мозга — в реле-ядрах зрительного бугра (рис.
Мы рассматриваем указанную закономерность структурной организации переключений как частное производное постулированной нами универсальной схемы взаимного перекреста путей, соединяющих все рецепторы со всеми эффекторами (см.
Схема круговой циркуляции импульсов в рефлекторных нервных центрах спинного мозга: аф — афферентное волокно, проводящее центростремительные импульсы от рецепторов; пир — волокно пирамидного пути, проводящее центробежные импульсы от коры мозга; к — эффекторный (двигательный) нейрон; р — специальный переключательный (сетчатый) нейрон; а — аксон; с — коллатераль аксона.
Схема «обрастания» в эволюции координационного механизма образованиями анализаторов; м — кора мозжечка; зб — зрительный бугор; дек — комплекс филогенетически более старых формаций коры; п — филогенетически более старая часть подкорковых узлов больших полушарий; с — филогенетически более новая часть подкорковых узлов больших полушарий; кп — наиболее поздно появляющиеся в эволюции позвоночных формации полноразвитой новой коры больших полушарий; пи — пирамидный путь для проведения к рефлекторным центрам координационного механизма формируемых в коре импульсов произвольных движений; эпи — экстрапирамидный путь для проведения влияний коры больших полушарий на кору мозжечка.
Именно идея построения по типу «решетки» взаимосвязей является, как мы полагаем, отправным пунктом на пути, ведущем к рациональной интерпретации сложных закономерностей, определяющих структурную дифференцировку корковых концов систем анализаторов и характер их связей между собой и с подкорковыми отделами (образованиями ближайшей и отдаленной подкорки).
С одной стороны, происходит в стержневой части всей системы анализатора все более мощное развитие и концентрация переключений и путей, через посредство которых устанавливаются наиболее прямые («точка в точку») проекции воспринимающей периферии на центральное поле корковой зоны анализатора.
Можно принять, что в основе системы ассоциационных связей, как и проекционных, лежит универсальный для всей центральной нервной системы принцип взаимного перекреста путей по типу «решетки» (рис.
В процессе усложнения аналитико-синтетической деятельности в системах анализаторов выделяются наряду с относительно короткими и прямыми путями переключений импульсов более длинные цепи нейронов с большим числом промежуточных переключений, соединяющие элементы воспринимающих поверхностей с периферическими полями ядерных зон анализаторов в коре.
Это было показано на одном из важнейших проводящих путей центральной нервной системы—корково-двига-тельном (так называемом пирамидном) пути, посредством которого реализуются импульсы произвольных движений.
Наряду с элементами координационного механизма показаны также некоторые проводящие пути, относящиеся к анализаторно-координационному механизму и к системам анализаторов (см.
Слой нейронов желатинозного вещества надстраивается над координационным механизмом как дополнительная зона переключений на пути поступающих с периферии центростремительных (афферентных) импульсов, распределяющихся затем через посредство сетчатых нейронов серого вещества спинного мозга между различными группами исполнительных (эффекторных) нейронов (см.
В результате таких топографических соотношений внутри всей системы межнейронных связей создаются наиболее благоприятные условия для одновременного и последовательного охвата волнами возбуждения, распространяющимися по центральным нервным проводящим путям, больших групп нейронов, входящих в состав координационного механизма.
Каждое из звеньев связано с остальными как посредством восходящих — центростремительных, так и нисходящих — центробежных путей (Г.
Об эфферентных путях зрительной коры.
служит интенсивно развивающийся у млекопитающих прямой (так называемый пирамидный) путь передачи импульсов от нейронов двигательной и других областей коры мозга на эффекторные нейроны координационного механизма (см.
Данные образования в свою очередь соединяются посредством двусторонних путей со многими областями коры больших полушарий.
www.medi.oglib.ruЗОНЫ БОЛЬШИХ ПОЛУШАРИЙ
Локализация функций в больших полушариях. Кора больших полушарий головного мозга делится на основные зоны, состоящие из нескольких корковых полей. Каждая из этих зон выполняет определенную общую функцию, а составляющие ее поля специализированно участвуют в реализации отдельных элементов этой функции. Однако благодаря проводящим путям в осуществлении отдельных звеньев высшей и низшей нервной деятельности участвует несколько зон больших полушарий, определенные подкорковые центры, ядра мозгового ствола и сегменты спинного мозга.
При тонкой и точной специализации определенных групп нейронов головной и спинной мозг функционируют как единое целое. Психические функции головного мозга также не ограничены отдельными участками коры, а являются результатом совместной деятельности обширных зон больших полушарий и подкорковых центров.
Рис. 123. Индивидуальные изменения основных полей новой коры больших полушарий у трех взрослых (А, Б, В). Цифры— поля по Бродману
Моторная зона (поле 4) расположена в передней центральной извилине вдоль центральной борозды. В верхней четверти зоны находятся двигательные центры для мышц ног.
Сверху расположены нейроны, иннервирующие мышцы пальцев ног, а снизу — бедра и туловища. Две средние четверти заняты центрами для рук, выше — центр мышц лопатки, а ниже — мышц пальцев. И, наконец, в нижней четверти передней центральной извилины находятся центры мышц лица и речевого аппарата.
В результате исторического развития головного мозга человека в процессе труда и речи особенно большое место занимают группы нейронов, которые вызывают сокращение мышц кисти руки, главным образом большого пальца, и мышц лица, языка и гортани. К ним поступают центростремительные волокна из проприорецепторов, входящие по задним корешкам в спинной мозг, где они поднимаются в составе заднего столба той же стороны до ядер нежного и клиновидного пучков продолговатого мозга. Из этих ядер выходят волокна вторых нейронов, образующие медиальную петлю и после перекреста достигающие ядер зрительного бугра противоположной стороны. Отсюда большая часть центростремительных волокон третьих нейронов достигает задней центральной извилины и далее поступает в переднюю центральную извилину, а меньшая часть входит в нее прямым путем. Таким образом, передняя центральная извилина посредством волокон, проходящих в проводящих путях коры, связана с задней центральной извилиной. Из моторной зоны выходят центробежные двигательные волокна пирамидных нейронов, которые составляют пирамидные проводящие пути; они достигают нейронов передних рогов спинного мозга. Моторная зона вызывает координированные движения скелетных мыщц, преимущественно на противоположной стороне тела. Она функционирует совместно с подкорковыми центрами — полосатыми телами, а также люисовым телом, красным ядром и черным веществом.
При поражениях определенных участков передней центральной извилины нарушаются произвольные движения отдельных групп мышц. Неполное поражение зоны вызывает нарушение движений— парез, а полное ее разрушение — паралич.
Зона кожно-мышечной чувствительности (поля 1, 2, 3, 43 и частично 5 и 7) расположена в задней центральной извилине вдоль задней центральной борозды. В этой зоне особенно сильно развиты зернистые слои коры, к которым подходят центростремительные волокна из рецепторов кожи, идущие в составе тех же проводящих путей, как и волокна из проприорецепто-ров. Расположение воспринимающих групп нейронов такое же, как в моторной зоне. Наибольшую поверхность занимают нейроны, воспринимающие импульсы из рецепторов кисти руки, лица, языка и гортани. Поле 7 больше других полей связано с чувствительностью руки. Зона кожно-мышечной чувствительности не полностью отграничена от моторной зоны, так как в полях 3, 4 и 5 происходит сочетание зернистых нейронов с гигантскими пирамидными нейронами. В моторной зоне находится примерно 80% двигательных нейронов, а в зоне кожно-мышечной чувствительности — 20%. В каждое полушарие поступают импульсы главным образом из рецепторов противоположной стороны тела, но также и из рецепторов той же стороны. В эту зону поступают центростремительные импульсы преимущественно из бокового и полулунного ядер зрительного бугра.
При поражениях определенных участков задней центральной извилины нарушается чувствительность в отдельных участках кожи. Потеря способности узнавать предметы при их осязании обозначается как тактильная агнозия. При нарушениях функций зоны наблюдаются расстройства осязания, болевых и температурных ощущений кожи и мышечно-суставной чувствительности. Неполное поражение зоны вызывает понижение рецепции — гипостезию, а полное — ее потерю — анестезию.
Лобная зона (поля 6, 5, 9, 10, 11, 44, 45, 46, 47) расположена в лобной доле впереди моторной. Она делится на премоторную и речедвигательную. Премоторная зона (поля 6, 8, 9, 10, 11) регулирует тонус скелетных мышц и координированные движения тела, ориентирующие его в пространстве. С полем 10, которое участвует в выполнении двигательных условных рефлексов, функционально связано поле 46. В премоторную зону поступают центростремительные импульсы из внутренних органов и из нее исходит значительная часть центробежных вегетативных волокон. Поэтому поражение премоторной зоны вызывает нарушение координации движений — атаксию и расстройства функций сердечнососудистой, дыхательной, пищеварительной и других систем внутренних органов.
Зрительная зона (поля 17, 18, 19) расположена на внутренней поверхности затылочной доли по обеим сторонам шпорной борозды. У человека она занимает 12% общей поверхности коры. Поле 17 находится на затылочном полюсе; оно окружено полем 18, которое окружает поле 19, граничащее с задним отделом лимбической области, верхней и нижней теменными областями. В поле 17 — центральном поле зрительной зоны в 16 раз больше нейронов, чем в центральном поле слуховой зоны (поле 41), и в 10 раз больше нейронов, чем в центральном поле моторной зоны (поле 4). Это указывает на ведущее в историческом и индивидуальном развитии человека значение зрения.
Из сетчатки 900 тыс.— 1 млн. центростремительных волокон зрительных нервов доходит до наружного коленчатого тела, в котором точно проецируются отдельные части сетчатки. Центростремительные волокна нейронов наружного коленчатого тела направляются в зрительную зону, преимущественно в основное зрительное поле 17. Другими промежуточными зрительными центрами, участвующими в передаче не зрительных импульсов, а глазодвигательных, являются подушка зрительного бугра и передние бугры четверохолмия.
До поступления в наружное коленчатое тело волокна зрительного нерва перекрещиваются. Благодаря этому перекресту в составе зрительного пути, направляющегося в зрительную зону каждого полушария, 50% волокон своей стороны и 50% волокон противоположной стороны. В зрительную зону левого полушария поступают зрительные импульсы из левых половин сетчаток обоих глаз, а в зону правого полушария — из правых половин сетчаток обоих глаз. Поэтому разрушение одной из зрительных зон вызывает слепоту в одноименных половинах сетчаток в обоих глазах — гемианопсию. В зрительных нервах, кроме центростремительных волокон, проходят и несколько более толстые центробежные волокна к мышцам радужной оболочки и центробежные тонкие симпатические волокна из нейронов подкорковых центров. Небольшая часть центростремительных волокон зрительного нерва не прерывается в подкорковых образованиях, а прямо направляется в мозжечок и зрительные зоны больших полушарий.
Разрушение обоих полей 17 вызывает полную корковую слепоту, разрушение поля 18 приводит к потере зрительной памяти при сохранении зрения, что обозначается как зрительная агнозия, а разрушение поля 19 — к потере ориентации в непривычной обстановке.
Слуховая зона (поля 41, 42, 21, 22, 20, 37) расположена на поверхности височной доли, преимущественно передней поперечной височной извилины и верхней височной извилины. Поле 41, расположенное в верхней височной извилине и в передней части поперечной извилины, является проекцией кортиева органа улитки. Из органа Корти центростремительные импульсы проходят через спиральный узел по улиточному нерву, состоящему примерно из 30 тыс. волокон. В этом узле находятся первые биполярные нейроны слухового пути. Далее волокна первых нейронов передают слуховые импульсы в ядра слухового нерва в продолговатом мозге, где находятся вторые нейроны. Волокна ядер слухового нерва связываются с ядрами лицевого нерва в продолговатом мозге и глазодвигательного нерва в передних буграх среднего мозга. Поэтому при сильных звуках рефлекторно сокращаются мышцы лица, век, ушной раковины и вызываются движения глаз.
Большая часть волокон ядер слухового нерва перекрещивается в варолиевом мосту, а меньшая проходит на своей стороне. Затем волокна слухового пути поступают в боковую лемнисковую петлю, которая заканчивается в задних буграх четверохолмия и во внутреннем коленчатом теле, где находятся третьи нейроны — их волокна проводят центростремительные импульсы в слуховую зону. Существуют также прямые пути, связывающие ядра слуховых нервов с мозжечком и слуховой зоной. Большая часть прямых мозжечковых путей образуется вестибулярным нервом, а меньшая— улитковым нервом, составляющими вместе общий ствол слухового нерва. Вестибулярный аппарат проецируется также в слуховой зоне.
Разрушение поля 41 на одной стороне вызывает глухоту на противоположной стороне и ослабление слуха на своей стороне, а разрушение полей 41 на обеих сторонах ведет к полной корковой глухоте. Разрушение поля 22 в передней трети верхней височной извилины приводит к музыкальной глухоте — теряется восприятие интенсивности тона, тембра и ритма звуков — слуховая агнозия. Разрушение полей 21 и 20 в средней и нижней височных извилинах вызывает атаксию — расстройство равновесия и координации движений.
В слуховой зоне расположен также рече-слуховой центр.
Обонятельная и вкусовая зоны. Обонятельная зона находится в древней коре, в которую поступают центростремительные импульсы из обонятельных клеток. Кроме обонятельной функции, она выполняет также вкусовую и участвует в деятельности пищеварительной, выделительной и половой систем. Раньше считали, что гиппокамп выполняет обонятельную функцию. В настоящее время полагают, что вместе с лимбической системой, гипоталамической областью промежуточного мозга и гипофизом, средним и продолговатым мозгом и особенно ретикулярной формацией гиппокамп участвует в общих двигательных реакциях и вегетативных рефлексах при эмоциях. Собственно вкусовая зона, вероятно, расположена в поле 43, которое находится в нижнем отделе задней центральной извилины.
Лимбическая извилина (заднее поле 23 и переднее поле 24) и кора островка (поля 13 и 14) участвуют в высшей нервной деятельности.
Все зоны коры не обособлены, а связаны между собой проводящими путями.
Центры речи (поля 44, 45, 46, 39, 40, 42, 22,37). Двигательный центр речи расположен в нижней части передней центральной извилины в поле 44. У большинства правшей площадь поля 44 в левом полушарии больше, чем в правом полушарии. Поле 44 вызывает сложные сокращения речевой мускулатуры, необходимые для произнесения слов. При разрушении этого поля человек не может говорить, но может производить простейшие сокращения речевой мускулатуры — кричать и петь. Это моторная, двигательная афазия, которая в некоторых случаях проявляется в отсутствии сокращений мышц языка и остальной речевой мускулатуры. Так как в этих случаях слуховой центр речи не поврежден, то понимание речи окружающих сохраняется. При поражении поля 44 часто нарушается не только устная речь, но и внутренняя речь или способность формулировать мысли словами без их произнесения, на основе накопленных звуковых образов, имеющих определенное смысловое содержание. При этом затруднено чтение про себя, расстроена способность писать произвольно и под диктовку, но сохранено копирование букв при письме. У правшей моторная афазия наблюдается при поражении левого полушария, а левшей — правого.
Рис. 129. Локализация центров речи:
1 — двигательный, 2 — слуховой, 3 — зрительный
Впереди поля 44 расположено поле 45, которое регулирует построение грамматически правильных сочетаний слов и пение. При поражении этого поля вследствие потери памяти на приемы произношения пение расстраивается. Мимика и жестикуляция, придающие речи ее выразительность, осуществляются благодаря импульсам, поступающим из поля 46 в поля 44 и 45, в поля премоторной области и в подкорковые центры.
Слуховой, или сенсорный, центр речи расположен в заднем отделе левой верхней височной извилины в поле 42, которое осуществляет понимание слова при слышании его. Если поле разрушается, теряется способность понимания смысла слов, но сохраняется их восприятие как звуков — сенсорная афазия, или речевая глухота. При этом вследствие отсутствия понимания собственной речи, иногда наблюдается чрезмерная говорливость — логоррея, или словесный понос. В задней части поля 22 фиксируются связи звуковых образов слов со всеми воспринимающими зонами, в которых возникают представления о предметах и явлениях. Поэтому поражение этого поля также вызывает сенсорную афазию.
Поля 39 и 40, расположенные в теменной доле рядом с полем 22, осуществляют понимание смысла сочетаний слов или фраз. Поэтому их поражение приводит к расстройству речи, которое называется семантической (смысловой) афазией. При поражении поля 39, вследствие потери способности узнавать буквы и цифры и понимать смысл видимых письменных образов слов и цифр, теряется способность читать вслух, писать и считать. Поражение поля 40 вызывает потерю способности писать, так как отсутствует ориентация движений в пространстве и нарушена их последовательность. Это отсутствие способности производить системные, целенаправленные движения (апраксия) не исключает возможности правильно совершать отдельные движения руки, не связанные с письмом. Следовательно, процесс письма у правшей осуществляется, височной, нижнетеменной и нижнелобной областями левого полушария. При поражении поля 37 вызывается потеря памяти на слова — амнестическая афазия.
Таким образом, в осуществлении функции речи участвуют большие полушария головного мозга в целом, но особенная роль выполняется отдельными полями коры. У правшей в результате преимущественного развития функций правой руки и правой половины тела особенно развиты сложнейшие психические функции левого полушария головного мозга.
А если, по каким либо причинам, вам не хочется нагружать свой мозг решением всяких задач и уравнений? Тогда просто скачайте с сайта www.megabotan.ru готовые решебники, к примеру гдз по геометрии или русскому языку.
Похожие материалы:
Филогенез головного мозга
Строение полушарий головного мозга
Кровоснабжение головного мозга
Спинномозговая жидкость
nauka03.ruЦефалоспорины.
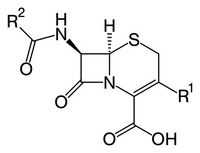 Цефалоспорины являются самой многочисленной группой антибиотиков и делятся на 4 класса.
Цефалоспорины являются самой многочисленной группой антибиотиков и делятся на 4 класса.Препараты первого поколения (цефалексин и др. для перорального применения и цефазолин, цефалотин и др. для парентерального применения) особенно результативны для борьбы с грамположительными кокками – стрептококками, пневмококками, некоторыми стафилококками и грамотрицательных микроорганизмов из семейства энтеробактеров. Препараты 1-го поколения отрицательно сказываются на печени.
Цефалоспорины 2-го поколения включают в себя цефаклор, цефуроксим и др. препараты для перорального приема и цефамандол и др. для парентерального применения. Препараты этой группы обладают высокой активностью по отношению к грамотрицательным микроорганизмам и также очень эффективны к грамположительным бактериям, устойчивым к пенициллину. Препараты 2-го поколения гораздо лучше проникают в бактерии через клеточную мембрану, очень устойчивы к бета-лактамазам, которые производятся грамотрицательными бактериями.
К цефалоспоринам 3-го поколения относятся цефиксим и др. оральные препараты и цефотаксим и др. для парентерального применения. Препараты 3-го поколения отличаются тем, что они очень устойчивы к бета-лактамазам, и спектр их антибактериальной активности по отношению к грамотрицательным бактериям гораздо шире, чем у предыдущих поколений. Единственный минус – эти препараты являются более слабыми по отношению к грамположительным бактериям, чем препараты 2-го поколения. Препаратами 3-го поколения лечат заболевания, вызванные менингококками, гонококками, стрептококками и большинством пневмококков, устойчивых к пенициллину.
Цефалоспорины 4-го поколения выпускаются только для парентерального применения, и к ним относят цефпиром, цефепим и др. Эти препараты более активны по отношению к грамположительным коккам, чем предыдущие поколения, и обладают высокой активностью по отношению к синегнойной палочке. читать отзывы
www.tiensmed.ru
По антимикробному действию относятся к антибиотикам широкого спектра действия, устойчивы к пенициллиназе (если забыли, то напоминаю, что это фермент в клетке бактерии, разрушающий пенициллин).
Цефалоспорины - полусинтетические соединения. Все синтезированные производные условно разделяют на 4 поколения. С каждым поколением увеличивается их устойчивость, активность и спектр действия. В основном их используют для лечения инфекций, вызванных грамотрицательными бактериями (например, инфекции почек, циститы), или грамположительными бактериями, если пенициллины оказались неэффективными. Большинство цефалоспоринов плохо всасываются из ЖКТ, некоторые принимают внутрь (цефалексин).
Из побочных эффектов на цефалоспорины чаще всего бывает аллергия, особенно часто, если есть аллергия на пенициллины. Также случаются нарушения работы печени и почек, при инъекционном введении может возникнуть боль, жжение, воспалительная реакция. Если применяются препараты внутрь, может нарушаться пищеварение (боль в животе, понос, рвота). Влияние цефалоспоринов на плод еще недостаточно изучено, потому беременным назначают только по жизненным показаниям.
Цефалоспорины 1 поколения:
Цефазолин
Не всасывается при приеме внутрь, вводят внутримышечно или внутривенно. При внутримышечном введении терапевтическая концентрация в крови поддерживается долго (вводят каждые 8-12 часов в зависимости от степени тяжести болезни). Для внутримышечного введения растворяют содержимое флакона в 2-3мл изотонического NaCl (физ. раствора) или воды для инъекций, вводят глубоко в мышцу.
Цефалексин
Устойчив в кислой среде желудка, быстро всасывается, особенно до еды.
Принимают 4 раза в день (каждые 6 часов). Если есть заболевания печени, почек, необходимо уменьшить дозу.
Цефадроксил
Цефалоспорины 2 поколения:
Цефуроксим
Вводят 3-4 раза в день внутривенно или внутримышечно
Принимают 2 раза в день.
Цефокситин
Вводят внутримышечно или внутривенно каждые 8 часов, Сособой осторожностью применяют, если есть нарушения работы печени и почек.
Широкий спектр антимикробного действия. Принимают 3 раза в день. Курс лечения обычно 7-10 дней. Из побочных эффектов может быть нарушение пищеварения (тошнота, рвота, понос), головокружение, головная боль, желтуха.
Цефалоспорины 3 поколения:
Значительно шире спектр действия и противомикробная активность
Цефотаксим
Применяется внутримышечно и внутривенно. При внутримышечном введении 1г порошка растворяют в 2г воды для инъекций. Вводят 2 раза в сутки (каждые 12 часов). К препарату прилагается растворитель, содержащий лидокаин для уменьшения боли при уколе.
Цефтазидим
Хорошо проникает в органы и ткани. Обычно применяют каждые 8-12 часов, в зависимости от тяжести инфекции. Растворяют в изотоническом растворе NaCl (физ. растворе) или 5% растворе глюкозы. Для внутримышечного введения можно растворять в 0,5% или 1% растворе лидокаина. Объем растворителя зависит от способа введения и количества порошка в флаконе. При добавлении воды препарат растворяется с образованием пузырьков, давление внутри флакона повышается, потому рекомендуют добавлять растворитель частями и после взбалтывания флакона вставлять в пробку иглу шприца, чтобы газ из флакона вышел и давление нормализовалось. Готовый раствор может иметь цвет от светло-желтого до темно-желтого.
Хорошо проникает в органы и ткани. Применяется внутримышечно и внутривенно. При внутримышечном введении 1г порошка растворяют в 2г воды для инъекций. Вводят 1 раз в сутки (каждые 24 часа). При болезнях печени и почек необходимо уменьшать дозу.
Цефалоспорины 4 поколения:
Высокая устойчивость. Широкий спектр действия - проявляют активность против большинства известных бактерий.
Цефепим
Вводят 2 раза в день (каждые 12 часов) внутримышечно или внутривенно. Курс лечения обычно 7-10 дней. Для внутримышечного введения можно растворять в 0,5% или 1% растворе лидокаина, изотоническом растворе NaCl, 5% и 10% растворе глюкозы. Объем растворителя зависит от способа введения и количества порошка в флаконе. Обычно препарат хорошо переносится. Наиболее часто возникают нарушения пищеварительной системы и аллергические реакции. Не рекомендуют применять, если есть непереносимость других цефалоспоринов, пенициллинов или антибиотиков-макролидов. При хранении раствор или порошок может потемнеть, это не влияет на его активность.
Поделитесь информацией в своем блоге, в соц. сети, со своими посетителями!
www.medicinform.net
Следующие статьи
- Свет и цвет. Сводка расчетных формул. Сеанс гипноза для Адольфа Гитлера Леонид Млечин.
- Как факир Вася Иванов перемещает ощущения. Как я вылечил болезни глаз. Уникальные советы, оригинальные методики П. В. Аркадьев, И. А. Москаленко, Р. А. Иванова. Какие контактные линзы выбрать — мягкие или жесткие.
- Кератиты невыясненной этиологии. Кератиты неясной этиологии. Кератоконус.
Комментариев пока нет!
Поделитесь своим мнением


 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз  Flormar подводка для глаз
Flormar подводка для глаз  Мицеллярная вода для снятия макияжа с глаз кафе красоты
Мицеллярная вода для снятия макияжа с глаз кафе красоты  Подводка для глаз которая держится несколько дней
Подводка для глаз которая держится несколько дней