Имплантация ИОЛ: новый способ наложения швов более надежен
По данным проведенного исследования, у видоизмененного способа наложения швов после имплантации ИОЛ для обеспечения склеральной фиксации есть несколько преимуществ по сравнению с обычным.
Как рассказал доктор Цукаса Ханемото на конференции американского Общества катарактальной и рефракционной хирургии, эта техника использует корнеосклеральный карман, но позволяет достичь надежной фиксации ИОЛ без необходимости выполнения конъюнктивального разреза.
«Этот новый способ вызывает не такое сильное ощущение инородного тела, поскольку при его использовании шов не накладывается на поверхность», - сказал д-р Ханемото. Но, с другой стороны, этот способ приводит к большему кровотечению, чем техника одношовного наложения.
При использовании этого нового способа иголка с шовной петлей пропускается через карман Хофмана на расстоянии 1 мм от лимба. Хирург пользуется крючком по Сински, чтобы вытянуть обратно концы шовной нити через разрез склерального кармана, пришивает другую нить к основанию этого разреза и снова вытягивает концы нити через склеральный карман. Как отметил д-р Ханемото, нити привязываются так, чтобы узел мог скользить под сводом склерального кармана.
Проведенное исследование включало в себя 10 глаз, подвергшихся этому модифицированному способу фиксации ИОЛ, и контрольную группу из 13 глаз, для которых применили обычный способ использования кармана Хофмана.
Средний возраст пациентов составлял 76 лет в исследуемой группе и 72 года - в контрольной. Средний срок наблюдения равнялся трём месяцам в обеих группах. Пациентам в переднюю камеру глаза была имплантирована ИОЛ диаметром 7 мм.
Результаты показали, что средняя потеря клеток эндотелия роговицы составила 4,5% в исследуемой группе и 7,2% - в контрольной. Среднее значение послеоперационного астигматизма оказалось равным 0,51 дптр в исследуемой группе и 0,62 дптр - в контрольной.
Материал подготовлен: Theochem
За последние 25 лет развития рефракционной хирургии офтальмологи добились того, что сегодня можно скоррегировать практически любую степень близорукости, дальнозоркости и астигматизма.
Факичные интраокулярные линзы — спасение для пациентов с высокой степенью близорукости, дальнозоркости и астигматизма. Они являются единственным способом хирургического лечения для пациентов, которым противопоказана лазерная коррекция зрения.
Преимущества имплантации факичных линз:
• находясь в глазу, они не контактируют с радужкой и роговицей, что предотвращает возможность возникновения дистрофии;
• уникальная биосовместимость с глазом человека;
• защита сетчатки от ультрафиолетовых лучей;
• зрение восстанавливается через 2-3 часа после проведения операции;
• сохранение целостности структуры роговицы
Имплантация факичных линз успешно применяется в случаях, когда естественная аккомодация хрусталика еще не утрачена, и линзы могут имплантироваться в глаз без удаления естественного хрусталика человека. По своей сути, имплантация факичных линз аналогична коррекции при помощи контактных линз. Только контактные линзы одеваются на роговицу, а факичные линзы имплантируются внутрь глаза в заднюю или переднюю камеру глаза, с сохранением природного хрусталика. Факичные линзы позволяют сохранять способность глаза видеть предметы и вблизи, и вдали.
Имплантация факичных ИОЛ это более совершенный метод рефракционной хирургии при аномалиях рефракции (близорукость, дальнозоркость, астигматизм) высоких степеней, так как является обратимым, стабильным методом и не нарушает форму и целостность роговицы.
Имплантация факичных ИОЛ по сравнению с методом экстракции прозрачного хрусталика более физиологична и, тем самым, подходит для более молодых пациентов.
Благодаря многообещающим результатам и современному хирургическому и диагностическому оборудованию имплантация PRL становится одной из наиболее интересных и перспективных областей рефракционной хирургии. 10-летний опыт применения имплантации PRL дает обнадеживающие результаты. PRL применяются в Европе, в Южной Америке, в Китае, закончена 3-я фаза испытаний FDA в США.
Видео-сюжет о факичных линзах PRL
Видео операции по имплантации современных интраокулярных линз PRL
Необходимые условия для применения факичных линз — это высокие требования к точности расчета и подбора конкретного типа линзы, и качество работы офтальмохирурга.
При подборе типа факичных линз офтальмологи "Международного Офтальмологического Центра" учитывают различные особенности: индивидуальное состояние глазной оптики, возраст пациента, его образ жизни, род деятельности. Наши специалисты имеют сjответствующие сертификаты компаний-производителей факичных интраокулярных линз, что дает им право имплантировать факичные линзы и гарантирует высочайшее качество глазной хирургии.
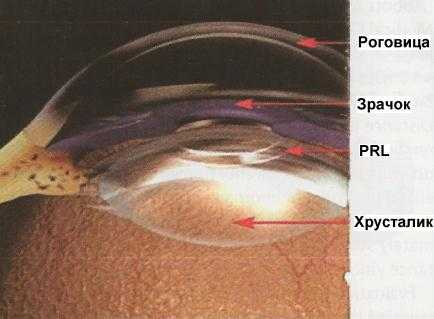
Имплантация факичной рефракционной линзы PRL (phakic refractive lens)

С 2001 года во всех европейских странах разрешено использование силиконовых заднекамерных факичных линз PRL (СIBA Vision, Switzerland, сейчас линза принадлежит компании Carl Zeiss, Германия). В США проходит 3-я стадия клинических испытаний при прохождении Food and Drug Administration, которая дает многообещающие клинические результаты.
Заднекамерная факичная рефракционная линза PRL изготовлена из очищенного биосовместимого силикона с высоким рефракционным показателем преломления (1,46) и обладает сверхтонким дизайном, толщиной всего лишь в 30 микрон. Оптическая часть имеет диаметр от 4,5 до 5 мм и расположена на передней поверхности линзы. Неоптическая часть не совсем прозрача, имеет уникальный матовый окрас, что уменьшает глэр и галло-эффекты после операции. Радиус кривизны линзы идентичен радиусу кривизны натурального хрусталика, в результате чего факичная линза нежно опирается своими краями на связки хрусталика. "плавая" в задней камере глаза не касаясь хрусталика благодарая постоянному току внутриглазной жидкости,в результате чего сохраняется постоянное расстояние между факичной линзой и хрусталиком.
Хирургическая техника имплантации факичных линз PRL:
Первая линза типа PRL была имплантирована в 1986г. Сегодняшняя модель PRL является факичной заднекамерной линзой 4-гo поколения. Она была аппробированной к клиническому использованию на западе и получила так называемую марку CEE в 2000 году. На сегодняшний день в мире осуществлено более 20000 операций имплантации PRL с очень многообещающими результатами.
В ходе имплантации факичных линз все манипуляции офтальмохирург проводит через самогерметизирующийся микроразрез размером до 2,5 мм. не требующий наложения швов. Такое хирургическое вмешательство выполняется в течение 10-15 минут, амбулаторно, без госпитализации. Применяется капельная анестезия, которая легко переносится пациентами разного возраста и не оказывается нагрузку на сердечно-сосудистую систему. После процедуры пациент достаточно быстро возвращается в привычный для себя ритм жизни. Ограничения – минимальны и в основном они касаются гигиенических процедур в первое время после операции.
Доктор Дементьев является ведущим специалистом в мире по имплантации данной линзы. Oн участвовал в ее разработке, разработал и усовершенствовал современную хирургическую технику имплантации. Весь набор микрохирургических инструментов для проведения операции носит его имя.
Все доктора которые используют методику имплантации факичных линз PRL (их всего 900 во всем мире) прошли мастер классы доктора Дементьева . которые регулярно проводятся компанией Carl Zeiss, с получением соответствующего сертификата.
Стандартная хирургия имплантации линзы проводится амбулаторно в режиме Day Hospital, под местной капельной анестезией (без необходимости обезболивающего укола), длится примерно 15-20 минут на оба глаза, не требует наложения швов и повязки.
Глаз после имплантации факичной линзы PRL
В результате имплантации факичной линзы оптические структуры глаза (роговица и хрусталик) не претерпевают анатомических и оптических изменений. PRL не касается передней капсулы хрусталика, поскольку PRL сделана из гидрофобного материала и ее кривизна повторяет кривизну хрусталика, края линзы расположены на зонулярных волокнах и она плавает в задней камере, сохраняя удаление от передней капсулы. "Плавающее" состояние позволяет жидкости проходить под PRL, не изменяя обмен веществ в самом хрусталике, что не нарушает его прозрачности. Удаление PRL легко осуществимо в случае необходимости, но как показывает мировая практика выполняется крайне редко.
ОТБОР ПАЦИЕНТОВ для имплантации факичных линз PRL
Применение факичных линз рекомендовано:
• пациентам с тонкой роговицей.
Противопоказаниями для имплантации являются:
1. дистрофия и помутнения роговицы;
2. катаракта;
3. подвывих хрусталика;
4. глаукома или повышенное внутриглазное давление;
5. мелкая передняя камера (меньше 2,5 мм);
6. проблемы с сетчаткой или стекловидным телом, которые делают невозможным хорошее зрение или требуют операцию в заднем сегменте;
7. предшествующие глазные операции, такие как операции на сетчатке, стекловидном теле или антиглаукоматозная.
8. хронические воспаления сосудистой оболочки глаза.
Кроме того, имплантация PRL наиболее эффективна и безопасна у пациентов моложе 50-ти лет.
В случаях прогрессирующей близорукости показаны операции, укрепляющие склеру.
РЕЗУЛЬТАТЫ ИМПЛАНТАЦИИ факичных линз PRL
Имплантация PRL относительно безопасна, имеет предсказуемые результаты, обратима.
PRL позволяет достичь немедленного и стабильного рефракционного эффекта.
Имплантация торических факичных интраокулярных линз ICL
Швы на разрез в лимбе или роговице накладывают для герметизации раны и создания Оптимальных условий для формирования прочного и тонкого рубца.
При экстракапсулярной экстракции катаракты накладывают 8-10 узловых швов, при интракапсулярной - до 12 швов, что позволяет больным на 2-е сутки после операции ходить с монокулярной повязкой. При наложении узловых швов необходимо соблюдать определенные правила: расстояние между швами должно быть примерно одинаковым; прокалывать ткань лимба следует по возможности глубже, но не насквозь; вкол и выкол иглы желательно делать у самого края разреза; затягивание узлов не должно сопровождаться деформацией роговицы; нити необходимо срезать у самого узла.
Для выполнения последних двух правил мы, пользуясь нейлоновой нитью, на каждом шве завязываем 3 узла. Первый узел затягиваем очень слабо, чтобы края раны едва соприкасались. Второй узел затягиваем сильнее, при этом первый узел также натягивается, но не настолько, чтобы вызвать изменение формы роговицы. Третий узел завязываем максимально туго, что обеспечивает образование прочного конгломерата из 3 узлов. При срезании нити у самого узла последний не развязывается.
Уже после наложения первого шва переднюю камеру следует наполнить пузырьком воздуха во избежание контакта ИОЛ с задней поверхностью роговицы.
Непрерывный шов накладывают различными способами.
Для достижения герметизации раны роговицы желательно накладывать непрерывный шов.
Было бы ошибкой полагать, что форма роговицы, которая образуется после наложения последнего шва, сохраняется в последующие недели и месяцы послеоперационного периода.
Предложены устройства и методы (J. Samples, P. S. Binder, 1984), позволяющие в ходе операции и в конце ее контролировать сферичность роговицы и при необходимости регулировать натяжение швов. Контроль формы роговицы, безусловно, целесообразен. Лучше завершить операцию, придав роговице сферичную форму.
Однако окончательный результат (наличие или отсутствие послеоперационного астигматизма) зависит от ряда особенностей послеоперационного течения.
Лучшей средой для заполнения передней камеры является влага передней камеры. Поэтому Л. У. Шоттер предложил отсасывать внутриглазную жидкость из передней камеры перед разрезом капсулы глаза и сохранять эту жидкость в шприце для того, чтобы в конце операции заполнить ею переднюю камеру.
Чтобы решить, какой искусственной средой следует заполнить переднюю камеру в конце операции, надо знать, как влияет эта среда на эндотелий роговицы. Исследования показывают, что воздух оказывается более травматичным агентом по сравнению с изотоническим раствором натрия хлорида. Во время ушивания передней камеры воздух лучше удерживается в ней, но в конце операции его желательно заменить изотоническим раствором натрия хлорида. Пузырек воздуха должен быть небольшим.
Для герметизации операционной раны применяют различные виды шовного материала, каждый из которых имеет преимущества и недостатки. Рассасывающиеся нити ослабляют натяжение тканей, а также обусловливают выраженную воспалительную реакцию. Нерассасывающиеся швы прочнее, тоньше и вызывают более слабую клеточную реакцию. Нейлон обладает наибольшей эластичностью. Шелковые нити удобны в работе, но они вызывают большую, чем синтетические нити, клеточную реакцию.
Края раны конъюнктивы ушивают обвивным швом. Лучше использовать темную или цветную синтетическую нить, контурирующуюся на фоне слизистой оболочки, так как ее легче снять в послеоперационный период. После первого стежка целесообразно завязать узел. Это обеспечивает при дальнейшем ушивании тесное соприкосновение краев раны. Прошивая конъюнктиву, необходимо захватывать иглой и тенонову капсулу.
Если разрез слизистой оболочки произведен непосредственно у лимба, герметизацию раны конъюнктивы выполняют двумя швами с боковым натяжением ткани. Мы успешно используем прием фиксации конъюнктивы 2-3 швами к ране лимба.
В настоящее время интраокулярная коррекция находит все большее применение. Она является реальным и эффективным средством реабилитации больных катарактой. Если врач впервые применяет новый метод, важно свести к минимуму ущерб для больного.
Ниже мы приводим несколько рекомендаций начинающим имплантологам. Они касаются ситуаций, при которых лучше отказаться от имплантации и завершить операцию как обычную экстракцию катаракты. От операции имплантации целесообразно отказаться в следующих случаях:
H. Cepгиeнкo

Источники:
, ,
Следующие статьи
- Имплантированное беспроводное устройство для контроля ВГД
- Индоцианин-зеленая ангиография
- Инфракрасный свет может предотвратить развитие ретинопатии недоношенных
Комментариев пока нет!
Поделитесь своим мнением


 Как правильно красить глаза тушью и подводкой
Как правильно красить глаза тушью и подводкой  Голикова назвала критику со стороны Рошаля
Голикова назвала критику со стороны Рошаля  Визин глазные капли при беременности
Визин глазные капли при беременности  Исследование состояния бинокулярного зрения. Исследование физических и биохимических характеристик глаза. Исследование функциональной топографии поля зрения.
Исследование состояния бинокулярного зрения. Исследование физических и биохимических характеристик глаза. Исследование функциональной топографии поля зрения.  Лечение катаракты омск
Лечение катаракты омск