
Методы диагностики синдрома сухого глаза
Синдром сухого глаза – клинический диагноз, который выставляется по совокупности данных анамнеза, осмотра пациента и результатов специальных тестов. В установлении диагноза, определении тяжести симптоматики и эффективности проводимого лечения могут также помочь различные анкеты
В настоящее время не существует «золотого стандарта» диагностики данного заболевания. Наиболее широко применяемыми и простыми тестами являются окрашивание роговицы специальными красителями, проба Норна (измерение времени разрыва слезной пленки), тест Ширмера I и II. Также при подозрении на синдром Шегрена и другие заболевания, приводящие к ССГ, дополнительно могут применяться серологическое исследование на антитела и другие методы. Важно отметить, что ни один из тестов не является достаточным для установления диагноза.
При обследовании в первую очередь проводится осмотр с помощью щелевой лампы, который позволяет выявить объективные признаки ССГ. Однако обычный осмотр часто не дает необходимой информации, поэтому при обследовании для окрашивания тканей поверхности глаза и слезной пленки используются флюоресцеин, бенгальский розовый, лиссаминовый зеленый. Каждый из них имеет преимущества в тех или иных ситуациях. Так, при помощи флюоресцеина лучше всего выявляются участки роговицы, лишенные эпителия (эрозии).
Для окраски дегенерированных, отмерших, недостаточно защищенных вследствие дефицита муцинового слоя клеток эпителия роговицы больше подходят бенгальский розовый и лиссаминовый зеленый. При этом первый хорошо прокрашивает слизистые включения в прероговичной слезной пленке, а второй выгодно отличается от него меньшим токсическим воздействием на ткани глаза, лучшим контрастированием участков на фоне красных сосудов. Кроме того, эти красители больше подходят для диагностики в начальных и средних стадиях ССГ, чем флюоресцеин.
Время разрыва слезной пленки – показатель ее стабильности. Данный тест позволяет оценить функционирование муцинового слоя, недостаточность которого может не диагностироваться с помощью пробы Ширмера. Для его проведения в конъюнктивальную полость закапывают раствор флюоресцеина, просят пациента несколько раз моргнуть, а затем через синий фильтр в щелевой лампе наблюдают за появлением разрывов в окрашенной слезной пленке. Время между последним мигательным движением и появлением первых таких участков и называется временем разрыва слезной пленки. В норме оно должно составлять не менее 10 секунд. С возрастом отмечается уменьшение данного показателя.
Тест Ширмера применяется для оценки слезопродукции. Выделяют пробу Ширмера I и II. В начале обследования должна проводиться проба Ширмера I, так как для получения наиболее правильных результатов перед ее проведением нельзя осуществлять никаких манипуляций с глазом пациента. Для пробы обычно используют специальные тест-полоски длиной 35 мм и шириной 5 мм. Пациента усаживают в помещении с неярким освещением. Тест-полоску сгибают, отступив от края на 5 мм, и помещают за нижнее веко между средней и наружной третью, не касаясь роговицы.
Относительно дальнейшей тактики проведения пробы единого мнения нет: по одной методике пациент смотрит прямо и чуть вверх, по другой – глаза у него должны быть закрыты. При любом варианте через 5 минут тест-полоску извлекают и сразу же, не допуская высыхания, отмечают границу, до которой она увлажнилась. В норме расстояние между этой границей и согнутым краем составляет 10-30 мм. Данная проба позволяет оценить суммарную слезопродукцию, которая, как известно, состоит из основной и рефлекторной. Для оценки основной (базальной) секреции перед проведением обследования закапывают анестетик, который практически полностью блокирует рефлекторную секрецию. Затем осушают нижний конъюнктивальный свод. Дальнейшие действия аналогичны описанным выше. Нормальные показатели – более 10 мм. В источниках данная проба называется по-разному: тест Ширмера I с инстилляцией анестетика, тест на базальную секрецию, проба Джонеса. Для оценки рефлекторной слезопродукции применяется проба Ширмера II. Проводится она так же, как и тест на базальную секрецию, но дополнительно производится раздражение слизистой носовых ходов ватной палочкой. Нормой является результат больше 15 мм.
При наличии диагностических возможностей могут использоваться тесты, определяющие количество каждого из компонентов слезы. Липидный компонент может быть оценен хроматографическим методом. При этом исследуют секрет мейбомиевых желез, полученный при массаже век или отсасыванием стерильной кюреткой из отдельного выводного протока.
Водянистый компонент оценивают, определяя методом ИФА (иммуноферментный анализ) концентрацию таких веществ, как лизоцим и лактоферрин в слезе, эпидермальный фактор роста, аквапорин 5, липокалин, иммуноглобулин А, а также осмолярность слезы. Лизоцим составляет около 20-40% от всех протеинов слезной жидкости. Основным недостатком определения его уровня является низкая специфичность при сопутствующем мейбомите, кератите, вызванном вирусом простого герпеса, и бактериальном конъюнктивите. Результаты измерения уровня лактоферрина, выполняющего антибактериальную и антиоксидантную функции, хорошо соотносятся с результатами других тестов. Характерным для ССГ является повышение осмолярности слезной жидкости. Измерение этого показателя является наиболее специфичным и чувствительным для выявления данной патологии, в связи с чем данный тест был отнесен к методам обследования, которые должны проводиться пациентам с подозрением на ССГ в первую очередь. Его результаты могут быть ложными при сопутствующем мейбомите, кератите, вызванном вирусом простого герпеса, и бактериальном конъюнктивите.
Муциновый компонент может быть оценен с помощью импрессионной цитологии или при исследовании материала конъюнктивального соскоба. У пациентов с недостаточностью муцинового слоя будут отмечаться уменьшение количества бокаловидных клеток, увеличение размеров эпителиальных клеток и повышение их ядерно-цитоплазматического отношения, ороговение. Также с помощью методов ИФА, проточной цитометрии, иммуноблоттинга может быть установлена экспрессия муциновой информационной РНК. Данный метод обладает высокой чувствительностью, но требует тщательного соблюдения техники окрашивания микропрепаратов и экспертной оценки микроскопических проявлений.
В настоящее время разработано множество новых методов, помогающих в установлении диагноза. К таковым относятся: - система, анализирующая стабильность слезной пленки (tear stability analysis system (TSAS)) – неинвазивный, объективный тест, помогающий в диагностике нестабильности слезной пленки; - эвапорометрия – оценка испаряемости слезы; - индекс слезной функции (tear function index (TFI) – показывает динамику продукции и оттока слезы; - тест, основанный на феномене арборизации слезы (tear ferning test (TFT)) – помогает оценить качественный состав слезы (электролитный баланс), ее гиперосмолярность, диагностировать ССГ; - мейбоскопия и мейбография - морфологическое исследование мейбомиевой железы, применяемое для диагностики ее дисфункции; - мейбометрия - оценка липидного состава отделяемого век, также применяется при дисфункции мейбомиевых желез; - менискометрия – измерение радиуса, высоты, площади мениска, помогает в диагностике недостаточности слезной жидкости; - LIPCOF-тест – обнаружение и оценка выраженности параллельных нижнему веку конъюнктивальных складок; - клиренс-тест – окрашивание конъюнктивальной полости флюоресцеином и последующая оценка времени его эвакуации с поверхности глаза.
Интересным представляется тот факт, что толщина роговицы в центральной зоне снижается при ССГ. Причиной тому может являться «гипертоничность» слезы у таких пациентов. После начала лечения препаратами искусственной слезы толщина роговицы увеличивается, что может применяться как диагностический критерий при установлении диагноза ССГ и последующего наблюдения за течением данной патологии. Острота зрения, показатели корнеотопографии и кератометрии также могут улучшаться после начала лечения.
опубликовано 12/07/2013 13:02 в рубрике Офтальмология
(Санкт-Петербургская государственная педиатрическая медицинская академия)
Актуальность рассматриваемой проблемы обусловлена прежде всего большой распространенностью синдрома "сухого глаза" (ССГ), достигающей 30% - 45% в структуре первичных обращений к офтальмологу [3, 11]. По нашим сведениям, этим заболеванием страдают до 12% больных офтальмологического профиля в возрасте до 40 лет и свыше 67% пациентов - старше 50 лет. В то же время, выявление этой патологии офтальмологами поликлиник остается весьма низким. Отчасти это связано с недостаточной осведомленностью многих практических врачей с современными методами диагностики ССГ. Их рассмотрению и посвящена данная работа.
Диагностический процесс в отношении пациентов с ССГ осуществляется в традиционной последовательности. Первый его этап служит элементом первичного офтальмологического осмотра пациентов и включает:
- целенаправленный расспрос больного, в том числе выяснение анамнеза заболевания и возможной связи его с профессиональной деятельностью обследуемого;
- стандартный осмотр органа зрения, но с "прицельной" биомикроскопией роговицы, конъюнктивы и свободных краев век, в том числе с использованием 0.1% - флюоресцеина-натрия.
При обнаружении признаков ССГ производится уже уточняющее обследование. Оно включает следующие этапы:
- дополнительная "прицельная" биомикроскопия переднего сегмента глазного яблока, но уже с использованием различных витальных красителей;
- функциональное обследование (определение стабильности слезной пленки, исследование суммарной и основной слезопродукции);
- постановка проб, направленных на диагностику патологических изменений, ассоциированных с ССГ.
Первичный офтальмологический осмотр пациентов производится по общепринятым правилам. Как всегда, большое внимание следует уделять их жалобам, которые в части случаев прямо или косвенно свидетельствуют о ксеротических изменениях со стороны тканей глаза (табл.1 и 2).
Таблица 1.
Субъективные признаки синдрома "сухого глаза", протекающего в легкой (I), среднетяжелой (II) или тяжелой (III) форме и частота их обнаружения (в %; n=811)
В одной из предыдущих статей мы начали разговор о синдроме сухого глаза: узнали, что вызывает сухость роговицы и конъюнктивы, какие симптомы свидетельствуют о данной патологии.
Сегодня я хочу более подробно рассказать о способах диагностики ксерофтальмии, ее профилактике и лечении.
Мы уже знаем, что многие симптомы синдрома сухого глаза схожи с проявлениями других глазных болезней, например, конъюнктивита или блефарита, поэтому нельзя заниматься самодиагностикой во избежание ошибочных выводов.
Отсутствие лечения или неправильное назначение при синдроме сухого глаза может привести к дальнейшему развитию заболевания и появлению серьезных осложнений — от повреждения роговицы до потери зрения.
При появлении жалоб на состояние здоровья глаз или зрение обязательно обратитесь к опытному врачу-офтальмологу, который сможет выявить ксерофтальмию, определить ее стадию и назначить вам соответствующее лечение.
Как диагностируют синдром сухого глаза
Диагностика ксерофтальмии включает клинические методы и функциональное обследование.
При первичном обращении офтальмолог должен провести опрос клиента, чтобы выяснить подробности развития болезни, ее симптомы и возможные влияющие факторы, узнать об особенностях профессиональной деятельности, режиме работы и отдыха.
После чего врач перейдет к первичной биомикроскопии — осмотру органа зрения с помощью щелевой лампы, исследуя текущее состояние роговицы, конъюнктивы, края век.
Если клинические методы не помогают поставить однозначный диагноз, назначается функциональное обследование, к которому относятся:
В тесте Норна на поверхность глаза наносят каплю раствора флюоресцеина натрия, который окрашивает поверхность слезной пленки.
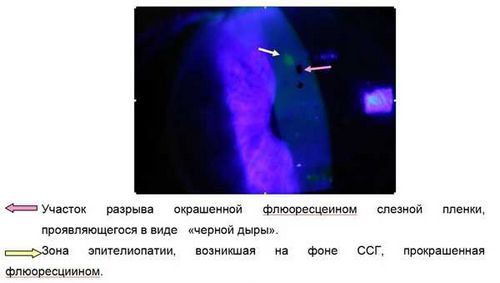
Затем пациента просят не моргать и отслеживают с помощью синего фильтра и щелевой лампы время появления первого разрыва слезно-водного слоя.
Если результат теста составит менее 10 с, можно говорить о наличии ксерофтальмии.
Также проба Норна выявляет сухие участки роговицы, на которых уже началось нарушение эпителия.
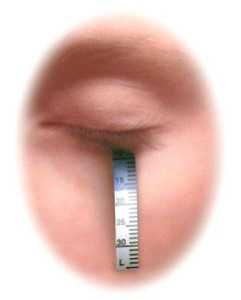
Проба Ширмера позволяет оценить объем производимой слезной жидкости. Для этого теста используется полоска фильтрованной бумаги размером 0,5 x 5 см. Один из ее концов загибают на 45 градусов, отступив от края 0,5 см. Этот загиб вводят под нижнее веко и оставляют в таком положении на 5 минут.
После завершения теста измеряют длину увлажненного участка, в норме он должен составлять не менее 2 см.
В особо сложных случаях для выявления синдрома сухого глаза используется кристаллографическое исследование слезной жидкости, определяющее ее химические свойства.
Лечение ксерофтальмии
Лечение синдрома сухого глаза предполагает восстановление достаточной для глаза влажности, устранение первопричины заболевания и вызывающих его факторов, предотвращение тяжелых последствий для здоровья глаз.
С этими задачами можно справиться при комплексном лечении, в которое могут входить следующие этапы:
Ну и, конечно, не нужно забывать о причине, вызвавшей заболевание. Если синдром сухого глаза развился по фоне какой-либо болезни, стоит параллельно заняться и ее лечением.
 Бывает так, что сухость роговицы и конъюнктивы является побочным эффектом приема медикаментов. Поговорите с лечащим врачом об их отмене или замене на другие препараты с аналогичным лечебным действием, но без негативного влияния на глаза.
Бывает так, что сухость роговицы и конъюнктивы является побочным эффектом приема медикаментов. Поговорите с лечащим врачом об их отмене или замене на другие препараты с аналогичным лечебным действием, но без негативного влияния на глаза.
Если ксерофтальмия — это результат неправильного питания и образа жизни, без их корректировки не поможет ни одно лечение, каким бы эффективным оно не считалось.
Препараты, заменяющие слезы
Для успешного лечения синдрома сухого глаза в его начальной стадии и устранения большинства симптомов назначается слезозаместительная терапия — периодическое закапывание препаратов, схожих по составу с естественной слезной жидкостью.
Создавая стабильную плёнку, эти слёзазаменители отлично справляются со своей функцией: облегчают и снимают симптомы, увлажняют и восполняют недостаток влаги.
Закапывают препараты от 2 до 7 раз в день, всё зависит от тяжести и серьёзности заболевания.
Препараты искусственной слезы — капли, мази и гели — различаются по степени вязкости (низкая, средняя и высокая).
Их использование обусловлено тяжестью заболевания и качественными характеристиками собственной слезной жидкости.
 Лечение начинается с лекарственных средств низкой (капли Слеза натуральная , Оксиал) и средней вязкости (Лакрисин):они восполняют дефицит водного слоя и поддерживают стабильность слезной пленки.
Лечение начинается с лекарственных средств низкой (капли Слеза натуральная , Оксиал) и средней вязкости (Лакрисин):они восполняют дефицит водного слоя и поддерживают стабильность слезной пленки.
Недостатком данной группы медикаментов является необходимость их частого закапывания.
Чем выше вязкость лекарственного средства, тем лучше его контакт с поверхностью глаза и длительнее воздействие
Однако высоковязкие препараты ( Офтагель, Видисик, Систейн) могут вызывать снижение четкости зрения, поэтому их целесообразнее использовать перед сном или в домашних условиях.
Лечебная контактная коррекция
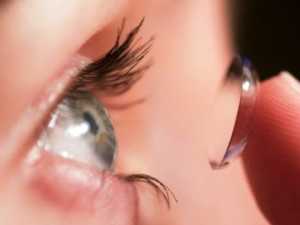 Использование мягких лечебных контактных линз помогает замедлить испарение слезы и защитить поверхность конъюнктивы и роговицы от агрессивного воздействия окружающей среды.
Использование мягких лечебных контактных линз помогает замедлить испарение слезы и защитить поверхность конъюнктивы и роговицы от агрессивного воздействия окружающей среды.
При этом нужно особое внимание нужно уделять гигиене глаз и уходу за контактными линзами.
При несоблюдении этого требования высока вероятность инфицирования роговицы и новообразования кровеносных сосудов в ее тканях.
Хирургическое лечение
Что касается хирургического вмешательства, оно применяется довольно редко, причиной могут стать тяжёлые изменения роговицы и выраженное снижение продукции слёзной жидкости.
Хирургические методы лечения ксерофтальмии направлены на уменьшение оттока слезы и увеличение ее объема.
Для этой цели производится закупорка слезных канальцев коллагеновыми временными (рассасывающимися через неделю) или постоянными силиконовыми пробками.
Данная операция в нашей стране пока не получила широкого распространения из-за дороговизны зарубежных материалов.
Отечественными хирургами была разработана методика закрытия слезного канала тканью конъюнктивы.
Пересадка слюнных желез — еще один способ, который помогает поддерживать увлажненность роговицы и конъюнктивы секретом, схожим по составу со слезной жидкостью.
Как защитить свои глаза от сухости
Описанные консервативные и оперативные методы не всегда могут излечить ксерофтальмию полностью, особенно ее запущенные стадии. К тому же лечение может быть длительным или дорогостоящим.
Лучше не допускать развития синдрома сухого глаза и повышенное внимание уделять его профилактике. Сделать это можно, соблюдая определенные рекомендации.
Профилактические меры
Глаза требуют бережного отношения, будьте внимательны к своему здоровью!
Источники:
, ,
Следующие статьи
- Мнение канадских офтальмологов об использовании дополнительной и альтернативной медицины в лечении глаукомы
- Мультикомпонентные регулируемые интраокулярные линзы новая концепция в хирургии детской катаракты
- Нарушение зрительных функций и инвалидность
Комментариев пока нет!
Поделитесь своим мнением

 Индометацин
Индометацин  Как лечат глаза в Израиле
Как лечат глаза в Израиле  Сколько стоит операция катаракта глаза в москве
Сколько стоит операция катаракта глаза в москве