Восстановление после хирургии катаракты
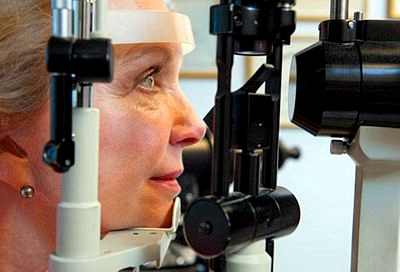
None. Катаракта восстановление
Услуги >> Хирургия катаракты >> Восстановление после хирургии катаракты Восстановление после хирургии катаракты
В течение 24 часов после операции:
- Не садитесь за руль. Ваш врач может увеличить этот период, но в любом случае не управляйте автомобилем в течение 24 часов после операции.
- Не трите глаза и не давите на них. Важно, чтобы в глаза ничего не попадало, в т.ч. вода, это может повысить вероятность инфекционных осложнений.
- В течение нескольких часов после операции лучше поспать или полежать с закрытыми глазами. Не спите на боку со стороны прооперированного глаза.
- Принимайте прописанные Вам лекарства до и после операции в четком соответствии с рекомендациями врача.
- После операции возможно появление выделений из глаз. Убирайте их с помощью влажных, чистых салфеток.
- В день после операции врач может Вам разрешить читать, писать, смотреть телевизор и гулять.
- Покалывание, жжение и легкое чувство присутствия песка в глазах являются обычными ощущениями после операции. Врач детально проконсультирует Вас, как уменьшить эти симптомы.
В период от 2 дней до 1 месяца после операции:
- На следующий день принесите предписанные Вам лекарства на консультацию с врачом.
- Через три дня после операции можете принимать душ, но только строго с закрытыми глазами.
- В течение недели после операции не наклоняйтесь и не поднимайте вещи тяжелее 5 кг .
- Уменьшите зрительные нагрузки на близком расстоянии (читать, писать) в течение месяца после операции.
- Пожалуйста, пользуйтесь защитными очками при прогулках в течение 2-х недель после операции.
- Не наносите макияж в течение одной недели после операции.
Если Вы будете себя хорошо чувствовать, врач может разрешить Вам заниматься физическими упражнениями не ранее, чем через месяц после операции. причем контактные виды спорта (волейбол, баскетбол и другие активные виды спорта), посещение бани, сауны не рекомендуются в течение 2-3 месяцев после операции.
Катаракта
Катаракта (от греч. katarrhaktes — водопад), помутнение хрусталика глаза, препятствующее прохождению лучей света в глаз и приводящее к снижению остроты зрения.
Катаракты бывают врождённые и приобретённые. Врождённые катаракты развиваются во внутриутробном периоде, как правило, помутнение хрусталика с возрастом не увеличивается и не изменяется, в глазу почти всегда остаются прозрачные участки хрусталика — острота зрения полностью не снижается. По месту расположения помутнений катаракты могут быть передними или задними полярными (ограниченные помутнения капсулы хрусталика), слоистыми и другими.
Искусственный хрусталик (ИОЛ): Достижения в хирургии катаракты
Каждый год более чем одному миллиону человек выполняют хирургическое лечение по поводу катаракты (помутнения хрусталика, в норме прозрачной линзы, расположенной внутри Вашего глаза). В прошлом для восстановления зрения, после удаления катаракты, использовались толстые стекла или контактные линзы. Однако теперь, в большинстве случаев, после проведения операции по поводу удаления катаракты, для восстановления зрения используются искусственные хрусталики (ИОЛ) или искусственные внутриглазные линзы.
В здоровом глазу свет проходит через прозрачную роговицу и хрусталик, которые работают вместе, чтобы позволить сфокусироваться глазу на объектах, находящихся на различных расстояниях. Изображение объектов проецируется на сетчатку - светочувствительный покров внутри глаза.
Развитие катаракты приводит к формированию размытого изображения на сетчатке. Катаракта - часть естественного процесса старения и развивается у всех. Обычно, катаракта развивается в обоих глазах, хотя на одном глазу она может развиться на месяцы или, в некоторых случаях, даже годы раньше, чем на другом.
Диагностика катаракты:
Снижение зрения, например на ярком свету или затруднение при чтении даже хорошо напечатанного текста, является ранним симптомом катаракты. Ваш врач - офтальмолог (врач, специализирующийся на обследовании и лечении глаз) должен проверять прогрессирование Вашей катаракты с помощью проверки остроты зрения и других обследований, прежде чем Вам будет рекомендовано проведение оперативного лечения.
ИОЛ: Новые Линзы для Ваших глаз
Хирургия катаракты с введением (имплантацией) ИОЛ является успешным методом, применяемым при лечении катаракты. Когда катаракта удалена в ходе операции, глаз становится афакичным, т.е. не содержит в себе хрусталик. Псевдофакия, когда в глазу находится искусственный хрусталик (ИОЛ), устраняет необходимость носить толстые афакичные стекла или контактные линзы.
Виды лечения катаракты
Существует два общих вида лечения катаракты и много различных модификаций ИОЛ. Ваш врач-офтальмолог расскажет Вам какой тип операции и какой ИОЛ предпочтительнее в Вашем случае. Обычно удаление катаракты и введение ИОЛ производят во время одной операции, но в некоторых случаях может потребоваться дополнительное оперативное лечение.
Факоэмульсификация
Во время проведения данной операции ядро хрусталика удаляется так, чтобы максимально оставить капсулу хрусталика на месте. Хирург использует ультразвуковое устройство (иногда совмещенное с лазером), чтобы раздробить ядро хрусталика и удалить его из глаза путем отсасывания. Это позволяет удалить ядро хрусталика через маленький, примерно 1,2 мм разрез. ИОЛ вводится в заднюю камеру глаза, в капсулу хрусталика, позади радужной оболочки и удерживается гибкими петлями или усиками.
Экстракапсулярная экстракция катаракты
Во время проведения данной операции ядро хрусталика удаляется так, чтобы оставить заднюю капсулу хрусталика на месте. Хирург удаляет ядро хрусталика единым блоком. При проведении данной операции приходится использовать значительно больший разрез, чем при факоэмульсификации. ИОЛ может быть поставлен как в заднюю, так и в переднюю камеру глаза, и удерживается гибкими петлями или усиками.
Ваша операция проводится в условиях стационара больницы, хирургического центра или клиники. Результаты общих анализов крови, мочи, биохимического анализа крови, анализов крови на RW, ВИЧ и Hbs Ag, ЭКГ и разрешение терапевта на проведение оперативного лечения должны быть получены Вами заранее. Операция выполняется сначала на одном глазу, и только через некоторое время на другом, чтобы Вы всегда могли пользоваться хотя одним глазом.
После операции Вам будет необходимо несколько раз посетить Вашего врача. Постепенно, ограничения, накладываемые на Вас в послеоперационном периоде, будут сняты. В срок от нескольких недель до нескольких лет, может развиться помутнение оставшейся задней капсулы хрусталика, что приведет к снижению Вашего зрения. В этом случае, Ваш врач выполнит хирургическое или лазерное рассечение задней капсулы хрусталика, что приведет к восстановлению зрения.
Кератоконус, катаракта глаза, глаукома - приговор или спасение?
Берегите глаза с молоду!
Глаза – один из самых важных человеческих органов. Благодаря им, мы можем осуществлять визуальный контакт с окружающим миром. И сколько бы люди, страдающие врожденной слепотой, не утверждали, что их жизнь практически ничем не отличается от жизни людей видящих, мы все же позволим себе с ними не согласиться. Тем не менее, даже теоретически здоровый человек никак не застрахован от всевозможных глазных патологий и болезней, которые приносят ему не мало неприятностей, начиная от эстетических и заканчивая частичной или полной потерей зрения.
Кератоконус. катаракта, глаукома – эти болезни стали настоящим проклятием для человечества. Еще несколько десятилетий назад эти диагнозы звучали как приговор. К счастью, современная медицина не стоит на месте и уже в наши дни существуют эффективные методы лечения этих заболеваний. Специализированные офтальмологические клиники, ярчайшим представителем которых является компания «Центр глазной хирургии» в Москве, используют для лечения глазных болезней новейшие технологии, которые отвечают самым высоким требованиям и отличаются повышенной безопасностью, качеством и эффективностью.
Лечение глаукомы в «Центре глазной хирургии» - это, не смотря на теоретическую сложность, довольно легкая и комфортная для пациента процедура. Использование специальной медицинской аппаратуры в сочетании с профессионализмом сотрудников центра навсегда избавит вас от расстройств зрения, вызванных этим заболеванием. При этом, лазерный метод подразумевает быстрое восстановление здоровья после проведенной процедуры, а дискомфорт, ощутимый после операции – минимален.
Катаракта глаза – тяжелейшее глазное заболевание, излечимое исключительно хирургическим методом. Лечение катаракты подразумевает извлечение помутневшего глазного хрусталика с последуюшей медикаментозной терапией и обязательным ношением очков. Московская офтальмологическая клиника предлагает пациентам, страдающим от этой неприятной болезни, несколько методов ее лечения, каждый из которых зависит от индивидуальных особенностей и степенью развития заболевания. Новейшие методы лечения катаракты глаза позволяют полностью восстановить зрение после хирургического вмешательства, а сама операция – проводится с минимальным дискомфортом для пациента. Восстановление после операции проходит быстро и эффективно.
Одно из самых загадочных и мало изученных глазных заболеваний – кератоконус. Это не только причина существенного расстройства зрительных функций, но и весьма неэстетический вид. Хотя медицина до сих пор не может в точности объяснить причины его появления, все же методы его лечения – весьма эффективны. Для лечения кератоконуса в Московском центре глазной хирургии применяется небольшое хирургическое вмешательство и медикаментозно-лазерная методика. К сожалению, кератоконус полностью не излечивается и пациент обязательно должен систематически проходить осмотр у врача-окулиста, а при малейшем намеке на рецидив – немедленно повторить процедуру лечения. Впрочем, это не так страшно, поскольку положительный эффект от одного курса лечения наблюдается в течении трех лет с момента проведения процедуры.
Глаза – это самое главное, что у нас есть. При любых симптомах, которые указывают на наличие неких глазных заболеваний, немедленно отправляйтесь к специалистам «Центра глазной хирургии» - это поможет вам спасти не только ваше зрение, но и полноценную жизнь.
Катаракта, заболевание и лечение глаз. Катаракта восстановление
Катаракта (лат. cataracta от др.-греч. — «водопад») — офтальмологическое заболевание глаз, связанное с помутнением хрусталика глаза и вызывающее различные степени расстройства зрения. Древние греки полагали, что серый цвет зрачка при катаракте представляет собой пленку, которая, подобно водопаду, опускается сверху вниз (ниспадает) на зрачок, в итоге лишая человека зрения.
В ряде случаев болезнь может развиться под влиянием внешних факторов, например, под воздействием излучения, либо в результате некоторых заболеваний, в частности, сахарного диабета. В большинстве своем, катаракта — это естественный результат старения. Физически помутнение хрусталика обусловлено денатурацией белка, входящего в его состав.
Катаракта является одним из самых распространенных заболеваний глаза. Согласно данным статистики, частота возрастной катаракты составляет 33 на 1000 населения, причем эта цифра существенно увеличивается с возрастом и достигает в 70-80 лет 260 на 1000 у мужчин и 460 на 1000 у женщин. После 80 лет катарактой страдает практически 100% населения. Среди врожденной патологии глаза катаракта также занимает одну из лидирующих позиций.
Анатомия хрусталика
Хрусталик расположен внутри глазного яблока между радужкой и стекловидным телом. Он имеет вид двояковыпуклой линзы с преломляющей силой около 20 диоптрий. Исследуя хрусталик под микроскопом в нем можно выделить следующие структуры: капсула хрусталика, эпителий хрусталика и собственно вещество хрусталика.
Микроскопическое строение хрусталика (хрусталик в разрезе)
Капсула хрусталика. Со всех сторон хрусталик покрыт тонкой эластичной оболочкой — капсулой. Часть капсулы, покрывающей его переднюю поверхность, называется передней капсулой хрусталика; участок капсулы, покрывающей заднюю поверхность — задней капсулой хрусталика. Толщина передней капсулы составляет 11-15 мкм, задней — 4-5 мкм.
Особенностью хрусталика является отсутствие в нем кровеносных и лимфатических сосудов, а также нервных волокон. Питание хрусталика осуществляется путем диффузии или активного транспорта через капсулу растворенных во внутриглазной жидкости питательных веществ и кислорода. Состоит хрусталик из специфических белков и воды (на долю последней приходится около 65% массы хрусталика).
Классификация катаракт
Все катаракты подразделяются на две основные группы: врожденная катаракта и приобретенная катаракта. При врожденной катаракте помутнения в хрусталике, как правило, являются ограниченными по площади и не прогрессируют (стационарны), приобретенная катаракта имеет прогрессирующее течение.
По причине возникновения (этиологии) приобретенная катаракта делятся на несколько групп:
- возрастная (старческая, сенильная) катаракта
- травматическая катаракта (возникшая как в результате тупой травмы (контузии), так и проникающего ранения глазного яблока)
- осложненная катаракта (при воспалении сосудистой оболочки глаза (увеите), близорукости высокой степени, глаукоме, пигментной дегенерации сетчатки и некоторых других заболеваниях глаза)
- лучевая катаракта (связанная с повреждением хрусталика лучистой энергией) — инфракрасные лучи (обычно профессиональная катаракта — например, катаракта стеклодувов), рентгеновская, радиационная
- токсическая катаракта (к этой группе относится и большое число «лекарственной» катаракты, формирующейся как результат побочного действия при длительном приеме ряда лекарственных препаратов: кортикостероидов, антималярийных препаратов, амиодарона и др.)
- катарактавызванная общими заболеваниями организма (сахарный диабет, гипотиреоз, болезни обмена веществ).
По степени зрелости, возрастную катаракту делят на четыре стадии:
- начальная катаракта
- незрелая катаракта
- зрелая катаракта
- перезрелая катаракта.
Симптомы катаракты
Одними из первых признаков (симптомов) заболевания могут быть жалобы на чувство двоения предметов, появление «мушек » или пятен перед глазами, желтоватый оттенок видимого изображения, затруднения при чтении, связанные с нарушением контраста между буквами и общим фоном. Острота зрения на ранней стадии катаракты практически не страдает. Длительность начальной стадии может продолжаться от 1-3 до 10-15 лет.
При созревании катаракты описанные выше жалобы постепенно прогрессируют, больной начинает отмечать снижение остроты зрения. В стадии зрелой катаракты предметное зрение утрачивается, сохраняется лишь светоощущение.
Изменения остроты зрения и поля зрения при выраженных помутнениях в ядре хрусталика.
В зависимости от преимущественной локализации помутнений в хрусталике (в центре или на периферии), клиническая картина катаракты может иметь некоторые особенности. Если катаракта начинает развиваться на периферии хрусталика, пациент может не ощущать никаких изменений в зрении. Такая катаракта обнаруживается случайно на профилактическом врачебном осмотре. Чем ближе к центру находится помутнение хрусталика, тем серьёзней становятся проблемы со зрением. При развитии помутнений в центральной части хрусталика (его ядре) может появиться или усилиться близорукость, что проявляется улучшением зрения вблизи, но ухудшением зрения вдаль. Этим объясняется то, что людям с катарактой очень часто приходится менять очки. Многие пожилые пациенты в такой ситуации отмечают то обстоятельство, что утерянная на пятом десятке жизни способность читать и писать без плюсовых очков на некоторое время необъяснимым образом возвращается. При этом предметы видны нечётко, с размытыми контурами. Изображение может двоиться. Зрачок, который обычно выглядит чёрным, может приобрести сероватый или желтоватый оттенок.
Люди с катарактой могут жаловаться на повышенную или сниженную светочувствительность. Так, некоторые говорят, что мир вокруг стал каким-то тусклым. С другой стороны, непереносимость яркого света, лучшее зрение в пасмурную погоду или в сумерках характерно для помутнений в центральной зоне хрусталика. Наиболее часто такие жалобы наблюдаются при т. н. заднекапсулярной катаракте. Все перечисленные симптомы являются показанием для обращения к врачу.
Врожденная катаракта у ребенка может проявиться косоглазием, наличием белого зрачка, снижением зрения, что обнаруживается по отсутствии реакции на бесшумные игрушки.
Диагностика катаракты
При проведении диагностики определяют остроту зрения, рефрактометрию, поле зрения, измеряют внутриглазное давление, определение передне-задней оси (ПЗО) глазного яблока (УЗИ сканирование в А-режиме), осмотр глазного дна (офтальмоскопия), электрофизиологические исследования сетчатки и зрительного нерва.
С помощью щелевой лампы врач определит степень зрелости катаракты и помутнения хрусталика. Кроме того, может понадобиться дополнительное обследование, выявляющее другие вероятные зрительные нарушения, — глаукому или заболевания сетчатки. После обследования назначают лечение катаракты — медикаментозное или хирургическое.
Лечение глаз и восстановление зрения
Консервативное лечение катаракты
Лечение начальных стадий возрастной катаракты основано на применении различных лекарственных средств, главным образом, в виде глазных капель.
Известно, что применение этих средств не ведёт к рассасыванию уже образовавшихся помутнений, а в лучшем случае лишь несколько замедляет их прогрессирование.
Основная трудность консервативного лечения катаракты связана с неясностью причины возрастной катаракты. В последнее время интенсивно изучается роль антиоксидантов в гашении свободных радикалов и защите белков хрусталика. Ведутся исследования, направленные на выяснение роли наследственных факторов, факторов внешней среды, общего состояния организма, состоянии гидро- и гемодинамики глаза в развитии катаракты.
Хирургическое лечение катаракты
Единственной возможностью устранения катаракты является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика с заменой его на искусственный (интраокулярную линзу — ИОЛ).
Одним из наименее травмирующих глаз способов удаления катаракты является факоэмульсификация. Хирург делает крохотный разрез, не превышающий 2–3 мм. Пораженный катарактой мутный хрусталик без нарушения капсулы дробится с помощью ультразвука, затем частицы хрусталика отсасываются из глаза. После удаления хрусталика в разрез вводится в сложенном виде искусственный хрусталик, представляющий собой гибкую линзу, который сам разворачивается в полости глаза и позволяет полностью восстановить зрение. Искусственный хрусталик подбирается с учетом индивидуальных особенностей глаза пациента. После операции нет необходимости накладывать швы, так как микроскопический разрез затягивается сам. Современные технологии обеспечивают очень высокую эффективность оперативного лечения катаракты: практически полностью происходит восстановление зрения.
Шаг 1 – Естественный помутневший хрусталик прокалывается и высасывается.
Шаг 2 – Гибкий искусственный хрусталик аккуратно имплантируется.
Шаг 3 – Искусственный хрусталик корректно располагается, и разрез герметизируется без швов.
Пациент не нуждается в госпитализации после этого вмешательства, и в состоянии вернуться домой вскоре после этого, в компанию друзей или родственников. Прооперированный глаз перевязан, а послеоперационный курс лечение глаз глазными каплями необходим в течение нескольких недель после факоэмульсификации.
В большинстве случаев, заметное улучшение остроты зрения происходит на следующий день, но для окончательного результата требуется несколько недель. Кроме того, последние представления о катаракте опровергают существовавшее ранее мнение о целесообразности проведения операции после «созревания» катаракты. Сейчас установлено: чем раньше будет начато лечение, тем лучших результатов можно достичь и добиться максимального улучшениязрения.
В настоящее время в практике глазных клиник применяется прогрессивный безболезненный метод бесшовной хирургии катаракты, при котором экстракция катаракты проводится методом ультразвуковой факоемульсификации, а искуственный хрусталик (интраокулярная линза) имплантируется через сверхмалый разрез.
Вторичная катаракта
Вторичная катаракта развивается после экстракции катаракты из субкапсулярного эпителия, оставшихся масс, пигментных клеток, мигрировавших в капсуле при рассасывании масс. Вторичная катаракта приводит к снижению зрения. Для лечения вторичной катаракты успешно используют лазеры — YAG-лазерная дисцизия задней капсулы хрусталика.
Операция катаракты
Хирургическое лечение катаракты
Внутри каждого глаза есть хрусталик. Как и линза фотоаппарата, хрусталик помогает вам сфокусироваться на близких и дальних предметах. Для хорошей работы необходима чистая линза. С возрастом хрусталик постепенно становится мутным. Мутный хрусталик называется катарактой. Слово катаракта происходит от старого латинского слова, означающего водопад. Водопады создают густой туман, который может затуманить зрение, сделать его мутным. У катаракты такой же эффект — нечеткое, затуманенное зрение. Смотреть сквозь мутные хрусталики, это то же самое, что смотреть через грязное окно — все размыто.
У всех, кто достиг шестидесятилетнего возраста, присутствует, по крайней мере, мягкая катаракта. Более того, из-за катаракты ваши хрусталики могут быть не только мутными, но и немного припухшими. По мере увеличения хрусталиков вы становитесь еще более близорукими. Поэтому на ранних стадиях катаракты простой способ восстановления зрения – смена очков.
Но с возрастом катаракта становится все более мутной, и в конечном итоге смена очков не даёт никакого результата. В таком случае единственный способ возобновления зрения – это удаление катаракты. Операция по удалению катаракты – наиболее распространенная хирургическая операция, проводимая среди взрослых. Процедура проводится в амбулаторных условиях, как правило, занимает до получаса, для восстановления достаточно всего нескольких дней.
Хирургия катаракты проводится в два этапа. Сначала хирург удаляет мутный хрусталик, а потом вставляет новый. Мутный хрусталик удаляется маленьким инструментом, который попадает в глаз через крохотный разрез и разделяет катаракту на маленькие кусочки, которые извлекаются из глаза миниатюрным вакуумным устройством.
Хотите получить информацию от ведущих клиник? Свяжитесь с нами.
Большинство людей видят лучше через день-два после хирургии катаракты. Но если ваше зрение остается затуманенным на протяжении нескольких недель, это тоже нормально. Для быстрого восстановления после операции пациенту могут быть назначены специальные капли. Некоторые пациенты, выбравшие рефракционные интраокулярные линзы (ИОЛ), не нуждаются в очках после операции. Если вам будут нужны новые очки после операции, то они будут выписаны после полного восстановления, как правило, примерно через месяц после операции.
После удаления катаракты необходимо вставить новые хрусталики. Искусственные хрусталики, изготовленные из пластикоподобных материалов, используются для восстановления возможности фокусирования. Такие имплантаты бывают разной мощности. Перед проведением операции по удалению катаракты необходимо сделать несколько измерений для выбора подходящей мощности хрусталика.
Катаракта, как правило, не возвращается, но иногда у людей, которые проходили хирургию катаракты, появляется мутная мембрана, делающая зрение мутным. Это нетипично, обычно это случается с 40 процентами людей, которые прошли через такую операцию. Эта проблема устраняется быстрым и простым лазерным лечением.
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз  Дипломный проект по программированию
Дипломный проект по программированию  Операция катаракта новосибирск
Операция катаракта новосибирск  Вторичная катаракта лечение народными средствами
Вторичная катаракта лечение народными средствами