
Острота зрения
Острота зрения.

Если Вы хотите сами напечатать таблицу для проверки остроты зрения , то кликните Версия для печати таблицы
Если вы хотите проверить остроту зрения, а не просто ознакомиться с таблицей, кликните здесь
Способы симуляции слепоты, нарушения зрения и слабовидения ,а также контрольные методы проверки зрения для их разоблачения здесь
Как заказать таблицу для проверки остроты зрения на бумаге (оптом и в розницу)?
ДАЛЕЕ: ОСТРОТА ЗРЕНИЯ - ПОРЯДОК ЕЁ ОПРЕДЕЛЕНИЯ И УЧЁТА ,СТАНДАРТЫ ПРАВИЛЬНОЙ ПРОВЕРКИ ОСТРОТЫ ЗРЕНИЯ ПО ЗНАКАМ И ТАБЛИЦАМ
Острота различения и острота зрения. Увидеть какой-либо предмет это значит прежде всего выделить его по яркости или цвету от окружающего фона
.Ощущение только яркости или цвета еще не является зрением в полном смысле этого слова.Ощущение представляет собой отражение в нашем сознании лишь одного из качеств познаваемых предметов.
Более высокой формой познания внешнего мира является восприятие, а применительно к зрению, выделение при помощи его отдельных объектов, различение их.В основе этой способности лежит различительная, контрастная или разностная чувствительность.
Несколько более сложной разновидностью остроты различения является различение минимального промежутка между двумя объектами,что и является остротой зрения. Для того чтобы более полно, лучше воспринять какой-либо предмет, надо не только выделить, различить его на окружающем фоне, но и увидеть детали его, и, пользуясь всем комплексом ощущений, вызываемых этим предметом, на основании предыдущего опыта, узнать этот предмет.
Основным физическим фактором внешней среды является адекватный раздражитель зрительного анализаторасвет. Изменения интенсивности, различный спектральный состав света вне глаз, аберрации (сферическая и хроматическая) и диффракция при прохождении его через среды глаз, особенности строения преломляющих сред и изменения хода лучей света диоптрическим аппаратом глаз при образовании изображения на сетчатке все это может быть отнесено к физическим факторам, от которых во многом зависит возможность получения в области центральных ямок желтых пятен глаз более или менее четких изображений рассматриваемых предметов.
Острота зрения обычно характеризуется тем промежутком между двумя объектами (или точками) , который мы в состоянии видеть.
Для того чтобы видеть две точки раздельно, нужно, чтобы между их изображениями на сетчатке был промежуток, где физиологические процессы (степень возбуждения) были бы отличными от протекающих в пунктах, в которых проецируются изображения этих точек. Это должно обусловить и различие в ощущения.
Практической мерой остроты зрения считается величина, обратная разрешаемому углу , под которым виден минимальный промежуток между двумя точками .Например для точек А и В острота зрения V =1/угол АКВ.
Общепринято считать нормальной остроту зрения, соответствующую разрешаемому углу, равному 1 минуте.
Принято считать такую остроту зрения равной единице (=1,0) и обозначать ее: Vis=1.0
Такая острота зрения ,однако,не является для человека максимально возможной.У многих она достигает 1,5 или 2,0 .Причиной "понижения" остроты зрения до 1,0 в этх случаях могут быть астигматизм небольшой степени,оптические аберации высших порядков или начало заболеваний. Для профессий требующих высокого зрения ,впрочем, такая острота зрения не предусматривается.
В различнах случаях острота зрения учитывается только на лучший глаз(например в большинстве случаев при определении инвалидности) или на лучший и худший глаз (на водительской комиссии), а в некоторых случаях, учитывается сумма остроты зрения обоих глаз.Точно также бывает важно определить остроту зрения с коррекцией очками или контактными линзами (для определения инвалидности) ,без неё ( для кандидатов в лётчики) или учитывать то и другое(водители).
Подробно о требованиях к зрению водителей читайте здесь ,профессиональных спортсменов-здесь , для российских призывников здесь а остальных (хотя и не всех) штатских и военных здесь.
Проверка остроты зрения в настоящее время регулируется стандартом ISO 8596:1994(E), который предусматривает для нее использование колец с разрывом.
Размер разрыва и ширина линии кольца равны 1/5 его диаметра.
Растояния между знаками на таблице для проверки зрения должны быть в 1,5-3 раза больше размера самих знаков.
Минимальное расстояние с которого проверка зрения должна проводится составляет 4 метра
Освещение должно составлять от 80 до 320 сd/кв.м.
Для того ,чтобы "строчка" считалась правильно прочитанной число правильно прочитанных знаков в ней должно составлять 60% т.е. в реально используемой таблице Сивцева это составляло-бы один неправильно прочитанный знак начиная с 3-ей строки и 2 начиная с 8-й.
Несмотря на то,что в указанном стандарте не предусмотрено использование других знаков большинство таблиц и проекционных систем во всём мире используют буквы либо по разному расположенный знак знак ш ( E) Толщина линий и размеры разрывов подбираются равными соответствующим стандартным знакам.
Остроте зрения 0,05 соответствует разрыв с угловым размером 20 минут,
остроте зрения 0,1 - 10 минут,
остроте зрения 0,5 - 2 минуты
,остроте зрения 0,8-1,25 минут,
остроте зрения 1,0 - 1 угловая минута
,остроте зрения 1,6 - 0,63 угловые минуты.
www.contlenses.com
Острые воспалительные заболевания орбиты.
Заболевания орбиты - один из наиболее трудных для диагностики и лечения раздел офтальмологии. По данным разных авторов, заболевания орбиты составляют от 0,5 до 0,8 % всех глазных заболеваний.В орбите могут развиваться патологические процессы, вызываемые как местными, так и общими причинами. Особенности строения и соседство с полостью черепа, придаточными пазухами носа требуют особого внимания и понимания процессов, происходящих в этой области, так как они могут угрожать потерей не только функции глаза, но и жизни пациентов. Различают такие заболевания орбиты:
I. По происхождению:
1. Врожденные:
• аномалии развития - костный дизостоз, мозговая грыжа;
• новообразования - дермоидная, эпидермоидная, эпителиальная киста, тератома.
2. Приобретенные.
II. По этиологии:
1. Воспалительные заболевания:
• флегмона;
• тромбоз пещеристой пазухи;
• остеопериостит;
• тенонит.
2. Опухоли (доброкачественные, злокачественные):
• первичные;
• вторичные;
• метастатические.
3. Сосудистые заболевания:
• заболевания артерий, вен;
• варикозное расширение вен орбиты;
• каротидно-кавернозное соустье.
4. Травматические повреждения орбиты - переломы, внедрение инородных тел.
5. Грибковые поражения.
6. Кистовидное растяжение околоносовых пазух (мукоцеле).
7. Эндокринные растройства - тиреотоксический экзофтальм, эндокринная офтальмопатия.
8. Паразитарные заболевания - эхинококкоз, аскаридоз, филяриатоз.
III. По характеру воспалительного процесса:
1. Острый.
2. Хронический:
• гранулематоз Вегенера;
• саркоидоз;
• эозинофильная гранулема;
• амилоидоз.
 Для симптоматики заболеваний орбиты присущи общие признаки, которые можно разделить на основные и дополнительные.
Для симптоматики заболеваний орбиты присущи общие признаки, которые можно разделить на основные и дополнительные.Основные симптомы:
1. Смещение глазного яблока:
• экзофтальм (exophtalmus) - выстояние глазного яблока - возникает в связи с увеличением объема содержимого, заполняющего орбиту (кровоизлияния, опухоль, воспаление, инородное тело, смещение стенок орбиты при травмах и др.);
• энофтальм (enophtalmus) - западение глазного яблока - возникает вследствие уменьшения объема содержимого орбиты (атрофические процессы в орбите, смещение костных обломков при травме, паралич или парез симпатического нерва и др.);
• боковое смещение развивается при локальных процессах в мягких тканях, стенках орбиты, при смещении костных стенок (воспаления, травмы, новообразования, мукоцеле придаточных пазух).
2. Нарушение подвижности глазного яблока.
Степень нарушения подвижности может быть разной: от ограничения подвижности в ту или иную сторону, в зависимости от локализации процесса (обычно ограничение происходит в сторону, противоположную смещению глаза, и, как правило, сопровождается периодическим или постоянным двоением - диплопией. Полное обездвиживание глазного яблока называется офтальмоплегией.
Данное нарушение характеризуется:
• репозицией - смещением глазного яблока вглубь орбиты в случае надавливания на него при закрытых веках. В норме она составляет 5-7 мм под воздействием предмета массой 250 г. Опухоли, воспалительные процессы уменьшают репозицию;
• изменением наружных краев орбиты (бугристость, западения, дефекты);
• изменением мягких тканей (отек век, конъюнктивы), возможно с возникновением хемоза (chemosis) - выраженного отека конъюнктивы.
Дополнительные симптомы:
1. Боль (больше характерна для воспалительных процессов в орбите, а также для нейроорбитальных заболеваний).
2. Изменения формы и величины глазной щели (расширение - при экзофтальме, сужение - при анофтальме).
3. Изменение формы глазного яблока (возникает при длительном сдавливании).
4. Изменение глазного дна (застой, неврит, кровоизлияния, атрофии).
5. Изменение функций глаза, внутриглазного давления (зависит от выраженности предыдущих признаков заболевания). vse-zabolevaniya.ru
ФЛЕГМОНА ГЛАЗНИЦЫ (орбитальный целлюлит) - острое гнойное диффузное воспаление клетчатки орбиты. Распространенность в общей популяции - менее 1%.
Причиной флегмоны глазницы в 70% случаев являются синуситы (особенно часто - этмоидит), гнойные инфекции зубов и челюстей, гнойничковые заболевания кожи лица и век (фурункулы, ячмени); флегмона слезного мешка, инфицированные травмы орбиты, реже - гнойные метастазы при сепсисе, осложнения при общих инфекциях (скарлатина, грипп, тиф), или прорыв субпериостального абсцесса в орбитальную клетчатку. Возбудителем чаще всего является стафилококк, реже - пневмококк. Инфекция распространяется по ходу лицевых вен (v.angularis), затем вен орбиты, не имеющих клапанов; образуется несколько мелких гнойничков, сливающихся в крупные абсцессы.
Симптоматика. Заболевание обычно одностороннее, начинается остро. Жалобы на слабость, тошноту, рвоту, головную боль, сильную пульсирующую боль за глазом, усиливающуюся при пальпации век и движениях глаза, двоение. Температура тела резко повышена, в анализе крови - лейкоцитоз, увеличенная СОЭ. В течение нескольких часов развивается резкий отек и гиперемия век, хемоз конъюнктивы глазного яблока, экзофтальм с частичным или полным ограничением подвижности глаза, зрение резко снижается.
Диагноз устанавливают на основании анамнестических данных о предшествующих воспалительных заболеваниях, характерной клинической картины (бурное развитие экзофтальма воспалительной природы, плотный отек век, раскрывающихся со значительным усилием; выраженные явления обшей интоксикации), наружного осмотра с применением векоподъемника, пальпации, исследования зрительных функций, УЗИ, рентгенографии, МРТ орбиты, придаточных пазух носа, пантограммы челюстей, общеклинического анализа крови. Необходима срочная консультация отоларинголога и стоматолога.
Дифференциальный диагноз проводят с гнойным тенонитом (при котором экзофтальм выражен слабее, венозный застой проявляется в меньшей степени), тромбофлебитом орбитальных вен, тромбозом пещеристой пазухи.
Плотный воспалительный отек орбитальной клетчатки может привести к сдавлению нервов, обеспечивающих трофику роговицы и к появлению ее изъязвления; возможен неврит зрительного нерва и тромбоз вен сетчатки, а также гнойный эндофтальмит и панофтальмит с исходом в атрофию глазного яблока. Тяжелым осложнением является двусторонний тромбоз пещеристых пазух, абсцесс мозга или сепсис.
Лечение следует начинать в течение первых часов заболевания. Назначают большие дозы антибиотиков внутрь, внутривенно или внутримышечно - кефзол, гентамицин, аугментин, сумамед. Показано немедленное вскрытие и дренирование придаточных пазух носа или абсцесса челюсти, при отсутствии эффекта может понадобиться вскрытие и дренирование абсцессов орбиты.
Прогноз в начальных стадиях и при своевременном лечении благоприятный. В поздних стадиях возможны септические осложнения с летальным исходом или снижение зрения вследствие атрофии зрительного нерва, бельма роговицы или субатрофии глазного яблока.
Острые заболевания век.
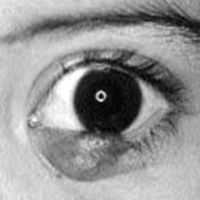
Ангионевротический отек век и глазницы (отек Квинке) развивается чаще у детей дошкольного и младшего школьного возраста. Как правило, наблюдается одностороннее поражение. Характеризуется появлением внезапно развивающегося распространенного отека век, который может захватывать область щеки, угла рта и распространяться ниже на область шеи. Отечная кожа бледная, иногда с синеватым оттенком, ткани в области отека не уплотнены, болезненность при пальпации и спонтанные боли отсутствуют (рис. 3). Отеку может предшествовать резко выраженный зуд. Редко в процесс могут вовлекаться ткани орбиты. Признаком перехода процесса на ткани орбиты служит остро развивающийся экзофтальм со смещением глазного яблока прямо вперед, репозиция глазного яблока не затруднена. При массивном отеке могут возникать хемоз конъюнктивы, поверхностные точечные инфильтраты роговицы, повышение внутриглазного давления (ВГД).
Контактный дерматит век возникает как аллергическая реакция немедленного или смешанного типа (рис. 4). Симптомы заболевания обычно развиваются в течение 6 ч после контакта с аллергеном. Как правило, наблюдается двустороннее поражение. Характе-ризуется появлением быстро развивающихся гиперемии и отека кожи век. Вследствие возникновения распространенного отека век может наблюдаться сужение глазной щели. Появляется болезненность в зоне отека и гиперемии. Больного беспокоят выраженный зуд, жжение. Наблюдается слезотечение или серозное отделяемое из конъюнктивальной полости, что может вызывать мацерацию кожи в области внутреннего угла глазной щели. Через некоторое время на пораженном участке кожи появляется высыпание папул и везикул.
Экзема кожи век относится к аллергическим реакциям замедленного типа. Как правило, развивается у пациентов, ранее перенесших дерматит век, при повторном контакте с аллергеном. Определенное значение в развитии экземы имеют экзогенные факторы: заболевания желудочно-кишечного тракта (ЖКТ), глистные инвазии, сахарный диабет и др. Характерно длительное течение (4—5 нед). Экзема кожи отличается от аллергического дерматита век тем, что при экземе гиперемированная кожа покрыта папулами, пустулами и везикулами. После вскрытия пустул появляется серозный экссудат — мокнутие кожи, при подсыхании которого образуются корочки желтого цвета. При присоединении вторичной инфекции экссудат и корочки приобретают гнойный характер. По мере выздоровления наблюдается очищение кожи.
Токсидермия (токсикодермия) — аллергическая реакция замедленного типа, возникающая при системном применении лекарственных препаратов, продуктов питания. Характеризуется появлением уртикарных, эритематозно-сквамозных и петехиальных высыпаний на коже век, лица и других участках тела.
Диагноз и рекомендуемые клинические исследованияВ диагностике аллергических заболеваний век и других структур органа зрения важную роль играет выявление аллергена. С этой целью проводят кожные пробы (вне периода обострения) и тщательный сбор анамнеза.
Диагноз несложен и может быть установлен на основании анамнеза и характерной клинической картины. Иногда прибегают к исследованию слезной жидкости и соскоба с конъюнктивы.
Дифференциальный диагнозПроводят с воспалительными отеками (гиперемия кожи, уплотнение тканей в области отека, болезненность при пальпации, спонтанные боли), болезнью Мейжа (трофедема) (длительно существующий отек подкожной жировой клетчатки нижних век, не устраняемый ни антигистаминными, ни глюкокортикостероидны-ми средствами (ГКС)).
glazamed.ru13.01.2012 Просмотров: 548 Комментариев: 0
К острым воспалительным заболеваниям век и слезных органов относятся:
1.Аллергический дерматит и коньюнктивиты
2.Ячмени ( наружный и внутренний )
3.Абсцесс века
4.Острый дакриоаденит
5.Острый дакриоцистит
АЛЛЕРГИЧЕСКИЙ
ДЕРМАТИТ И
КОНЬЮНКТИВИТ
Этиология: местное применение глазных мазей и каплей ( дикаин, атропин, антибиотики и прочии). Средства косметики ( тушь, крема), химические вещества на производстве и в быту. Часто для выявления причины ставят накожные пробы.
Клиника: резко выраженный отек кожи века, его гиперемия, сочетается с аллергическим коньюнктивитом. Кожа век может быть сухой или мацерированной - на ней появляются мелкие пузырки, которые лопаются с выделением серозной жидкости.
Лечение:
1.Определить и устранить аллерген.
2.Местно – кортикостероиды 0,5% гидрокортизоновая мазь, 0,5 % преднизолоновая мазь. Капли - аллергонаф, неодекс, динаф .
3.Десенсибилирующая терапия ( внутрь) - фенкарол, супрастин, димедрол, 10 % раствор кальция хлорида.
ЯЧМЕНЬ
Ячмень - острое гнойное воспаление волосяного мешочка ресницы или сальной железы, которая располагается около луковицы.
Заболевание начинается с локальной гиперемией и легкого отека в области одной ресницы. Небольшой воспалительный фокус проявляется резко выраженной болезненностью. На 2 – 3 день появляется гнойное расплавление и верхушка приобретает желтоватый оттенок (головка).
На 3 – 4 день головка вскрывается, гной изливается, боль стихает. Если воспаление возникает в области наружного угла глаза, то возникает сильный отек из – за нарушения лимфообращения. При частых рецидивирующих ячменях надо проверить кровь на сахар.(сахарный диабет).
Осложнения:
- Флегмона орбиты
- Тромбофлебит орбитальных вен
- Внутричерепные осложнения – тромбоз кавернозного синуса, менингит.
- Сепсис.
Лечение:
- Выдавливать воспалительный фокус ни в коем случае нельзя!
- Тушировать область инфильтрации этиловым спиртом 70%
- Капли глазные ципромед - закапывать в глаза 4 – 5 раз в день.
- капли альбуцид 20 % - по 1 капле 4 раза в день или
- капли тобрекс - закапывать в глаза 4 раза в день.
- Сухое тепло
- Глазная мазь с антибиотиками (тетрациклиновая, левомицетиновая, эритромициновая)
- УВЧ
- Тубусный кварц
- При рецедивирующем течении ячменя – поливитамины, внутрь антибиотики, сульфаниламиды.
Внутренний ячмень (мейбомит) – вскрывается в коньюнктивальный мешок Лечение такое же. Иногда после него развивается халазион – хроническое пролиферативное воспаление хряща вокруг мейбомиевой железы, кожа не спаяна с образованием, безболезненна.
Лечение
Кортикостероиды в каплях или в мазях, если консервативные мероприятия не помогают – операция со стороны коньюнктивы.
АБСЦЕСС ВЕКА
Этиология: инфицирование раны кожи века, ячмень, фурункул, язвенные блефариты.
Клиника: наблюдается резко выраженная гиперемия и отек века, глазная щель сомкнута. Часто повышается температура тела, на 2 – 3 день может быть флюктуация, затем абсцесс вскрывается.
Лечение: внутримышечно антибиотики широкого спектра, сульфаниламиды перорально. Местно – физиотерапия. При флюктуации – вскрытие и дренирование абсцесса.
БЛЕФАРИТ
Блефарит - воспаление краев век. Факторы способствующие развитию блефарита: хронические заболевания ЖКТ, глистные инвазии, эндокринные и обменные поражения, кариес, хроническое воспаление придаточных пазух носа, хронический тонзиллит, некоррегированные аномалия рефракции, астигматизм, аметропии, неблагоприятные санитарно – гигиенические условия.
Виды блефарита:
1. Простой – покраснение краев века, утолщенность, тяжесть в глазах, Иногда зуд и утомляемость.
2. Чешуйчатый.
3. Язвенный – язвочки, покрытые гнойной корочкой, после рубцевания может наблюдаться рост ресниц во внутрь - трихиаз.
Лечение: выявление и устранение причины, массаж век. Края век обтирают ватой, смоченной 5 % спиртовым раствором календулы и смазывают 1 % раствором бриллиантовой зелени, применение дезенфицирующих капель и мазей в коньюнктивальный мешок, витамины.
ОСТРЫЙ ДАКРИОАДЕНИТ
Обычно является осложнением общих инфекции ( грипп, ангина, корь).
Процесс чаще односторонний. В области верхне –наружной части верхнего века наблюдается отечность и гиперемия, веко опускается, приобретает S – образную форму. При пальпации резкая болезненность.
Лечение – см. абсцесс века.
ОСТРЫЙ ДАКРИОЦИСТИТ
Проявляется нарушением слезоотделения, слезотечения. Застой слезы создает условия для проникновения инфекции – появляется гнойное отделяемое из глаз.
Лечение – хирургическое (дакриоцисториностомия).
Дакриоцистит новорожденных
При надавливании на область слезного мешка из слезных точек имеется отделяемое. Лечение – вибрационный массаж для разрыва желатиноподобной пленки в слезно – носовом канале. Если это не помогает, то проводят промывание слезно-носового канала. Если и это не помогает, то зондирование слезно – носового канала. При отрицательном эффекте в 3 – 4 года формируют стому между полостью носа и слезным мешком.
Из опыта работы:
В 2010г:
Коньюктивиты – 795,
Ячмени – 68,
Дакриоциститы – 13.
В 2011 г.:
Коньюктивиты – 923,
Ячмени – 75,
Дакриоциститы – 17.
Острые воспалительные заболевания век, коньюнктивы и слезных органов в сравнении 2010 годом в 2011 году возросло.
При воспалительных заболеваниях глаз необходимо срочно обратиться к врачу офтальмологу.
Автор: Ф.А.ЧИНИКЕНОВА, детский офтальмолог ГККП «Детская городская поликлиника» г.Талдыкорган и ОПМПК № 2.
www.zhardem.kzВ число аллергических заболеваний век, которые напрямую связаны с образованием определенных нарушений в проницаемости сосудов, а также появлением отека, входят и отек Квинке (также может называться гигантская крапивница либо ангионевротический отек), острая крапивница.
Основными отличиями данных заболеваний между собой является степень и глубина поражения кожного покрова. В случае образования отека, который имеет довольно внушительные размеры, он будет проявляться непосредственно в тех местах, где находится очень рыхлая клетчатка, то есть, на поверхности губ, щеках, веках, на слизистых половых органов, а также слизистых оболочках рта. В случае простого течения заболевания, примерно через несколько часов либо трое суток, без следа полностью исчезает появившийся отек. В случае среднетяжелого либо тяжелого течения отека – это первые показания к незамедлительной госпитализации больного.
Сегодня различается несколько разновидностей аллергических заболеваний глаз:
Следующие статьи
- Аккомодация. Бинокулярное зрение. Аккомодация. Большая советская энциклопедия. Активизация сексуальной энергии.
- Амблиопия. Амблиопия — ленивый глаз. Амблиопия и Астигматизм.
- Рентгенодиагностика заболеваний лобной пазухи. Рентгенодиагностика заболеваний основной пазухи. Рентгенодиагностика заболеваний решетчатого лабиринта.
Комментариев пока нет!
Поделитесь своим мнением

 Вечерний макияж для глаз с опущенными уголками
Вечерний макияж для глаз с опущенными уголками  Лапароскопическая резекция при пилоростенозе
Лапароскопическая резекция при пилоростенозе