Катаракта классификация лечения
Катаракта: симптомы, классификация, лечение
Качество зрения у человека зависит от нескольких факторов. Прежде всего, это четкость изображения, которое должно фокусироваться на сетчатке, а не перед сетчаткой или за ней. Далее, это аппарат самой сетчатки, которая воспринимает изображение и передает зрительные импульсы. И, наконец, это пути, по которым импульсы передаются в кору головного мозга. Нарушения могут встречаться в каждой из описанных составляющих, но мы поговорим про четкость изображения, точнее про одну из причин, которая приводит к снижению четкости.
Изображение может получаться расплывчатым или мутным. Расплывчатым изображение получается, если фокус смещается с сетчатки в силу изменений в глазу человека. А катаракта, которая состоит в помутнении хрусталика, приводит к мутности всего изображения. Хрусталик глаза может мутнеть как за счет изменений в веществе хрусталика или в его капсуле. При этом заболевании снижается острота зрения, которое со временем может вообще пропасть.
То, какие катаракта симптомы проявляет, послужило поводом для такого названия. Еще во времена Древней Греции тогдашние лекари заметили, что при помутнении зрения глаз как бы закрывается серой пленкой, а окружающий мир человек воспринимает будто через водопад. Греческое слово, означающее водопад, и стало названием недуга.
Катаракта. как и болезнь Альцгеймера. является возрастным недугом. В возрасте от 70 до 80 лет заболеваемость возникает в 26% случаев у мужчин и в 46% случаев у женщин. В следующие десять лет заболеваемость вырастает до ста процентов.
Точно указать полный перечень факторов, которые вызывают заболевание, не возьмется никто. Тем не менее, есть определенная статистика, которая позволяет выделить главные причины, приводящие к развитию заболевания. К числу таких причин могут относиться нарушения в гормональной системе человека, травмы глаза, лучевое воздействие, питание и питье человека на протяжении жизни, наследственные факторы и даже высота над уровнем моря того места, где человек прожил большую часть жизни.
Существует огромное количество классификаций этой болезни глаза, но мы рассмотрим подробно лишь некоторые из них.
Катаракта может быть врожденной или приобретенной. В первом случае помутнение уже есть на глазу новорожденного. Для такого вида заболевания характерно развитие только до определенных пределов, после чего расширение помутнения прекращается. Во втором случае заболевание появляется у взрослого человека и может прогрессировать до полной потери зрения.
Существует также деление недуга на несколько стадий его развития. Первой возникает начальная стадия. В этой фазе катаракта симптомы проявляет едва заметные. Можно увидеть, что внутри хрусталика скапливается жидкость и в зоне экватора хрусталика появляются первые помутнения. Очень часто сам человек изменений не замечает, так как на зрении начальная стадия практически не отражается.
Но со временем помутнение прогрессирует и катаракта переходит в незрелую стадию, на которой зрение уже может существенно снижаться. Главные симптомы на этой стадии – видимое помутнение хрусталика и чувствительное снижение остроты зрения у человека.
Изучение заболевания позволило медицине разработать несколько способов его лечения. Учитывая, что катаракта это помутнение хрусталика, то для возврата зрения пациенту есть два варианта. либо убрать помутнение с хрусталика, либо полностью заменить хрусталик на искусственный.
В первом случае лечение катаракты производится медикаментозно, без оперативного вмешательства. В основе медикаментозного метода лечения лежит так называемая «стимуляция роста сосудов», благодаря которой развитие помутнения останавливается или даже инвертируется.
Второй способ это хирургическое лечение. Он был разработан намного раньше и сейчас операция по замене хрусталика является одной из самых распространенных операций на глазу человека. Такое лечение катаракты позволяет практически полностью вернуть пациенту зрение или значительно его улучшить. Эффективность такого метода намного выше, чем у медикаментозного лечения. Во время операции на глаз не накладываются швы, так как по современной технологии делается лишь небольшой разрез, через который вводится искусственная линза, согнутая вдвое.
Центр лечения катаракты
Ваши глаза
Зрение, безусловно, является одним из наиболее ценных наших чувств. Не имея зрения, мы не смогли бы наслаждаться красотой заката или видеть лицо любимого человека. Без зрения мы не смогли бы выполнять повседневную деятельность, такую как вождение автомобиля и чтение книг. Народная мудрость нам говорит: «Береги…, как зеницу ОКА!» Наши глаза – это сложные механизмы, которые дают нам ясную картину окружающего мира – комбинируя простейшие цвета, формы и структуры.
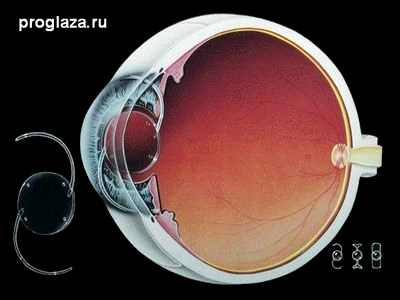
Анатомическое строение глаза
Роговица – прозрачная, куполообразная структура на поверхности глаза, которая действует, как окно, пропуская свет в глаз.
Радужная оболочка – цветная часть глаза, называемая радужкой, представляет собой мышцу, окружающую зрачок, которая сокращается и расслабляется, чтобы регулировать количество света, поступающего в глаз.
Зрачок – круглое центральное отверстие в радужной оболочке.
Хрусталик – образование внутри глаза, фокусирующее свет на сетчатке.
Капсула хрусталика – эластичный мешок, окружающий хрусталик, контролирует форму хрусталика, когда глаз фокусируется на объектах, расположенных на разном расстоянии.
Цинновы связки – тонкие связки, соединяющие капсулу хрусталика с внутренней поверхностью глаза, удерживая хрусталик на месте.
Ресничное тело – мышечная зона, прикрепленная к хрусталику, которая сокращается и расслабляется для регуляции размера хрусталика при фокусировке.
Склера – плотный внешний слой глаза, поддерживающий его форму.
Стекловидное тело – крупное, заполненное гелем образование, расположенное ближе к задней части глазного яблока, которое поддерживает форму глаза.
Сетчатка – чувствительный к свету слой нервных клеток в задней части глаза, который принимает свет и превращает его в сигналы, которые посылает в головной мозг.
Желтое пятно, Макула – участок на задней поверхности глаза, который отвечает за види-мость мелких деталей.
Зрительный нерв – соединяет и передает сигналы от глаза в головной мозг.
Эти структуры глаза работают, как единое целое, составляя часть оптической системы. По-этому, давайте узнаем, как работают наши глаза.
Как работают Ваши глаза?
Наши глаза действуют, во многом, подобно фотоаппарату. В фотоаппарате свет проходит через линзу и фокусируется на пленке. В каждом глазе также есть линза - хрусталик, который расположен сразу за радужной оболочкой. После того, как свет от объекта проходит через рого-вицу, Ваша линза фокусирует эти лучи, цвета и формы на сетчатке, "передатчике", расположенном на задней поверхности глаза. Затем сетчатка регистрирует эти изображения и посылает их в головной мозг. Иногда оптические среды глаза неправильно преломляют свет, что приводит к общим нарушениям зрения таким как близорукость и дальнозоркость.
Сокращаясь и расслабляясь, мышцы, составляющие ресничное тело, позволяют сфокуси-роваться на близких, далеких и любых промежуточных объектах. Эта функция, называемая акко-модацией, позволяет нам видеть объекты во всем нашем диапазоне зрения.
С возрастом мышцы, контролирующие кривизну хрусталика, ослабевают, и мы теряем способность - аккомодировать. Это приводит к состоянию, известному как пресбиопия, которое является одним из нескольких возрастных нарушений зрения.
Катаракта, помутнение хрусталика глаза. Лечение катаракты
загрузка.
Катаракта представляет собой помутнение или изменение цвета вещества хрусталика, распространяющееся на отдельные его части или охватывающее весь хрусталик.
В зависимости от локализации помутнения уменьшается светопроводимость хрусталика и, как следствие, снижается острота зрения.
Эпидемиология. Помутнение хрусталика глаза служит одной из основных причин возникновения слепоты. По данным ВОЗ, в настоящее время в мире насчитывается более 40 млн слепых людей, причем у 50% из них причиной слепоты послужила катаракта. В развитых странах распространенность катаракты среди людей в возрасте старше 50 лет составляет около 15%, в развивающихся странах данный показатель значительно выше (например, в Индии он достигает почти 40%).
Классификация помутнение хрусталика. В зависимости от локализации помутнения катаракта бывает:
- капсулярная;
- корковая;
- ядерная.
В зависимости от происхождения катаракта бывает:
- врожденная (имеет стационарный характер и не поддаются медикаментозному лечению);
- приобретенная:
- возрастная (70% случаев);
- осложненная (связана с различными заболеваниями глаза; 20% случаев);
- обусловленная патологическими изменениями в переднем отделе глаза (увеиты. гетерохромия радужной оболочки, вторичная глаукома);
- обусловленная патологическими изменениями в заднем отделе глаза (высокая прогрессирующая миопия, пигментная дегенерация сетчатки, отслойка сетчатки);
- обусловленная общими заболеваниями (эндокринные расстройства, нарушения обмена веществ и др.);
- токсическая (например, при отравлении нафталином, спорыньей, динитрофенолом, таллием, лактозой и др.);
- травматическая (обусловлена механическими и химическими повреждениями хрусталика);
- лучевая.
Стадии катаракты (в зависимости от выраженности помутнения и степени снижения остроты зрения):
- начальная;
- выраженная (незрелая);
- зрелая;
- перезрелая.
По течению:
- стационарная;
- прогрессирующая (наиболее часто).
Принятые к настоящему времени различные классификации помутнения хрусталика глаза имеют, как правило, рабочий характер; некоторые из них разработаны с целью использования в клинической практике, другие - в эпидемиологических исследованиях или испытаниях лекарственные средства.
Новая классификация катаракты Национального института здравоохранения США, как и аналогичная ей классификация Японской научной группы по изучению эпидемиологии катаракты, построена с учетом факторов риска возникновения катаракты, локализации помутнения (капсула, корковые слои, ядро хрусталика) и степени помутнения (до 10 степеней).
Этиология катаракты. Инволюционные процессы, обусловленные возрастными изменениями в органах, клетках и на молекулярном уровне, не являются непосредственной причиной возникновения помутнений в хрусталике, но могут способствовать этому процессу.

Факторы риска развития катаракты:
- географические условия;
- особенности питания (в том числе несбалансированное питание);
- недостаточное количество или отсутствие микроэлементов в пище;
- наличие общих заболеваний (сахарный диабет, диарея, гипокальцемия);
- наличие заболеваний органа зрения (увеиты и т.д.);
- длительное применение некоторых лекарственные средства (ГКС, производные фенотиазина, мочегонные и др.);
- ионизирующее, ультразвуковое и инфракрасное излучение;
- воздействие химических веществ.
Установлена связь между некоторыми факторами риска, типом помутнений хрусталика и их локализацией. Большинство лекарственные средства, оказывающих влияние на ткани хрусталика, способствуют развитию заднекапсулярной катаракты. Снижение антиоксидантной активности в хрусталике наиболее часто способствует возникновению помутнения в кортикальных слоях хрусталика. Катаракта после воздействия ионизирующей радиации развивается в рефлектирующих зонах под передней и задней капсулами, между ядром и корой хрусталика. Истинная диабетическая катаракта (у молодых больных) имеет вид снежных хлопьев и локализуется под передней капсулой хрусталика.
Патогенез катаракты. Патогенез сложен и зависит от типа катаракты. Врожденные катаракты возникают при нарушении развития хрусталика, локализуются в местах его эмбриональной дифференцировки (в швах, субкапсулярно и т.д.). Эти катаракты имеют стационарный характер и не поддаются медикаментозному лечению.
При наиболее распространенном варианте приобретенной катаракты - возрастной - помутнения хрусталика локализуются в коре хрусталика и имеют вид стрел, направленных к экватору хрусталика. Разволокнение хрусталика связывают с нарушением водно-солевого баланса. Волокна хрусталика связаны между собой посредством протеогликанов, через которые осуществляется гельфильтрация питательных веществ и воды в волокна, с одной стороны, и выведение отработанных питательных веществ и воды - с другой. Нарушение этих процессов с возрастом может приводить к расширению межволоконных микропространств, в которых могут накапливаться мутные белково-солевые комплексы или формироваться водяные вакуоли. Этому также способствует снижение аккомодирующих свойств хрусталика.
Клинические признаки и симптомы катаракты. Диагноз катаракты устанавливают на основании характерных жалоб больных на прогрессирующее снижение остроты зрения вдаль и вблизи, а также результатов биомикроскопического исследования (выявление помутнений в различных слоях хрусталика).
Характер помутнения хрусталика глаза зависит от особенностей патологического процесса (дегенерация, воспалительные реакции, возникающие в ответ на механическое или химическое повреждение).
При воспалительной реакции наблюдаются разжижение вещества в швах хрусталика, нестабильность помутнений (определяется при тщательном биомикроскопическом исследовании), легкая опалесценция клеток хрусталика вокруг помутнений, что свидетельствуют о наличии отека.
При нарушении обменных процессов (дегенерация) помутнения всегда фиксированы, у них четкие границы, они располагаются в слоях хрусталика в виде пластов.
Следует отметить, что при катарактах, возникающих на фоне воспалительных процессов, помутнения локализуются чаще всего в интерстициальном веществе между волокнами и в швах хрусталика, а при дегенеративных катарактах поражаются клетки хрусталика. Соответственно можно выделить клеточные и межклеточные формы катаракт. Такое подразделение имеет большое значение при выборе вида патогенетического лечения.
Таким образом, для выбора наиболее эффективного лечения необходимо четко установить вид катаракты: воспалительная (острая или хроническая), дегенеративная (возрастная или при различных общих заболеваниях), токсическая и т.д.
При определении характера поражения хрусталика учитывают данные анамнеза (воздействие радиации, токсичных веществ, наличие сопутствующих заболеваний).
На следующем этапе определяют локализацию помутнений (капсула хрусталика, корковые слои, ростковая зона, ядро).
Хрусталик состоит из однотипных клеток, при этом наиболее молодые из них находятся в поверхностных слоях, ближе к капсуле. Возраст клеток, как и плотность вещества хрусталика, увеличивается по направлению к ядру. Четкая граница плотности проходит между ядром и пограничными слоями капсулы и коры хрусталика. Именно в этих пограничных зонах наиболее часто возникают первые признаки помутнения. Это объясняется тем, что лучи света, ионизирующая радиация и звуковые волны отражаются на границе плотности сред, поэтому именно в этих зонах происходит наибольшая трансформация энергии различных видов излучения, что приводит к повреждению вещества хрусталика и формированию помутнений. Повреждения волокон хрусталика могут быть обратимыми и необратимыми; последние, в свою очередь, подразделяются на стационарные (непрогрессирующие) и прогрессирующие.
Симптомы начальной катаракты:
- снижение остроты зрения;
- появление небольших помутнений в различных слоях хрусталика.
Симптомы выраженной (незрелой) катаракты:
- выраженное снижение остроты зрения (до сотых долей единицы);
- выраженные помутнения в различных слоях хрусталика;
- распространенные водяные вакуоли;
- ослабленный рефлекс глазного дна;
- сохранение тени от радужки при диффузном освещении.
Симптомы зрелой катаракты:
- отсутствие предметного зрения;
- полиморфное помутнение всех слоев хрусталика;
- плотные белые бляшки под передней капсулой хрусталика;
- отсутствие рефлекса глазного дна.
Симптомы перезрелой катаракты:
- отсутствие предметного зрения;
- диффузное помутнение всех слоев хрусталика;
- частичная резорбция волокон хрусталика.
Симптомы частичной резорбции хрусталиковых волокон (морганиевая катаракта):
- неравномерность глубины передней камеры глаза;
- иридофакодонез;
- складчатость капсулы хрусталика;
- край ядра хрусталика виден в плоскости зрачка.
Диагноз и рекомендуемые клинические исследования катаракты. Диагноз катаракты несложен и может быть установлен на основании данных анамнеза и особенностей клинической картины.
Рекомендуемые дополнительные исследования:
- определение остроты зрения;
- биомикроскопическое исследование;
- исследование в проходящем свете.
В условиях специализированных клиник проводят:
- шаймфлюг-фотографирование оптических срезов хрусталика;
- микроденситометрию изображений оптических срезов хрусталика.
Дифференциальный диагноз катаракты. Дифференциальный диагноз проводят с помутнениями передних отделов стекловидного тела при заднекапсулярных катарактах (по данным биомикроскопического и ультразвукового биомикроскопического исследований).
Общие принципы лечения катаракты. Выбор лекарственные средства зависит от характера патологического процесса в хрусталике (дегенеративные изменения, воспаление, нарушение фильтрации и т.п.). В большинстве случаев необходимо комплексное лечение катаракты с использованием нескольких лекарственные средства, влияющих на различные звенья патогенеза.
Лечение катаракты проводят в амбулаторных условиях, в течение длительного времени до момента возникновения необходимости хирургического вмешательства:
Азапентацен, р-р 150 мкг/мл, в конъюнктивальный мешок по 1 капле 3-6 р/сут или
Аденозин/магния хлорид/кальция хлорид/никотиновая кислота в конъюнктивальный мешок по 1 капле 3-6 р/сут или
Никотинамид/аденозин/натрия сукцинат/цитохром С в конъюнктивальный мешок по 1 капле 3-6 р/сут или
Пиреноксин, р-р 750 мкг/15 мл, в конъюнктивальный мешок по 1 капле 3-6 р/сут или
Таурин, 4% р-р, в конъюнктивальный мешок по 1 капле 3-6 р/сут или
Цитохром С/аденозин/никотинамид в конъюнктивальный мешок по 1 капле 3-6 р/сут.
Если на фоне проводимого лечения острота зрения продолжает снижаться и больной предъявляет жалобы на недостаточность зрения для обеспечения нормальной повседневной жизнедеятельности, принимается решение о хирургическом удалении катаракты.
Осложнения и побочные эффекты лечения катаракты. Наиболее частым осложнением при применении перечисленных препаратов служит возникновение аллергических реакций.
Ошибки и необоснованные назначения. Ошибки при проведении терапии катаракты могут быть связаны с неправильной постановкой диагноза катаракты или несвоевременным началом хирургического лечения. В этом случае возможно развитие стойкого снижения остроты зрения в результате развития факогенных глауком.
Оценка эффективности лечения катаракты. Критериями оценки эффективности служат отсутствие прогрессирования помутнений хрусталика и/или их частичная или полная резорбция.
Прогноз катаракты. В настоящее время, несмотря на лекарственное лечение, у большинства больных помутнение хрусталика прогрессирует. Поэтому хирургическое вмешательство служит единственным способом радикального лечения данного заболевания.
Добавить комментарий | 2770 просмотров | Tags: Глаз. К
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Лечение катаракты видео онлайн
Лечение катаракты видео онлайн  Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.
Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.  Хвойный бальзам при полиартрите
Хвойный бальзам при полиартрите  Бельмо. Бельмо От Доктора изящных наук, философии и медицины Ф. Лоевского. Береги зрение Глушкова Е.К.
Бельмо. Бельмо От Доктора изящных наук, философии и медицины Ф. Лоевского. Береги зрение Глушкова Е.К.  Авторефрактометрия Расшифровка показания авторефрактометра
Авторефрактометрия Расшифровка показания авторефрактометра  Любопытные исследования факторов, влияющих на состояние переднего отрезка глаза
Любопытные исследования факторов, влияющих на состояние переднего отрезка глаза