Заднекапсульная катаракта
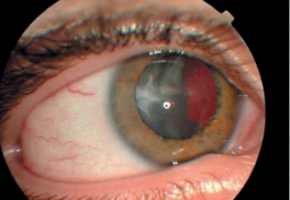
[14325] После СКП, вторичная катаракта
Здравствуйте! После СКП прошло 3 года. Пол года назад была прооперирована по поводу катаракты (была заднекапсульная катаракта, передняя капсула и ядро были хорошие, почти чистые). В последнее время стала замечать что яркость пропадает, вижу не так все четко и мне труднее стало читать надписи на домах (возможно увеличился астигматизм, он у меня был большой и у меня линза стоит специальная астигматическая), по моим ощущениям как вторичная катаракта начинается. Пришла ко врачу, один врач мне сказал что да, возможно есть какая то плотность которая может мешать, а другой в тот же день врач сказал что все хорошо и вторичной нету. И сказал что вообще хоть и операция по удалению вторичной катаракты очень простая, но все равно не желательна для тех у кого была СКП, бывают какие то непонятные сюрпризы как и на обычных глазах, так и уже оперированных. Поясните почему? Теперь я стала бояться возникновения
[1] Да, неприятные сюрпризы бывают, но крайне редко. Особенно, если не соблюдать правила подготовки к операции, выбрать неадекватную мощность лазерного излучения, не дать послеоперационных рекомендаций. Это касается как операций на глазах с пересаженной роговицей, так и без предшествовавшей кератопластки.
Автор: moderator Отправлено: 20/06/2013 14:14:26
Ювенильный артрит: возможности медикаментозного и немедикаментозного лечения на современном этапе
РЕКЛАМА
Ювенильный артрит (ЮА) — артрит неустановленной причины, длительностью более 6 недель, развивающийся у детей в возрасте не старше 16 лет. При постановке диагноза необходимо исключить другие патологии суставов (см. табл. «Дифференциальная диагностика ювенильного артрита» на стр. 60–61).
ЮА — одно из наиболее частых и самых инвалидизирующих ревматических заболеваний, встречающихся у детей. Заболеваемость ЮА составляет от 2 до 16 на 100 тыс. детского населения в возрасте до 16 лет. Распространенность ЮА в разных странах колеблется от 0,05 до 0,6%. Распространенность ЮА у детей до 18 лет на территории РФ достигает 62,3, первичная заболеваемость — 16,2 на 100 тыс.
Классификация
В Международной классификации болезней Х пересмотра (МКБ-10) юношеский артрит включен в рубрику М08:
- М08.0 — юношеский (ювенильный) ревматоидный артрит (РФ+ и РФ–);
- М08.2 — юношеский (ювенильный) артрит с системным началом;
- М08.3 — юношеский (ювенильный) полиартрит (серонегативный);
- М08.4 — пауциартикулярный юношеский (ювенильный) артрит;
- М08.8 — другие ювенильные артриты;
- М08.9 — юношеский артрит неустановленный.
Существует еще три классификации заболевания: классификация ювенильного ревматоидного артрита (ЮРА) Американской коллегии ревматологов (AKP), классификация ЮХА (ювенильного хронического артрита) Европейской лиги против ревматизма, классификация ЮИА (ювенильного идиопатического артрита) Международной лиги ревматологических ассоциаций (табл. 1). Сравнительная характеристика всех классификационных критериев представлена в табл. 2.
Лечение
1. Немедикаментозное лечение
В периоды обострения заболевания следует ограничивать двигательный режим ребенка. Полная иммобилизация суставов с наложением лангет противопоказана, это способствует развитию контрактур, атрофии мышечной ткани, усугублению остеопороза, быстрому развитию анкилоза. Физические упражнения способствуют сохранению функциональной активности суставов. Полезны езда на велосипеде, плавание, прогулки. Бег, прыжки, активные игры нежелательны. Рекомендуется сохранять прямую осанку при ходьбе и сидении, спать на жестком матрасе и тонкой подушке. Ограничить психоэмоциональные нагрузки, пребывание на солнце.
Употребление пищи с повышенным содержанием кальция и витамина D для профилактики остеопороза. У больных с синдромом Кушинга целесообразно ограничение потребления углеводов и жиров, предпочтительна белковая диета.
Лечебная физкультура (ЛФК)
Важнейший компонент лечения ЮА. Необходимы ежедневные упражнения для увеличения объема движений в суставах, устранения сгибательных контрактур, восстановления мышечной массы. При поражении тазобедренных суставов — тракционные процедуры на пораженную конечность после предварительной консультации ортопеда, хождение на костылях. В период развития коксита и асептического некроза тазобедренных суставов передвижение больного без костылей противопоказано. Лечебную физкультуру проводить в соответствии с индивидуальными возможностями больного.
Ортопедическая коррекция
Статические ортезы типа шин, лонгет, стелек и динамические отрезы в виде легких съемных аппаратов. Для статических ортезов необходима прерывистость иммобилизации — их следует носить или надевать в свободное от занятий время и в течение дня обязательно снимать для стимуляции мышечной системы во время физических упражнений, занятий, трудотерапии, туалета. При выраженном остеопорозе в грудном и поясничном отделах позвоночника — ношение корсета или реклинирующей системы; при поражении суставов шейного отдела позвоночника — головодержателя (мягкого, жесткого).
2. Медикаментозное лечение
Для лечения ЮА используется несколько групп препаратов: нестероидные противовоспалительные препараты (НПВП), глюкокортикоиды (ГК), иммунодепрессанты и биологические агенты, полученные генно-инженерным путем. Применение НПВП и ГК способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает прогрессирования деструкции суставов и инвалидизации больных. Иммуносупрессивная и биологическая терапия приостанавливает развитие деструкции и инвалидизации пациентов.
Пульс-терапия
Пульс-терапия ГК проводится при развитии тяжелых системных проявлений ЮА (кардит, пневмонит, полисерозит, гемофагоцитарный синдром).
Преимущества:
- быстрое (в течение 24 ч) подавление активности воспалительного процесса и купирование симптомов заболевания;
- быстрое выведение препарата, кратковременная супрессия надпочечников, восстановление их функции через 4 недели.
Схема введения:
- доза метилпреднизолона составляет 10–20 мг/кг на одно введение (не выше 500 мг);
- метилпреднизолон растворяют в 200 мл 5% раствора глюкозы или 0,9% раствора натрия хлорида;
- продолжительность введения 30–40 мин;
- препарат вводится 1 раз в сутки в утренние часы;
- пульс-терапия ГК проводится в течение 3–5 последовательных дней.
При применении пульс-терапии ГК могут развиться нежелательные явления.
Трансфузионные нежелательные явления:
- повышение артериального давления (АД);
- гипергликемия;
- покраснение лица;
- головная боль, головокружение;
- изменение вкуса;
- сердцебиение;
- эйфория.
Длительное неоправданное применение в/в ГК вызывает развитие тяжелых нежелательных явлений:
- стойкое повышение АД;
- тяжелый стероидный остеопороз. Наиболее выражен в грудном и поясничном отделах позвоночника. Проявляется снижением высоты тел позвонков, компрессионными переломами. Сопровождается симптомами сдавления корешков спинного мозга;
- ожирение. Имеет характерные черты — лунообразное лицо, отложение жира на шее, груди, животе, стероидный «горб», атрофия мышц рук и ног;
- эрозивные и язвенные процессы в верхних отделах ЖКТ;
- стероидную миопатию;
- заднекапсульную катаракту;
- кожные изменения (гипертрихоз, гнойная инфекция кожи, стрии, травматизация кожи, грубые рубцы, ухудшение заживления ран, стероидные угри на лице и туловище).
ГК для перорального введения
ГК оказывают быстрый противовоспалительный эффект у большинства больных. Высокие дозы преднизолона (более 0,6 мг/кг/сут) купируют островоспалительные изменения в суставах, контролируют активность системных проявлений. Однако снижение дозы преднизолона и его отмена, как правило, приводят к обострению заболевания. А повторное назначение преднизолона в первоначальной дозе у большинства пациентов уже недостаточно эффективно.
В связи с вышеизложенным показанием к назначению ГК для орального приема является только неэффективность внутривенного введения ГК, иммуносупрессивных и биологических препаратов, в комбинации или без внутривенного введения ГК.
В случае назначения ГК перорально доза преднизолона не должна превышать 0,2–0,5 мг/кг в сутки, суточная доза — 15 мг.
Максимальная доза ГК должна приниматься не больше месяца после достижения ремиссии. В дальнейшем доза ГК постепенно снижается до поддерживающей по схеме, с последующей их отменой. Преднизолон назначается обязательно с адекватной дозой метотрексата и/или циклоспорина (см. «Лечение юношеского артрита с системным началом»). Снижение дозы преднизолона должно быть медленным, поддерживающая доза (0,1 мг/кг массы тела) должна приниматься не менее одного года.
Тактика снижения дозы пероральных ГК.
Скорость снижения дозы ГК должна зависеть от ее исходной суточной дозы:
- до 15 мг — снижать по 1,25 мг 1 раз в 3–4 дня;
- с 15 до 10 мг — снижать по 1,25 мг 1 раз в 5–7 дней;
- с 10 мг до 5 мг — альтернирующее снижение. По четным дням ребенок принимает преднизолон в исходной дозе, по нечетным — на 1/8 таблетки меньше. Такой режим приема сохраняется в течение 7–10 дней. При отсутствии синдрома отмены 1/8 таблетки можно отменить. В течение следующих 7–10 дней ребенок принимает постоянную (после отмены 1/8 таблетки) дозу преднизолона;
- с 5 мг и до полной отмены — альтернирующее снижение. По четным дням ребенок принимает преднизолон в исходной дозе, по нечетным — на 1/8 таблетки меньше. Такой режим приема сохраняется в течение 14 дней. При отсутствии синдрома отмены 1/8 таблетки можно отменить. В течение следующих 4 недель ребенок принимает постоянную дозу преднизолона.
Снижение дозы и отмена преднизолона, как правило, сопровождаются развитием синдрома отмены, особенно у больных, длительно его получавших. Синдром отмены проявляется миалгиями, артралгиями, мышечной дрожью, лихорадкой, тошнотой, рвотой, депрессией.
С целью заместительной терапии при синдроме отмены может применяться внутривенное введение метилпреднизолона в дозе 5 мг/кг.
Противопоказана отмена преднизолона в течение 2–4 мес, назначенного в дозе 1,0 мг/кг и выше, у больных с ЮА с системным началом после достижения терапевтического эффекта. Дозу ГК можно начинать медленно снижать только на фоне устранения системных проявлений и клинически значимого эффекта терапии иммунодепрессантами длительностью не менее одного месяца.
Длительный прием ГК даже в низких дозах вызывает развитие серьезных, чаще обратимых, а в ряде случаев — необратимых последствий. Чем дольше пациенты принимают ГК, тем больше выражены у них побочные эффекты.
Нежелательные явления:
- низкорослость. Не рекомендуется назначать ГК детям в возрасте до 5 лет (особенно до 3 лет), а также в препубертатном возрасте. Назначение ГК может привести к полной остановке роста и подавлению пубертатного ростового скачка. Дети с полиартикулярной формой ЮРА имеют бóльшую предрасположенность к развитию низкорослости;
- отставание в половом развитии;
- артериальная гипертензия (изолированное повышение систолического артериального давления (АД) или повышение систолического и диастолического АД);
- стероидный остеопороз. Развивается у всех больных, длительно лечившихся преднизолоном. Наиболее быстрая потеря костной массы на фоне лечения ГК развивается в течение первых 6–12 месяцев от начала лечения. Поэтому профилактику ГК-индуцированного остеопороза следует начинать как можно раньше. Наиболее выражен в грудном и поясничном отделах позвоночника. Проявляется снижением высоты тел позвонков, компрессионными переломами. Сопровождается симптомами сдавления корешков спинного мозга;
- ожирение. Имеет характерные черты — лунообразное лицо, отложение жира на шее, груди, животе, стероидный «горб», атрофия мышц рук и ног;
- диспропорциональное физическое развитие;
- эрозивные и язвенные процессы в верхних отделах ЖКТ;
- стероидная миопатия;
- заднекапсульная катаракта;
- кожные изменения (гипертрихоз, гнойная инфекция кожи, стрии, травматизация кожи, грубые рубцы, ухудшение заживления ран, стероидные угри на лице и туловище);
- развитие гормонорезистентности:
Внутрисуставное введение ГК
Локальная терапия ГК быстро купирует островоспалительные изменения в суставах, сохраняет их функциональную активность. Для внутрисуставных инъекций используются ГК пролонгированного действия: метилпреднизолон, бетаметазон, триамцинолон. У больных с олигоартритом внутрисуставные инъекции ГК предотвращают диспропорциональный рост нижних конечностей.
Чрезмерное «увлечение» локальной терапией недопустимо. Введение ГК проводится не чаще 1 раза в 3–6 месяцев в один и тот же сустав. Особенности локальной терапии ГК заключаются в том, что первоначальная длительность эффекта составляет от нескольких недель до нескольких месяцев. Однако в дальнейшем длительность улучшения при повторных введениях препаратов без иммуносупрессивной терапии сокращается, и больному требуются более частые внутрисуставные пункции, что приводит к развитию традиционных нежелательных явлений ГК-терапии, включая синдром Кушинга и выраженную гормонозависимость, особенно при введении длительно действующего бетаметазона. Дозы и показания к применению представлены в табл. 3 и 4.
Противопоказания к локальной терапии ГК:
- локальная или системная инфекция;
- выраженная костная деструкция;
- выраженный околосуставной остеопороз;
- сложный доступ к суставу;
- патология свертывания крови;
- неэффективность предыдущей в/с терапии.
После введения необходим покой суставов не менее 48–72 ч.
Побочные эффекты внутрисуставных инъекций ГК:
- «стероидная артропатия» и остеонекроз;
- ятрогенная инфекция и гемартроз;
- атрофия тканей, липодистрофия, жировые некрозы, кальцификация;
- разрывы сухожилий;
- повреждение нервных стволов;
- «постинъекционное» обострение;
- эритема, ощущение жара.
В связи с этим от внутрисуставного введения ГК можно воздержаться. В случае назначения адекватной дозы иммунодепрессанта и/или биологического агента активность суставного синдрома, как правило, снижается уже через 2–4 недели лечения, а полностью он купируется через 6–12 недель терапии. При наличии болевого синдрома и скованности на этот период целесообразно назначить НПВП, а также местно мази и гели, содержащие НПВП.
Нестероидные противовоспалительные препараты
Следует подбирать наиболее эффективный препарат с наилучшей переносимостью. При использовании НПВП в ревматологии нужно помнить о том, что развитие противовоспалительного эффекта отстает по времени от анальгезирующего. Обезболивание происходит уже в первые часы после приема, в то время как противовоспалительный эффект развивается только после 10–14 дней постоянного, регулярного приема НПВП.
Лечение необходимо начинать с наименьшей дозы, при хорошей переносимости через 2–3 дня дозу можно повысить. В последние годы наметилась тенденция к увеличению разовых и суточных доз препаратов, характеризующихся хорошей переносимостью, при ограничении максимальных доз ацетилсалициловой кислоты, индометацина, пироксикама.
При длительном курсовом лечении НПВП принимают после еды (в ревматологии). Для быстрого анальгезирующего и жаропонижающего эффекта НПВП назначают за 30 мин до еды или через 2 ч после еды, запивая 1/2–1 стаканом воды. После приема НПВП в течение 15 мин желательно не ложиться в целях профилактики эзофагита. Время приема препарата может также зависеть от времени максимально выраженной симптоматики с учетом хронофармакологии препаратов. Это позволяет достичь наибольшего эффекта при меньшей суточной дозе. При утренней скованности целесообразен как можно более ранний прием быстро всасывающихся НПВП или назначение на ночь длительно действующих препаратов.
Чаще всего применяют Диклофенак натрия в дозе 2–3 мг/кг массы тела в сутки. При тяжелых системных проявлениях от назначения НПВП следует воздержаться, так как они могут спровоцировать развитие синдрома активации макрофагов. Режим дозирования различных НПВП представлен в табл. 5.
Наиболее характерные нежелательные явления, возникающие на фоне приема НПВП:
- НПВП-гастропатия — нарушение пищеварения, гастроэзофагеальный рефлюкс, эрозии верхних отделов ЖКТ, гастрит, эрозивные и язвенные поражения желудка и двенадцатиперстной кишки, тонкой и толстой кишок, геморрагии, кровотечения, перфорации язв желудка и кишечника;
- поражение печени — повышение активности трансаминаз и других ферментов. В тяжелых случаях возможно развитие желтухи, гепатита;
- поражение почек: интерстициальный нефрит — «анальгетическая нефропатия». Задержка жидкости в организме, отеки, повышение артериального давления;
- со стороны ЦНС: головная боль, головокружение;
- со стороны системы кроветворения — развитие апластической анемии и агранулоцитоза;
- со стороны свертывающей системы — торможение агрегации тромбоцитов и умеренный антикоагулянтный эффект, могут развиваться кровотечения, чаще из органов ЖКТ;
- реакции гиперчуствительности — появление сыпи, отека Квинке, признаков бронхоспазма, развитие анафилактического шока, синдрома Лайелла и Стивенса–Джонсона.
Иммуносупрессивная терапия
Иммуносупрессивная терапия должна быть дифференцированной, длительной и непрерывной, начинаться сразу после верификации диагноза в течение первых 3–6 месяцев болезни. Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Метотрексат — препарат из группы антиметаболитов, по структуре близкий к фолиевой кислоте, обладает дозозависимым иммуносупрессивным и противовоспалительным действием. Цитотоксические действие метотрексат оказывает в дозах выше 100 мг/м 2 /нед. В ревматологии метотрексат применяется в дозах ниже 50 мг/м 2 /нед и обладает слабым иммуносупрессивным и более выраженным противовоспалительным действием. Метотрексат снижает активность заболевания, лабораторные показатели активности, индуцирует сероконверсию по РФ.
Показания:
- юношеский (ювенильный) ревматоидный артрит (РФ+ и РФ-);
- юношеский (ювенильный) артрит с системным началом;
- юношеский (ювенильный) полиартрит (серонегативный);
- пауциартикулярный юношеский (ювенильный) артрит.
Схема лечения:
- Метотрексат чаще всего назначают один раз в неделю (перорально или парентерально). Это связано с тем, что более частый прием препарата, как правило, ассоциируется с развитием острых и хронических токсических реакций. В связи с возможной непереносимостью одномоментного приема метотрексата в больших дозах можно назначать его дробно, с 12-часовым интервалом, в утренние и вечерние часы или 2 раза в неделю.
- У большинства больных с системным вариантом ЮА метотрексат в дозах 10–15 мг/м 2 /неделю существенно не влияет на активность системных проявлений болезни. При ЮА с системным началом метотрексат используется в дозах 20–25 мг/м 2 /неделю, а при неэффективности в виде пульс-терапии в дозе 50 мг/м 2 1 раз в неделю внутривенно в течение 8 последовательных недель; при достижении эффекта с 9-й недели метотрексат вводят в дозе 20–25 мг/м 2 /неделю подкожно или внутримышечно. Для парентерального введения содержимое ампулы растворяют в 400 мл изотонического раствора хлорида натрия. Инфузию производят в течение 3–4 ч.
- При полиартрите метотрексат используется в дозах 15–25 мг/м 2 /неделю, при олигоартрите — 10–15 мг/м 2 /неделю.
- Эффект оценивается через 4–12 недели. В этих дозах метотрексат не оказывает выраженного иммуносупрессивного эффекта и приостанавливает деструкцию суставов в случае снижения лабораторных показателей активности. Для уменьшения побочных эффектов препарата следует принимать фолиевую кислоту 1–5 мг/сут в дни, свободные от приема метотрексата.
Нежелательные явления:
- головная боль, нарушение зрения, сонливость, афазия;
- парезы, судороги;
- интерстициальный пневмонит;
- гингивит, фарингит, язвенный стоматит;
- анорексия, тошнота, рвота, диарея, мелена;
- изъязвление слизистой оболочки ЖКТ, желудочно-кишечные кровотечения;
- поражение печени;
- острая почечная недостаточность, азотемия, цистит;
- анемия, лейкопения, тромбоцитопения;
- присоединение вторичной (бактериальной, вирусной, грибковой, протозойной) инфекции;
- дисменорея, олигоспермия;
- алопеция, экхимоз, угревидные высыпания, фурункулез.
Для купирования нежелательных явлений при внутривенном введении метотрексата целесообразно проводить премедикацию одним из следующих препаратов:
- Метоклопрамид внутрь, внутривенно или внутримышечно. Взрослым назначают по 10 мг 3–4 раза в сутки. Максимальная разовая доза составляет 20 мг, суточная — 60 мг. Для детей от 2 до 14 лет разовая доза составляет 0,1 мг/кг массы тела, высшая суточная доза 0,5 мг/кг. Частота введения 1–3 раза в cутки.
- Трописетрон внутрь или внутривенно в дозе для взрослых 5 мг, детям старше 2 лет — в суточной дозе 0,2 мг/кг, максимальная суточная доза — до 5 мг.
Циклоспорин вызывает не только симптоматическое улучшение, но и оказывает базисное противоревматическое действие. Терапия циклоспорином вызывает уменьшение показателей активности заболевания, выраженности боли и синовита, продолжительности утренней скованности, улучшение функциональной способности суставов. Циклоспорин тормозит прогрессирование деструктивного процесса в хрящевой и костной ткани суставов, стимулирует репаративные процессы. Циклоспорин улучшает функциональный статус, минимизирует инвалидизацию при системном ЮА. Снижает скорость нарастания структурных изменений в суставах вне зависимости от динамики лабораторных показателей активности. Купирует острый коксит, стимулирует репарацию хряща и кости при асептическом некрозе головок бедренных костей. Циклоспорин является препаратом выбора для лечения синдрома макрофагальной активации при системном варианте ЮА. Эффективен для лечения увеита.
Показания:
- юношеский (ювенильный) артрит с системным началом;
- ревматоидный увеит;
- гемофагоцитарный синдром при ЮА.
Схема лечения:
- Выбор начальной дозы, а также коррекцию режима дозирования в процессе лечения проводят с учетом клинических и лабораторных параметров.
- Суточная доза для приема внутрь составляет 3,5–5 мг/кг. Начальная доза составляет 3,5 мг/кг/сут. Она разделяется на два приема (по 1,5 мг/кг в день каждые 12 ч). Если количество капсул не делится на два, то большая доза принимается вечером. Она не должна превышать утреннюю дозу более чем на 25 мг.
- Первые 4 недели терапия циклоспорином проводится в дозе 3,5 мг/кг/сут, в случае отсутствия эффекта в течение первого месяца лечения доза препарата повышается на 25 мг. Период времени между повышениями дозы должен составлять не менее 2 недель.
- Повышение дозы проводится под контролем показателей периферической крови (число эритроцитов, тромбоцитов, лейкоцитов) и биохимических показателей (концентрация креатинина, мочевины, билирубина, калия, содержание трансаминаз в сыворотке крови).
- Не следует превышать суточную дозу выше 5 мг/кг/сут.
- У больных с некрозом головки бедренной кости или с угрозой его развития, а также при развитии гемофагоцитарного синдрома доза циклоспорина может быть повышена уже в течение первых 2–4 недели терапии. Показатели безопасности в этом случае должны контролироваться 1 раз в 7–10 дней.
- Эффект развивается через 1–3 месяца и достигает максимума в течение 6–12 месяцев.
Нежелательные явления:
- ощущение тяжести в эпигастральной области, потеря аппетита, тошнота (особенно в начале лечения), рвота, диарея;
- панкреатит;
- отек десен;
- нарушения функции печени;
- головная боль, парестезии, судороги;
- повышение АД;
- нарушения функции почек — так называемая нефротоксичность, приводящая к увеличению концентрации креатинина и мочевины в крови;
- повышение концентрации калия и мочевой кислоты в организме;
- чрезмерное оволосение;
- обратимые дисменорея и аменорея;
- незначительная анемия;
- редко — мышечные спазмы, мышечная слабость, миопатия, тромбоцитопения.
Цитотоксические агенты: циклофосфамид, хлорамбуцил, азатиоприн используются для лечения ЮА достаточно редко в связи с низкой эффективностью и высокой частотой тяжелых побочных эффектов (лейкопения, инфекции, бесплодие, неопластические процессы).
Лефлуномид эффективен при лечении РА у взрослых. Лефлуномид снижает воспалительную активность заболевания, оказывает выраженный обезболивающий эффект, уменьшает выраженность суставного синдрома, снижает СОЭ, циркулирующих иммунных комплексов, титров РФ, приостанавливает прогрессирование костно-хрящевой деструкции. Значительно улучшается функциональная способность и качество жизни пациентов. Лефлуномид эффективен как при ранних, так и при поздних стадиях РА. Он замедляет прогрессирование деструкции суставов. Препарат не зарегистрирован по показаниям ЮРА. Однако эффективность и безопасность препарата у детей изучалась в двойном слепом плацебо-контролируемом исследовании. Учитывая достоверную эффективность и низкую токсичность, лефлуномид может назначаться при неэффективности метотрексата под контролем опытных ревматологов.
Показания:
- юношеский (ювенильный) ревматоидный артрит (РФ+ и РФ–);
- юношеский (ювенильный) полиартрит (серонегативный);
- пауциартикулярный юношеский (ювенильный) артрит, торпидный к классическим иммунодепрессантам и биологическим агентам.
Схема лечения:
- Дозы. При массе тела выше 30 кг: 100 мг 1 раз в день первые 3 дня, далее — 0,6 мг/кг 1 раз в сутки. У детей с массой тела ниже 30 кг начальная доза — 50 мг/сут в течение 3 дней, далее — 0,6 мг/кг/сут.
- Возможно использование лефлуномида в сочетании с метотрексатом в дозе 5–7,5 мг/м 2 /неделю в случае недостаточной эффективности лефлуномида.
Нежелательные явления:
- повышение АД;
- понос, тошнота, рвота, анорексия;
- заболевания слизистой оболочки полости рта (афтозный стоматит, изъязвления губ);
- боли в брюшной полости;
- нарушение функции печени (повышение уровня трансаминаз, щелочной фосфатазы, билирубина);
- незначительная потеря массы тела;
- головная боль, головокружение, астения, парестезия;
- тендовагинит;
- усиление выпадения волос, экзема, сухость кожи;
- лейкопения;
- сыпь, зуд, аллергические реакции, крапивница;
- гипокалиемия;
- нарушение вкуса;
- беспокойство;
- разрыв связок;
- синдром Стивенса–Джонсона;
- токсический эпидермальный некролиз, многоформная эритема;
- анемия, тромбоцитопения, панцитопения, агранулоцитоз, эозинофилия.
Е. И. Алексеева, доктор медицинских наук, профессор
Контактная информация об авторах для переписки: [email protected]
Инструкция к лекарственному средству «Преднизолон (Prednisolone) капли глазные »
Навигация по странице:
Форма выпуска, состав и пачка
Капли глазные в форме суспензии белого цвета.
1 мл преднизолона ацетат 5 мг.
Клинико-фармакологическая группа
ГКС для местного применения в офтальмологии.
Фармакологическое действие
Преднизолон является глюкокортикостероидом, обладающим противовоспалительным и противоаллергическим действием. Препарат также обладает противозудным и противоэкссудативным действием.
Преднизолон может всасываться из конъюнктивальной полости в общий кровоток. Преднизолона ацетат для местного применения оказывает более сильное действие, чем гидрокортизон.
Метаболизируется в печени. T1/2 составляет примерно 3 ч. Продолжительность местного эффекта в пределах 12-36 ч. Свыше 20% выделяется с мочой в неизмененной форме.
Показания к применению продукта
хронический аллергический блефароконъюнктивит;
кератиты (при полностью интактном эпителии роговицы);
состояния в последствии тупых и острых травм глаза;
в последствииоперационный период (при длительной симптоматике раздражения глазного яблока).
В зависимости от указаний врача: примерно закапывают 1-2 капли 2-4 в конъюнктивальный мешок. С целью уменьшения воспалительных симптомов в последствии травм глазного яблока продукт закапывают 1 раз/ Длительность лечения определяется врачом.
Вторичная имплантация интраокулярной линзы у детей с афакией после ранней хирургии врожденных катаракт
Т. Б. Круглова Н. С. Егиян Л. Б. Кононов
Цель - определение дифференцированной хирургической тактики вторичной имплантации интраокулярной линзы (ИОЛ) у детей с афакией после экстракции врожденных катаракт в грудном возрасте. Материал и методы. Вторичная имплантация ИОЛ выполнена у 42 детей (56 глаз) в возрасте от 1,5 года до 6 лет после удаления врожденных катаракт в возрасте от 2 до 10 мес. У 19 детей катаракта была односторонней. У 14 детей с двусторонней афакией имплантация проведена на оба глаза, у 9 детей после одномоментной экстракции катаракты и имплантации ИОЛ на одном глазу проведена отсроченная имплантация ИОЛ на ранее оперированном другом глазу. На 39 глазах задняя капсула была сохранна, на 17 глазах имелись различные ее дефекты. Врожденные (8 глаз) и приобретенные (вторичные катаракты - 26 глаз) изменения задней капсулы хрусталика имелись на 34 глазах. Наряду с традиционными обследование включало методики, необходимые для расчета ИОЛ (авторефкератометрия, ультразвуковая биомикроскопия) и оценки состояния структур задней камеры глаза (ультразвуковая биомикроскопия - УБМ). Имплантацию моноблочных (Acrysof SN60 WF; SN60AT, "Alcon") и трехчастных моделей ИОЛ (Acrysof MA60AC, "Alcon") проводили через тоннельные роговичные разрезы. Сроки наблюдения - от 6 мес до 4 лет. Результаты. Хирургическая тактика, модель ИОЛ и способ ее фиксации определялись сохранностью капсульного мешка, состоянием задней капсулы хрусталика и наличием иридокапсулярных сращений. Внутрикапсулярная имплантация ИОЛ выполнена на 28,2% глаз с сохраненной задней капсулой и на 11,8% глаз с ее дефектами. На трех глазах с отсутствием задней капсульной поддержки выполнена интрасклеральная фиксация. У большинства (76,8%) детей проводилась реконструкция задней камеры из-за наличия иридокапсулярных сращений. Заключение. Тактика и объем хирургического вмешательства при вторичной имплантации ИОЛ после удаления врожденных катаракт носят индивидуальный характер и зависят от сохранности капсульного мешка.
Связь с авторами: Н.С. Егиян [email protected], ул. Садово-Черногрязская, 14/19, Москва, Российская Федерация, 105062
Ключевые слова: врожденная катаракта, афакия, вторичная имплантация интраокулярной линзы, ультразвуковая биомикроскопия
Вестник офтальмологии 2014; 4: 57-62
(доступ к полным текстам статей за последний год возможен при наличии подписки на бумажную версию)
Способ применения
Детям старше 12 лет и взрослым:
- при хронических воспалительных изменениях нужно закапывать Дексаметазон дважды в сутки на протяжении месяца;
- при остром воспалении применяют 1-2 капли лекарства, закапывают его 4-5 раз в сутки только первые два дня, а после этого 3-4 раза еще несколько дней;
- при травме или после операции препарат закапывают 2-4 раза в день в дозе по 1-2 капли, продолжительность в зависимости от интенсивности и выраженности воспаления составляет 2-4 недели.
Детям в возрасте 6-12 лет препарат назначают при аллергии и воспалении по 1 капле 2-3 раза в сутки на протяжении 7-10 дней. Если требуется более продолжительное применение, то необходимо предварительно выполнить флюоресцеиновую пробу, чтобы удостовериться в целостности роговичного покровного эпителия.
Перед закапыванием флакон следует встряхнуть, чтобы вещество равномерно распределилось в растворе.
Противопоказания
Противопоказано назначение дексаметазона при:
- кератите, который вызван вирусами Varicella zoster и Herpes simplex, а также при вирусном поражении конъюнктивы и роговицы;
- инфицировании глаза микобактериями;
- грибковых поражениях глазного яблока;
- острых гнойных патологиях глаза;
- нарушении структуры эпителия роговой оболочки;
- повышении внутриглазного давления;
- наличии индивидуальной чувствительности к каплям.
Назначение глазных капель Дексаметазон в период вынашивания и вскармливания допускается только в особых случаях, когда возможная польза превышает угрозу и вред, который может быть нанесен плоду или новорожденному.
Побочные действия
При использовании глазных капель Дексаметазон возможно развитие некоторых неблагоприятных местных реакций:
- непосредственно в момент закапывания возникает преходящее чувство жжения;
- в результате длительного применения может возникать внутриглазная гипертензия, поэтому следует периодически измерять давление;
- заднекапсульная катаракта может развиться при использовании препарата более трех месяцев;
- замедление регенеративных процессов.
Передозировка
Если произошла передозировка глазных капель Дексаметазон при местном применении, то возможно усиление негативного влияния и развитие побочных эффектов.
Взаимодействия
Дексаметазон может изменять интенсивность эффекта некоторых лекарственных веществ.
Допускается одновременно назначение глазных капель Дексаметазон и мидриатиков, а также системных препаратов, таких как салицилаты, производные кальция, витамины.
Особые указания
В связи со снижением местного иммунитета при длительном приеме Дексаметазона возможно развитие вторичной грибковой, вирусной или бактериальной инфекции глаза.
Так как при продолжительном применении лекарства возможно развитие внутриглазной гипертензии, в случае курса лечения более 14 дней следует измерять внутриглазное давление.
Перед закапыванием раствора в субконъюнктивальный мешок следует удалить контактные линзы. Установить их на прежнее место можно будет спустя четверть часа.
Если на фоне лечения произошло присоединение вторичной инфекции, то возможно дополнительное назначение антибактериальных капель.
При аллергии следует сразу же прекратить использование капель Дексаметазон.
В связи с тем, что после закапывания лекарства может усилиться слезотечение, не следует использовать капли непосредственно перед работой со сложными механизмами или перед поездкой за рулем автомобиля.
Флакон после вскрытия нужно израсходовать в течение месяца.
Аналоги
Офтан Дексаметазон, Дексаметазолонг, Дексаметазон Буфус, Дексаметазон-МЭЗ, Дексаметазон-Беталек, Дексаметазон-ЛЭНС, Максидекс.
Воспалительные заболевания глаз – одна из частых причин, вызывающих снижение зрения. Чтобы избежать осложнений, при появлении первых симптомов дискомфорта и раздражения глаз необходимо обратиться к врачу.
Обратившись в "Московскую Глазную Клинику", Вы сможете пройти обследование на самом современном диагностическом оборудовании, а по его результатам – получить индивидуальные рекомендации ведущих специалистов по лечению выявленных патологий.
Клиника работает семь дней в неделю без выходных, с 9 до 21 ч. Записаться на прием и задать специалистам все интересующие Вас вопросы можно по телефонам 8 (495) 505-70-10 и 8 (495) 505-70-15 или онлайн, воспользовавшись соответствующей формой на сайте.
Поделитесь ссылкой на материал в социальных сетях и блогах:
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века  Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость  Вечерний макияж пошагово фото для голубых глаз фото
Вечерний макияж пошагово фото для голубых глаз фото  Медведев дал Путину поручения по разработке мер борьбы с наркотиками
Медведев дал Путину поручения по разработке мер борьбы с наркотиками  Пахиметрия. Первая помощь при повреждении глаз. Первая помощь при травмах глаз.
Пахиметрия. Первая помощь при повреждении глаз. Первая помощь при травмах глаз.