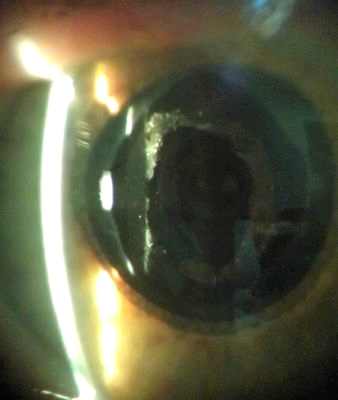
Заднекапсулярная катаракта
Осложненные катаракты
Осложненные катаракты развиваются после некоторых тяжелых и длительно протекающих воспалительных или дегенеративных процессов в глазу. К ним относятся катаракты при пигментной дистрофии сетчатки, высокой близорукости, отслойке сетчатки, глаукоме.
Так, катаракта при прогрессирующей миопии часто бывает ядерной, иногда черной. Отличается медленным прогрессированием и сопровождается значительным снижением остроты зрения.
Удаление осложненной катаракты при миопии технически сложно из-за возможности выпадения разжиженного стекловидного тела (что характерно для этой патологии).
При биохимическом исследовании осложненных катаракт характерно помутнение под задней капсулой хрусталика, в наружных слоях задней коры. Сначала помутнения появляются у полюса, затем распространяются по задней поверхности, принимая форму чаши.
Такую катаракту называют также задней чашеобразной. В дальнейшем помутнение может захватить весь хрусталик, но нередко осложненная чашеобразная катаракта так и не достигает зрелости.
Шкapлoвa C.И.
Катаракта
Что такое катаракта?
Катарактой называется любое помутнение хрусталика. Для большинства людей катаракта развивается просто как часть нормального процесса старения. Все люди старше шестидесяти пяти лет имеют, по крайней мере, начальную степень развития катаракты; хотя процесс старения обычно поражает оба глаза, помутнение хрусталика может прогрессировать с различной скоростью в правом и левом глазу. Если вам никогда не говорили, что у вас есть катаракта, это вовсе не означает, что вы не имеете некоторую степень помутнения хрусталиков в ваших глазах. Катаракта это своего рода седые волосы и морщины на коже – каждый в конечном итоге отмечает некоторые изменения структуры и цвета волос, красоты и гладкости кожи – при этом мало кто из окружающих укажет вам на эти изменения, даже просто из чувства вежливости. Кроме того, большинство офтальмологов считают, что на начальную катаракту вряд ли стоит обращать внимание и упоминать о ней в разговоре с пациентом.
Заметна ли катаракта для окружающих?
Хрусталик расположен внутри глаза за радужной оболочкой в специальном капсульном мешке, и его нелегко увидеть без специальных инструментов и без предварительного расширение зрачка. Таким образом, даже если ваши глаза выглядят ясно в зеркале, это не обязательно означает, что у вас нет катаракты.
Какие существуют виды возрастной катаракты?
Рис. 1 Ядерная катаракта
Типичным видом возрастной катаракты является ядерная или склеротическая катаракта. Хрусталик как волосы и ногти растет всю жизнь, при этом объем его практически не увеличивается, а, следовательно, возрастает его плотность. Со временем хрусталик постепенно теряет свой внешний вид и приобретает желтоватый оттенок. Прогрессирование ядерной катаракты может привести к тому, что хрусталик может окраситься в коричневый цвет. Люди с ядерной катарактой, как правило, имеют проблемы со зрением вдаль. Многие избегают управления автомобилем в ночное время, причиной этому служит возникновение кругов светорассеяния вокруг фар встречных машин. Также возникают значительные трудности с чтением при тусклом свете и поэтому пациенты вынуждены увеличивать мощность ламп накаливания дома. Первоначально более комфортно с книгой пациенты чувствуют себя при ярком солнечном свете, однако впоследствии пасмурные дни могут стать излюбленными для чтения. Это связано с выраженным слепящим эффектом света, который развивается на определенных стадиях возрастной ядерной катаракты (см. Рис. 1).
Другие варианты катаракты представлены корковыми и задними субкапсулярными помутнениями. Кортикальные изменения происходят во внешних слоях хрусталика в результате химического дисбаланса, который приводит к избыточному поступлению жидкости через капсулу и, как следствие, снижению прозрачности хрусталика.
Рис. 2 Корковая катаракта
Корковые помутнения имеют вид спиц, полосок и вызывают дифракцию (явления, наблюдаемые при прохождении волн света мимо края препятствия, связанные с отклонением волн от прямолинейного распространения при взаимодействии с препятствием). Если кортикальные помутнения находятся в пределах зрительной оси, пациенты могут часто жаловаться на монокулярное двоение (двойной контур вокруг предметов при зрении только одним глазом). Прогрессирование корковых и ядерных помутнений происходит обычно медленно и может незначительно различаться на парных глазах (см. Рис. 2).
Рис. 3 Заднекапсулярная катаракта
В отличие от предыдущих видов катаракт, задняя субкапсулярная катаракта может прогрессировать быстро и, как правило, выражена гораздо сильнее в одном из глаз. При этом помутнения локализуются непосредственно под задней капсулой хрусталика, вызывая формирование «мертвой зоны» в центре поля зрения пациента, значительно снижая зрение, особенно вблизи. Дискомфорт от ослепления светом у таких пациентов выражен сильнее, чем при ядерной и корковой катаракте. Наиболее часто заднекапсулярная катаракта развивается у больных диабетом, людей, принимающие пероральные стероиды, пациентов, перенесших проникающие офтальмологические хирургические вмешательства, получивших травмы глаза. Но вполне вероятно развитие этой патологии и у молодых здоровых людей, не входящих в вышеперечисленные группы риска (см. Рис. 3).
Существуют также и более редкие виды катаракт – «подсолнечниковая», холестериновая, фенотиазиновая, врожденная. Однако, ядерная склеротическая катаракта, изолировано или в комбинации с другими видами возрастных хрусталиковых помутнений, встречается наиболее часто.
Какие симптомы могут испытывать пациенты с катарактой?
Симптомы, связанные с катарактой включают в себя:
- Нарушение зрения вдаль
- Нечеткость зрения
- Частые изменения в силе выписываемых очков
- Ухудшение ночного зрения
- Появление гало вокруг источников света
- Необходимость использования более яркой подсветки для чтения
- Монокулярная диплопия
Стоит также отметить и симптомы не характерные для катаракты
Как упоминалось выше, катаракта обычно вызывает проблемы со зрением, с другой стороны, она обычно не вызывает дискомфорт в глазах или боль, появление любых выделений из глаз. Катаракта также не является основной причиной усталости глаз. Появление таких симптомов с возрастом, как правило, связано с развитием синдрома «сухого глаза» или необходимостью выписки новых очков (для работы, чтения, для дали) или контактных линз. Кроме того, быстрое ухудшение зрения, обычно, также не связано с развитием катаракты. Однако, как всегда, есть несколько исключения из этого правила, и тщательный осмотр офтальмолога необходим для того чтобы определить истинную причину ухудшения зрением. Кроме того, катаракта обычно «не виновата» во внезапной потере центрального или бокового зрения (две большие проблемы, требующие подчас оказания немедленной медицинской помощи).
Какие существуют факторы риска развития катаракты?
Самым главным, несомненно, является возраст. Как уже упоминалось, катаракта является следствием старения и те из нас, кто достиг преклонных лет (более 65), обязательно имеют некоторую степень помутнения хрусталика. Однако, у части таких пациентов никаких симптомов, связанных с катарактой и описанных выше, не разовьется и, следовательно, не будет необходимости ни в каких видах лечения.
Катаракта более распространена среди женщин, нежели среди мужчин, у чернокожих, нежели у белых и чаще встречается у людей, живущих в развивающихся странах тропического пояса. Заболевание сахарным диабетом, наследственность, прием некоторых лекарственных препаратов (в частности кортикостероидов), курение (ядерная катаракта, но не корковая) увеличивает риск развития катаракты. Роль питания в генезе катаракты в настоящее время до конца не ясна.
Существуют ли меры профилактики развития помутнений хрусталика?
Витамины.
Как было сказано выше, возраст является основной причиной катаракты у большинства людей, а время, как мы знаем, не может повернуться вспять. Однако, некоторые исследователи утверждают, что питание играет важную роль в развитии катаракты, и изменение режима питания, его коррекция введением витаминных добавок может замедлить этот процесс. Влияние питания, в частности, антиоксидантных добавок, на развитие катаракты исследуется Национальным институтом здоровья (США) и предварительные результаты таковы, что применение мультивитаминных пилюль у среднестатистического человека не может существенным образом повлиять на динамику прогрессирования катаракты или предотвратить ее формирование. Поэтому Вам необходимо соблюдать осторожность, не применять разнообразные «офтальмологические» пищевые добавки для профилактики катаракты без надлежащего медицинского наблюдения, «сухие» витамины никогда не сравняться со свежими овощами и фруктами (даже если производитель указывает, что они изготовлены исключительно из них), занятиями спортом и отказом от вредных привычек, как для здоровья глаз, так и всего организма в целом.
Темные очки.
В настоящее время установленным фактом является то, что солнечный свет (а точнее ультрафиолетовое излучение солнечного света) влияет на развитие катаракты. Поэтому использование темных очков в солнечные дни вполне обосновано, однако стоит помнить, что такие очки должны содержать фильтр, отсекающий все лучи, длина волны которых менее 400 нм. Продаются такие очки в салонах оптики и специализированных магазинах и имеют соответствующую маркировку. Покупать солнцезащитные очки с рук и на базаре крайне неудачная идея.
Лекарственные препараты.
Существует целый перечень инстилляционных (в виде глазных капель) препаратов, разработанных специально для консервативного «лечения» катаракты – Каталин, Тауфон, Офтан Катахром, Квинакс и др. Эффективность этих препаратов не была доказана в широких клинических исследованиях (более того для некоторых из них вообще не проводилось никаких исследований), поэтому идея их применения не получила широкое признание в мире, особенно в свете отличных результатов хирургического лечения. В виду вышеизложенного, тратить деньги на препараты, эффект которых до конца неизвестен даже их производителям, не лучший подход.
Итак, подводя промежуточные итоги, можно отметить следующее:
- Очень важно понимание существующей проблемы – катаракта не приговор и в большинстве случаев зрение можно восстановить с помощью хирургического лечения, которое в настоящее время находится на запредельно высоком уровне, обеспечивая высокие результаты с очень низким процентом осложнений.
- Уменьшить симптомы начальной катаракты (разумеется меры носят временный характер и призваны помочь сохранить активность пациента без снижения качества его жизни до момента выполнения хирургического лечения) можно следующим образом – качественная очковая коррекция (подбор очков должен осуществлять врач офтальмолог или оптометрист в специализированных медицинских учреждениях); улучшение освещения дома (галогеновые лампы 100-Вт или 150-Вт лампы накаливания), позиционирование лампы для чтения через плечо для максимального освещение печатной страницы; использование солнцезащитных очков в яркие солнечные дни для уменьшения бликов; ограничение вождения в ночное время - все это может быть очень полезным шагом.
- Однако, прогрессирование катаракты со временем приведет к тому что очковая коррекция не будет обеспечивать должного комфорта, качество зрения ухудшится настолько, что дальнейшее выполнение повседневной деятельности, такой как вождение, чтение будет затруднено. В этом случае офтальмолог должен будет рассмотреть (разумеется, при Вашем участии) возможность хирургического лечения.
Существует ли оптимальное время для операции по удалению катаракты?
Сроки выполнения операции зависят от степени Вашей активности и от того насколько страдает качество Вашей жизни. Так, очень пожилые люди с низкой двигательной активностью лучше адаптируются к условиям низкого зрения, чем более молодые пациенты, продолжающие осуществлять профессиональную деятельность, управляющие автомобилем, занимающиеся туризмом и т.д. Насколько же активны Вы? Искренний ответ на этот вопрос позволит Вам и врачу определиться с дальнейшей тактикой и выбрать оптимальное время для выполнения операции. Современные методы лечения катаракты не требуют достижения зрелой стадии ее развития, т.е. операция может быть выполнена и при начальной, и незрелой катаракте. Зачастую, острота зрения 0,3-0,4 (в условиях оптимальной очковой коррекции) трактуется как показание к операции по удалению катаракты (разумеется, при условии, что причина снижения зрения именно в ней). Однако, учитывая вышеизложенное, эта граница может быть, как несколько опущена, так и значительно поднята.
Стоит отметить, что в ряде случаев хирургическое лечение катаракты может быть выполнено и по другим причинам. Так, выраженные помутнения в хрусталике затрудняют осмотр глазного дна пациента, это осложняет проведение диагностики таких заболеваний как глаукома, возрастная дегенерация сетчатки, диабетическая ретинопатия, лазерного лечения сетчатки. Кроме того, при определенных условиях, катаракта может привести к развитию вторичной глаукомы или воспаления в глазу и будет удалена в экстренном порядке.
Следует определиться и с теми надеждами, которые Вы возлагаете на операцию. В большинстве случаев зрение значительно улучшается, но не стоит думать, что зрение станет лучше, чем оно было в молодости или Вам уже никогда не потребуются никакие очки, или что Вы обретете способности, которых не было раньше. Эта ситуация описана в старом анекдоте: «Доктор, скажите, а я смогу играть на флейте после операции?». Доктор отвечает: «да». Пациент с восторгом: «Отлично! До операции я не знал даже как подойти к ней!».
Врач-офтальмолог также должен быть уверенным в том, что у конкретного пациента исключены все другие причины снижения зрения, иначе выполнение операции будет бессмысленным и крайне эмоционально тяжелым испытанием. Для этого врач опросит Вас о травмах глаза в прошлом, перенесенных заболеваниях, измерит Вам внутриглазное давление, поле зрения, исследует глазное дно, применит электрофизиологические методы исследования (в редких случаях). Кроме этого, тщательно обследует и второй глаз. Если сетчатка или зрительный нерв не здоровы, то редко удаление катаракты улучшит остроту зрения. Представьте себе, что пытаетесь сфокусировать лучи света в фотоаппарате на плохой или отснятой пленке. Какой бы замечательной ни была оптика у такой камеры, снимки будут неудовлетворительного качества.
Какая операция в настоящее время используется для оперативного лечения катаракты?
В большинстве регионов нашей страны доступна факоэмульсификация катаракты, которая является передовой технологией для удаления помутневшего хрусталика. Врач при этом использует ультразвуковые волны, чтобы разрушить катаракту. Затем проводится аспирация фрагментов хрусталика, освобождая место для имплантата (интраокулярной линзы). Еще раз необходимо напомнить, что в настоящее время показания к операции определяются диалогом пациента с врачом, тем насколько данная патология ограничивает повседневную активность пациента и снижает его качество жизни. Объективная выраженность самой катаракты, ее зрелость не играет решающей роли. В случае, когда операция показана на обоих глазах, период между вмешательствами должен быть не менее шести недель. Это необходимо по ряду причин. Во-первых, наличие неоперированного глаз позволит вам не менять повседневную визуальную нагрузку, в то время как оперированный - будет адаптироваться к ней. Во-вторых, течение операции и послеоперационного периода на первом глазу подскажет оптимальную тактику и поможет обойти острые углы вашему офтальмологу при проведении операции на втором.
Несомненно, современная катарактальная хирургия имеет множество преимуществ, но, как и любая другая операция имеет определенный восстановительный период и послеоперационные осложнения, такие как внутриглазная инфекция. Стоит отметить, что встречаются эти осложнения редко и своевременно начатое лечение позволяет купировать их без существенных отрицательных последствий для зрения. Поэтому выполнение всех назначений врача в послеоперационном периоде (закапывание лекарственных капель, соблюдение режима труда и отдыха) является важной частью лечения в целом.
В настоящее время операция по удалению катаракты проводится под специальным микроскопом, хирурги используют уникальное и сложное оборудование, позволяющее удалять мутный хрусталик через разрезы 2-3 мм, не требующие наложения швов. В этом случае операционная рана заживает гораздо быстрее, кроме того микроразрез сводит к минимуму послеоперационный астигматизм – деформация роговицы вследствие наложения швов и последующего формирования рубца. Обязательным является и одновременная имплантация искусственного хрусталика – интраокулярной линзы. Учитывая, что имплантат необходимо будет ввести в глаз через разрез много меньший чем он сам, искусственные хрусталики изготавливаются из мягких материалов и принимают первоначальную форму (расправляются) уже непосредственно внутри глаза. Если, в силу каких-либо причин, искусственный хрусталик не может быть имплантирован одномоментно или вообще, ваш лечащий врач обязательно об этом скажет и предложит возможные варианты коррекции зрения в этом случае (очки, контактные линзы). Стоит особо отметить, что в подавляющем большинстве операция проводится под местной анестезией (без наркоза, который сам по себе несет определенный риск для здоровья) – хирург вводит анестетик непосредственно в ткани вокруг глазного яблока (по аналогии с инъекциями, которые стоматолог использует при лечении зубов). В ряде случаев в отдаленном периоде наблюдения (3-6 месяцев, хотя эти сроки весьма приблизительны), капсула хрусталика, в которую помещают интраокулярную линзу, мутнеет – развивается вторичная катаракта и зрение снижается. Существуют специальные лазерные устройства, позволяющие устранить эти помутнения амбулаторно (без госпитализации) в течение одной минуты, тем самым восстанавливая зрение пациента.
Сохранится ли необходимость в использование очковой коррекции после операции?
Большинство пациентов, перенесших операцию по поводу катаракты, в конечном итоге нуждаются в определенных очках, чтобы оптимизировать работу на различных рабочих расстояниях (чтение, работа с мольбертом, просмотр телевизионных программ, активный отдых). Нет двух одинаковых пациентов и поэтому вам необходимо детально обсудить с врачом ваши потребности в повседневной жизни, чтобы он помог правильно подобрать очки. Кроме того, в послеоперационном периоде сила очковых линз может меняться, о чем врач также вас предупредит. Часто "окончательный" вариант рецепта возможно получить через полтора – три месяца после операции. Однако, в ряде случаев, в течение года вам может потребоваться дополнительная корректировка рецепта. От задач, которые вы ставите перед собой, а также от финансовых возможностей зависит и выбор формата очков - бифокальные очки, трифокальные, мультифокальные (прогрессивные линзы). Кому то вполне могут подойти (то есть удовлетворят визуальные потребности) готовые очки, продающиеся в оптике и использующиеся или для работы вблизи или для дали, а кто-то будет вынужден изготавливать очки сложного дизайна (разумеется, сложность дизайна оптического) на заказ. Использование фотохромных и антибликовых покрытия также может быть весьма удобным для рада пациентов.
Вот некоторые соображения на тему катаракты с точки зрения врача-офтальмолога, пытающегося объяснить пациенту существующую проблему, справиться со страхом перед ней и выбрать оптимальную тактику в каждом конкретном случае. Всех благ!
Заключение по результатам диагностики в Мюнхене
- OU — пролиферативная диабетическая ретинопатия. СD — окклюзия зрачка, состояние после субтотальной витрэктомии, тампонада полости стеклянного тела силиконом.
- OS — заднекапсулярная катаракта, активная фиброваскулярная пролиферация, состояние после лазеркоагуляции сетчатки.
Проведено оперативное лечение в Мюнхене — операция OS- удаление силикона из полости стеклянного тела, пневморетинопексия. В послеоперационном периоде прогрессирует помутнение роговицы.
Рекомендовано хирургическое лечение OS- кератопластика.
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Как лечить катаракту глаза биоптроном
Как лечить катаракту глаза биоптроном  Как наносить подводку для глаз
Как наносить подводку для глаз  Где оперировать катаракту
Где оперировать катаракту  Катаракта операция стоимость одесса ольгиевская колисниченко с в
Катаракта операция стоимость одесса ольгиевская колисниченко с в  Макияж для брюнетки с голубыми глазами фото
Макияж для брюнетки с голубыми глазами фото  Защитные очки. Как защитить свои глаза?
Защитные очки. Как защитить свои глаза?