
Изменение толщины хориоидеи после панретинальной фотокоагуляции у пациентов с диабетической ретинопатией
Офтальмологи из Медицинского университета города Уси (Китай) провели проспективное сравнительное исследование с целью изучить изменения в толщине сосудистой оболочки глаз пациентов с диабетической ретинопатией в течение 12 недель после панретинальной фотокоагуляции (ПРФ).
В это исследование были включены 46 глаз, перенесших 4 сеанса ПРФ. В начале исследования, а также через 1, 4, 8 и 12 недель после завершения лечения, толщина субфовеальной сосудистой оболочки измерялась с помощью оптической когерентной томографии с улучшенным глубоким изображением (enhanced depth imaging). Также измеряли толщину центральной зоны макулы и остроту зрения с коррекцией.
Результаты: исходная средняя субфовеальная толщина хориоидеи составляла 309 ± 77 мкм, изменяясь до 323 ± 78 мкм, 315 ± 75 мкм, 299 ± 68 мкм и 289 ± 71 мкм спустя 1, 4, 8 и 12 недель, соответственно. Это составляет статистически значимое увеличение через одну неделю и значительное снижение через 12 недель. Средняя исходная толщина центральной зоны макулы 294 ± 92 мкм значительно возросла через неделю после ПРФ и составила 344 ± 123 мкм, оставаясь выше через 4 недели (340 ± 117 мкм) и 8 недель (318 ± 100 мкм), но снизилась до исходной через 12 недель (311 ± 96 мкм). Средняя ОЗ с коррекцией перед лечением и во время последнего обследования составила 0,63 ± 0.28 по шкале logMAR и 0,53 ± 0.42, соответственно.
Не выявлено никакого существенного различия в остроте зрения между глазами с диабетическим макулярным отеком с вовлечением центральной зоны и без такового на всех этапах исследования. По сравнению с исходной, средняя ОЗ снизилась через одну неделю и 4 недели, но восстановилась спустя 12 недель.
По выводам исследователей, уменьшение хориоидальной толщины через 12 недель после ПРФ дает основания предполагать, что панретинальная фотокоагуляция может снизить проницаемость сосудистой оболочки или вызвать атрофию хориоидальных сосудов в течение 12-недельного периода.
ИСПОЛЬЗОВАНИЕ ЦИТАМИНОВ В ПРОФИЛАКТИКЕ ОСЛОЖНЕНИЙ ПАНРЕТИНАЛЬНОЙ ЛАЗЕРКОАГУЛЯЦИИ СЕТЧАТКИ У ПАЦИЕНТОВ С ПРОЛИФЕРАТИВНОЙ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИЕЙ.
Т.Н. Семёнова, Т.М. Зарецкова, Н.Н. Губарева, И.О.Колбенев.
Саратовский государственный медицинский университет.
Наиболее тяжёлой стадией диабетической ретинопатии является пролифиративная фаза процесса (ПДР). ПДР в большинстве случаев приводит к снижению остроты зрения среди взрослого работоспособного населения.
Наиболее эффективным методом лечения ПДР в настоящее время считается панретинальная лазеркоагуляция сетчатки (ПРЛК). Однако, с увеличением тяжести патологического процесса, риск проведения ПРЛК превышает ожидаемый эффект.
Последствиями ПРЛК являются ухудшение цветового зрения, снижение темновой адаптации. Кроме того, хирургическое воздействие, может вызвать различные осложнения (кровоизлияние в стекловидное тело, сетчатку, увеличение макулярного отека, экссудативную отслойку хориоидеи).
Но, ПРЛК направлена на устранение ПДР только на местном уровне, а не воздействует на улучшение обменных процессов больных сахарным диабетом.
Целью настоящей работы явилась оценка эффективности применения цитаминов в профилактике осложнений ПРЛК сетчатки у больных с ПДР.
Под наблюдением находилось 46 пациентов с ПДР. Пациенты распределены на две группы соответственно применявшимся методикам лечения.
В 1-ю группу вошли 22 человека (24 глаза) которым произведена традиционная ПРЛК сетчатки без фонового медикаментозного лечения.
Вторую группу составили 20 человек (22 глаза) получивших комплексное лечение, включающее р/б введение ретиналамина 0,5 мл №10, в/м введение кортексина 1,0, №10 и одновременную ПРЛК.
У 6 пациентов (7 глаз) из первой группы и у 10 пациентов (11 глаз) из второй группы до и после ПРЛК проведено электрофизиологическое исследование включающее ЭРГ и ЗВП.
В первой группе больных отмечено возникновение следующих осложнений: увеличение макулярного отека 5 – человек, нарушение перфузии диска зрительного нерва 1 – глаз, крвоизлияние из неососудов 3 – глаза, ириты 3 – глаза, экссудативная отслойка хориоидеи 1 – глаз.
По данным ЭРГ в 7 глазах (включая 3 глаза из 11 прооперированных без осложнений) отмечено угнетение ЭРГ и снижение показателей ЗВП после проведения ПРЛК (через 1 неделю и 1 месяц).
Во второй группе из перечисленных осложнений в 1 глазу наблюдалось кровоизлияние из неососудов над диском зрительного нерва. Такие частые осложнения, как увеличение макулярного отека - ириты отсутствовали. На 11 глазах проведено электрофизиологическое исследование и получено улучшение показателей ЭРГ и ЗВП.
Отмечены также более высокие функциональные результаты при комплексном методе лечения с использованием цитаминов. Так у пациетов 1 – й группы улучшение зрительных функций отмечено у 2 больных, стабилизация у 9, ухудшение у 13. Через 1 месяц после купирования осложнений ПРЛК стабилизация функций отмечена на 20 глазах и ухудшение сохранилось у 2 пациентов ( 2 глаза ).
У пациентов 2 – й группы улучшение отмечено на 5 глазах стабилизация на 16 глазах и ухудшение на 1 глазу. Через месяц указанные функциональные результаты у пациентов 2–й группы сохранялись.
Заключение.
Таким образом в результате проведенной ПРЛК с применением цитаминов (ретиналамин, кортексин ) у больных с ПДРК кроме повышения зрительных функций (повышение остроты зрения, расширения границ поля зрения) отмечалось улучшение показателей ЭФИ и офтальмоскопической картины глазного дна.
Осложнения, возникающие при проведении ПРЛК на фоне применения цитаминов, встречались реже, чем в контрольной группе.
Таким образом функциональные результаты и данные электрофизиологических исследований показывают эффективность комплексного метода лечения с использованием цитаминов в профилактике осложнений панретинальной лазеркоагуляции сетчатки у пациентов с пролиферативной диабетической ретинопатией.
Сайт управляется системой uCoz
Диабетическое поражение глаз чаще всего проявляется диабетической ретинопатией (поражением сетчатки глаза) - специфичным сосудистым осложнением сахарного диабета, развивающимся, как правило, последовательно - от изменений связанных с повышенной проницаемостью и окклюзией ретинальных сосудов (сосудов сетчатки) до появления новообразованных сосудов и соединительной ткани. Диабетическая ретинопатия является основной причиной слепоты среди лиц трудоспособного возраста.
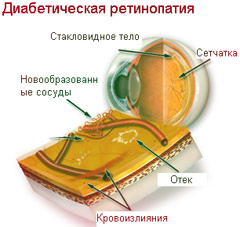
Слепота у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции. Через 20 лет от начала заболевания ретинопатией подавляющее число больных сахарным диабетом 1 типа (более 85%) будут страдать ретинопатией, более 60 % в пролиферативной стадии. Больные диабетом I типа более склонны к развитию пролиферативной диабетической ретинопатии (у 50% через 10-15 лет), у больных диабетом II типа чаще развивается патология центральной зоны - макулопатия. После появления пролиферации и кровоизлияний риск потери зрения в последующие 5 лет составляет более 50%.
После проведения панретинальной лазерной коагуляции сетчатки вероятность развития пролиферативной диабетической ретинопатии снижается как минимум до.
Симптомы диабетической ретинопатии
На ранней стадии человек может не замечать снижения зрения. На поздней синдром проявляется более явно: из-за внутриглазных кровоизлияний на глазах может появиться пелена или темные пятна, которые через некоторое время исчезают сами собой. Также человек может испытывать затруднения при работе на близком расстоянии или при чтении.
Общие сведения о диабетической ретинопатии
Диабетическая ретинопатия - поражение сетчатки, развивается у больных, как 1, так и 2 типом сахарного диабета. Вследствие повышенной проницаемости сосудов, отмечается пропотевание крови в ткань сетчатки, возникновение кровоизлияний, приводящих к снижению остроты зрения.
По классификации выделяют три вида патологии сетчатки - Фоновая непролиферативная ретинопатия, Препролиферативная ретинопатия и Пролиферативнапя ретинопатия
Отдельно выделяют:
Фоновая (непролиферативная) ретинопатия:
Является первой стадией диабетической ретинопатии. Не сопровождается потерей зрения.
Проявляется начальными субклиническими нарушениями в сосудах сетчатки, такими как:
Препролиферативная ретинопатия:
Обусловлена обострением ишемии сетчатки. Проявляется в формировании множества ватообразных очагов. Большое количество мелких кровоизлияний. Венозные аномалии (четкообразные сосуды).
Микрососудистые нарушения сетчатки, в виде аномального расширения сосудов в процессе реваскуляризации в ответ на ишемию.
Пролиферативная ретинопатия:
Отмечается неоваскуляризация и фиброзная пролиферация.
Характеризуется аномальным новообразованием сосудов, формирующихся под воздействием фактора роста.
Новообразованные сосуды наслаиваются на нормальные сосуды, растут по направлению к стекловидному телу, сокращение которого, в свою очередь, часто приводит к тяжелым внутриглазным кровоизлияниям - гемофтальму.
Патология центральной зоны сетчатки - макулопатия:
Диабетический макулярный отек (ДМО).
Отек желтого пятна - центральной зоны сетчатки - выделяют:
Представляет угрозу и приводит к нарушению центрального зрения. Развивается в результате «пропотевания» микрососудов. Проявляется утолщением центральной и парацентральной зон сетчатки с образованием жидких и твердых экссудатов в зоне желтого пятна.
Ишемическая макулопатия - развивается вследствие формирования зон, в которых отсутствует перфузия капилляров (диагностируется при флюоресцентной ангиографии).
Причины и факторы риска диабетической ретинопатии
Диабетическая ретинопатия (поражение сетчатки при диабете) - одно из проявлений генерализованной микроангиопатии (поражение сосудов на микроуровне при сахарном диабете). Следовательно, основным способом профилактики ее возникновения и прогрессирования является максимально стабильная компенсация сахарного диабета.
Факторы риска:
Лечение диабетической ретинопатиии
В наше время лечение данного заболевания может проводиться разнообразными методами и может включать:
Симптомы диабетической ретинопатии
К симптомам поражения сетчатки при сахарном диабете относятся периодически возникающие моменты затуманивания зрения, возникновение кровоизлияний в сетчатку и в стекловидное тело. Чаще всего симптомы выявляются врачом при офтальмоскопии. Чем раньше будут выявлены симптомы, характерные для диабетической ретинопатии, чем более успешнее и своевременнее будет начатое лазерное лечение сетчатки, направленное на стабилизпацию очагового поражения.
На фото представлено тяжелое кровоизлияние в сетчатку глаза при некомпенсированном сахарном диабете.
Диагностика диабетической ретинопатии
Методы диагностики:
Флюоресцентная ангиография сосудов сетчатки позволяет оценивать микроциркуляцию глаза in vivo. выявляет ишемические зоны, неоваскуляризацию, активные точки фильтрации, субретинальные неоваскулярные мембраны, кистовидные отеки, разрывы сетчатки и определяет показания к лазерной коагуляции сетчатки.
Цветное фотографирование сетчатки и фотографирование в бескрасном цвете позволяет выявлять и регистрировать диабетические изменения на ранних стадиях, оценивать и контролировать эффективность лечения.
Что такое МР-ангиография вы можете узнать здесь .
Профилактика диабетической ретинопатии
Профилактикой поражения сетчатки при диабете является максимально адекватная коррекция сахарного диабета, предупреждение колебаний уровеня сахара крови. Только при этих условиях есть вероятность медленного прогрессирования диабетической ретинопатии и осложнений, связанных с поражением глаза при сахарном диабете.
Стиль жизни при диабетической ретинопатии
Источники:
, ,
Следующие статьи
- Измерение внутриглазного давления
- Имплантат с дексаметазоном помогает при диабетическом макулярном отеке
- Имплантаты улучшают зрение при возрастной макулярной дегенерации
Комментариев пока нет!
Поделитесь своим мнением

 Как правильно красить глаза тушью и подводкой
Как правильно красить глаза тушью и подводкой  Голикова назвала критику со стороны Рошаля
Голикова назвала критику со стороны Рошаля  Визин глазные капли при беременности
Визин глазные капли при беременности