Операция катаракты при диабете
Поражение глаз при сахарном диабете
Диабетическая ретинопатия.
Сахарный диабет может повреждать как элементы глазного дна (задняя стенка глазного яблока, сетчатка), так и хрусталик («линза», находящаяся в передней части глаза и собирающая световые лучи).
Поражение глазного дна (сетчатки) при диабете называется диабетической ретинопатией (ДР). ДР - микрососудистое осложнение сахарного диабета. Особенностью ДР является то, что выраженные сосудистые изменения глазного дна могут долго не приводить к снижению зрения, а затем зрение резко и часто необратимо снижается. Ретинопатия может протекать бессимптомно, и пациент сам по качеству зрения не может адекватно оценивать состояние глазного дна. Это обуславливает важность регулярных осмотров офтальмологом больных сахарным диабетом.
Факторы развития диабетической ретинопатии.
Продолжительность диабета является самым значительным фактором риска. Диабетическая ретинопатия редко развивается в первые 5 лет заболевания или до периода полового созревания, но у 5 % пациентов с сахарным диабетом 2 типа диабетическая ретинопатия выявляется одновременно с выявлением диабета.
Высокий уровень сахара является не менее значительным фактором риска, чем продолжительность заболевания. Известно, что хорошее управление уровнем сахара крови может предотвратить или замедлить развитие диабетической ретинопатии.
Диабетическое поражение почек (нефропатия) вызывает ухудшение течения диабетической ретнопатии.
Другие факторы риска включают в себя избыточный вес, гиперлипидемию и анемию.
Диагностика ретинопатии.
Осмотр глазного дна для выявления ретинопатии должен проводиться при расширенном зрачке грамотным специалистом с помощью офтальмоскопа. Расширение зрачка достигается предварительным (приблизительно за 30 минут до осмотра врача) закапыванием в глаза специальных капель. Расширение зрачка сопровождается снижением зрения вблизи. Действие капель продолжается около 2-3-х часов.
Рекомендуется на это время воздержаться от вождения автомобиля, большой зрительной нагрузки: чтение, работа на компьютере; в солнечный день лучше воспользоваться солнцезащитными очками.
Кроме того, для документации изменений на сетчатке и возможности оценить динамику состояния глазного дна иногда делают серийные фотографии глазного дна с помощью фундус-камеры.
В некоторых случаях проводится флюоресцентная ангиография сосудов глазного дна для обнаружения изменений, невидимых при обычном обследовании.
Все пациенты с сахарным диабетом должны профилактически осматриваться офтальмологом 1 раз в год. При наличии изменений на глазном дне – каждые полгода и чаще.
Стадии диабетической ретинопатии.
В настоящее время выделяют 3 стадии диабетической ретинопатии. Лечение ДР зависит от стадии процесса:
Начальная форма диабетической ретинопатии (ДР) называется непролиферативной. Эти минимальные изменения на сетчатке раньше или позже развиваются почти у каждого пациента с СД и не отражаются на зрении. Эта стадия может довольно длительно протекать стабильно, без ухудшения, а на фоне компенсации СД и снижения артериального давления – даже регрессировать. Лечение включает в себя нормализацию уровня сахара и артериального давления.
Следующей стадией ДР является препролиферативная. На этой стадии зрение также еще не изменяется. Но эта стадия при отсутствии лечения может быстро прогрессировать в следующую стадию ретинопатии. Лечение включает в себя, кроме нормализации уровня сахара и артериального давления, проведение лазерной коагуляции сетчатки.
Наиболее тяжелой формой ретинопатии является пролиферативная. Даже на этой стадии зрение может некоторое время быть хорошим. Иногда пациент отмечает появление плавающих темных пятен пред глазом. Однако на глазном дне отмечаются выраженные пролиферативные изменения - рост новообразованных сосудов и соединительной ткани, что может при вести к необратимому снижению зрения, слепоте и даже гибели глаза. На этой стадии обязательно проводится срочная лазерная коагуляция сетчатки. Однако лечение на этой стадии не всегда дает стойкий положительный эффект.
При прогрессировании процесса на глазном дне возможно развитие кровоизлияния в полость глаза – гемофтальма, приводящего к резкому снижению зрения. Возможно развитие неоваскулярной глаукомы, сопровождающейся полной необратимой потерей зрения и сильными болями в глазу. Кроме того, может произойти отслойка сетчатки.
Все эти последствия пролиферативной стадии ретинопатии требуют проведения сложных оперативных вмешательств на глазах, но даже они не всегда позволяют вернуть зрение.
Поэтому диабетическое поражение глаз лучше предотвратить, чем восстановить утраченное зрение.
Профилактика ретинопатии.
В результате многолетних исследований установлено, что люди с диабетом, поддерживающие уровень сахара близким к норме, имеют меньше осложнений со стороны глаз, чем те, кто плохо управляет уровнем сахара. Правильное питание и физические упражнения играют большую позитивную роль в общем состоянии здоровья больных диабетом.
Люди, страдающие диабетом, могут значительно снизить риск глазных осложнений, регулярно наблюдаясь у офтальмолога. Большинство осложнений лечится гораздо более успешно, если выявляются на ранних стадиях.
Диабетическая катаракта.
Еще одним осложнением СД на глазах является помутнение хрусталика – диабетическая катаракта. Помутнение хрусталика может происходить при любой длительности СД. Особенно часто катаракта развивается у пациентов с высоким уровнем сахара. Помутнение хрусталика вызывает снижение зрения.
Профилактика диабетической катаракты.
Лечение диабетической катаракты.
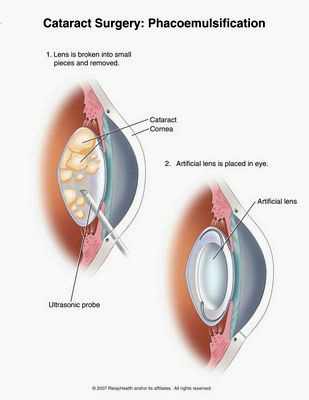
Лечение катаракты – хирургическое: удаление помутневшего хрусталика и имплантация искусственной линзы. В настоящее время операцией выбора для пациентов с СД является методика бесшовного удаления катаракты с помощью ультразвука – факоэмульсификация. Это операция проводится без разрезов, с помощью 2-х маленьких проколов глаза. Мутный хрусталик дробится ультразвуковыми волнами и отсасывается через другой прокол. Через этот же прокол вводится мягкая линза (искусственный хрусталик). Малая травматичность этой операции приводит к быстрому заживлению и дает возможность проводить ее без госпитализации пациента. Кроме того, эта операция проводится на незрелой катаракте, т.е. не надо дожидаться полного помутнения хрусталика, когда становится уже совсем ничего не видно, а можно удалить хрусталик тогда, когда качество вашего зрения перестанет вас устраивать. Удаление катаракты позволит не только улучшить качество зрения, но и даст возможность окулисту хорошо осмотреть Ваше глазное дно для раннего обнаружения сосдистых изменений сетчатки – ретинопатии.
Заболевания и их лечение
Катаракта
Катаракта
Катаракта – заболевание хрусталика, который выполняет функцию светопроведения и светопреломления. Хрусталик имеет форму прозрачной двояковыпуклой линзы, получает питание из окружающей его со всех сторон внутриглазной жидкости.
Любое помутнение хрусталика называется катарактой. Эта патология чаще возникает у пожилых людей.
В переводе с греческого катаракта - "водопад", так как, по представлению древних, человек видит словно сквозь падающую струю воды, которая мешает свету проникнуть внутрь глаза.
Почти у половины населения земного шара, перешагнувшего 50-летний рубеж, развивается катаракта.
Все катаракты делятся на возрастные и осложненные. Возрастные катаракты возникают в результате старения организма, нарушения обменных процессов в глазу. Возрастную катаракту еще называют старческой. Осложненная катаракта возникает при воздействии неблагоприятных факторов внутренней и внешней среды. Из внешних факторов следует отметить травмы, воздействие рентгеновских лучей, ультразвука и тока СВЧ, токсическое воздействие отравляющих веществ. Общие заболевания (сахарный диабет, болезни почек, наследственные и др.) часто осложняются катарактой.
Основными показаниями для экстракции катаракты являются снижение зрения, приводящее к ограничению трудоспособности и дискомфорту в обычной жизни.
Как правило, заболевание развивается медленно - на протяжении месяцев, а то и лет. Появляются потребность в более ярком освещении при чтении или шитье, затруднение при рассмотрении ближних и дальних объектов. Человек часто протирает очки, но это не помогает. Возникает ощущение пленки на глазах, которую хочется стереть. Ухудшается цветовое зрение. Начинают сливаться буквы, а затем и строчки текста. Возникает расплывчатость изображения, которое не поддаётся очковой коррекции. Развитие катаракты не вызывает болевых ощущений и покраснения глаз. В норме черный зрачок может приобрести белый цвет.
Всем лицам старше 40 лет необходимо обследование у врача-офтальмолога. Только специалист может поставить диагноз катаракта.
Лечение катаракты в начальной стадии направлено на уменьшение прогрессирования катаракты и заключается в закапывании препаратов, улучшающих обменные процессы.
Чудо-лекарств, способных восстановить прозрачность хрусталика, не существует, а замедлить развитие «помутнения» возможно.
Хирургическое удаление мутного хрусталика называется экстракцией катаракты.
Консервативное лечение катаракты целесообразно только в начальных ее стадиях с учетом причин, вызвавших помутнение хрусталика (старческая катаракта, сахарный диабет и др.).
Виды операции при катаракте
В УФНИИ ГБ накоплен колоссальный опыт хирургических вмешательств, ежегодно проводится около10 000 операций по поводу катаракты.Операцию проводят под местной анестезией, так что болей и дискомфорта больной не испытывает. Хирург работает под специальным операционным микроскопом, который одновременно освещает и увеличивает операционное поле. Возраст пациента роли не играет, ее переносят даже лица старше 80-90 лет. Но, учитывая сбой в работе органов и систем в процессе старения, желательнее проводить операции раньше. Нет необходимости ждать пока катаракта созреет.
Если катаракта в обоих глазах, то сначала оперируется один глаз, а спустя 3-4 месяца - второй.
На сегодняшний день разработаны методы экстракции катаракты через микроразрезы в роговице и склере, шириной от 1,8 до 2,5 мм (т.е. микроинвазивные методы). При этом для разрушения хрусталика применяются различные способы его дробления.
Наиболее щадящей операцией по устранению катаракты и восстановлению зрения считается метод факоэмульсификации в сочетании с имплантацией искусственного хрусталика. Возможности современной факоэмульсификации позволяют удалять катаракту любой степени плотности и зрелости, но лучше не ждать созревания процесса. Для выполнения ультразвуковой факоэмульсификации катаракты созданы специальные приборы. Клиника Уфимского НИИ глазных болезней оснащена самым современным оборудованием, обеспечивающих выполнение высокотехнологичных операций. Многолетний опыт офтальмохирургов и научных сотрудников, их усовершенствование в ведущих НИИ страны и стажировки за рубежом позволяют восстанавливать полноценное зрение.
Как проходит современная операция удаления катаракты
Современный метод удаления катаракты носит название "факоэмульсификация". Операционный микроразрез – до 2,5 мм. Наложение швов не требуется. С помощью ультразвукового зонда производится дробление мутного хрусталика на мелкие частички и их аспирация. Через тот же разрез с помощью специального шприца-инжектора вводится искусственный хрусталик, свернутый в трубочку. Обезболивание достигается путем закапывания глазных анестетиков. Вся операция длится 15-25 минут.
Факоэмульсификация проводится на факоэмульсификаторах зарубежных фирм Millenium, Infiniti, Legacy, Stellaris.
Преимущества "факоэмульсификации":
· микроразрез до 2,5 мм
· безболезненна и безопасна
· минимальный риск осложнений
· длительность операции – 15-25 минут
· быстрая реабилитация
· восстановление трудоспособности через 10-30 дней
Способы восстановления зрения после удаления катаракты
Для восстановления зрения после удаления катаракты чаще используются искусственные хрусталики (интраокулярные линзы, сокращенно - ИОЛ), которые имплантируются внутрь глаза вместо удаленного мутного хрусталика. Имплантация интраокулярной линзы является наиболее эффективным способом коррекции зрения после удаления мутного хрусталика. Она позволяет получить высокую остроту зрения. По своим оптическим свойствам интраокулярная линза сходна с естественным хрусталиком. В настоящее время 98% всех операций удаления катаракты сопровождается имплантацией искусственного хрусталика.
Искусственный хрусталик изготовлен из специального материала, который по своим свойствам максимально приближается к естественному хрусталику, абсолютно прозрачный, хорошо переносится тканями глаза, не вызывает воспаления тканей глаза. Преломляющая сила ИОЛ рассчитывается индивидуально для каждого больного и зависит от анатомических и оптических особенностей глаза.
Какой хрусталик выбрать?
При планировании операции врач учитывает требования профессии и условия повседневной жизни пациента. Если, например, человек водит машину, увлекается охотой или сбором грибов, ему подбирают такую линзу (искусственный хрусталик), чтобы он мог обходиться без очков, когда смотрит вдаль. И наоборот, если пациенту приходится много читать и писать, ему могут подобрать искусственный хрусталик, который позволит делать это без очков. На сегодняшний день существуют мультифокальные линзы, которые обеспечивают фокусировку как ближних так и удаленных предметов и торические линзыдля коррекции имеющегося астигматизма.
Пациентам мы предлагаем новейшие высококачественные модели мягких искусственных хрусталиков ведущих мировых производителей:Tecnis, АсrySofNatural, АсrySofIQ, Restor, Restortoric (Alcon, США), Centerflex,M-flex, T-flex, (Rayner, Великобритания), Acryfold (Индия).
Их параметры рассчитываются для каждого пациента с помощью специальной компьютерной программы, с учетом оптических и анатомических особенностей глаза, что позволяет добиться максимально возможной остроты зрения после операции и одновременно скорректировать близорукость, дальнозоркость, астигматизм.
Вот описание лишь некоторых искусственных хрусталиков, которые используются в нашем институте: AcrySofNatural гибкая линза, легко имплантируемая в глаз через маленький разрез. Кроме того линза содержит пигмент, защищающий сетчатку от неблагоприятного воздействия ультрафиолета. AcrySof МА 60 МА (трёх-компонентная ИОЛ) Это гибкая линза из акрила, предназначенная для имплантации при факоэмульсификации. Широкий спектр диоптрийности и наличие «отрицательных» ИОЛ позволяет имплантировать их и у лиц с миопией высокой степени. AcrySof IQ – “интеллектуальная” линза. Корректирует сферические аберрации (блики, засветы, ореолы) при ярком свете. Дает высокое качество зрения в любых условиях освещенности. Эта линза почти вдвое тоньше традиционной и устанавливается через меньший разрез всего 1,8 мм. Rayner C-flex- гибкая линза, предназначенная для имплантации при факоэмульсификации. Rayneraspheric- гибкая линза, которая обеспечивает не только высокие функциональные результаты, но и отличное качество зрения. За счет своей асферичной поверхности линза корректирует сферические аберрации.
Наиболее важным фактором успеха от проведенного оперативного лечения считается выполнение всех предписанных хирургом назначений и своевременное посещение своего хирурга и офтальмолога по месту жительства для осмотра.
Памятка пациенту
КАК ПОДГОТОВИТЬСЯ К ОПЕРАЦИИ?
Перед операцией необходимо собрать следующие анализы и пройти обследования (результаты анализов должны быть не более 14 дней давности на момент госпитализации пациента в стационар):
· Направление в УФ НИИ ГБ от окулиста по месту жительства.
· Клинический анализ крови
· Глюкоза крови
· Свертываемость крови
· Общий анализ мочи
· Анализ крови на гепатиты В и С, ВИЧ, RW
· Электрокардиография
· Заключение терапевта
· Заключение стоматолога
· Заключение отоларинголога
· Заключение эндокринолога при наличии сахарного диабета
· Флюорография
КАК СЕБЯ ВЕСТИ ПОСЛЕ ОПЕРАЦИИ?
Обычно в течение 4-х недель после операции необходимо закапывать противовоспалительные (стероидные и нестероидные) препараты, чаще всего это дексаметазон и индоколлир по 1-2 капле 4 раза в день, а также на протяжении 10-ти дней показаны инстилляции современных и эффективных антибактериальных препаратов, также по 1-2 капле 4 раза в день. Так как время закапывания всех 3-х препаратов совпадает, мы рекомендуем делать 5-ти минутный перерыв между закапыванием.
До полного заживления разреза, обычно на протяжении 2-х недель, нужно особенно тщательно соблюдать правила гигиены, чтобы не вызвать инфекционный процесс. Нельзя тереть оперированный глаз руками, спать на стороне оперированного глаза, перед закапыванием глаза нужно тщательно вымыть руки. Мы не рекомендуем умываться проточной водой. Желательно протирать кожу век ватным тампоном, смоченным кипяченой водой комнатной температуры. Стоит также в этот отрезок времени воздержаться от занятий спортом, посещений сауны, нанесения макияжа.
Дополнительную очковую коррекцию назначают не ранее чем через 4 недели после лечения.
Желаем Вам увидеть мир во всех красках.
Скорейшего выздоровления!
Препараты рекомендуемые в послеоперационном периоде.
Сахарный диабет катаракта. Лечение катаракты без операции
Помутнение хрусталика, или катаракта, — очень распространенное заболевание среди пожилых людей. Иногда оно возникает и в более молодом возрасте. Причины катаракты могут быть разными: травмы глаз, глаукома, близорукость, сахарный диабет и пр. Считается, что болезнь развивается в результате окислительных процессов, происходящих в хрусталике глаза.
Первое средство от катаракты – витамин C. Также исследования показали, что рибофлавин, содержащийся в молоке, дрожжах, цельных злаках тоже хорошо помогает при лечении.
Лечение катаракты народными методами
• Сварите яйцо вкрутую, затем остудите его, разрежьте поперек и вытащите желток. В получившуюся полость засыпьте сахарный песок. Сверху прикройте другой половинкой белка, как крышечкой. Сладкое яйцо поставьте в хорошо прогретую духовку. Через минут 20 весь сахар должен растаять и превратиться в сироп. Яйцо вытащите, а жидкость перелейте в стеклянную баночку. Сироп должен быть обязательно прозрачным! Проследите, чтобы в него не попали нерастопленные кристаллики сахара. Полученное лекарство закапывайте в глаза 3 раза в день по 1-2 капельки. Если возникнет легкое пощипывание, не беспокойтесь – это нормально. Приготовленный сироп храните при комнатной температуре и используйте в течение 3 дней (не больше!). Первый курс лечения длиться 9 дней. После него сделайте перерыв на 3 дня, затем проведите повторный 9-дневный курс и проверьте у врача состояние глаз. Полный курс рассчитан на 3 недели (21 день).
• Можно проводить лечение катаракты живицей сосны или пихты. Если вы внимательно осмотрите ствол дерева, проведете по нему рукой, то можете в некоторых местах прощупать эластичность, упругость коркового слоя. В таких местах и нужно делать надрезы для стекания смолы. Для лечения разведите живицу подсолнечным или облепиховым маслом 1:3 и закапывайте пораженный глаз по 1 капельке в день. Будет жечь, но надо потерпеть. Курс лечения – 1,5 или 2 месяца.
• Появившиеся на картофеле ростки высушите, дайте настояться на водке (на 200 мл 1 ст. л.) и пейте по чайной ложечке 3 раза в день. Рецепт этот помогает также при любом ухудшении зрения.
• Хорошие результаты дает лечение катаракты медом . Его закладывают за нижнее веко 3 или 4 раза в день 10 дней подряд.
• Пейте крепкий зеленый чай без ограничений для улучшения зрения и лечения катаракты.
Операция катаракта при диабете
Спрашивает: эдуард
Тема вопроса: катаракта
Сам вопрос: Операция катаракта при диабете
здравствуйте.у моего брата катаракта у него сахарный диабет +гемодилез отказали почки можно ли у вас сделать операцию на глаза и возьметесь ли и сколько это будет стоит .давление уже нормализовалось 130-140 сахар 5.5 6.0
Отвечает:
Рябов Михаил Владимирович
Врач-офтальмолог, стаж работы 7 лет. Специализация - общая офтальмология (лечение глазных болезней медикаментозно и хирургически, подбор очков и контактных линз), лазерные методы лечения и восстановления зрения.
Внимание! Консультация офтальмолога онлайн не заменяет визита к врачу. Самолечение может привести к развитию серьезных осложнений.
Если у Вас острое состояние и Вы находитесь в Москве или Московской области, мы рекомендуем Вам обращаться в Московскую Глазную Клинику - офтальмологический центр с безупречной репутацией, доступными ценами, современным оборудованием и квалифицированными специалистами.
30.11.2012
Операция катаракта при диабете проводится только в компенсированном состоянии (при нормализации артериального давления и уровня сахара в крови) - как понимаю, у Вас именно такое.
Однако остается вопрос о наличие почечной недостаточности. В таком случае необходимо иметь допуск для операции от профильных специалистов (уролога, терапевта и эндокринолога), что противопоказаний нет. В таком случае Операция катаракта при диабете и почечных заболеваниях возможна.
Однако наш офтальмологический портал не пренадлежит ни к одной из глазных клиник. Подходящий вариант Вы можете выбрать по отзывам в разделе Клиники.
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Лечение катаракты видео онлайн
Лечение катаракты видео онлайн  Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.
Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.  Хвойный бальзам при полиартрите
Хвойный бальзам при полиартрите  Капли для глаз аналог визина дешевле
Капли для глаз аналог визина дешевле  Макияж для голубых глаз и тёмных волос
Макияж для голубых глаз и тёмных волос  Живая вода для глаз. Живой рентген. Жизнь после лазерной коррекции.
Живая вода для глаз. Живой рентген. Жизнь после лазерной коррекции.