Ультразвуковая факоэмульсификация катаракты с имплантацией иол
Бимануальная ультразвуковая факоэмульсификация с имплантацией гибкой интраокулярной линзы у больных с диабетической катарактой
Таблица 1 Параметры ультразвукового воздействия при факоэмульсификации диабетической катаракты в зависимости от способа операции
Таблица 2 Модель и оптическая сила интраокулярной линзы (ИОЛ)
Согласно статистике катаракта является наиболее распространенным заболеванием органа зрения и хирургическое лечение до сих пор остаётся основным звеном в системе медико-социальной и профессиональной реабилитации пациентов. В последние годы отмечается негативная тенденция роста помутнений хрусталика, явившихся следствием различных заболеваний организма, объединяемых в понятие «осложненная катаракта», удельный вес которых по статистике ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Фёдорова» в различных регионах Российской Федерации составляет от 36 до 54% [1, 3, 6].
Особое место среди осложнённых катаракт занимает диабетическая катаракта. В связи с ростом заболеваемости сахарным диабетом во всём мире возрос удельный вес и диабетической катаракты [2]. Основным методом лечения катаракт остается хирургический.
В настоящее время очевидны преимущества хирургического подхода, предполагающего использование малых операционных доступов в сочетании с внутрикапсульной имплантацией эластичных интраокулярных линз как технологии, обеспечивающей максимальную атравматичность, оптимальные анатомо-топографические взаимоотношения структур глаза, скорейшее и полноценное восстановление зрительных функций, что является важным у больных сахарным диабетом [2, 4]. Огромный прогресс в технологии хирургии катаракты последних десятилетий получен в связи с внедрением в практику ультразвуковой факоэмульсификации [5]. Несмотря на то что методика ультразвуковой факоэмульсификации детально разработана и освещена в специальной литературе, тактические вопросы хирургии диабетической катаракты всё же остаются во многом нерешёнными.
Цель — совершенствование техники и оптимизация параметров ультразвуковой факоэмульсификации диабетической катаракты.
Материал и методы
Таблица 3 Динамика остроты зрения после операции у больных основной группы
Таблица 4 Динамика остроты зрения после операции у больных контрольной группы
Объектом исследования стали результаты обследования и лечения 100 больных с осложненной диабетической катарактой. Среди пациентов женщины составили 64%, мужчины — 36%, средний возраст — 60,2±1,0 лет. Сахарным диабетом I типа страдали 17 больных, II типа — 83. Диагноз диабетической катаракты ставился на основании предварительного тщательного обследования у эндокринолога с установлением диагноза сахарного диабета и углубленного офтальмологического обследования с использованием визометрии, биомикроскопии, офтальмоскопии, рефрактометрии, офтальмометрии, корнеотопографии, А/В-сканирования, определения критической частоты слияния мельканий (КЧСМ), полей зрения. Статистическая обработка результатов исследования проводилась по общепринятой методике.
В зависимости от использованного способа хирургического лечения больные были распределены на две группы: I группа (основная) — 50 пациентов, прооперированных методом «факочоп» по Nagahara в нашей модификации с использованием ультразвука в режиме «Burst» (патент № IAP 04320 от 18.03.2011 г. «Способ хирургического лечения катаракты путём ультразвуковой факоэмульсификации»). II группа (контрольная) — 50 пациентов, прооперированных методом факофрагментации «крест на крест» или на 4 квадранта по Shepherd c использованием ультразвука в режимах «линейный» и «пульс». Для проведения операций использовали аппарат для факоэмульсификации «SERIES 20000тм LEGACY EVERESTтм SYSTEM» фирмы Alcon (США) с ультразвуковым наконечником модели «NeoSoniX». Частота колебаний ультразвукового наконечника составляет 29±2 кГц, а максимальная мощность ультразвукового генератора — 22 Вт.
Результаты и обсуждение
Бимануальная ультразвуковая факоэмульсификация диабетической катаракты с имплантацией гибкой интраокулярной линзы выполнялась по методике «факочоп» по Nagahara в нашей модификации с использованием ультразвука в режиме «Burst». Роговичный тоннельный разрез выполняется ножами «Many» с калибровкой 2,55 мм. Оптимальная длина тоннеля для поддержания герметичности передней камеры при работе ультразвуковой иглой диаметром 0,9-1,5 мм. Наиболее удобной и оптимальной для всех этапов работы является игла с углом в 30. Используются высокие цифры вакуума 350-400 мм рт.ст. аспирационный поток — 28-30 мл/мин. Данные параметры и техника позволяют «надежно» насадить хрусталик на ультразвуковой наконечник, предотвращают соскакивание, отталкивание, вращение ядра хрусталика, и контролируемо выполнить дробление с помощью «chopper». При производстве первого разлома ультразвуковую рукоятку подтягивают назад и кверху таким образом, что хрусталик смещается к зоне разреза, верхняя часть несколько приподнимается наверх, в то время как его нижняя часть несколько опускается в глубину капсульной сумки, открывая пространство между капсулорексисом и ядром хрусталика. В это пространство вводится «chopper», плавным движением погружается вглубь ядра, а потом выводится назад по направлению к наконечнику. Чуть не доходя до ультразвукового наконечника, крючок смещают влево и вниз, и в это же время наконечник смещают вправо и вверх — таким образом производится дробление. Маневр продолжают, пока разлом не затронет всей толщины ядра и не распространится до экватора. В результате разломов образуется клин из вещества ядра хрусталика, который может быть захвачен ультразвуковым наконечником путем внедрения ультразвукового наконечника с использованием ультразвука в режиме «Burst». Внедрение во фрагмент необходимо выполнять до середины по толщине и длине, так как при этом будет исключена вероятность неполноценного захвата, и возможность надёжного выведения в плоскость зрачка первого фрагмента к центру капсулорексиса для эмульсификации чуть выше капсулярной сумки. Параметры: мощность ультразвука — 60-85%, вакуум — 400 мм рт.ст. аспирационный поток — 28-30 мл/мин. Удаление первого фрагмента является обязательным, так как это значительно облегчает вращение ядра в капсульной сумке, появляется достаточное пространство для работы «chopper», значительно облегчается манипулирование «chopper» и ультразвуковым наконечником. После пяти-шести последующих дроблений обычно становится возможным удаление ядра любой степени твердости; тем не менее, если ядро очень объёмно, а наружный слой ядра невелик или отсутствует, то в таком случае рекомендуется образовать большее число сегментов ядра небольших размеров (табл. 1).
После завершения факоэмульсификации в капсульный мешок хрусталика имплантировалась соответствующая гибкая интраокулярная линза различных производителей (табл. 2).
Таблица 5 Динамика состояния глазного дна после хирургического вмешательства
Таблица 6 Динамика состояния глазного дна после хирургического вмешательства
Нужно отметить, что острота зрения после операции не зависела от вида имплантируемой гибкой интраокулярной линзы. Завершающие этапы операции производились по стандартной технологии.
Согласно результатам наших исследований у больных основной группы острота зрения в первый день после операции был на уровне 0,49±0,033, тогда как у больных контрольной группы этот показатель был на уровне 0,45±0,043. Подобное мы связываем с отсутствием отрицательного влияния предлагаемой операции на репаративные процессы в роговице, вследствие которого у больных отсутствуют или в меньшей степени выражены явления раздражения роговицы на операционную травму. При определении остроты зрения на 10 день после операции у больных основной группы острота зрения была на уровне 0,71±0,032 против 0,64±0,039 в контрольной. Начиная с десятого дня после операции, за счет того, что среднее значение остроты зрения у больных основной группы было довольно высоким, прооперированные пациенты возвращались к привычной жизни. При определении остроты зрения через 1 мес. после операции у больных основной группы острота зрения восстанавливалась, составляя в среднем 0,81±0,033 против 0,71±0,035 у больных контрольной группы. Учитывая малую травматичность и щадящий режим предлагаемого способа факоэмульсификации, подобные результаты оценивались нами как естественный результат этой операции. У больных, перенесших традиционную факоэмульсификацию катаракты, острота зрения восстанавливалась только к концу 1 мес. после операции. Согласно исследованиям отдаленных визуальных исходов оперативного лечения (1 год) после факоэмульсификации у пациентов наблюдается стойкое сохранение высоких показателей остроты зрения. Отмечается лишь статистически незначимое ее снижение, что можно объяснить развитием диабетической ретинопатии. К концу первого года после операции у пациентов основной группы острота зрения составляла 0,89±0,032, что достоверно выше, чем в контрольной группе 0,79±0,036 (табл. 3, 4).
В результате проведения факоэмульсификации по нашей методике с использованием ультразвука в режиме «Burst» в 2-3 раза уменьшается время использованного ультразвука. Соответственно, снижается время поглощенного тканями глаза ультразвука, его отрицательное воздействие на все структуры глазного яблока, особенно на эндотелий, сосудистую оболочку и сетчатку.
Результаты изучения состояния глазного дна после оперативного лечения показали, что в основной группе больных в течение первых 10 дней после операции офтальмоскопическая картина сетчатки не меняется (табл. 5). Через 1 мес. после операции количество больных с непролиферативной диабетической ретинопатией увеличивается, в связи с чем больным проводилась профилактическая лазеркоагуляция сетчатки. Начиная от 6 мес. и 1 года число больных, страдающих диабетической ретинопатией, постепенно уменьшается, что связано со своевременным проведением лазеркоагуляции сетчатки.
В контрольной группе больных на 10-й день после операции наблюдали значительное увеличение количества больных с непролиферативной формой диабетической ретинопатии (34% против 24% исходных). Через 1 мес. после операции этот показатель возрос до 42%, количество больных с геморрагической формой препролиферативной ретинопатии также увеличивалось. Это обстоятельство вынудило рекомендовать пациентам проведение своевременной лазеркоагуляции сетчатки, которая предотвратила дальнейшее усугубление патологического процесса на глазном дне (табл. 6).
Анализ результатов офтальмоскопических исследований указывал на отрицательное влияние данного способа операции на состояние сетчатки, заключающееся в прогрессировании микроциркуляторных нарушений и геморрагических осложнений. В различные сроки после факоэмульсификации больным контрольной группы была выполнена лазеркоагуляция сетчатки.
Учитывая, что оба вида операции выполнялись одним хирургом, можно считать, что бимануальная ультразвуковая факоэмульсификация с имплантацией гибкой ИОЛ является методом выбора при диабетической катаракте.
Выводы
1. Наиболее оптимальными параметрами факоэмульсификации диабетической катаракты являются: мощность ультразвука — 60-85%, время ультразвукового воздействия — 0,3-1,5 минуты, вакуум — 400 мм рт.ст. аспирационный поток — 28-30 мл/мин. при плотности катаракты II-IV степеней.
2. Совершенствование техники бимануальной факоэмульсификации диабетической катаракты с использованием режима «Burst» и применение рекомендуемых параметров ультразвукового воздействия будут способствовать минимизации осложнений во время операции, а также в ближайшие и отдаленные сроки после операции, ранней и полноценной зрительной реабилитации, получению высоких визуальных результатов операции.
// Современные технологии катарактальной и рефракционной хирургии: Сб. научных статей.- М. 2013г.- С. 146-156.
Ультразвуковая факоэмульсификация катаракты с имплантацией ИОЛ
Данная операция может быть выполнена амбулаторно (без госпитализации пациента в стационар).
Операция заключается в удалении непрозрачного хрусталика глаза и имплантации мягкого гибкого искусственного хрусталика. Сама операция по факоэмульсификации катаракты совершается через микропрокол, длина которого составляет не более двух миллиметров. Через микропрокол хрусталик дробится с помощью ультразвука на мельчайшие частицы в течение нескольких минут и удаляется из глаза. Затем через этот же микропрокол вводится искусственный хрусталик в сложенном состоянии, который в глазу разворачивается и центрируется.
Операция по факоэмульсификации катаракты проводится в течение нескольких минут и возвращает человеку способность четко видеть. Операция проходит под местной анестезией, после операции пациент находится под наблюдением в клинике в течение 2 часов и после осмотра выписывается.
В нашей больнице Вы сможете пройти тщательное обследование у офтальмолога, и при выявленных показаниях сделать операцию по восттановлению зрения. Выбирая нашу клинику, Вы можете быть уверены, что любое вмешательство пройдет успешно благодаря качественному оборудованию и высокому профессионализму врачей!
Вы можете записаться на прием к врачу-офтальмологу нашей клиники или задать интересующие Вас вопросы по проведению факоэмульсификации катаракты, позвонив по телефону 8 495 4423322 !
Основные направления хирургии
1. Хирургия хрусталика
a. Ультразвуковая факоэмульсификация катаракты с имплантацией интраокулярных линз («искусственных хрусталиков») любой сложности (сферические, асферические, торические, псевдоаккомодирующие, псевдоаккомодирующие торические)
b. Ультразвуковая факоэмульсификация осложнённой катаракты любого типа, реконструкция радужной оболочки, связочного аппарата хрусталика
c. Рефракционная замена хрусталика с использованием высокотехнологичных интраокулярных линз («искусственных хрусталиков»), способностью восстановить зрение на разном расстоянии без использования очков, компенсировать астигматизм до 5 диоптрий
d. Имплантация дополнительных факичных интраокулярных линз Cachet с рефракционной целью при близорукости высокой и сверхвысокой степени (при наличии противопоказаний для лазерной коррекции зрения)
e. Интра- и экстракапсулярная экстракция катаракты любой сложности с имплантацией специальных интраокулярных линз (только по показаниям)
Ультразвуковая факоэмульсификация катаракты проводиться на современном оборудовании ведущего мирового производителя Alcon ( Infinity ) c функцией интеллектуального контроля работы ультразвука через ультрамалые разрезы (2,0 и 1,8 мм) без наложения швов. Удаление катаракты без наложения швов позволяет исключить вероятность развития послеоперационного астигматизма, существенно сокращает сроки реабилитации пациента (пациент в подавляющем большинстве случаев может смотреть глазом уже на следующий день), существенно увеличивает качество зрения пациента. После удаления катаракты в глаз имплантируется («вживляется») гибкая искусственная интраокулярная линза – «искусственный хрусталик», который позволяет фокусировать изображение на сетчатке с высокой точностью. В настоящее время мы можем предложить пациентам имплантацию бесплатных гибких ИОЛ высокого качества. Кроме того, современные технологии позволяют в ряде случаев поставить ИОЛ, способную восстановить способность видеть и далеко, и вблизи. Если пациент имеет астигматизм (асимметрия роговицы – разное преломление света в разных местах роговицы), который не укладывается в рамки физиологической нормы (более 1 диоптрии), мы можем предложить поставить торическую ИОЛ, которая компенсирует имеющийся у человека астигматизм. Инновационным решением для пациентов с астигматизмом, желающим восстановить способность видеть после операции без очков на разном расстоянии является введённая в клиническую практику торическая псевдоаккомодирующая ИОЛ. При проведении операции применяются только сертифицированные одноразовые расходные материалы: сбалансированный солевой раствор BSS. только высококачественные вискоэластики ( Alcon. США), одноразовые ножи Alcon (США), микроинструментарий Grischaber. TitanSurgical и пр.)
2. Хирургия глаукомы
a. Традиционная проникающая хирургия (трабекулэктомия, синустрабекулоэктомия, глубокая склерэктомия, ангулопластика и пр.)
b. Непроникающая хирургия
c. Хирургия осложнённой глаукомы с использованием дренажей (сетчатые, коллагеновые, гидрогелевый, Мольтено, Express и пр.)
d. Хирургия осложнённой глаукомы с использованием клапанов системы Ахмед
Глаукома – заболевание, при котором повышено внутриглазное давление. Избыточное давление приводит к необратимой атрофии (гибели) зрительного нерва. Когда пациенту врач ставит диагноз Глаукома – первым этапом назначаются капли, если консервативное лечение не эффективно, принимается решение о хирургии. Основная цель хирургии глаукомы – снизить внутирглазное давление. Это достигается путём создания дополнительно пути оттока внутриглазной жидкости. Методов и модификаций хирургического лечения очень много, принципиально они отличаются тем, будут ли использованы дополнительные импланты (дренажи или клапаны), или нет. На первом этапе, обычно, применяют традиционную проникающую или непроникающую хирургию. Если этот метод не эффективен, или у пациента вторичная глаукома (ранее оперированная, вследствие воспаления, нарушения кровообращения, терминальная стадия и др.) возникает необходимость применения дополнительно дренажей или клапанов, что существенно увеличивает эффективность, безопасность и продолжительность эффекта операции. Пациентам следует помнить, что глаукома при неадекватном лечении, не регулярном посещении врача, при нарушении режима, при отказе от операции (когда она необходима) приводит к НЕОБРАТИМОЙ СЛЕПОТЕ!
Отделение имеет отдельный оперблок, оснащённый современной системой вентиляции, современным стерилизационным оборудованием, современными микроскопами ( Leica. Tacagi ), современным хирургическим оборудованием, инструментарием, высококачественными одноразовыми расходными материалами. В отделении ведётся непрерывный контроль качества оказания медицинской помощи. Отделение имеет высококвалифицированный врачебный и сестринский персонал. Все хирурги прошли тематические повышения квалификации по высокотехнологичным методам лечения в офтальмологии (Факоэмульсификация катаракты). Все операционные сёстры прошли обучение по современным методам микрохирургии глаза в форме стажировки на рабочих местах в ведущих клиниках Москвы и Санкт-Петербурга. Отделение консультируют доцент кафедры глазных и ЛОР-болезней, к.м.н. Заслуженный врач РФ Колесникова Маргарита Александровна. Это обеспечивает высочайшее качество оказания квалифицированной офтальмологической медицинской помощи.
Амбулаторная хирургия патологии век и конъюнктивы (слизистой оболочки) глаза, регенераторная хирургия с использованием биоматериала АЛЛОПЛАНТ
Стационарное пребывание пациентов с круглосуточным сестринским постом
Стационарное и амбулаторное консервативное лечение сосудистых и дистрофических заболеваний глаза с использованием современных лекарственных средств
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Интракапсулярная экстракция катаракты это
Интракапсулярная экстракция катаракты это 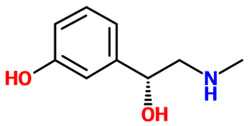 Фенилэфрин
Фенилэфрин  Что будет если закапать просроченный визин
Что будет если закапать просроченный визин  Красивый макияж для каре зеленых глаз пошагово
Красивый макияж для каре зеленых глаз пошагово  Как правильно наносить макияж на большие глаза
Как правильно наносить макияж на большие глаза  Макияж глаз треугольной формы
Макияж глаз треугольной формы