Дифференциальная диагностика катаракты
Диагностика катаракты. Катаракта дифференциальная диагностика
8 (496) 425-03-03
8 (495) 649-01-15
8 (800) 555-90-10
(Звонок по России бесплатно)
Диагностика катаракты
Для выявления наличия катаракты необходимо пройти тщательное офтальмологическое обследование. Когда заболевание уже приобретает выраженный характер, диагностика состояния стекловидного тела проводится с использованием специализированного оборудования.
Одним из самых простых методов диагностики катаракты является исследование остроты зрения – этот метод позволяет оценить, насколько четко пациент видит окружающие предметы. Известный всем еще со школьной скамьи метод «прочтения» букв даст врачу представление об общем состоянии зрения и назначении дальнейших процедур по диагностике катаракты.
К стандартным методам диагностики катаракты относится биомикроскопия – это метод исследования глазного дна при помощи так называемой щелевой лампы. Этот прибор работает по принципу микроскопа и является одним из главных «спутников» офтальмолога при диагностике катаракты. С помощью щелевой лампы врач может детально рассмотреть хрусталик глаза, его структуру, увидеть его оптический срез, выявить, в какой части локализуется заболевание, и есть ли смещение хрусталика, выявить протяженность помутнений.
Для определения сохранности нейрорецепторного аппарата сетчатки применяют исследование энтопических феноменов (энтоптометрия). К методу энтопического феномена относят субъективное зрительное восприятие человеческого глаза, изучается воздействие адекватных и неадекватных раздражителей (механических, световых, электрических) на рецепторное поле сетчатки.
Также для диагностирования этого заболевания врач проводит исследование сетчатки: для этого пациенту закапывается препарат, которой расширяет зрачок. Затем офтальмолог исследует хрусталик с помощью щелевой лампы и офтальмоскопа. Этот метод позволяет выявить наличие катаракты, оценить ее размер и местоположение.
Вклинике «ОРМЕДИКЛ» проводят эффективную диагностику катаракты – запишитесь на прием к офтальмологу по телефону: (496) 425-03-03
Катаракта дифференциальный диагноз. Другие детские болезни
Сахарный диабет
Заболевание инсулярного аппарата поджелудочной железы, она продуцирует гормоны: инсулин, глюкагон и липокаин.
Сахарный диабет — заболевание со сложным невроэндокринным патогенезом, обусловленное недостаточностью продукции инсулина бета-клетками островкового аппарата. В некоторых случаях возможно повышение потребности в инсулине вследствие поражения центральной нервной системы, межуточного мозга, гипофиза, щитовидной железы, надпочечников.
Недостаточная выработка инсулина приводит к глубоким нарушениям обмена веществ и в первую очередь углеводного, затем жирового, белкового и др. По поводу существа нарушения углеводного обмена при диабете в настоящее время приняты 2 теории:
1) недостаточное окисление углеводов (Минковский);
2) повышенное сахарообразование (Ноорден).
При нарушении жирового обмена повышается образование кетоновых тел — ацетона (ацетоуксусной кислоты и В-оксимасляной кислоты).
В возникновении сахарного диабета у детей большая роль принадлежит, по-видимому, наследственному конституциональному фактору. Диабет может развиться после перенесенных вирусных инфекций (свинка, грипп, гепатит, корь, коклюш), психических травм, местных воспалительных процессов в железе, вследствие неправильного питания с выраженным избытком углеводов и жиров.
Дети до 15 лет составляют 5—6 процентов больных диабетом всех возрастов. Дети грудного возраста болеют очень редко, максимум заболеваний падает на возраст с 7 до 12 лет. Заболевание, как правило, протекает в тяжелой форме с наклонностью к прогрессированию, развивается чаще внезапно.
Классические симптомы диабета. жажда, полиурия, похудание, полифагия, ночное и нередко дневное недержание мочи. В дальнейшем развиваются общая слабость, недомогание, быстрая утомляемость, иногда сухость кожи, зуд, пиодермия, фурункулез, ухудшение зрения. В анализе мочи обнаруживается сахар до 5—8 %, нередко ацетон и ацетоуксусная кислота, в крови чаще гипергликемия — 200—300 мг%.
Различают три формы: легкую, средне-тяжелую и тяжелую. К легкой форме следует относить больных с содержанием сахара натощак не выше 170 мг%, без проявлений кетоза. Основные проявления заболевания (жажда, полиурия, гликозурия) можно устранить назначением диеты с исключением легко усвояемых углеводов (сахар, варенье) и ограничением углеводов без инсулина — или назначением его на короткий срок.
При средне-тяжелой форме (гипергликемия не более 250 мг%) кетоз устраняется диетой вместе с назначением инсулина.
При тяжелой форме (гипергликемия выше 250 мг%) наблюдается кетоз, снижение дозировки инсулина или пропуск одной инъекции приводит к его усилению, часто развиваются осложнения.
Особой формой сахарной диеты является латентный диабет. (преддиабет), который выявляется только при сахарной нагрузке, глюкозурия может отсутствовать, сахар крови натощак может быть нормальным. Дифференциальная диагностика представлена в таблице:
Данные биохимического исследования для дифференциального диагноза сахарного диабета
При тяжелых формах наблюдаются: жировая инфильтрация печени и цирроз ее, нарушения функции почек, катаракта, сосудистые осложнения, задержка физического и полового развития. Самым тяжелым осложнением является диабетическая кома .
Причины развития диабетической комы:
а) позднее распознавание заболевания,
б) погрешности в диете,
в) инфекции и интоксикации, особенно пищевые,
г) гнойные заболевания (фурункулез),
д) психические и физические травмы (операции),
е) прекращение введения инсулина.
Кома развивается постепенно в течение 2—3 дней, у младших детей во время инфекции может развиться в течение одних суток. Предвестниками коматозного состояния являются: тошнота, рвота, жажда, слабость, головная боль, похудание, полиурия, боли в животе, запах ацетона в выдыхаемом воздухе.
При коме наблюдаются: резкая сухость кожи, глубокое шумное дыхание (Куссмауля), запах ацетона, адинамия, гипотония мышц и глазных яблок, отсутствие сухожильных рефлексов, тахикардия, пульс слабого наполнения, псевдоперитонит, больной теряет сознание. В моче определяется сахар до 14%, резко выражена реакция на ацетон, определяется белок до 3%, в осадке мочи много цилиндров (токсическая почка). В крови — гипергликемия (до 500—1000 мг%), нейтрофильный лейкоцитоз (до 30 000) со сдвигом влево.
В основе развития комы лежит резкое нарушение жирового обмена, накопление недоокисленных продуктов (кетоновых тел), что ведет к развитию ацидоза и тяжелому токсическому состоянию.
Прогноз зависит от своевременности поставленного диагноза, при раннем выявлении заболевания и при правильном лечении, возможно предупреждение перехода легких форм в тяжелые, в особо благоприятных случаях может быть выздоровление.
Профилактика. В семьях с неблагоприятной наследственностью необходимо систематическое наблюдение и обследование детей с целью раннего выявления латентных форм сахарного диабета, в этих семьях рекомендуется регулирование питания с ограничением легкоусваиваемых углеводов.
Лечение сахарного диабета. Основным является правильно проводимая диета и инсулинотерапия. Диета должна быть физиологической по содержанию основных ингредиентов пищи, но с устранением легко усваиваемых углеводов (сахар, варенье, конфеты). Дети школьного возраста должны получать белка 2,5—3,0, жира 2,0—2,5 и углеводов 10,0 на 1 кг веса при общей калорийности от 1700 до 2500 калорий.
Лечение направлено на нормализацию нарушенных процессов обмена и созданию щажения бета-клеток островкового аппарата поджелудочной железы. Основным показателем нормализации обмена является устранение гипергликемии и доведение сахара крови в течение большей части суток (10—12—14—16 часов) до нормального уровня, что является важнейшим фактором в реализации этого щажения.
Назначение инсулина при отсутствии кетоза начинают осторожно с малых доз (2—-4 ед.) под контролем сахара мочи в трех порциях с постепенным повышением дозы.
Действие инсулина начинается в течение первого часа после инъекции, достигает максимума через 3—5 часов и возвращается к исходному уровню через 8 часов. Это определяет частоту инъекций и наиболее рациональные сроки их проведения, наиболее удобные сроки введения инсулина — 7—8 часов утра и 16—17 часов вечера, т. е. в часы наибольшего поступления углеводов.
Для установления дозы инсулина необходимо собирать суточную мочу в трех порциях через каждые 8 часов (с 8 до 17, с 17 до 23, с 23 до 8 часов). Повышать следует ту дозу инсулина, после которой определяется сахар в моче, и уменьшать ту дозу, после которой сахар в моче не определяется. Обычно 2/3 суточной дозы инсулина вводят перед завтраком и 1/3 перед ужином. Если при двукратном введении инсулина не удается устранить сахар в ночной порции мочи, то временно назначается третья инъекция в 23 часа не более 4—6 единиц инсулина.
В диете больного необходимо распределить продукты с богатым содержанием углеводов на часы максимального действия инсулина.
При .тяжелых формах диабета, когда не удается устранить гипергликемию натощак и для лечения необходимо проводить 3 инъекции инсулина, показано применение инсулина продленного действия: протамин-цинк-инсулин (от 18 до 36 часов), инсулин ленте, РН-инсулин. Переводить больных на лечение указанными препаратами можно только в стационаре при постоянном контроле за содержанием сахара крови и мочи. Вводить эти препараты необходимо рано утром, в 7—8 часов, с обязательным приемом углеводов сразу после инъекции, затем через 5—8—12 часов и перед сном.
Иногда приходится вводить протамин-цинк-инсулин в комбинации с простым инсулином, если в утренней порции мочи определяется сахар.
Рекомендуется назначение липокаина (0,1 2 раза) с целью предупреждения жировой инфильтрации печени, витаминов С, группы В, особенно никотиновой кислоты. Необходимо проводить общеукрепляющее лечение.
При лечении инсулином необходимо иметь в виду возможность развития гипогликемических состояний, начальные симптомы их: слабость, дрожание рук и тела, потливость, головную боль, чувство голода, резкое побледнение, онемение языка, беспокойство, состояние оглушения. В дальнейшем возникают нарушения со стороны центральной нервной системы: неподвижность взора, тризм челюстей, судороги, депрессия, непроизвольное мочеиспускание и дефекация, потеря сознания. Дифференциальный диагноз между диабетической и гипогликемической комой представлен в таблице:
Дифференциальный диагноз между гипогликемией и диабетической комой
При появлении начальных симптомов гипогликемии назначается прием сахара, сладкого чая, булки, при потере сознания проводится внутривенное введение 40%-ного раствора глюкозы (20—30—50 мл), подкожно вводится адреналин (1. 1000 0,5 мл).
Лечение диабетической комы. Больной в состоянии комы должен быть госпитализирован, и немедленно должна быть начата инсулинотерапия. В зависимости от длительности коматозного состояния подкожно и внутривенно вводится 40—50 единиц инсулина детям старшего школьного возраста, дошкольникам 20—30 единиц и детям раннего возраста вводится 10—20 единиц. В дальнейшем необходимо продолжать вводить инсулин через каждые 2—3 часа подкожно, по 10—20 ед. под контролем сахара крови и мочи с постепенным увеличением интервалов между инъекциями до 4—6 часов, на следующие сутки переходят на четырехкратное введение инсулина в 7—12— 17—23 часа.
Параллельно введению инсулина необходимо введение физиологического раствора капельно (внутривенно, подкожно, ректально) До 2 л в сутки. При коллаптоидном состоянии вводится одномоментно 200—300 мл физиологического раствора, в особо тяжелых случаях вводится 5—10 мл 10%-ного раствора хлористого натрия. Через 1—2 часа капельного вливания к раствору прибавляют 5—6% глюкозы. При падении сахара крови вводится 5%-ный раствор глюкозы.
При сердечно-сосудистом коллапсе необходимо применять сердечные средства, кордиамин, камфару, кофеин.
При введении жидкости в клизмах добавляют 2—3% соды. С момента устранения обезвоживания необходимо применять раствор, содержащий калий (раствор Дарроу), с целью предупреждения гипокалиемии.
При выходе из коматозного состояния необходимо давать больному небольшими порциями минеральную щелочную воду и фруктовые соки, изюмное питье. В первые 2 дня назначается диета, механически щадящая, богатая углеводами и белками с ограничением жира. В течение 5—7 дней назначаются антибиотики, показано введение больших доз витамина С (600—800 мг), витамина В, никотиновой кислоты, назначение липокаина, метионина.
Рекомендуемое нами лечение в основном соответствует установкам проф. В. Н. Баранова.
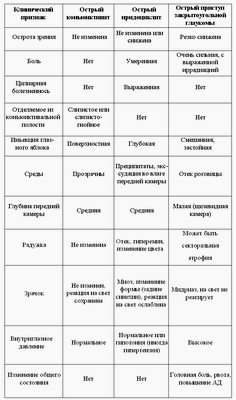
Дифференциальная диагностика помутнений преломляющих сред глаза
Прежде всего необходимо указать, что поводом к ошибке может служить наличие на поверхности роговицы комков или нитей конъюнктивального секрета, пузырьков воздуха, а также других образований, которые на фоне красного зрачка выглядят в виде разной величины и формы темных пятнышек или полосок и могут быть приняты за помутнения сред. Эти образования легко удалить, переметая веко по поверхности роговицы пальцем или предложив больному несколько раз закрыть и открыть глаза.
Помутнения сред в проходящем свете выглядят более или менее темными, в зависимости от их способности отражать свет. Образования с сильно рефлектирующей поверхностью могут казаться не только светлыми, но и блестящими.
Необходимо также иметь в виду, что при исследовании в проходящем свете некоторые участки прозрачных сред могут казаться более или менее, темными, как при помутнении, в действительности же в этом месте никакого помутнения нет. Причиной этого явления может быть то обстоятельство, что в указанных местах лучи, исходящие из дна глаза, вследствие отражения или преломления настолько отклоняются в сторону, что они или совсем не попадают в глаз наблюдателя, или его достигает только незначительная часть из них.
Отличительной особенностью таких темных участков часто является то. что при изменении направления взгляда, а также при освещении глаза офталмоскопом с разных позиций, в области кажущихся помутнений отмечается необычная игра теней. Для окончательного исключения помутнений необходимо прибегнуть к боковому освещению, при котором в таких случаях на темном фоне не будут видны серые включения.
Помутнения в средах глаза могут быть подвижными и неподвижными. Подвижным называется такое помутнение, которое продолжает перемещаться в глазу после того, как глаз, совершив небольшое, движение, вновь принимает спокойное положение. Подвижные помутнения могут находиться только в жидких средах — во влаге передней камеры или в разжиженном стекловидном теле. Помутнения во влаге передней камеры легко распознаются, так как они обнаруживаются уже при исследовании с помощью бокового освещения.
Местонахождение многих помутнений в средах переднего отрезка глаза (роговице, влаге передней камеры, хрусталике), как известно, можно установить при боковом освещении. Исследование в проходящем свете также дает возможность точно локализовать, помутнения па основании явлений параллакса, т. е. наблюдая за изменением положения помутнений относительно зрачка или светового рефлекса роговицы при различных поворотах глаза.
Локализация помутнений относительно зрачка.
Представим себе, что в средах глаза но линии зрительной оси находится ряд помутнений:
а — помутнение на роговице,
в - на передней капсуле хрусталика,
с - на задней капсуле хрусталика,
d - в стекловидном теле.
Если такой глаз прямо смотрит в зеркало офталмоскопа, то все эти помутнения, располагаясь по зрительной линии одно за другим, сольются в одну точку, расположенную в центре зрачка (рис. 30 - верху).
Помутнение в па передней поверхности хрусталика при всех поворотах глаза сохранит свое нейтральное положение относительно зрачка, так-как оно находится в одной плоскости с ним (рис. 30 - внизу).
Помутнение а, лежащее на роговице, при поворотах будет перемещаться в сторону движения глаза: при повороте глаза кверху оно приблизится к верхнему краю зрачка и наоборот.
Помутнения же с и d, находящиеся позади плоскости зрачка, с. веществе хрусталика или в стекловидном теле перемещаются в сторону обратную движению глаза: при говорите глаза кверху они приближаются к нижнему краю зрачка, при повороте книзу - они расположатся эксцентрично кверху. Помутнение совершает тем большую экскурсию, чем дальше оно расположено от плоскости зрачка.
Локализация помутнений относительно светового рефлекса роговицы. Здесь фактически дело идет о локализации помутнений относительно центра вращения глаза, находящегося немного позади заднего полюса хрусталика (около 1,5 мм позади ладней капсулы хрусталика).
Очевидно, что при поворотах глазного яблока помутнение, находящееся в центре вращения глаза, не изменит своего положения.
Помутнения же, располагающиеся кпереди от центра вращения глаза, будут перемещаться в сторону движения переднего отрезка глаза, а помутнения, локализующиеся позади центра вращения - сместятся в противоположном направления. Это наглядно видно на рис. 31 — вверху, где по линии оптической оси расположен ряд помутнений: а помутнение на роговице, в - на передней капсуле хрусталика, с — позади хрусталика, в центре вращении: глаза, d — в стекловидном теле, позади центра вращения глаза. При взгляде исследуемого прямо вперед все помутнения будут слиты в одну точку.
При повороте глаза кверху помутнение с, находящееся в центре вращения глаза, не изменит своего местонахождения, помутнения а и в переместятся кверху, а помутнение — книзу (рис. 31 — внизу).
Но, так как точка вращения глаза ничем не обозначена, она, естественно не может служить ориентиром при исследовании; взамен ее руководствуются положением светового рефлекса, роговицы. Этот рефлекс возникает при освещении глаза офталмоскопом и выглядит в виде светящейся точки на поверхности роговицы.
По законам оптики рефлекс, отражений поверхностью выпуклого зеркала, лежит всегда на прямой, соединяющей источник света и центр кривизны зеркала. Следовательно, при. любом положении глаза световой рефлекс роговицы всегда будет находиться на линии, соединяющей центр кривизны роговицы, и центр зеркала офталмоскопа, т. е. рефлекс будет прикрывать центр кривизны роговицы, который почти совпадает с центром вращения глаза. Отсюда очевидно, что световой рефлекс роговицы при любом положении глазного яблока указывает на местонахождение центра вращения глаза. Вот почему, при локализации помутнений относительно центра вращения глаза, следят за перемещением помутнений при поворотах глаза к световому рефлексу роговицы.
Локализация помутнении относительно рефлекса роговицы тает возможность делать следующие практические выводы. Если помутнение находятся в переднем отделе стекловидного тела или в хрусталике, вблизи задней капсулы, оно при поворотах глаза почти не перемещается по отношению к рефлексу роговины. Если же помутнение расположено в передних отделах хрусталика или в роговице - оно заметно смешается, при чем перемещение происходит в сторону движения глаза; при перемещении же помутнения в сторону противоположную движению глаза, оно находится в стекловидном теле, тем дальше от задней капсулы хрусталик, чем быстрее его перемещение.
Источники:
, ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Лечение катаракты видео онлайн
Лечение катаракты видео онлайн  Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.
Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.  Хвойный бальзам при полиартрите
Хвойный бальзам при полиартрите  Следи за мячом. Слезная железа и слезоотводящая система. Слезные органы.
Следи за мячом. Слезная железа и слезоотводящая система. Слезные органы.  Как сделать выразительные глаза макияж
Как сделать выразительные глаза макияж  Визин классический цена в спб
Визин классический цена в спб