Что такое врожденная катаракта глаза

Врожденная катаракта отзывы. Врожденная катаракта обоих глаз
Диагноз врожденная катаракта обоих глаз прозвучал как приговор, и очень неожиданно. Ведь всю беременность ты наблюдалась в женской консультации. не болела, проходила диагностические УЗИ, обследовалась на хромосомные болезни. и потому была слишком спокойна, уверена, что ребенок твой здоров. Тем более, что рожден он в срок и с хорошим весом.
Специалисты неонатологи, что осматривают твоего малыша после родов, ничего не говорят, в то время как ты отчетливо видишь, что зрачки серые вместо черных. хотя ребенок на солнечный свет реагирует, щурится, на лампочки голову поворачивает, и вокруг никто не акцентирует внимание на мутные, серые зрачки, и ты начинаешь думать, что так и должно быть.
Когда шок от диагноза немного прошел, появилось желание узнать подробнее про это заболевание, выяснить, что делать дальше, куда ехать, к кому обращаться. С головой ушла в интернет, читала статьи, перечитывала материалы форумов, но информация скудная, потому что заболевание достаточно редкое.
Поэтому сейчас, когда первый этап - удаление мутных хрусталиков позади, хочется поделиться своим опытом с другими родителями "особых деток", так в интернете называют детей с врожденными пороками и рядом других приобретенных заболеваний, приведших к инвалидности.
Итак, если вашему малышу поставлен диагноз врожденная катаракта.
Не ищите лекарств и народных целителей, от консервативного лечения, ещё ни один мутный хрусталик не стал вновь прозрачным. (Это как варенное яйцо, попробуйте сделать белок прозрачным!)
Не теряя ни минуты, берите направление на госпитализацию, сдавайте все анализы и бегите в ближайшее к вам отделение детской микрохирургии глаза удалять без сожаления эти мутные хрусталики, которые мешают солнечному свету проникать внутрь глаза.
Причем, чем в более раннем возрасте сделать операцию, тем больше шансов сохранить зрение вашему малышу. Считается, что оптимальные сроки для проведения операции - это возраст от 6 недель до 3 месяцев жизни.
Нам сказочно повезло, нас направили в отделение микрохирургии глаза Ленинградской Областной Детской Клинической Больницы. Отделение оснащено самой современной аппаратурой, здесь проводятся очень сложные операции с учетом мировых технологий и новых разработок. Конечно, основным заболеванием, с которым сюда приезжают детки со всей России и даже ближнего зарубежья, является ретинопатия недоношенных, но оперируют в отделении и с другой патологией глаз, в том числе врожденную катаракту, косоглазие и многое другое.
Работают здесь замечательные специалисты под руководством Заведующего отделения Дискаленко Олега Витальевича. Как попасть к нему на консультацию можно узнать на страницах интернета, там же прочитать много хороших отзывов о нем.
Я же хочу сказать спасибо нашему лечащему доктору Гайдар Марине Витальевне. Это хрупкая женщина с большой душой, добрым сердцем и золотыми руками. Ведь это ей мы обязаны своим вторым рождением, именно так я называю тот день, когда моя девочка увидела свет во всей его красе.
Скажу сразу, что при первом осмотре Марина Витальевна никаких прогнозов нам не сделала, ведь мутный хрусталик не позволял осмотреть глазное дно и прозрачность остальных составляющих глаза, зато провела ультразвуковое исследование глаз. чтобы оценить состояние сетчатки. А вот после операции доктор успокоила нас, сказав, что самое страшное для нас позади, и наша девочка будет видеть.
Понятно, что впереди еще много сложностей, связанных с коррекцией афакии ( так называется состояние глаза без хрусталика) - это ношение линз, очков, тренировка глазок на специальных тренажерах, затем операция по имплантации искусственной линзы, это примерно в 6-7 лет. Но самое главное, ребенок видит, улыбается тебе в ответ, и ты понимаешь, вот оно - счастье!
В заключении хочу сказать, что каждый случай индивидуален, индивидуален и подход к лечению. Самое главное для нас, родителей, не тянуть время с операцией, полностью доверять своему лечащему врачу и выполнять все его рекомендации.
В нашем случае - это умудриться вставить контактные линзы грудничку, причем делать это необходимо ежедневно, либо постоянно контролировать ношение очков, которые пропишет доктор.
Судя по отзывам на форумах, сделать это крайне трудно, но делать надо, чтобы добиться максимального эффекта в восстановлении зрения.
А в конце хочу сказать
ДАЙ БОГ ЗДОРОВЬЯ ВСЕМ ВРАЧАМ, ЧТО ПОМОГАЮТ В ЖИЗНИ НАМ.
Понравилась статья? Сообщи друзьям:
[1126] Врожденная катаракта
Здравсктвуйте. Моему сыну в 1 год был поставлен диагноз - врожденная катаракта. В год и 3 месяца проведена операция по удалению хрусталика и установке ИОЛа. Через 3 месяца еще одна операция - корректировка положения ИОЛа. Через год - еще одна по удалению вторичной катаракты. Сейчас сыну 4 года. Опять вторичная катаракта. ИОЛ находится в передней камере, врос в радужку. Были в институте им. Геймгольца г. Москвы, однако делать операцию отказались из-за большого риска потери глаза. Подскажите где могут провести окончательную операцию, если в России нет подобных специалистов (в чем я уже почти не сомневаюсь после проведения 3-х операций), подскажите где в Европе успешно проводят сложные офтальмогические операции. Заранее благодарю!
Автор: Алексей Вопрос задан: 20/03/2005 22:42:14
[1] Я понимаю Ваши чувства отца больного ребенка. Чем больше было операций, тем сложнее добиться успеха в последующих. Частота вторичной катаракты при удалении врожденной катаракты в возрасте до 2 лет достигает 100%. Поэтому, как правило, во время первой операции проводят удаление (дисцизию) центральной части задней капсулы хрусталика. Кроме того, необходимо бывает удалить и передние слои стекловидного тела (витрэктомия). Но и это не гарантирует того, что на протяжении долгих лет предстоящей жизни вторичная катаракта у ребенка не разовьется снова.
Насколько видно из Вашего описания, были (есть) проблемы с положением ИОЛ в глазу. Должен сказать, что невсегда бывает возможно вернуть линзу в правильное положение. В такой ситуации наилучшей тактикой может быть оставление линзы в покое, поскольку любые другие манипуляции с линзой могут закончиться кровоизлиянием, повышением внутриглазного давления, помутнением роговицы. В конкретной тяжелой ситуации приходится исходить из того, что имеем, поскольку размышления о том, что что бы было, если бы в первый раз сделали так-то так-то, там-то там-то, врачи из-за рубежа и т.п. никакого практического результата не дадут. Попробуйте обратиться в головной институт МНТК Микрохирургия глаза в Москве .
Автор: moderator Отправлено: 22/03/2005 19:24:38
[2] Здравствуйте, моему сыну 7 месяцев, поставили врожденную катаракту. Собираемся делать операцию, но становится страшно, что после этой операции со временем придется делать еще одну (а может и не одну) операцию по вторичной катаракте и. т.д. Может быть лучше в таком случае вообще глаз не трогать. Или от вмешательства никуда не денешься.
Автор: Ольга Отправлено: 07/08/2009 11:26:42
[3] Чтобы не было вторичной катаракты. доктора удаляют центр задней капсулы хрусталика и передние слои стекловидного тела во время первой операции. Если целью является возвращение ребенку зрения, то несколько операций не должны Вас страшить. Решение об операции нужно принимать исходя из соотношения вероятности и величины возможного ее положительного эффекта и риска осложнений, которые зависят от индивидуальных особенностей Вашего случая. Все эти моменты нужно обсудить со своим хирургом.
[4] Здравствуйте, моей дочке годик, в 4-ом месяце была проведена операция по удалению хрусталика левого глаза, т.к. врожденная катаракта была только в нем. Врач порекомендовал поставить ИОЛ в 4-5 лет. Через 2 месяца была назначена контактная коррекция. С 6 месяцев носим линзу, сначала +12, +13, а потом +20. Помимо этого, закрываем здоровый глаз на 3-4 часа каждый день. Однако, глаз немного косит. Это нормально и так будет до операции. До каких пор нужно еще закрывать здоровый глаз? Что посоветуйте делать, и хочется немного поподробнее знать о наших дальнейших действиях, о зрении этого глаза и т. д. Спасибо большое!
Автор: Елена Отправлено: 26/09/2012 11:19:13
[5] Косоглазие - это следствие низкого зрения. Это не нормально, но часто неизбежно для таких случаев.
Здоровый глаз нужно периодически заклеивать на 2-3 часа в день по графику, контролируемому лечащим доктором.
Ношение контактной линзы и заклейки здорового глаза - единственное, что доступно в описанной ситуации. Альтернативой заклейки могут быть применение на здоровый глаз капель, расширяющих зрачок. Это временно снижает зрение на лучшем глазу и заставляет мозг более активно пользоваться худшим.
При односторонней зрительно значимой врожденной катаракте даже после ее удаления на больном глазу зрительные функции очень низкие из-за глубокой амблиопии. К сожалению, на полезное зрение больного глаза в будущем рассчитывать довольно сложно.
Автор: moderator Отправлено: 26/09/2012 20:36:15
Болезнь катаракта глаза
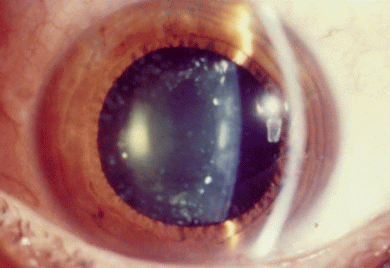
Катаракта — болезнь, которая характеризуется помутнением естественной линзы глаза — хрусталика. В здоровых глазах лучи света всегда фокусируются на сетчатке благодаря действию хрусталика. Человек получает четкие и ясные изображения. При катаракте этот естественный процесс нарушается.
Как проявляется заболевание
Болезнь может возникнуть из-за травмы, возрастных изменений или по другим причинам. Катаракта характеризуется постепенным нарушением зрения. Страдать может один или оба глаза.
Человек получает нечеткие и размытые изображения. Его глаза смотрят словно через мутную пленку. Очки при этом не помогают. По мере развития недуга человек видит все хуже и хуже. Врачи выписывают капли. Но они лишь приостанавливают развитие болезни. Остановить или восстановить прозрачность хрусталика капли не могут.
В глаза попадает только малая часть лучей. По этой причине качество зрения ухудшается. С годами область помутнения только увеличивается. Если не провести лечение катаракты, то она может закончиться слепотой.
Болезнь может возникнуть в любом возрасте. Существует врожденная, лучевая, осложненная и травматическая катаракта. Самой распространенной является старческая катаракта. Она развивается после 50 лет.
Почему возникает болезнь:
- из-за травм, глазных заболеваний (близорукость, глаукома);
- в результате наследственности;
- из-за болезней эндокринной системы (сахарный диабет, нарушение обменных процессов);
- сильное облучение (ультрафиолет, СВЧ и др.);
- плохая экология, высокая радиация, отравление токсинами, курение.
По мере развития болезни у человека возникают неприятные ощущения: мелькание полосок и пятен, светобоязнь, двоение и др. Ему становится трудно читать и писать. Цвет зрачка постепенно становится белым.
Врожденная катаракта
Если офтальмолог обнаружил у ребенка помутнение хрусталика, то может потребоваться хирургическое лечение. Врожденная болезнь означает, что хрусталик потерял прозрачность. Такой недуг встречается у 0,5% малышей.
Если помутнение расположено на периферии и не влияет на качество зрения, то операция не проводится. Причины врожденной патологии: наследственные факторы, нарушения обменных процессов, применение некоторых лекарственных препаратов, инфекции, воспалительные процессы. Если беременная женщина использовала антибиотики для лечения инфекций, то это может стать причиной появления катаракты у ребенка.
Болезнь из-за возраста
Возрастная катаракта имеет следующие стадии: начальная, незрелая, зрелая и перезрелая. Последняя сопровождается распадом волокон хрусталика. Он приобретает молочно-белый цвет.
Как показывает статистика, катаракта прогрессирует очень быстро у 12% пациентов. С момента начала болезни до обширного повреждения хрусталика проходит всего 4 года. Прогрессия заболевания происходит за 7-10 лет у 70% людей. Катаракта считается очень опасным недугом. Ее коварство состоит в том, что только офтальмолог может определить наличие недуга начальной стадии. Во многих случаях симптомы начинают проявляться, когда заболевание уже находится в запущенной стадии.
Врач проводит диагностику, проводя тщательный осмотр глазного дна. При хорошем освещении такое обследование дает возможность выявить изменения. Более глубоким исследованием считается биомикроскопия. При этом используется световая лампа, луч которой имеет форму щели. Оборудование позволяет офтальмологу подробно рассмотреть глубокие ткани глаза.
Если катаракта успела достаточно развиться, то хрусталик набухает. В результате нарушается обмен внутриглазной жидкости. У человека развивается вторичная глаукома. Это опасное осложнение, которое может привести к полной потере зрения.
В современных офтальмологических клиниках лечение заболевания происходит при помощи ультразвуковой факоэмульсификации. Врачи проводят имплантацию интраокулярной искусственной линзы. Мутный хрусталик заменяют хорошей линзой. Операция легко переносится людьми разного возраста. Иногда после удаления пораженного хрусталика развивается вторичная катаракта. Она снижает зрение и может свести к нулю полученные результаты. Такое состояние тоже требует хирургического лечения.
Результаты хирургии врожденной катаракты и коррекции афакии у детей раннего возраста
В хирургическом лечении катаракт у детей на протяжении многих лет совершенствовалась техника самой операции, начиная с момента выбора операционного доступа (трансцилиарный, транспупиллярный, роговичный через колобому радужки, тоннельный роговичный, тоннельный склерокорнеальный), непосредственно этапа капсулотомии/рексиса, аспирации, ленсэктомии и заканчивая наиболее дискутабельным вопросом коррекции афакии [2-5, 7, 9-12, 16-17, 19-21, 24-25, 30].
На сегодняшний день вопрос о целесообразности раннего хирургического вмешательства при врожденных катарактах большинством офтальмологов решен положительно [5, 11-12, 16, 21, 25]. Доказано, что удаление катаракты у детей в раннем возрасте безопасно, не оказывает существенного влияния на последующий рост глазного яблока, способствует нормальному умственному и психофизическому развитию ребенка, положительно влияет на дальнейшую социальную адаптацию [2, 13, 26].
Цель работы — проанализировать результаты хирургии врожденных катаракт и коррекции афакии у детей раннего возраста, накопленных на протяжении 30 лет в Уфимском НИИ глазных болезней.
Материал и методы
Рис. 1. Ребенок М. 3 мес. Двусторонняя врожденная катаракта (до операции)
Рис. 2. Ребенок М. 3 мес. Двусторонняя врожденная катаракта (через 7 дней после операции на правом глазу и через 3 дня после операции на левом глазу с имплантацией гибкой ИОЛ)
Проведен сравнительный анализ результатов операций при врожденной катаракте у детей раннего возраста (от 1 мес. до 5 лет), находившихся на лечении в Уфимском НИИ глазных болезней с 1980 по 2009 гг.
Проводили лечение врожденной катаракты следующими методами: эпикератофакия, контактная коррекция афакии высокогидрофильными мягкими линзами (287 детей), интраокулярная коррекция (127 операций первичной имплантации ИОЛ и 51 — вторичная имплантация), LASIK для коррекции остаточной аметропии с артифакией (в возрасте 10-17 лет).
Отдаленные сроки наблюдения — от 1 года до 30 лет.
Результаты и обсуждение
Выбор метода коррекции афакии (хирургический, оптический) у детей раннего возраста в каждом конкретном случае индивидуален. Каждый из них имеет свои преимущества и недостатки [7, 10, 27]. Так, экстраокулярный характер вмешательства — метод эпикератофакии, обладая свойствами безопасности, обратимости и управления рефракционным эффектом, получил ограниченное распространение из-за длительного срока приживления и восстановления прозрачности трансплантата, высокого риска его помутнения, малого диапазона преломляющей силы и размера биолинзы, а также недостаточной точности прогноза рефракционного результата, поздней стабилизации рефракционных и зрительных функций [6, 20].
Коррекция афакии высокогидрофильными мягкими контактными линзами в раннем послеоперационном периоде [28] или непосредственно в конце операции [8, 18] в сочетании с интенсивным плеоптическим лечением позволила получить высокие функциональные результаты в хирургии врожденных катаракт. Несомненным преимуществом контактной коррекции является возможность моделирования рефракционного эффекта. Однако, помимо общеизвестных отрицательных сторон контактной коррекции (микротравмы, развитие инфекционных осложнений, формирование непереносимости), у детей раннего возраста существует проблема соблюдения непрерывности коррекции. Если в течение первых 2 мес. после операции из 287 детей только в 70% случаев родители ежедневно надевали контактную линзу, то уже спустя 3-6 мес. более 50% переставали ею пользоваться, а через 1-3 года процент отказавшихся от контактной линзы возрастал до 82,5% [15]. В то же время некорригированная афакия у грудных детей по оптическому эффекту приравнивается к неоперированной врожденной катаракте, так как в обоих случаях быстро развивается устойчивая амблиопия.
Интраокулярная коррекция — инвазивный метод, обладает свойством соблюдения непрерывности коррекции, но, учитывая предстоящий рост глазного яблока, не удовлетворяет требованию изменения рефракции (если не принимать во внимание возможность последующей докоррекции или замены ИОЛ). Одним из важных вопросов хирургии врожденных катаракт у детей является выбор между первичной или вторичной имплантацией ИОЛ. За период с 1997 по 2004 гг. интраокулярная коррекция была выполнена 126 детям (178 глаз) в возрасте от 6 мес. до 7 лет (127 операций первичной имплантации ИОЛ после аспирации врожденной катаракты и 51 — вторичная имплантация ИОЛ). Сравнение результатов обоих методов оперативного вмешательства показало следующее [14, 27]: при вторичной им-плантации ИОЛ в 87,5% случаев возникает необходимость рассечения иридокапсулярных спаек; из-за формирования круговых задних синехий после первой операции и отсутствия возможности разделения капсульных листков в ходе второй операции, фиксация ИОЛ преимущественно (до 87%) осуществляется в иридоцилиарную борозду. Таким образом, травматичность вмешательства возрастает. Из осложнений раннего послеоперационного периода: отек роговицы наблюдается в равном количестве случаев как после первичной, так и после вторичной имплантации ИОЛ; частота развития воспалительной реакции III степени несколько выше после вторичной интраокулярной коррекции (37,5% и 30,8% соответственно). Еще большего различия достигли осложнения позднего послеоперационного периода: явления хронического увеита и его последствий после вторичной имплантации ИОЛ зафиксированы в 100% случаев, «захват» зрачка чаще (до 20%) формировался после выполнения вторичной имплантации ИОЛ. Что касается возникновения вторичной катаракты у маленьких детей, то при первичной имплантации ИОЛ выполнение профилактической дозированной задней капсулотомии и передней частичной витрэктомии снижает ее частоту [27]. При сравнении в отдаленные сроки (до 7 лет) гониоскопической картины состояния угла передней камеры [1, 14] у 42 детей (56 глаз) с афакией и у 68 детей (88 глаз) с артифакией после вторичной имплантации ИОЛ в возрасте на момент экстракции катаракты от 2 мес. до 15 лет установлено, что в группе с артифакией чаще, чем в группе с афакией, наблюдалась умеренно выраженная пигментация угла передней камеры (34,1% и 17,9% соответственно) и реже выявлялось нормальное прикрепление корня радужки (10,2% и 19,6%). После вторичной имплантации ИОЛ в большинстве случаев образовывались круговые гониосинехии со смещением места прикрепления радужки кпереди (89,8% и 80,4%) на уровень полосы цилиарного тела и склеральной шпоры (46,6% и 28,4%). У детей с артифакией частота локальных гониосинехий была выше (69,3%), чем в группе с афакией, в которой круговые и протяженные гониосинехии, приводящие к перемещению места прикрепления радужки кпереди, отмечены в 80,4% [1, 14]. Не происходят существенные изменения гидродинамики глаза в отдаленные сроки после вторичной имплантации ИОЛ: средние значения истинного ВГД, коэффициента легкости оттока остаются практически прежними [14]. Итак, вторичная имплантация заднекамерной ИОЛ у детей не влияет на гидродинамику глаза, но приводит к прогрессированию наблюдающихся при афакии изменений угла передней камеры, что повышает потенциальный риск развития вторичной глаукомы, а при наличии компенсированной афакической глаукомы, не диагностированной до операции, вторичная имплантация ИОЛ может спровоцировать ее декомпенсацию в раннем послеоперационном периоде [1].
Положительным моментом интраокулярной коррекции у детей раннего возраста является отсутствие влияния на физиологический рост глаза. Также установлено, что экстракция врожденной катаракты с имплантацией ИОЛ, проведенная в возрасте до 2 лет, обеспечивает наилучшие визуальные результаты при односторонней катаракте и позволяет создать условия для восстановления и развития полноценных бинокулярных функций при двусторонней катаракте (рис. 1, 2) [26-27].
Трудным в решении вопросом у детей раннего возраста остается расчет оптической силы ИОЛ с учетом роста глазного яблока ребенка. Однако знание особенностей рефрактогенеза артифакичного глаза у детей дошкольного возраста позволяет разработать методику расчета оптической силы ИОЛ, основанной на определении величины поправки с учетом исходной длины глаза, возраста ребенка на момент операции и модели ИОЛ [26, 27]. Использование данной методики на практике показало, что имплантация ИОЛ с заложенной гипокоррекцией и дополнительной коррекцией остаточной аметропии контактными линзами предпочтительнее слепоты и слабовидения, возникающих у неоперированных детей или у детей после удаления катаракты и последующей афакией, которая при отсутствии постоянной коррекции после операции сопровождается высокой гиперметропической рефракцией. Таким образом, достигается максимальное участие артифакичного глаза в зрении, предупреждая развитие амблиопии.
С целью оценки эффективности методики расчета ИОЛ был проведен ретроспективный анализ [23] ближайших и отдаленных (от 1 года до 12 лет) рефракционных результатов интраокулярной коррекции врожденной катаракты у 102 детей (155 глаз) после выполнения операции в возрасте от 3 мес. до 15 лет. В 48% случаев детям производилась первичная имплантация ИОЛ из полиметилметакрилата (Ufalens I) через склеральный доступ, в 52% случаев — гибких ИОЛ (Centerflex, Acrysof Natural) через роговичный тоннель. После интраокулярной коррекции врожденной катаракты отклонение достигнутой рефракции от эмметропии отмечено в 128 глазах (82,6%), что составило от –7,50 до +2,00 дптр по сферическому компоненту и от –3,75 до +3,50 дптр — по цилиндрическому компоненту. Эмметропия достигнута в 27 глазах (17,4%). В структуре остаточной аметропии преобладал миопический астигматизм, выявленный в 81 глазу (52,2%), из них сложный миопический астигматизм — в 43 глазах (27,7%), простой миопический астигматизм — в 38 глазах (24,5%). Гиперметропический астигматизм отмечен в 50 глазах (32,3%), причем в 44 глазах (28,5%) — простой гиперметропический астигматизм, а в 6 глазах (3,8%) — сложный гиперметропический астигматизм. Смешанный астигматизм — в 10 глазах (6,5%), миопия — в 7 глазах (4,5%), гиперметропия — в 7 глазах (4,5%) [22-23, 29].
Среди причин возникновения аметропии в послеоперационном периоде рассматривается и индуцированный астигматизм. Было установлено, что достоверному снижению роговичного астигматизма способствует правильное выполнение тоннельного разреза с учетом индивидуальных особенностей топографии роговицы и выбора оптимального соотношения длины/ширины тоннельного разреза [30].
Наличие послеоперационной аметропии у детей с псевдофакией в связи с продолжающимся ростом глазного яблока не в такой степени отрицательно влияет на зрительные функции, как полное отсутствие коррекции в случае афакии, и в свете развивающихся технологий представляет менее трудную для решения задачу: на фоне артифакии удобнее проводить контактную, очковую коррекцию, а также возможно использовать эксимерлазерные вмешательства.
Для коррекции остаточной аметропии 33 детям (45 глаз) 10-17 лет с артифакией, оперированным по поводу врожденной катаракты в возрасте от 3 мес. до 15 лет, был выполнен LASIK. Дооперационная величина остаточной аметропии варьировала по сферическому компоненту от –3,03±0,44 дптр до +0,46±0,05 дптр, по цилиндрическому компоненту от –2,04±0,15 дптр до +1,95±0,1 дптр, что в сферическом эквиваленте рефракции в группе у детей с простым и сложным миопическим астигматизмом составило –4,10±0,45 дптр, в группе с простым гиперметропическим астигматизмом +1,44±0,06 дптр, после эксимерлазерного вмешательства –0,66±0,04 дптр и +0,75±0,07 дптр соответственно в каждой из групп. Острота зрения с учетом проведенной эксимерлазерной коррекции на следующий день после операции повысилась в 100% случаев, в течение последующего года на фоне плеоптического лечения прибавка к некорригированной остроте зрения после операции составила от 1 до 5 строчек. Пространственная контрастная чувствительность оперированных глаз улучшилась у всех детей, достигнув показателей нормы на низких частотах [22-23]. Таким образом, использование LASIK с целью снижения величины остаточной аметропии у детей, оперированных по поводу врожденной катаракты, является безопасным методом и способствует повышению зрительных функций.
Выводы
В целом, опираясь на многолетний опыт наблюдения и лечения де-тей с врожденной катарактой, принятие решения по поводу срока хирургического вмешательства и его объема индивидуально. Положительный исход выше при проведении операции в раннем возрасте, а возможное возникновение послеоперационных осложнений поддается лечению.
Основным элементом хирургического лечения врожденной катаракты у детей раннего возраста является рациональная коррекция афакии. Предпочтение должно отдаваться первичной имплантации ИОЛ, возраст детей — в зависимости от характера помутнения хрусталика (при тотальном помутнении — в первые недели жизни). Дальнейшее развитие науки, внедрение высоких технологий в практическое здравоохранение, ориентирование медицины на профилактическую направленность должно способствовать снижению числа слепых и слабовидящих от врожденной катаракты детей.
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Как лечить катаракту глаза биоптроном
Как лечить катаракту глаза биоптроном  Как наносить подводку для глаз
Как наносить подводку для глаз  Где оперировать катаракту
Где оперировать катаракту  Удаление катаракты лазером
Удаление катаракты лазером  Какой лучше пользоваться подводкой для глаз
Какой лучше пользоваться подводкой для глаз  При боли в суставах поможет компресс из лука, чеснока и алое
При боли в суставах поможет компресс из лука, чеснока и алое