Врожденная катаракта
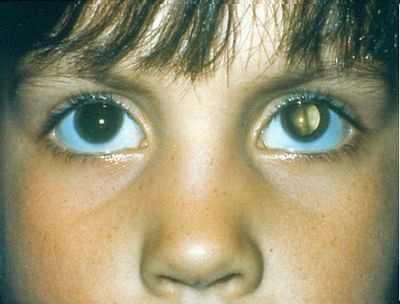
Врожденная катаракта
Если врач-офтальмолог обнаружил у вашего новорожденного малыша врожденную катаракту, это означает, что природный хрусталик потерял свою прозрачность и имеет помутнения. Катаракта может настолько снижать зрение, что может потребоваться хирургическое удаление катаракты.
Врожденные катаракты составляют до 60% всех аномалий развития глазного яблока и встречаются примерно у 0,4% новорожденных детей. Большинство врожденных катаракт являются показанием к операции, но в некоторых случаях, когда помутнение в хрусталике находится на периферии и не снижает центральное зрение, хирургическое лечение не требуется.
Причины врожденной катаракты
Причинами врожденной катаракты могут быть наследственных факторы, сахарный диабет, прием некоторых лекарственных средств.
Помутнение естественного хрусталика, как правило, связано с возрастными процессами в организме. Врожденная катаракта развивается по многим причинам, которые включают наследственные факторы, инфекционные и воспалительные заболевания, нарушения обмена веществ, сахарный диабет, использование некоторых лекарственных препаратов.
Например, использование антибиотиков тетрациклинового ряда при лечении инфекций у беременных женщин может стать причиной развития катаракты у новорожденных младенцев. Перенесенные во время беременности инфекционные заболевания – краснуха, корь, цитомегаловирус, ветряная оспа, простой герпес, опоясывающий герпес, полиомиелит, грипп, вирус Эпштейн-Барр, сифилис и токсоплазмоз, также может быть причиной врожденной катаракты.
Генетические изменения в структуре белков, необходимых для обеспечения прозрачности хрусталика, обуславливают развитие врожденной катаракты.
У детей старшего возраста может быть диагностирована катаракта по аналогичным причинам.
Виды врожденной катаракты
- Передняя полярная катаракта располагается в передней части хрусталика, обычно связывается с наследственными факторами. Этот тип катаракты практически не влияет на зрение и, как правило, не требует хирургического лечения.
- Задняя полярная катаракта располагается в задней части хрусталика.
- Ядерная катаракта является самой распространенной формой врожденной катаракты, появляется в центральной части хрусталика.
- Слоистая катаракта в подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного или мутноватого ядра. Зрение снижается значительно, до 0,1 и ниже.
- Полная катаракта – помутнение в хрусталике распространяется на все слои.
Симптомы и признаки врожденной катаракты
Развитие врожденной катаракты проявляется у ребенка изменениями во внешнем виде и поведении:
- помутнение в виде точки или диска в области зрачка на одном или двух глазах
- развитие косоглазие, нистагма
- в возрасте двух месяцев ребенок не следит взглядом за предметами, не фиксирует взгляд на игрушках и лицах своих родственников
- при рассмотрении предметов или игрушек ребенок поворачивается к ним все время одним и тем же глазом.
Такие проблемы со зрением напрямую влияют на формирование личности, сказываясь на способности к обучению и внешнем виде ребенка. По этим причинам, в ближайшее время после рождения необходимо провести полное глазное обследование ребенка у офтальмолога.
Когда ребенку необходима операция?
Если помутнения в хрусталике снижают центральную остроту зрения и препятствует правильному развитию зрения, необходимо удалять катаракту в кратчайшие сроки. Существуют разные мнения о тактике хирургического лечения врожденной катаракты. Если помутнения в хрусталике снижают центральную остроту зрения и препятствует правильному развитию зрения, то такую катаракту необходимо удалять в кратчайшие сроки.
Если локализация и размеры помутнения в хрусталике не снижают центральное зрения, то такая катаракта не требует хирургического лечения, а нуждается в динамическом наблюдении.
С другой стороны, хирургия катаракты сопряжена с определенной степенью риска осложнений, таких как повышение внутриглазного давления, что может привести к развитию вторичной глаукомы. Общий наркоз, используемый во время операции, также является повышенным фактором риска.
Некоторые эксперты утверждают, что оптимальный возраст для удаления врожденной катаракты от шести недель до 3 месяцев.
Непременным условием нормального развития зрительной системы ребенка после операции является наиболее полная коррекция зрения с помощью очков или контактных линз. Если врач-офтальмолог рекомендует контактную коррекцию, то, как правило, это будут линзы длительного ношения для упрощения их обработки и использования.
Вопрос о сроках имплантации искусственного хрусталика после удаления катаракты весьма сложен. Это связано с опасениями, что интраокулярная линза будет затруднять правильный рост глазного яблока. Расчет оптической силы хрусталика не может быть точным в связи с изменениями размера глаза и его преломляющей силы. Однако, правильно рассчитанная интраокулярная линза ИОЛ – самый физиологичный способ коррекции послеоперационной афакии.
Врожденная катаракта
Помутнение хрусталика – это самая распространенная причина нарушения зрения у младенцев. Опасность данного заболевания заключается в том, что оно очень сложно диагностируется и довольно часто сопровождается другими офтальмологическими заболеваниями.
Причины возникновения и симптомы
Диагностирование врожденной катаракты остается сложным по причине того, что обычно, заболевание, на первых стадиях развития, обнаруживается только по жалобам пациента. И, все же, есть несколько симптомов. которые позволяют определить наличие врожденной катаракты у ребенка.
К таким симптомам относят:
- частичное (очень редко – полное) помутнение зрачка, наличие на нем более светлых точек или дисков; косоглазие или патологическое ритмическое дрожание глазного яблока; по достижении двухмесячного возраста, у малыша не наблюдается фиксирования взгляда на лицах родителей или на игрушках; при рассмотрении различных предметов, ребенок поворачивается к ним только одним глазом (симптом будет отсутствовать в случае двусторонней врожденной катаракты).
Причин развития врожденной катаракты немного, к ним относят:
- инфекционные заболевания матери на первом триместре беременности, в частности токсоплазмоз, краснуха, герпес; сахарный диабет у матери; метаболические нарушения в организме ребенка; патологические метаболические нарушения в организме матери во время вынашивания ребенка.
Виды врожденной катаракты
Врожденные катаракты бывают разных типов, каждый из которых обладает индивидуальными нарушениями в тканях хрусталика, причинами возникновения и сопутствующими заболеваниями.
Различают такие основные типы врожденной катаракты:
- капсулярная; полярная; слоистая; ядерная; полная; осложненная.
Капсулярная врожденная катаракта представляет собой изолированное поражение передней или задней капсулы хрусталика. В зависимости от площади и интенсивности помутнения, зрение может быть немного затуманенным или полностью отсутствующим. Причинами развития данного типа катаракты могут быть метаболические нарушения в материнском организме или внутриутробные воспалительные процессы (бактериального или вирусного происхождения).
Полярная врожденная катаракта – это поражение не только передней или задней капсулы, но и прилегающей к ней поверхности хрусталика. В большинстве случаев данное заболевание развивается в двустороннем варианте. Качество зрения напрямую зависит от силы и площади помутнения.
Слоистая врожденная катаракта представляет собой помутнение в центральной части хрусталика. Данный вид катаракты является наиболее распространенным. Опасность заключается в том, что в подавляющем большинстве случаев болезнь развивается в двустороннем варианте и практически полностью лишает зрения.
Врожденная катаракта у взрослых
По статистике, более 50 % врожденных патологий органов зрения у новорожденных малышей составляет катаракта, иначе, помутнение хрусталика. Наиболее часто причиной заболевания становится наличие диабета у матери ребенка, инфекционный процесс в первом триместре беременности, нарушение обмена веществ. Катаракта может носить, как односторонний, так и двухсторонний характер. Как правило, дефект выявляется в течение первого года жизни ребенка. Однако порой, врожденная катаракта диагностируется у взрослого человека.
Различия между симптоматикой и лечением заболевания у детей и взрослых не существует. Врожденная катаракта дифференцируется на несколько типов. Наиболее часто наблюдают: капсулярный тип, слоистый, полярный, ядерный, полную катаракту и осложненную. Капсулярный тип представляет собой ограниченное помутнение задней либо передней части капсулы хрусталика. Степень помутнения может различаться от легкой до тяжелой, от чего зависит насколько нарушено зрение человека. Полярный тип поражения охватывает капсулу, а так же, как передний, так и задний полюс хрусталика. Обычно, заболевание носит двухсторонний характер.
Слоистый тип считается наиболее распространенной формой катаракты. Поражение захватывает центральную часть органа. В центре помутнения находится мутное либо прозрачное ядро. Чаще всего, данный тип является двухсторонним и приводит к резкому снижению остроты зрения. Ядерная катаракта в большинстве случаев передается по наследству. В зависимости от степени поражения хрусталика снижается зрение. При наличии эмбрионального ядра нарушение зрительной функции незначительно. Полный тип катаракты очень редко является односторонним. В принципе, уже при рождении ребенка наблюдается слепота.
Развивается данный тип внутриутробно, либо в первые месяцы жизни. Нередко, заболевание сочетается с такими дефектами органов зрения, как колобома сосудистой оболочки, микрофтальм или косоглазие. В случае самопроизвольного рассасывания катаракты на зрачке присутствует пленка. Осложненный тип появляется, если во время беременности женщина переболела диабетом, краснухой или прочими инфекционными болезнями. Довольно часто катаракта этого типа сопровождается врожденной глухотой, пороком сердца и так далее.
Врожденная катаракта имеет ряд специфических признаков, позволяющих диагностировать заболевание. При рассматривании предмета человек поворачивается к нему голову так, чтобы видеть его неповрежденным глазом. В области зрачка присутствует помутнение. Это может быть небольшой диск, отдельная точка или полное помутнение. Диагностирование врожденного типа заболевания у взрослого человека проводится врачом-офтальмологом.
К необходимым процедурам относят: осмотр органов зрения при помощи особой «щелевой» лампы, офтальмоскопию, ОКГ - оптическую когерентную томографию, ультразвуковое исследование глазного яблока – эхоофтальмоскопию. При наличии незрелой катаракты используют медикаментозную терапию с применением рассасывающих средств. Это витаминные капли, раствор йодида калия 2 – 3 %. Назначают электрофорез с водным раствором цистеина, инсталляцию витафакола либо вицеина по 2 капли дважды в течение дня. Терапия продолжается долго, но при положительном эффекте может остановить процесс поражения хрусталика и повысить остроту зрения. При диагностировании субкапсулярной задней чашеобразной формы болезни использование вицеина и цистеина не рекомендуется, так как вероятно быстрое развитие катаракты.
В этом случае, рекомендуется заменить данные препараты витафаколом. Если терапия не привела к желаемому результату, и наблюдается прогрессирующее снижение зрительной функции, выполняется экстракция катаракты при помощи хирургического вмешательства. Оптимальный метод операции подбирает лечащий врач на основании результатов диагностики. Существует несколько методик, которыми устраняется врожденная катаракта. Лечение осуществляется с применением современных микрохирургических технологий.
Среди них: комбинированная экстракция, простая экстракапсулярная экстракция, экстракапсулярная экстракция с имплантацией искусственного хрусталика, факоэмульсификация, интракапсулярная экстракция с имплантацией искусственного хрусталика, интракапсулярная экстракция. Несмотря на то, что врожденную катаракту рекомендовано лечить в раннем детстве, не существует возрастных ограничений при терапевтическом или хирургическом лечении для взрослого человека.
Экстракапсулярная экстракция проходит с удалением ядра катаракты и фрагментов хрусталика. При этом капсула остается нетронутой. Криоэкстракция – метод, основанный на использовании современной криотехнологии. Хрусталик примораживается к наконечнику криоэкстрактора и, затем, извлекается наружу. Интракапсулярная экстракция катаракты характеризуется удалением хрусталика вместе с окружающей капсулой. Факоэмульсификация – наиболее щадящее хирургическое вмешательство.
Разрушение поврежденного органа проходит через минимальный разрез, не превышающий 2,5 мм. Фрагменты хрусталика, деструктированного при помощи ультразвукового излучения, извлекаются, также, через отверстие с тождественными размерами. В ходе операции существует риск негативного влияния ультразвука на структуру тканей глазного яблока. Поэтому, используют специальные вискоэластики для защиты ткани органа зрения. Кроме того, в послеоперационном периоде желательно в течение нескольких дней носить глазную повязку. Лечение лазером, также, позволяет провести деструкцию хрусталика с минимальным травмированием органа зрения. Но, в отличие от факоэмульсификации, метод считается абсолютно безопасным. Преимущество лазерного лечения состоит еще и в том, что применить его можно при плотной структуре катаракты.
Лазер эффективно разрушает катаракту на крошечные кубики, легко выводимые при помощи особого отсасывающего наконечника наружу. В случае тяжелого поражения органов зрения лазер и факоэмульсификация могут применяться комплексно. На первом этапе проводят лечение лазером, послойно воздействуя на катаракту. На втором этапе к работе подключают ультразвук. При отсутствии противопоказаний одномоментно выполняют имплантацию искусственного хрусталика. Гибкая линза в сложенном виде вводится в капсулу и разворачивается, занимая место удаленного органа. Используют только качественные линзы от надежных производителей, зарекомендовавших себя с лучшей стороны. Если лечение проводилось ультразвуком или лазером, наложение швов не требуется.
После завершения процедуры разрез герметизируется самостоятельно. Время проведения операции не превышает нескольких часов, в которые входит и необходимая диагностика заболевания. Взрослый пациент не нуждается в госпитализации и в тот же день может покинуть офтальмологическое отделение. На следующий день человек должен 2 – 3 раза закапать в прооперированный глаз рекомендованный врачом дезинфицирующий раствор. Если удалению методом факоэмульсификации подлежала двухсторонняя катаракта необходимо впоследствии провести контактную коррекцию зрения.
Врожденная катаракта у взрослых и детей в настоящее время лечится достаточно эффективно. Правда, нередко, после выполненной экстракции развивается афакия. Передняя камера становится глубже и, лишившись необходимой опоры, радужка дрожит при движении глазного яблока. Поэтому, при наличии афакии следует пользоваться для чтения очками, которые сильнее на 3,0 D очков, используемых для дали. Впрочем, все чаще коррекцию зрения при афакии проводят, используя мягкие контактные линзы.
Врожденная катаракта – проблема с детства
22 Апреля 2014
Катаракта - это нарушение, основным признаком которого является помутнение хрусталика глаза и, как следствие, ухудшение зрения. Врожденной катарактой называется катаракта, которая присутствовала у пациента с момента появления на свет. Обычно такую катаракту диагностируют в течение нескольких дней или недель после рождения; если этого не произойдет, она может привести к полной потере зрения. Впрочем, в некоторых случаях области помутнения хрусталика бывают очень небольшими, и катаракта практически не влияет на зрение. Врожденная катаракта является довольно редким заболеванием - она встречается, по разным данным, у 1.2 - 6 пациентов из 10.000.
Типы врожденной катаракты
Можно выделить два основных типа врожденной катаракты:
- Односторонняя катаракта Катаракта - как решить проблему полностью? поражает только один глаз, встречается очень редко, и обычно связана с аномалиями в структуре глаза, травмами и внутриматочными инфекциями;
- Двухсторонняя катаракта часто бывает наследственной, либо связанной с какими-либо заболеваниями - более подробно о причинах катаракты мы поговорим ниже.
Врожденная катаракта и развитие зрительной системы
Зрительная система, которая обеспечивает связь глаз с головным мозгом, продолжает развиваться приблизительно до семи лет. Очень важно, чтобы в этот период глаза человека видели хорошо, то есть - могли воспринимать и передавать в мозг четкие изображения, иначе зрительная система не разовьется полностью. Если один глаз посылает в мозг нечеткие изображения, мозг научится игнорировать их, и отдавать предпочтение изображениям, которые получает более здоровый глаз. В результате этого развивается амблиопия, или «ленивый глаз» - нарушение, при котором зрительная система у одного глаза развита значительно хуже, чем у другого. Амблиопия может привести к полной потере зрения одного глаза.
Если катарактой поражены оба глаза, зрительная система будет развиваться у них обоих, но это развитие будет ограниченным, в результате чего определенные проблемы со зрением могут сохраниться у человека на всю оставшуюся жизнь.
Врожденная катаракта
Врожденная катаракта – это помутнение хрусталика, которое появляется уже при рождении ребенка. Если заболевание развивается в течение первого года жизни малыша, такая катаракта называется детской. Однако часто помутнение хрустали выявляется не сразу, а спустя некоторое время во время обследования. Поэтому эти два термина можно считать равнозначными.
Нормальный хрусталик представляет собой прозрачную двояковыпуклую линзу, которая является одной из преломляющих сред оптической системы глаза. Он не имеет кровоснабжения и иннервации. Питание его осуществляется за счет водянистой влаги глаза. Под воздействием некоторых провоцирующих факторов происходит нарушение в составе белков хрусталиковых волокон, в результате чего нарушается его прозрачность. происходит помутнение в различных слоях хрусталика.
Данное заболевание встречается по статистике у 1 новорожденного из 2 тысяч. Чаще поражение бывает односторонним, чем двухсторонним.
Врожденная катаракта – Виды
В зависимости от распространенности процесса врожденные катаракты могут быть:
- Односторонние (более 85% случаев)
- Двухсторонние
По форме и локализации врожденные катаракты классифицируются на:
- Полярные передняя и задняя – происходит помутнение переднего и заднего полюсов в капсуле хрусталика.
- Ядерные – наблюдается помутнение эмбрионального и фетального ядер хрусталика.
- Шовные (звездчатые) – характеризуется помутнением Y-образного шва на фетальном ядре.
- Капсулярные – отмечается помутнение передней капсулы и эпителия хрусталика.
- Слоистые (зонулярные) – для этого типа врожденной катаракты характерно помутнение определенных слоев и зон хрусталика.
- Пленчатые – развивается при рассасывании белков хрусталика, характеризуется слиянием передней и задней капсулы хрусталика.
- Полные – тотальное помутнение хрусталика.
Выделяют несколько видов катаракт в зависимости от этиологии:
В зависимости от наличия осложнений и сопутствующих заболеваний выделяют такие группы заболевания:
Врожденная катаракта – Причины
Выделяют несколько факторов риска и причин развития врожденной катаракты:
Врожденная катаракта – Симптомы
Для врожденной катаракты характерно следующее:
- Помутнение, которое можно увидеть в области зрачка в виде точки
- Диффузное помутнение в области зрачка
- Косоглазие
- Ребенок в возрасте около двух месяцев еще не фиксирует взгляд на лицах родителей, игрушках
- У ребенка нет реакции слежения за предметами
- Нистагм (ритмичные движения глазных яблок в виде подергивания)
- При рассматривании предмета ребенок всегда поворачивается к нему одним и тем же глазиком
- Без лечение развивается тяжелая амблиопия (слепота от бездействия)
Врожденная катаракта – Диагностика
Диагностика врожденной катаракты начинается с посещения детского офтальмолога, который проводит некоторые исследования:
- Офтальмоскопия
- Щелевая биомикроскопия
- Оптическая когерентная томография
- Эхоофтальмоскопия (ультразвуковое исследование глазного яблока)
Врожденная катаракта – Лечение в Израиле
Подход к лечению врожденной катаракты в Израиле учитывает многие аспекты заболевания. Если помутнение в хрусталике не снижает остроту центрального зрения и не нарушает нормальное развитие ребенка, то операция может быть отложена. Хирургическое вмешательство также не показано детям возрастом до 6 недель, так как велик риск осложнений после общей анестезии (наркоза), необходимого во время операции. Обычно врожденную катаракту оперируют до трехмесячного возраста ребенка, так как в это время вещество хрусталика мягкое, его можно легко удалить методом аспирации-ирригации через минимальный разрез.
Может проводиться несколько видов операций:
После удаления хрусталика устанавливаются специальные интраокулярные линзы с помощью специальных картриджей через небольшой операционный разрез, а затем расправляются. Установка линз при врожденной катаракте может быть отстроченной, так иногда бывает необходимым дождаться полного созревания капсулы хрусталика. В таком случае операция проводится в несколько этапов.
Позаботьтесь о зрении Вашего малыша – приезжайте за лечением врожденной катаракты в Израиль!
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Лечение катаракты видео онлайн
Лечение катаракты видео онлайн  Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.
Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.  Хвойный бальзам при полиартрите
Хвойный бальзам при полиартрите  Синдром красных глаз
Синдром красных глаз  Твердотельные фотоумножители. Творожная помощь. Телевизионные передающие трубки.
Твердотельные фотоумножители. Творожная помощь. Телевизионные передающие трубки.