Врожденная катаракта причины

Причины и виды врожденных катаракт
Врожденные катаракты очень часто сочетаются с другими пороками развития глаза, часто носят семейный характер, являются результатом внутриутробной патологии. Чаще врожденные катаракты бывают двусторонними, но встречаются и односторонние поражения хрусталика.
Е.И. Ковалевский (1974) в целях лучшего определения характера врожденных катаракт и определения тактики лечения предложил их классифицировать по происхождению, виду, локализации помутнения и степени снижения зрения с учетом осложнений и сопутствующих изменений.
Внутриутробными причинами развития врожденной катаракты может явиться краснуха (в 15% случаев врожденной катаракты) при инфицировании плода в возрасте менее 6 недель. Помутнение может быть врожденным или развиться через несколько недель и даже месяцев после рождения.
К другим внутриутробным причинам появления врожденной катаракты можно отнести токсоплазмоз, цитомегаловирус, прием лекарств матерью (талидомид, стероиды и др).
Существует также ряд синдромов, ассоциирующихся с катарактой:
- синдром Дауна, связанный с хромосомальным нарушением у человека. При данном синдроме наблюдается катаракта и кератоконус;
- синдром Вернера - катаракта развивается в возрасте между 20 и 40 годами;
- синдром Ротмунда - редкое наследственное заболевание, катаракта развивается между второй и четвертой декадами жизни больного.
Следует отметить, что 1/3 всех врожденных катаракт являются наследственными.
Встречаются врожденные катаракты эмбриональных швов, передние и задние полярные, зонулярные или слоистые, тотальные или диффузные. Остановимся на отдельных видах врожденных катаракт.
Катаракта эмбриональных швов. Это такие катаракты, когда эмбриональные швы становятся мутными. Эта катаракта очень раннего периода эмбриогенеза. На швах видны крошки, напоминающие манную крупу. При наличии такой катаракты необходимо при разговоре с родителями ребенка быть осторожными, так как психологическая реакция родителей на слова врача непредсказуема. В целом у ребенка сохраняется достаточно высокая острота зрения.
Передние и задние полярные катаракты. Они в целом похожи друг на друга. Это серо-белые "нашлепки" на капсуле хрусталика, по своей этиологии они очень разные.
Передняя полярная катаракта - это катаракта очень раннего периода эмбриогенеза, 1-го месяца внутриутробной жизни зародыша.
Ограниченное помутнение белого цвета у переднего полюса хрусталика возникает в тот период, когда в переднем мозговом конце формируются глазные пузыри, растущие в сторону наружной эктодермы. Со стороны наружной эктодермы в этот же период начинает расти хрусталик. Последний вминает глазной пузырек и образуется глазной бокал.
Таким образом, на 1-м месяце эмбриогенеза вследствие нарушения эмбрионального развития или как следствие внутриутробного ирита возникает передняя полярная катаракта.
Задняя полярная катаракта - катаракта позднего эмбриогенеза. Она образуется в предродовом периоде. По сути дела при такой катаракте образуется мозоль на задней капсуле хрусталика. Считают, что это остаток артерии стекловидного тела, которая к рождению ребенка подвергается редукции.
Катаракты обоих видов (полярные) не подлежат оперативному лечению, так как не приводят к значительному нарушению центрального зрения.
Зонумерная, или слоистая катаракта. Это наиболее частая форма врожденных катаракт.
Для нее характерно чередование прозрачных и мутных слоев хрусталика. Мутный слой располагается на границе взрослого и эмбрионального ядра. По экватору в зоне взрослого ядра имеется второй слой помутнения, отделенный от первого слоем прозрачных волокон. Помутнения второго слоя клиновидные, по интенсивности неоднородные.
В проходящем свете мы видим по периферии красный рефлекс, а в центре - серое помутнение. Край мутного диска неровный, петлистый. Эти мутные петли называются "всадниками" или "наездниками". Установлено, что зонулярная катаракта может быть не только врожденной, но и возникнуть в постнатальном периоде у детей, страдающих спазмофилией на фоне гипокальцемии. Снижение зрения определяется интенсивностью помутнения.
Т. Бирич, Л. Марченко, А. Чекина
«Причины и виды врожденных катаракт» – статья из раздела Офтальмология
Дополнительная информация:
Врожденная катаракта
Врожденная катаракта - это помутнение хрусталика и является прогрессирующим хроническим заболеванием. Врожденная катаракта у ребенка может проявляться снижением зрения, наличием белого зрачка, косоглазием, отсутствием рефлекса на бесшумные игрушки.
Больше половины всех врожденных пороков глаз составляет врожденная катаракта. Заболевание может быть односторонним или двусторонним, и совмещаться с прочими патологиями.
Причины врожденной катаракты
Выделяются некоторые причины врожденной катаракты и факторы риска:
- наследственный фактор, заболевание может быть семейным и передаваться по наследству;
- наличие таких наследственных заболеваний, как синдром Лоу, синдром Марфана, сидром Дауна;
- нарушения метаболические;
- внутриутробные инфекции;
- внутриутробные глазные воспалительные заболевания ребенка, к примеру, ирит (воспаление радужки).
Симптомы врожденной катаракты
- наличие в области зрачка помутнения в виде диска или точки. Зрачок может быть диффузно мутным;
- размеренное подергивание глазных яблок (нистагм), косоглазие;
- в двухмесячном возрасте отсутствует фиксация взгляда на игрушках и лицах родственников, нет реакции слежения за предметами;
- при рассматривании игрушки, малыш поворачивается к ней одним и тем же глазом.
Лечение врожденной катаракты
На начальных фазах катаракты может быть назначена медикаментозная терапия. Поскольку помутнение хрусталика носит необратимый характер, капли не могут излечить от катаракты и восстановить прозрачность хрусталика, однако способствуют замедлению прогрессирования заболевания.
Хирургическое лечение врожденной катаракты - единственный радикальный метод лечения от катаракты. В процессе операции хрусталик, пораженный катарактой, удаляется, а на его место устанавливают искусственную интраокулярную линзу (ИОЛ). Сейчас основные операции, выполняемые при катаракте - это интракапсулярное или экстракапсулярное удаление хрусталика и последующая установка ИОЛ, ультразвуковая факоэмульсификация.
Такие операции производятся многими российскими государственными клиниками, они доступны всем, так как оплачиваются системой обязательного медицинского страхования.
После факоэмульсификации очень редки осложнения, но возможны. После операции, спустя определенный промежуток времени, может произойти сжимание задней капсулы хрусталика, которая легко устранима несколькими насечками лазером.
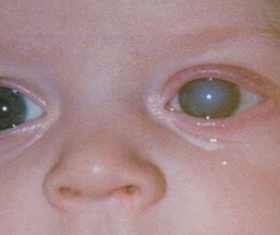
Катаракта врождённая - описание, причины, симптомы (признаки), диагностика, лечение.
Краткое описание
Врождённую катаракту наблюдают в 5 случаях из 100 000 новорождённых; она обусловливает 10–38% случаев детской слепоты.
Код по международной классификации болезней МКБ-10:- Q12.0 Врожденная катаракта
Классификация • Венечная (коронарная) — помутнения расположены радиально в глубоких слоях коры периферических отделов хрусталика и имеют булавовидную форму, светло - серую или зеленовато - голубую окраску • Веретенообразная — помутнение веретенообразной формы расположено по оси хрусталика • Дисковидная — помутнение дисковидной формы расположено между ядром и задним полюсом хрусталика • Зонулярная (слоистая) — помутнения хрусталика расположены в виде 1–3 концентрических слоёв вокруг его ядра • Звёздчатая катаракта (хрусталикового шва) характеризуется наличием точечных помутнений в области эмбриональных швов хрусталика, образующих фигуру звезды • Катаракта переднего эмбрионального шва — стационарная катаракта, характеризующаяся множественными точечными помутнениями белого цвета в области переднего эмбрионального шва хрусталика • Полярная катаракта — небольшое округлое серовато - белое помутнение, нередко слоистого строения, расположено у одного из полюсов хрусталика • Пирамидальная катаракта — полярная катаракта, помутнение в виде конуса, вершина направлена к полюсу хрусталика.
Причины
Генетические аспекты. Типы и гены: • 182500, ген SORD, 15q15; • голубая, тип 1, CCA1, 115660, 17q24; • голубая, тип 2, 601547, CRYB2 (123620), 22q11.2 q12.2; • зонулярная Марнера, CTM, 116800, 16q22.1; • зонулярная порошкообразная, тип 1, 116200, GJA8, CX50, CAE1, 600897, 1q12 q21; • зонулярная порошкообразная, тип 2, CAE2, CZP2, 601885, 13q11 q12; • зонулярная, CCZS, 600881, 17q11 q12; • с гиперферритинемией 600886, FTL, 134790, 19q13.3 q13.4; • с микрофтальмом, CATM, 156850, 16p13.3; • полная, Х сцепленная (?), CCT, 302200; • Фолькманнов, CCV, 115665, 1pter p36.13; • с поздней дистрофией роговицы, PAX6, AN2, 106210, 11p13; • Коппок подобная, CRYGA, CRYG1, 123660, 2q33 q35; • полярная задняя, CPP, 116600, 1pter p36.1; • полярная передняя, тип 1, CTAA1, 115650, 14q24 qter.
Факторы риска • Метаболические нарушения: СД у матери, галактоземия у плода • Инфекционные заболевания матери в I триместре беременности: краснуха, герпес, эпидемический паротит, токсоплазмоз и др.
Симптомы (признаки)
Клиническая картина • Заболевание часто протекает бессимптомно • Иногда родители замечают у ребёнка нарушения фиксации взора или косоглазие из - за отсутствия коркового контроля за содружественными сокращениями наружных мышц глаза • Лейкокория (светлое отражение от зрачка — видимое проявление помутнения хрусталика), нистагм, признаки основного заболевания (например, синдрома Дауна, краснухи) • Помутнение хрусталика выявляют сразу после рождения или в течение 3 мес.
Диагностика
Дифференциальная диагностика • Опухоли наружного отдела зрительного анализатора, проводящих путей • Ретинопатия.
Лечение
Лечение • Наиболее оптимально оперативное лечение в первые месяцы жизни (экстракция катаракты) под наркозом, что позволяет добиться правильного формирования зрительной коры и самой сетчатки, а также адекватного развития мышечной координации, необходимой для бинокулярного зрения •• Имплантация интраокулярной линзы не показана, поскольку глаз в процессе роста изменяет рефракцию •• При двусторонней катаракте с остротой зрения менее 0,005, не корригируемой с помощью линз, оперативное вмешательство показано в возрасте от 2 до 6 мес •• При менее выраженной катаракте (острота зрения — ниже 0,3) предметное зрение возможно, поэтому операцию проводят в возрасте 2–5 лет •• Послеоперационный уход: для борьбы с амблиопией необходимо длительное ношение повязки на здоровом глазу. Показана коррекция рефракции оперированного глаза, частые повторные исследования остроты зрения •• При остроте зрения выше 0,3 (улучшение до 0,4 при расширении зрачка) хирургическую экстракцию не проводят • При отсроченном хирургическом лечении необходима инстилляция в глаз мидриатических средств 1–2 р/нед вплоть до операции для обеспечения полноценного развития сетчатки, часто страдающей при недостатке поступления к ней света, предупреждения нистагма, косоглазия, амблиопии.
Прогноз. При несвоевременно выявленной врождённой катаракте прогноз часто неблагоприятный ввиду наличия высокого риска развития амблиопии.
МКБ-10 • Q12.0 Врождённая катаракта.
Приложение. Синдром AMC (от: A taxia - M icrocephaly - C ataract, синдром атаксии–микроцефалии–катаракты, 208870, r ). Клинически: атаксия, умственная отсталость, микроцефалия, врождённая катаракта, нистагм.
Катаракта
Катаракта
Катаракта — это нарушение зрения чаще всего диагностируется у пожилых мужчин и женщин. Катаракту можно описать как помутнение хрусталика, частичное или полное. Хрусталик – это своего рода линза, которая преломляет свет. В юности и молодости хрусталик эластичен и прозрачен. Он быстро приспосабливается к любым условиям, поэтому человек может без проблем фокусировать взгляд на любых предметах, вне зависимости от их расположения относительно себя самого.
При развитии катаракты хрусталик становится мутным, на него попадают не все световые лучи, отражающиеся от предметов. Зрение ухудшается, человек воспринимает видимые им объекты как нечто размытое и нечеткое. Катаракта прогрессирует, помутнение распространяется на все большие части хрусталика. В итоге, без соответствующего лечения, наступает неизбежная слепота.
Хотя катаракту и называют недугом пожилых людей, но на самом деле это заболевание может настигнуть человека практически в любом возрасте. Ведь катаракта может быть врожденной, полученной в результате различных травм или осложнений после заболеваний.
Но вес же возрастная катаракта встречается чаще всего. В группе риска находятся люди в возрасте от пятидесяти лет и старше. ПО некоторым статистическим данным в мире этой разновидностью катаракты страдает почти 20 миллионов жителей!
Симптомы
Рассмотрим симптомы катаракты. В ходе развития болезни хрусталик меняет свой биохимический состав, резко ухудшается его кровоснабжение и питание. Именно поэтому хрусталик теряет свою прозрачность, становится более плотным. На него попадает часть лучей, ухудшается зрение, окружающие предметы кажутся покрытыми пеленой. Затуманенное зрение – это наиболее характерный признак катаракты, который присутствует в той или иной степени у всех больных. Глаза становятся чувствительными к яркому свету, человеку кажется, что перед его глазами мелькают пятна, штрихи и полоски. Больной с катарактой с трудом воспринимает мелкий шрифт и выполняет тонкую работу, требующую зрительного напряжения. Частыми симптомами являются двоение в глазах, ослабленное восприятие цветов и искажение предметов. Больному катарактой сложно подобрать очки или контактные линзы.
В зависимости от того, как сильно выражено помутнение хрусталика, и насколько от этого ухудшилось зрение, можно говорить о нескольких стадиях развития катаракты: начальной, выраженной, зрелой и перезрелой.
Причины
Основная причина катаракты – неизбежное старение человеческого организма и происходящие в связи с этим изменения эндокринного характера. В частности, с возрастом меняется обмен веществ, развивается сахарный диабет, авитаминоз и некоторые другие заболевания. Спровоцировать развитие катаракты могут и другие факторы: наследственная предрасположенность, разного рода глазные болезни (например, близорукость или глаукома), травмы и повреждения органов зрения, а также воздействие радиации, ультрафиолета и даже электромагнитных излучений от бытовых приборов.
Врожденная катаракта
Катаракта, как и многие заболевания, может быть врожденной и приобретенной. Более того, из всех проблем со зрением именно катаракту чаще всего диагностируют у новорожденных детей. Она может затрагивать один или оба глаза. Часто катаракте сопутствуют и другие патологии развития.
Существует несколько видов врожденной катаракты.
- Капсулярная катаракта характеризуется изолированным помутнением передней или задней сумки хрусталика, то есть его капсулы. Оно (помутнение) может быть разной формы и размера. В зависимости от этого, зрение может снизиться в разной степени. Возникает капсулярная катаракта из-за перенесенных во время беременности болезней или воспалений внутри утробы.
- Полярная катаракта действует в более широкой зоне. Она поражает не только капсулу, но и вещество хрусталика. Величина и форма катаракты, как и при капсульной разновидности заболевания, могут отличаться.
- Слоистая катаракта встречается у младенцев чаще всего. Поражение в этом случае расположено в центре, вокруг ядра. Такая катаракта всегда сопровождается потерей остроты зрения .
- Ядерная катаракта развивается сразу на обоих глазах. Часто передается по наследству. Зрение снижается очень существенно. Но если помутнение будет ограничено эмбриональным ядром, то проблемы со зрением могут быть не столь значительными.
При полной катаракте болезнь затрагивает два глаза. Развивается до рождения ребенка или же в первые месяцы жизни, почти всегда сочетается с другими патологиями глаз. Симптомы могут быть разными, в зависимости от степени помутнения у больного хрусталика. Так, в случае, когда катаракта захватывает хрусталик целиком, видно его помутнение. Ребенок только ощущает свет. В редких случаях полная катаракта рассасывается естественным путем. Тогда в области зрачка присутствует пленка ( то есть развивается пленчатая катаракта).
Врожденную катаракту можно диагностировать по некоторым признакам, которые заметны невооруженным глазом. Основной показатель заболевания – помутнение зрачка в виде диска или точки. Часто катаракте сопутствует косоглазие или нистагм. В два месяца ребенок с катарактой, в отличие от здоровых младенцев, не может сосредоточить взгляд на лицах и предметах, не следит инстинктивно за движущимися возле него объектами.
Родителям следует помнить, что врожденная катаракта может вообще никак себя не проявлять. Поэтому осмотр ребенка специалистом-офтальмологом просто необходим, чтобы исключить всякую возможность заболевания.
Лечение
Когда диагноз установлен, назначается лечение. Терапия подбирается индивидуально, с учетом всех особенностей ребенка. Иногда лечения вообще не требуется, если катаракта не мешает нормальному развитию зрения малыша. Но такого ребенка все равно ставят на учет, наблюдают за ним, так как ситуация в любой момент может кардинально измениться. Если катаракта угрожает зрению, то ее удаляют – консервативными методами либо при помощи хирургической операции.
Лечение возрастной катаракты
Лечение возрастной катаракты
Следует помнить очень важный момент. Возрастная катаракта, к сожалению, необратима. Консервативными методами невозможно добиться значительного улучшения состояния больного. С помощью лекарственных препаратов врач может в лучшем случае облегчить симптомы и приостановить развитие болезни. Лекарства против катаракты представляют собой чаще всего капли для глаз. Препараты подбираются строго индивидуально, с учетом общего состояния больного, наличия у него других заболеваний или аллергических реакций.
Но все же единственный способ победить катаракту – это хирургическая операция, в ходе которой мутный, негодный хрусталик меняют на искусственный. Зрение при этом полностью восстанавливается. Современная медицина знает множество видов операционного вмешательства. Наименее травматичным из них называют факоэмульсификацию с одновременной имплантацией складной линзы. Этот тип операции характеризуется небольшим разрезом, делается в амбулаторных условиях. Ее – факоэмульсификацию – можно проводить в любом возрасте и на любой стадии развития болезни.
Способность нормально видеть возвращается к больному уже через несколько часов после операции, а полностью зрение восстанавливается в течение недели. Послеоперационный период предполагает определенные ограничения: не поднимать тяжести, беречь глаза от напряжения и яркого света (носить, например, солнцезащитные очки), избегать резких перепадов температуры окружающей среды. В течение месяца очень нежелательно употреблять алкоголь. Индивидуально может быть назначено применение глазных капель. Для скорого выздоровления и восстановления зрения очень важно тщательно и в полном объеме выполнять все предписания лечащего врача.
Профилактика
В вопросе профилактики катаракты важную роль играет предупреждение нехватки витаминов, необходимых для глаз. В первую очередь это касается витаминов В-группы, С и Е. Особенно ими богаты овощи и фрукты, поэтому такие продукты должны быть на вашем столе постоянно. Периодически принимайте и поливитаминные комплексы.
Сахарный диабет – еще один фактор риска. Поэтому тщательно контролируйте уровень содержания сахара в крови, а также массу тела. Ведь часто именно ожирение приводит к развитию диабета, а потом и катаракты.
Алкоголь и особенно курение негативно сказываются на состоянии глаз. Врачи (и не только офтальмологи!) настоятельно рекомендуют избавиться от подобных вредных привычек, если они у вас есть, конечно. Также берегите глаза от яркого света. Ультрафиолетовое излучение может повредить хрусталик и спровоцировать развитие катаракты.
Что такое катаракта в передачи жить здорово!
Поделитесь закладкой с друзьями в соц сетях:
Источники:
, , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз  Катаракта при сахарном диабете у животных
Катаракта при сахарном диабете у животных  Как красить глаза на каждый день
Как красить глаза на каждый день  Драже Черника Тенториум
Драже Черника Тенториум