
Инфекционные хронические воспаления век
Инфекционные хронические воспаления век.
Для установления диагноза блефарит врач-офтальмолог проводит осмотр пациента, выявляющий симптомы воспаления придаточного аппарата глаз. Узнать причину заболевания необходимо, чтобы подобрать эффективное лечение. Поэтому проводятся дополнительные обследования – соскоб на присутствие клеща Demodex, лабораторные анализы для обнаружения других инфекций и глистных инвазий. Для каждого вида возбудителя применяется специфическое лечение антипаразитарными или противомикробными препаратами.
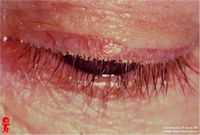
Чтобы успешно вылечить блефарит у взрослых или у детей, необходимо тщательно соблюдать правила личной гигиены. У каждого члена семьи должно быть индивидуальное полотенце и постельное белье, их надо регулярно стирать, затем проглаживать горячим утюгом. В жилище нужно поддерживать чистоту и порядок, регулярно проводить влажную уборку и проветривание, предупреждая накапливание пыли – питательной среды для домашних клещей Demodex.
Соблюдение рационального режима труда и отдыха, своевременная коррекция аномалий рефракции, полноценное витаминизированное питание также помогут эффективно вылечить блефарит хронический.
Местное лечение различных вариантов блефарита у детей и взрослых пациентов включает удаление корочек с последующим смазыванием краев век антисептическими средствами – растворами сульфацила-натрия, бриллиантовой зелени, рыбьим жиром.
Лечение такой формы, как блефарит язвенный дополняется подсушиванием язвочек с помощью 5% раствора нитрата серебра в первые несколько дней лечебных процедур. Затем лечение проводится по общей схеме.
Мейбомиевый блефарит необходимо лечить, включая в курс обязательный массаж век для удаления воспалительного секрета из толщи хряща. Массаж век уменьшает воспалительный отек, способствует скорейшему выздоровлению.
Лечение блефарита народными средствами, особенно у детей, можно применять после консультации с лечащим врачом-окулистом. Если у пациента нет аллергических реакций, то после проведения курса антибиотиков назначаются примочки с настоями лекарственных трав (календула, шалфей, ромашка).
Существует форма заболевания, которая характерна для новорожденных детей. Если роженица имеет хроническую гонорейную инфекцию, то во время прохождения через родовые пути ребенок заражается от матери.
Заболевание называется гонобленнорея новорожденных. На 2–3-й день после родов у детей появляется водянистое отделяемое из глазной щели, отек век. Кожа век напряжена, веки раскрываются с трудом. Секрет становится кровянистым, приобретает цвет мясных помоев. На 4–5-й день болезни появляется густой гной желтого цвета, может образоваться гнойная язва роговицы с последующим распространением на глубинные структуры глаза. Такое осложнение опасно потерей зрения у новорожденных детей.
Диагноз устанавливается после взятия мазка и нахождения в нем гонококка. Лечение проводят антибиотиками из группы пенициллина.
Для профилактики такого опасного осложнения у новорожденных детей всех беременных обследуют в женской консультации заранее. Сразу после родов всем новорожденным обрабатывают веки 2% раствором борной кислоты, затем закапывают стерильный раствор антисептика (нитрата серебра, пенициллина или сульфацила натрия).
Бывают ли осложнения блефарита?
Такая форма болезни, как блефарит чешуйчатый, практически не дает осложнений. Для других форм заболевания при длительном течении характерны осложнения в виде рубцевания, выпадения ресниц, изменение направления роста ресниц, присоединение конъюнктивита. Для предотвращения таких неприятных последствий нужно своевременно обращаться к врачу-офтальмологу при появлении первых симптомов заболевания, особенно у детей. Лечить запущенный процесс гораздо труднее, чем повлиять на воспаление в самом начале.
dermatitanet.ru Номер газеты: февраль 2004Автор: Александрова Зоя
«Здравствуйте, уважаемая редакция газеты ”Помоги себе сам”!
К сожалению, как мне кажется, сам себе помочь я не могу. У меня с детства периодически воспаляются веки и на них появляются белые чешуйки. Сначала я думал, что веки просто обветриваются, как руки зимой. Мазал различными маслами и кремами, делал примочки из отвара укропа на ночь. Услышал, что моя болезнь может быть проявлением аллергии на сладкое. Перестал есть шоколад, но это не помогло. Врач поставил диагноз блефарит, но проблема все-таки осталась и доставляет страшные неудобства: не могу смотреть в глаза собеседнику, стыжусь своих «уродливых» безресничных глаз. Посоветуйте, пожалуйста, как избавиться от этого недуга?»
Николай, 18 лет, г. Тюмень
Прокомментировать письмо и подробнее рассказать о хроническом воспалении век мы попросили врача-офтальмолога высшей категории Государственного научно-исследовательского института профилактической медицины МЗ РФ Марину Витальевну МИНАЕВУ.
— Причин блефарита — хронического воспаления век — может быть очень много. Чаще всего это клещевая инфекция (демодекоз). Мельчайшие паразиты, которые видны только под микроскопом, присутствуют в организме каждого человека. По одной-две особи живет на корнях некоторых ресниц. Здоровый организм с клещами борется, поэтому они плохо приживаются.
Если же человек ослаблен и у него снижается иммунитет, например, в результате каких-то перенесенных заболеваний, возрастных изменений, организм уже не может устоять против инфекции, и тогда паразиты начинают бурно размножаться. Когда их численность переходит определенные границы, появляется воспаление век — аллергическая реакция на продукты жизнедеятельности клеща или его личинок. Иногда паразитов так много, что под микроскопом видны их скопления в виде своеобразных монетных стопок. Клещи локализуются в желёзках век, которые при этом воспаляются; скапливается секрет, возникают неприятные ощущения.
— Существует мнение, что лечить демодекоз бесполезно. Так ли это?
— Полностью избавиться от клеща действительно невозможно, но с помощью лечения мы снижаем количество паразитов до того уровня, когда они не беспокоят больного. Поэтому не правы те врачи, которые считают, что лечиться бесполезно. Несколько клещей — норма для организма, и задача специалиста уменьшить их количество до этого предела, чтобы заболевание прошло. Но так как блефарит возникает на фоне снижения иммунитета, то при малейшем поводе — будь то грипп, перенесенная операция, стресс, — болезнь может обостриться вновь. Чаще всего это случается в осенне-весенний период. Пациенты, у которых часто воспаляются веки, постоянно наблюдаются у врача и своевременно проходят профилактику снижения иммунитета. И даже если обострения все-таки возникают, они быстро гасятся лечением. Сейчас появился новый отечественный препарат «Блефарогель-2», содержащий серу; он великолепно справляется с клещом. В любом случае демодекозный блефарит можно и нужно лечить.
— Чем опасен запущенный блефарит?
— Если болезнь не лечить, процесс становится хроническим, образуется склерозирование (уплотнение) краев век вплоть до их выворота. На прием приходят люди 50—55 лет с вывернутыми веками, какие бывают у 90-летних стариков. А ведь это можно было бы предотвратить своевременным лечением.
Блефарит часто возникает на фоне диабета при нарушении углеводного обмена в организме. Поэтому, кроме проверки на наличие клеща, пациент с воспалением век обязательно должен посетить эндокринолога, особенно когда среди близких родственников есть диабетики. Если подозрения не подтвердились, необходим визит к гастроэнтерологу, потому что иногда воспаление век связано с гастритом (чаще всего со сниженной кислотностью), особенно при наличии жалоб на нарушение работы желудочно-кишечного тракта (ЖКТ).
— Что делать, если веки воспалились у ребенка?
— Обычно причины блефарита у маленьких детей — дисбактериоз или глистные инвазии. Клещевая инфекция у детей обычно не встречается. У малышей краснеют глазки, они начинают их тереть, чесать, заносят инфекцию, возникает конъюнктивит. Поэтому родители должны знать, что если у ребенка воспалились веки, нужно, посоветовавшись с педиатром, в первую очередь сдать анализ кала на яйцеглист и дисбактериоз.
— Можно ли вылечить блефарит, причина которого не в клеще?
— Если дело не в клеще, то есть блефарит — вторичное проявление какого-либо заболевания, воспаление век нужно лечить параллельно с основным недугом. Иначе после прекращения лечения блефарита он возобновится, потому что процесс, «подогревающий» инфекцию, останется.
— Расскажите, пожалуйста, о других причинах воспаления век.
— У пожилых людей блефарит может быть следствием старческого перерождения век. За счет желёзок, которые вырабатывают смазку для глаз и покрывают их защитной пленкой, при моргании мы не чувствуем движения века по глазу. С возрастом железы атрофируются, смазки становится мало, появляется сухость в глазах, резь, возникает так называемый сухой синдром. Он тоже сопровождается блефаритом. В этом случае назначаем массаж век, сосудистые препараты, улучшающие кровоснабжение век. Иногда рекомендуем прогревающие процедуры, которые легко сделать даже дома: ватный тампон намочить в горячей воде, отжать, прикладывать его на веки 1 раз в день 10 дней подряд.
Блефарит часто сопутствует ревматизму. Если у пациента синдром сухих глаз, его обязательно направляют и на консультацию к ревматологу, особенно когда есть дополнительные жалобы на боли в суставах, сердце и так далее.
В последнее время на покраснение век, резь в глазах стали жаловаться молодые люди, работающие за компьютером. Симптомы сухого синдрома, такие же, как у пожилых людей, провоцирует обычно лучевой экран (жидкокристаллический или плазменный меньше напрягают глаза). Веки могут воспалиться, если вы долго сидели на сквозняке. Постоянное нахождение рядом с кондиционером провоцирует снижение иммунитета и тоже может стать причиной блефарита.
Если человек много времени проводит перед монитором, мы рекомендуем во время работы обязательно надевать очки с антибликовым покрытием. А также использовать препараты (например, «лютеин-комплекс»), содержащие экстракт черники, витамин А, повышающие остроту зрения, микроэлементы. Рекомендуем офтагель или «искусственную слезу» — они покрывают глаза защитной пленкой.
Блефарит может появиться также из-за авитаминоза (как правило, дефицита витаминов А или группы В).
Витамин А чаще всего назначаем в виде отечественного препарата «Веторон» (он содержит также витамины С, Е). Я не случайно обращаю внимание на отечественные препараты, потому что их качество и эффективность сейчас соответствуют мировым стандартам, а главное — они доступны по цене. Препараты группы В — например, нейромультивит (витамины В6, В1, В12) или пивные дрожжи в таблетках — очень полезны.
— Сейчас многие следят за своим весом. От пивных дрожжей можно располнеть?
— Курс лечения не такой уж длительный. Скажем, за 2 недели располнеть вы не успеете. Причем нужно обязательно принимать пивные дрожжи строго после еды, иначе происходит вздутие живота. Дрожжи не рекомендуются людям, у которых проблемы с ЖКТ.
В результате принятия комплекса мер, когда, например, проводится излечение от клеща, назначаются препараты, содержащие витамины А плюс пивные дрожжи или витамины группы В, хронический процесс прекращается. Мы предупреждаем пациентов, чтобы в дальнейшем они соблюдали гигиену век и не провоцировали заболевание.
Решить вышеперечисленные проблемы Вам помогут в Медицинском центре "Помоги себе сам". Запись по тел.178-54-14; 179-16-01.
Отзывы на статью [3]
www.fpss.ru
Информация об обновлении статей.

Обновление сайта - это добавление информации на сайт:
Для обновления сайта необходима информация, новости вашей компании в текстовом виде, или другие виды материалов: фото, видео, аудио. Также в качестве материалов для обновления сайта могут быть использованы тематические публикации, статьи. Если ваши сотрудники обладают литературными способностями, можно делать записи в блог для освещения событий, мероприятий в вашей компании. Таким образом пользователь видит, что сайт принадлежит активно развивающейся компании, которой можно доверять.
Написание статей можно заказать - Вы можете получить готовые статьи, заказав у нас услугу по копирайтингу.
Обновление сайта лучше проводить как можно чаще, поставляя на сайт наиболее свежую информацию. Оптимальный интервал между обновлениями, при котором поисковая система видит сайт как постепено развивающийся ресурс, - например, для сайта-визитки, составляет 2-3 раза в месяц.
Вносить новую информацию на сайт можно:
С первого взгляда процесс обновления кажется несложной задачей, с которой вполне может справиться системный администратор или секретарь. Однако, часто так случается, что этой работе не уделяется должное внимание, в результате чего контент не всегда заполнен и оформлен корректно, а сайт теряет целостность и не выполняет свои функции.
С нашей помощью вы можете решить проблему обновления сайта и получить дополнительно такие примущества:
Для загрузки обновлений Антивирус Касперского 5.0 Personal обращается к серверам обновлений Лаборатории Касперского, которые находятся в интернете, либо к локальному каталогу компьютера. Выбор ресурса зависит от настроек, которые Вы установили в Антивирусном пакете.
Загрузка обновлений происходит либо автоматически по расписанию, либо вручную. Для успешной загрузки из интернета необходимо, чтобы компьютер был подключен к нему. Используя сервера обновлений, Антивирус Касперского 5.0 Personal копирует с них обновления, после чего устанавливает необходимые файлы на компьютер
Замечание: Иногда после обновления Антивирусных баз на экран выдается запрос на перезагрузку компьютера. Как правило, это происходит при обновлении программных модулей или баз известных сетевых атак. Перезагрузка системы нужна для того, чтобы установить все полученные обновления и ввести их в действие
Если последнее обновление антивирусных баз проводилось более 7 дней назад, программа предупредит Вас о необходимости установки свежих баз. Самостоятельно сделать вывод о необходимости обновлений можно просмотрев их состояние в правой части закладки Защита (подробная информация о главном окне Антивируса Касперского 5.0 Personal):
: необходимо срочное обновление, поскольку Антивирусные базы сильно устарели или отсутствуют (Антивирусные базы не обновлялись более двух недель)
: Антивирусные базы нуждаются в обновлении. Если их обновление невозможно из-за окончания лицензионного ключа, программа предлагает прочесть информацию о продлении лицензии (Антивирусные базы не обновлялись более недели)
: Антивирусные базы не нуждаются в обновлении, либо обновляются в настоящий момент (последнее обновление Антивирусных баз было проведено менее недели назад)
Важные разделы статьи:
Обновление из Интернета
Обновление из локального каталога
Запуск процесса обновления вручную
Для изменения параметров обновления Антивирусных баз Вам необходимо проделать следующие действия:
Обновление из Интернета:
Лаборатория Касперского обновляет Антивирусные базы на серверах обновлений каждый час. Обновление программных модулей выкладывается на сервера обновлений по мере необходимости. Сервера обновлений Лаборатории Касперского интернет-сайты Лаборатории Касперского, на которые выкладываются обновленные антивирусные базы и программные модули
Чтобы задать режим регулярного (автоматического) обновления, необходимо установить флажок Включить автоматическое обновление и установить частоту обновлений в разделе Частота обновлений. Оптимальный режим обновления Антивирусных баз каждый час.
Если Ваше расписание обновлений настроено на частоту, например, каждые 3 часа, а компьютер был выключен на период, превышающий заданное время (например, на 10 часов), сразу после включения компьютера будет запущено обновление Антивирусных баз.
Если будет установлен флажок Уведомлять перед началом автоматического обновления, то Вы будете получать соответствующее сообщение при начале процесса обновления Антивирусных баз
Для скачивания и установки обновлений программных модулей, помимо обновлений Антивирусных баз, необходимо установить флажок Обновить программные модули
Настройки соединения с интернетом будут взяты из настроек MS Internet Explorer, который установлен на Вашем компьютере. Если Вы используете для выхода в интернет прокси-сервер, Вы можете изменить его параметры. Для перехода к настройкам прокси-сервера воспользуйтесь кнопкой Настройка....
Предусмотрено два способа определения параметров прокси-сервера:
Выбирайте первый вариант в том случае, если использование прокси-сервера не требует аутентификации. Параметры прокси-сервера будут взяты автоматически из MS Internet Explorer. Если прокси-сервер требует аутентификации, выбирайте второй вариант и определяйте параметры прокси-сервера вручную:
Если на прокси-сервере требуется регистрация, установите флажок Использовать аутентификацию и укажите в приведенных ниже полях свои имя и пароль. Если ваша сеть настроена на NTLM-аутентификацию, то имя и пароль можно не указывать
Если на Вашем сервере установлен межсетевой экран, и Вы не можете соединяться с FTP-ресурсами в активном режиме, установите флажок Использовать пассивный режим FTP
В начало статьи
Обновление из локального каталога:
В случае, если у Вас нет доступа к серверам обновлений Лаборатории Касперского, то Вам необходимо ознакомиться со следующей статьей: Каким образом можно обновить антивирусные базы если нет доступа к Интернет?
Обновление из локальной папки отличается от обновления из интернета только тем, что в окне Настройка обновления в качестве Типа обновления необходимо указать опцию из локального каталога. И в появившемся поле Локальный каталог с помощью стандартной процедуры выбора каталога указать путь к каталогу, в который были распакованы zip-архив'ы с базами (подробная информация об обновлении с помощью zip-архивов)
Замечание: при обновлении из локального каталога не имеет смысла устанавливать параметр Включить автоматическое обновление. В данной ситуации обновление Вам следует запускать самостоятельно, после получения архивов с базами
В начало статьи
Запуск процесса обновления вручную:
Для запуска процесса обновления Антивирусных баз вручную Вам необходимо проделать следующие действия:
Чтобы программа инициировала процесс обновления из интернета, запущен он вручную или по расписанию, необходимо, чтобы компьютер был подключен к интернету. Если подключение отсутствует, обновление не будет осуществлено
Проверить корректность обновления Вы можете переключившись в главном окне Антивируса Касперского 5.0 Personal на закладку Поддержка. В правой части в разделе Информация о программе Вы увидите информацию о дате выпуска Антивирусных баз и о количестве записей в установленном наборе Антивирусных баз
В начало статьи support.kaspersky.ru
Иридоциклит (ирид).
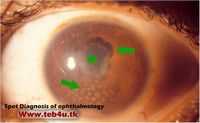
Передний увеит " />
Передний увеит.
Ириты и иридоциклиты — воспалительные заболевания переднего отдела сосудистой оболочки глаза. Ввиду тесной анатомической связи и общности кровоснабжения в процесс вовлекаются вместе радужка и цилиарное тело (иридоциклит). Отдельно ирит и циклит протекают крайне редко. Причины возникновения — ревматизм и другие формы хронических полиартритов, грипп, туберкулез, сифилис, токсоплазмоз, бруцеллез, фокальные инфекции, диабет, травмы, особенно проникающие ранения, операции на глазном яблоке, гнойные процессы в роговой оболочке.
Симптомы. Иридоциклиты имеют разнообразные симптомы, которые зависят от факторов, вызвавших иридоциклит. Обычными симптомами являются сильные боли, распространяющиеся по ходу тройничного нерва, болезненность при пальпации глаза, выражены светобоязнь, слезотечение, спазм глазной щели, ухудшается острота зрения. Объективно отмечается покраснение глаза. Радужная оболочка изменяет свой цвет, принимая зеленоватый или ржавый оттенок по сравнению со здоровым глазом, рисунок ее нечеткий, зрачок сужен, нередко имеет звездчатую форму из-за спаек. При иридоциклитах отмечается незначительное помутнение влаги передней камеры, или на задней поверхности роговицы осаждаются «хлопья» продуктов воспаления и появляется уровень гноя в передней камере. Возможны кровоизлияния из сосудов радужной оболочки с осаждением крови в нижнем отделе передней камеры. Внутриглазное давление чаще нормальное или пониженное, реже, при образовании сплошного сращения между радужкой и капсулой хрусталика, бывает повышенным. Ирит и иридоциклит следует отличать от острого приступа глаукомы и острого конъюнктивита.
Лечение. При обращении больного с покраснением глаза без слизистого или гнойного отделяемого, с жалобами на боли в глазу и снижение зрения применяют обезболивающие средства (анальгин), проводят отвлекающие мероприятия (горячие ножные ванны, горчичник на висок или затылок) и направляют больного к окулисту. Неспециализированная помощь может быть оказана при установлении воспалительного характера заболевания назначением противоаллергической , противовоспалительной и антибактериальной терапии: внутрь димедрол или пипольфен, 10% раствор кальция хлорида, бутадиона или реопирина (можно индометацин или метиндол), внутрь препараты тетрациклинового ряда и сульфаниламиды в обычной дозировке. Для проведения дифференциальной диагностики требуется осмотр офтальмолога.
Специализированная помощь заключается прежде всего в диагностике и лечении основного заболевания, вызвавшего воспаление сосудистого тракта. Местное лечение при иридоциклите — закапывание расширяющих зрачок средств с целью профилактики образования сращений между радужкой и капсулой хрусталика, введение их в виде мази, аппликации, с электрофорезом. В остром периоде показаны инстилляции 1% эмульсии гидрокортизона, закладывание мази с кортикостероидами, инъекции местно 0,5-1% эмульсии гидрокортизона или дексазона. Применяют рассасывающие средства путем электрофореза 0,2% раствора химотрипсина, 0,2% раствора трипсина, лидазы 16 УЕ в 10 мл дистиллированной воды. При фибринозном выпоте и спайках под конъюнктиву вводят гепарин и дексазон. После стихания воспалительных явлений возможно применение папаина в виде субконъюнктивальных инъекций. Местно показаны тепло, парафиновые аппликации.
Общее лечение включает те же группы препаратов, но вводятся они внутривенно, внутримышечно и внутрь. При невозможности исключить из причин иридоциклита наличия в организме хронического очага гнойной инфекции показано назначение антибиотиков пенициллинового ряда внутримышечно, сочетая его со стрептомицином. Под конъюнктиву или за глазное яблоко показано введение канамицина, мономицина или линкомицина до рассасывания гноя в передней камере. Лечение антибиотиками целесообразно проводить на фоне сульфаниламидной терапии. Одновременно с введением массовых доз антибиотиков и сульфаниламидов необходимо назначение витаминов С, В1, В2.
Для лечения последствий иридоциклитов и для стимулирования рассасывания помутнений в стекловидном теле и экссудата в передней камере назначают биогенные стимуляторы: подкожные инъекции экстракта алоэ жидкого, ФиВС, стекловидного тела. Хороший эффект получают от внутримышечных инъекций собственной крови пациентов по схеме: однократно и ежедневно внутримышечно вводят по возрастающей дозировке аутокрови от 2 мл, затем 4 мл, 6 мл, 8 мл до 10 мл и аналогично постепенно уменьшают дозировку до исходной. При иридоциклитах, сопровождающихся повышением внутриглазного давления, показано назначение мочегонных средств общего действия: диакарб на фоне применения калий сберегающих средств.
Острый иридоциклит " />
Острый иридоциклит.
www.km.ruИридоциклит — воспаление радужной оболочки и цилиарного тела глаза. Возникает на почве общих заболеваний организма (туберкулез, ревматизм, ангина, грипп, полиартрит, возвратный тиф, подагра, диабет, сифилис, гонорея и др.), заболеваний зубов, придаточных пазух носа, когда происходит занос с током крови возбудителей или их токсинов в радужную оболочку и цилиарное тело. Воспаление может начинаться в радужной оболочке (ирит), затем распространиться на цилиарное тело (циклит) или же процесс одновременно охватывает обе оболочки — развивается иридоциклит. Ирит сопровождается светобоязнью, слезотечением, болями в глазу, гиперемией конъюнктивы глазного яблока и перикорнеальной инъекцией (гиперемия вокруг лимба). Изменяется цвет и рисунок радужной оболочки, суживается зрачок, влага передней камеры глаза часто становится мутной, появляются спайки между зрачковым краем радужной оболочки и сумкой хрусталика (хорошо обнаруживаются при расширении зрачка).
При иридоциклите к явлениям ирита присоединяются признаки циклита: усиливаются боли в глазу, понижается острота зрения, на задней поверхности роговой оболочки появляются сероватые точечные отложения (преципитаты), возникает помутнение стекловидного тела. Внутриглазное давление обычно нормальное или слегка понижено. При пальпации глазного яблока ощущается острая боль.
Иридоциклит при соответствующем лечении (см. ниже) обычно заканчивается выздоровлением с восстановлением зрения. При некоторых формах иридоциклита, например при ревматическом иридоциклите, могут возникать рецидивы воспаления, которые нередко приводят к стойкому снижению зрения. При тяжело текущих иридоциклитах могут развиться осложнения в виде заращения зрачка организовавшимся экссудатом, приращения зрачкового края на всем протяжении к сумке хрусталика, в результате чего возникает вторичная глаукома. Обычно (если вовремя не прибегают к оперативному вмешательству) это осложнение приводит к слепоте.
Лечение должно быть направлено против вызывающей иридоциклит причины и проводится по указанию врача-офтальмолога. Очень большое значение имеет местное лечение. При установлении диагноза необходимо (только по указанию врача!) для расширения зрачка закапывание 1% раствора сульфата атропина 5—6 раз в сутки (или 0,25% раствора скополамина). Кроме этого, назначают 0,5—2,5% суспензии гидрокортизона 5—6 раз в сутки, на кожу виска со стороны больного глаза ставят две пиявки, на глаз — сухое тепло.
Профилактика — лечение основного заболевания, ликвидация очагов инфекции (санация полости рта, лечение тонзиллита, воспалительных заболеваний придаточных пазух носа).
Рис. 1. Диффузный метастатический ирит; смазанность рисунка радужной оболочки, расширенные сосуды, пигментные синехии. Рис. 2. Атрофия радужной оболочки после рецидивирующего ирита, круговое спаяние радужной оболочки, бомбированная радужная оболочка, вторичная глаукома. Рис. 3. Herpes iridis; гиперемированные участки в радужной оболочке, кровоизлияние в переднюю камеру (гифема). Рис. 4. Узелковая форма туберкулеза радужной оболочки. Рис. 5. Туберкулезные бугорки в радужной оболочке (малое увеличение). Рис. 6. Очаговый метастатический туберкулезный ирит; большие жирные преципитаты; в углу передней камеры — туберкулема. Рис. 7. Папулезный ирит. Рис. 8. Гумма в углу передней камеры.
Различают 3 вида иридоциклитов: токсико-аллергический, метастатический, травматический.
Иридоциклиты имеют разнообразную клиническую картину, которая зависит от факторов, вызвавших иридоциклит. Обычными симптомами заболевания являются боли, распространяющиеся по ходу тройничного нерва, болезненность при пальпации глаза и появление цилиарной (глубокой) лилово-розовой инъекции глазного яблока. Радужная оболочка всегда отечная, гиперемированная, может быть зеленоватого или ржавого цвета, рисунок ее нечеткий, зрачок сужен, нередко возникают спайки между зрачковым краем радужной оболочки и передней сумкой хрусталика (задние синехии), При серозных иритах и иридоциклитах отмечается незначительное помутнение влаги передней камеры, при пластических - хлопьевидные помутнения осаждаются на задней поверхности роговицы или по краю зрачка в виде преципитатов. Содержимое передней камеры иногда может приобретать зеленовато-желтую окраску благодаря гнойным клеткам, осаждающимся на дно передней камеры (гипопионириты). Нередки кровоизлияния на поверхности радужной оболочки с осаждением крови и образованием на дне передней камеры гифемы. Внутриглазное давление чаще нормальное или пониженное, реже повышенное. Острота зрения обычно понижается.
Токсико-аллергический иридоциклит при некоторых заболеваниях организма имеет весьма характерную клиническую картину.
Ревматический иридоциклит проявляется умеренной отечностью и гиперемией радужной оболочки, особенно в области ее сфинктера. Преципитаты мелкие, светлые. Эндотелий роговицы отечен, отмечаются складки в десцеметовой оболочке. В передней камере появляется фибринозный экссудат, иногда гифема. В нижней половине зрачка имеются непрочные задние синехии, легко разрывающиеся под влиянием мидриатических средств. Во время повторных атак ревматизма часто появляются нежные диффузные помутнения в стекловидном теле. Течение ревматического иридоциклита относительно благоприятное. Процесс может рецидивировать. Поражается чаще один глаз.
При ревматоидных артритах нередко развивается острый иридоциклит с появлением в передней камере фибринозного экссудата, напоминающего гипопион. Радужка гиперемирована, отечна, синехии вначале легко разрываются. Преципитаты и помутнения стекловидного тела наблюдаются реже, чем при ревматических иридоциклитах. Процесс также рецидивирует,
Подагрические ирит и иридоциклит возникают у пожилых людей в результате токсического действия мочевой кислоты и ее солей на ткани глаза. Начинается обычно внезапно, как приступ подагры; появляются значительная смешанная инъекция глазного яблока и хемоз конъюнктивы. В ранней стадии отмечается поражение глубоких слоев радужной оболочки и цилиарного тела. Течение упорное с рецидивами. Процесс может осложняться помутнением стекловидного тела.
Диабетический иридоциклит обычно двусторонний, возникает незаметно и протекает вяло с незначительной воспалительной реакцией. Рано появляющиеся многочисленные задние синехии непрочные, часто возникает небольшой гипопион или фибринозный экссудат в области зрачка. Характерна значительная васкуляризация радужки. При rubeosis iridis в области сфинктера, у самого края зрачка, отмечаются тонкостенные извитые кровеносные сосуды. Кроме того, имеется масса новообразованных сосудов у корня радужки и в углу передней камеры. Сосуды легко кровоточат, что приводит к появлению гифем и кровоизлияний в стекловидное тело. Ирит и иридоциклит может протекать без явных клинических проявлений и обнаруживаться только после хирургических вмешательств на глазном яблоке (экстракция катаракты и др.) или при гистологическом исследовании энуклеированного глаза. Могут развиться вторичная глаукома и пролиферирующий ретинит.
Гонорейный иридоциклит чаще развивается как токсико-аллергический процесс и реже - как метастатический. Возникает в период генерализации инфекции и поражения суставов. В передней камере характерно появление обильного желатиноподобного экссудата. Преципитатов обычно не бывает. Иногда возникает гифема и образуются множественные плоские задние синехии. При лечении воспалительные явления быстро стихают, но возможно и длительное течение с образованием синехии и помутнениями в стекловидном теле.
Токсико-аллергические иридоциклиты, не имеющие специфических особенностей, могут возникать вследствие воздействия на сосудистый тракт токсических продуктов распада внутриглазной опухоли, сгустков кроен, хрусталиковых масс, у больных с отслойкой сетчатки.
К метастатическим иридоциклитам относятся туберкулезный, сифилитический, бруцеллезный и др.
Туберкулезный иридоциклит чаще протекает в диффузной форме и реже в гранулематозной. Диффузный иридоциклит обычно начинается остро, протекает по типу пластического серозного воспаления с большим количеством преципитатов и скоплением пигмента по зрачковому краю. Нередко отмечаются "летучие узелки", т. е. мелкие сероватые образования, располагающиеся у зрачкового края радужки или в поверхностных слоях стремы и бесследно исчезающие в течение 1-2 нед. Процесс отличается образованием грубых синехии, может возникнуть сращение и заращение зрачка, помутнение стекловидного тела, осложненная катаракта, вторичная глаукома.
Гранулематозный иридоциклит отличается медленным и незаметным началом, незначительной перикорнеальной инъекцией, помутнением влаги передней камеры и стекловидного тела, крупными, сальными преципитатами. Радужная оболочка гиперемирована, набухшая, в области малого круга радужки появляются небольшие серовато-желтоватые или розоватые узелки - туберкулы, которые постепенно увеличиваются. У корня радужки возможно появление конглобированного туберкулеза в виде крупного узла. Туберкулы существуют длительно или рецидивируют, вследствие чего образуются мощные синехии из стромы и пигментного листка радужки. В отличие от туберкулов могут появляться также летучие узелки", быстро исчезающие после стихания воспаления. В благоприятных случаях гранулемы обычно рассасываются, оставляя после себя гнездную атрофию радужки. При тяжелом течении солитарного туберкулеза бугорки быстро увеличиваются, сливаются между собой и вся радужка покрывается желтоватой массой, напоминающей гипопион. Процесс легко может перейти на роговицу, склеру, вызывать их перфорацию и привести к выпадению внутриглазных оболочек. В этих случаях может наступить гипотония и атрофия глазного яблока.
Сифилитический иридоциклит развивается чаще в период вторичного сифилиса. Протекает в виде острого серофибринозного ирита и характеризуется резким отеком и неравномерным набуханием радужки в области сфинктера. Быстро образуются мощные задние синехии, в передней камере появляется фибринозный, кровянистый или гнойный экссудат, на задней поверхности роговицы - жирные преципитаты. Развивается инфильтрация глубоких слоев роговицы и диффузное помутнение стекловидного тела. У Vg больных процесс может быть двусторонним.
Кроме описанной формы, при вторичном сифилисе может развиться палуллезный иридоциклит, при котором на фоне обычных признаков ирита по краю зрачка появляются группы узелков величиной с булавочную головку, имеющих красноватый, желтоватый и серовато-желтый цвет в зависимости от васкуляризации и глубины расположения. Иногда папулы располагаются в цилиарной зоне радужки и в цилиарном теле. После их рассасывания остаются широкие задние синехии, атрофия, обесцвечивание переднего слоя радужки, через который просвечивает пигмент.
Бруцеллезный иридоциклит обычно односторонний, протекает в острой или хронической форме и характеризуется появлением складок десцеметовой оболочки, преципитатами, реже гипопионом. Позже в радужке развивается сеть новообразованных сосудов, появляются экссудат в передней камере, мощные задние синехии и заращение зрачка. В исходе заболевания возможно развитие катаракты и вторичной глаукомы.
Для острого гнойного ирита и иридоциклита характерны резко выраженные явления воспаления и боли в глазу. Экссудат в передней камере приобретает гнойный характер (гипопион), радужная оболочка отечна, зеленоватого или ржавого цвета, сосуды ее расширены. Рано образуются задние синехии. Стекловидное тело может оставаться прозрачным.
Травматический иридоциклит возникает после проникающих ранений глаза и может протекать в виде фибринозного, серозного или смешанного серофибринозного воспаления. Обычно он сопровождается болями в глазу и в соответствующей половине головы, выраженной перикорнеальной инъекцией, преципитатами на задней поверхности роговицы, гиперемией радужной оболочки, экссудацией во влагу передней камеры, задними синехиями. Пальпация глазного яблока болезненна. Острота зрения обычно снижается. Внутриглазное давление чаще понижено, но может быть и повышенным. При длительном течении образуется полное заращение зрачка и сращение его с передней сумкой хрусталика. Имеется склонность к рецидивам, длительно протекающий травматический иридоциклит может привести к атрофии глазного яблока; при вялом течении возникает опасность симпатической офтальмии.
Гнойный иридоциклит обычно развивается на 2-3-й сутки после ранения глаза, протекает тяжело. Распространение процесса на задний отдел глазного яблока приводит к эндофтальмиту и панофтальмиту.
www.eurolab.uaСледующие статьи
- Врожденная глаукома. Врожденная и приобретенная патология хрусталика. Врожденные катаракты. Врожденная и приобретенная патология хрусталика. Вторичные катаракты.
- От чего зависит зрение ребенка. Отзывы соратников. Открытие третьего глаза.
- Склеропластика. Слабовидящие дети и подростки. Сладкий лекарь - медолечение.
Комментариев пока нет!
Поделитесь своим мнением

 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века  Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость