Как делают операцию по катаракте лазером
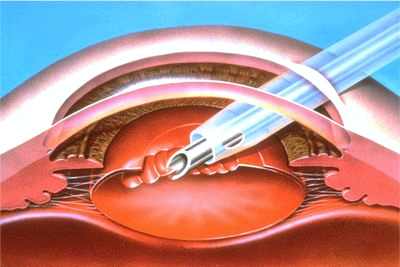
Лазерные операции: делать или нет?
Если вы все еще носите очки или линзы, значит, пока не поддались на рекламу суперсовременных клиник, которые предлагают за один день восстановить зрение с помощью эксимерлазерной хирургии. Что это за хирургия такая, понятно не всем. Поможет ли она на самом деле? Рассказывает заведующий отделением эксимерлазерной хирургии МНТК «Микрохирургия глаза» кандидат медицинских наук Юрий Иванович КИШКИН.
— ЮРИЙ Иванович, почему хирургия называется эксимерлазерной?
— Название происходит от английских слов «exсite» — возбуждать и «dimer» — димер (удвоенная молекула). Смысл эксимерлазерного воздействия в следующем: в специальной камере смешиваются 2 газа: один инертный, другой агрессивный. А затем происходит разъединение их молекул, и мы получаем излучение лазера, которое в свою очередь может «переводить» ткань из твердого состояния в газообразное — таким образом можно удалить ненужную ткань роговицы.
— Кому помогут эксимерлазерные операции?
— Тем, у кого близорукость, дальнозоркость, астигматизм и кто не хочет при этом носить очки или контактные линзы, с 18 до 60 лет.
В принципе лазерную операцию можно делать тем, у кого нет общих противопоказаний: катаракты, глаукомы, опухолей, воспалительных заболеваний глаз, инфекций. Иначе смысла делать операцию нет. Вот если вылечить, например, катаракту, то потом можно готовиться к операции.
Мы делаем операции детям начиная с 8 лет, у которых врожденный астигматизм или дальнозоркость. До 15–16 у детей еще идет развитие зрения, поэтому желательно сделать операцию до этого возраста, чтобы глаз успел развиться после операции. После 18 лет делать ее поздно — глаз закончил свое развитие.
— Получается, маленьким детям и пожилым людям операции не делаются. С детьми понятно — им еще рано. Но неужели, если человеку за 60, ему нельзя помочь?
— Исключение составляют те, кому ранее уже была сделана операция — для докоррекции каких-то проблем, появившихся уже после нее.
Что можно сделать за час
— СТОИТ ли верить рекламе, которая обещает «посветить лазером в глаза» и вылечить чуть ли не от всех глазных недугов за один день? Даже в стационар ложиться не надо.
— Реклама есть реклама. Верить в такие обещания — все равно что верить в существование стирального порошка, действующего без застирывания. Существует такое понятие, как осложнение. Когда человек приходит на операцию, ему дают бумагу, где расписаны все осложнения (виды и вероятность появления) — например, при операции ЛАЗИК их около пятидесяти. Пациент должен с ними ознакомиться и подписать документ, который подтверждает, что он знает об осложнениях и не исключает вероятности их появления.
Несмотря на то что осложнения есть, в сумме они составляют примерно 1–2% от всех операций. Так что вероятность появления каждого конкретного осложнения очень невысокая. Кстати сказать, в Европе этот процент немного выше.
Часть осложнений проходит: например, повышение внутриглазного давления — это временное явление. Часть компенсируется каплями, часть требует повторной операции, которая у нас, например, проводится бесплатно. Некоторые возникшие осложнения, к сожалению, безвозвратны: скажем, если в глаз попадает инфекция, могут быть серьезные изменения, которые трудно исправить.
— Как вы считаете, это нормальная ситуация: тебе предлагают сделать операцию на глаза и в тот же день буквально через пару часов отправиться домой?
— В принципе в большинстве случаев такая позиция оправданна. Но мы, например, придерживаемся другой тактики и предлагаем всем пациентам переночевать у нас (хотя и за дополнительную, но очень символическую плату): человек после операции не выходит на улицу, в общественном транспорте не ездит, дома делами не занимается. Фактически сутки проводит под наблюдением медперсонала, отдыхает. Утром его осматривает врач и, если все нормально, отпускает домой.
Уйти можно и через 2 часа после операции, но тут другой вопрос: зачем? Какая необходимость так спешить? Пойти домой и занести в глаз инфекцию? Опять же не все умеют капать себе капли, а это необходимо после операции. К тому же первые несколько часов текут слезы, щипет глаза, у человека возникает светобоязнь. А тут еще приходится флакончики открывать. Это трудно. Были случаи, когда и «скорую» приходилось вызывать, ведь каждый организм реагирует на хирургическое вмешательство по-своему и не всегда справляется сам. Однажды мне пришлось оперировать восьмилетнего мальчика. Сделали утром операцию, а он к вечеру разбуянился, начал тереть глаза и сдвинул клапан. Пришлось брать его в операционную в этот же вечер. А представьте, если бы он уехал: пока бы его нашли, могла бы попасть инфекция, и неизвестно, что стало бы с глазом. Поэтому мы стараемся отпускать пациентов в безопасном состоянии, когда уже ничего не может случиться.
А что касается заживления глаза, то эпителизация происходит у кого за 2 часа, у кого — за 8 часов. Так что лучше не торопиться — в данном случае спешка неуместна.
Выбирайте хирурга
— ЕСТЬ какие-то критерии, на которые нужно обратить внимание при выборе клиники, чтобы обезопасить себя?
— В каждой клинике используются эксимерные лазеры разных поколений, у них разные возможности. Одна лазерная установка стоит очень дорого, около полумиллиона долларов. Поэтому многие клиники покупают один лазер и все операции выполняют на нем. Я знаю учреждения, где исправляют дальнозоркость до +3, а близорукость до -10, а всем остальным предлагают удалить хрусталик. Это не потому, что так замечательно хрусталики удалять, а потому, что имеющийся в этой клинике лазер не позволяет выполнить необходимые операции.
Даже в Москве двух или трех разных лазеров нет практически ни у кого и редко кто может позволить себе покупать новые лазеры взамен устаревших. В идеале операции делаются на том лазере, который подходит именно этому пациенту. Так что нужно советоваться с разными специалистами, консультироваться в нескольких учреждениях.
Ну и, конечно, решающее значение имеет выбор хирурга. Грамотный хирург, во-первых, и на плохом лазере может сделать хорошо, а во-вторых, если он чувствует, что не сможет хорошо сделать, просто не возьмется за операцию, посоветует обратиться в другое место. А если вам предлагают все, да еще и с пожизненной гарантией, то уже есть над чем задуматься.
— Юрий Иванович, можно личный вопрос? Вот вы работаете в знаменитой клинике офтальмологом, а сами при этом носите очки. Получается, сапожник без сапог? Или не доверяете все-таки медицине?
— Я ношу очки, потому что в них прекрасно вижу и прекрасно себя чувствую. Большинство людей без очков видят хуже, чем я в очках. Даже с удовольствием хожу на охоту и проблем не имею. А операцию не делаю, во-первых, потому, что есть своего рода противопоказания. А во-вторых, пациентам получается делать хорошо, а врачам — обычно нет. Хотя у меня жена хирург и делает такие операции. Вот когда она решится меня оперировать, тогда и сделаю, может быть.
На самом деле операция делается тому, кто хочет. Кто не хочет — носит очки или контактные линзы. К нам чаще всего приходят люди, которые уже не могут носить ни то, ни другое.
Словарик читателя
Дальнозоркость (короткий глаз) — состояние глаза, при котором человек не видит хорошо ни вдали, ни вблизи.
Близорукость (длинный глаз) — состояние глаза, при котором человек не видит далеко расположенные предметы.
Глаукома — нарушение оттока внутриглазной жидкости, сопровождается повышением внутриглазного давления. Человек видит предметы как бы затемненными. Со временем зрение теряется.
Астигматизм — состояние, при котором изображение, поступающее в глаз, преломляется неправильно. В результате человек видит предметы нечетко, размытыми.
Катаракта («туманное» зрение) — нарушение прозрачности хрусталика. Предметы выглядят нечетко, как бы обесцвеченными.
Юлия ГАРМАТИНА
Фото Эдуарда КУДРЯВИЦКОГО
Применение фемтосекундного лазера для лечения катаракты: сделано более 280-ти операций!
Декабрь 11, 2014
Результаты из отчета на 1 декабря 2014 года по применению в отделе глаукомы и патологии хрусталика фемтосекундного лазера LenSx Laser.
«Применение фемтосекундного лазера в хирургии катаракты позволяет выполнить самые важные этапы хирургического процесса.
Одним из основных преимуществ этого метода является повышенная предсказуемость рефракционных результатов. которые связаны с планированием и точным выполнением набора определенных этапов операции.
Использование фемтосекундного лазера является целесообразным в наиболее сложных случаях: при сублюксации хрусталика, потере эндотелиальных клеток, глаукоме, сахарном диабете, при различных травмах глаза. Применение фемтосекундного лазера позволяет существенно повысить эффективность лечения больных.
Нами было проведено 287 операций с использованием фемтосекундного лазера. Во всех случаях удалось достичь запланированного рефракционного результата без развития послеоперационных осложнений.»
Записаться на операцию и пройти лечение просто:
Делают ли опереции лазером при плотной катаракте
Методические рекомендации
канд. мед. наук. А. Д. Семенов, канд. мед. наук Д. А. Магарамов, Л. А. Крыль
© МНТК. “Микрохирургия глаза”, 1989
Помутнение задней капсулы хрусталика является наиболее частым осложнением, развивающимся после экстракапсулярной экстракции катаракты и приводящим к значительному снижению зрительных функций.
В лечении данного заболевания глаз в последние годы широкое применение получил метод капсулотомии при помощи воздействия излучения лазера на иттрий-алюминиевом гранате (ИАГ), активированного неодимовым стеклом. Преимущества его перед традиционными хирургическими вмешательствами заключаются в неинвазивности процедуры и сокращении числа осложнений. Лечение проводится с помощью офтальмологических ИАГ-лазерных установок.
Большой опыт ИАГ-лазерной капсулотомии, накопленный в отделе лазерной хирургии МНТК “Микрохирургия глаза” (свыше 10 000 пролеченных больных), позволил определить оптимальные методики проведения данной операции в зависимости от типа помутнения задней капсулы хрусталика, наличия полурассосавшейся катаракты и зрачковой мембраны.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ
В отделе лазерной хирургии МНТК “Микрохирургия глаза” выработаны следующие основные показания к ИАГ-лазерной капсулотомии:
1. Помутнение задней капсулы хрусталика, снижающее остроту зрения.
2. Полурассосавшаяся пленчатая катаракта.
3. Зрачковая мембрана.
К абсолютным противопоказаниям (при которых проведение вмешательства технически невозможно или ИАГ-лазерная задняя капсулотомия неизбежно будет сопровождаться серьезными осложнениями) относятся:
1. Помутнение роговицы.
2. Толщина зрачковой мембраны более 1,0 мм.
3. Выраженная неоваскуляризация зрачковой мембраны.
4. Некомпенсированная глаукома.
5. Воспалительный процесс переднего сегмента глаза.
К относительным противопоказаниям относятся состояния, при которых повышается риск развития операционных и послеоперационных осложнений:
1. Срок менее 6 месяцев после экстракции катаракты при артифакии и менее 3 месяцев при афакии.
2. Полный контакт задней капсулы с ИОЛ.
3. Незначительная неоваскуляризация зрачковой мембраны.
ПРЕДОПЕРАЦИОННОЕ ОБСЛЕДОВАНИЕ
Перед проведением ИАГ-лазерной задней капсулотомии необходимо убедиться, что помутнение задней капсулы хрусталика является основной причиной снижения остроты зрения. Комплекс предоперационных обследований включает: визометрию с коррекцией, периметрию, тонометрию, биомикроскопию, офтальмоскопию, при необходимости — ретинометрию и эндотелиальную микроскопию.
ПОДГОТОВКА К ОПЕРАЦИИ
Непосредственно перед лазерным вмешательством пациенту следует объяснить цель предстоящей процедуры. Необходимо отрегулировать индивидуально высоту стульев хирурга и больного. Во время проведения лазерной операции пациент должен плотно фиксировать голову к подбороднику и упору для
лба на лицевой подставке. Взгляд больного должен быть постоянно направлен на фиксационную лампочку, устанавливаемую перед неоперируемым глазом. В случае низкой остроты зрения парного глаза следует попросить больного смотреть прямо перед собой и не переводить взгляд.
При необходимости проведения вмешательства через контактную линзу применяется местная анестезия 1% раствором дикаина.
Детям в возрасте до 7 лет операцию целесообразно проводить с применением кетаминового наркоза: 6 мг/кг массы с добавлением седуксена, супрастина и атропина в возрастной дозировке. Внутримышечная инъекция производится непосредственно перед лазерным вмешательством, так как фаза глубокого сна кратковременна и длится 5—10 минут. В этих случаях во время операции необходимо присутствие
анестезиолога.
ПРАВИЛА ПРОВЕДЕНИЯ ОПЕРАЦИИ
1. Параметры ИАГ-лазерного излучения, применяемые при капсулотомии:
- Длина волны 1,0645 мкм
- Угол конвергенции 16—20°
- Диаметр пятна в фокусе 15—30 мкм
- Длительность импульса 10-8—10-12 с
- Энергия в импульсе 0,6—3,0 мДж
2. Излучение ИАГ-лазера должно направляться строго коаксиально оптической оси глаза больного.
3. При полном или частичном контакте зрачковой мембраны с интраокулярной линзой вмешательство следует проводить через специальную контактную линзу с дополнительной фокусирующей оптикой силой в 66 дптр.
4. Необходима тщательная фокусировка на заднюю капсулу хрусталика.
5. Воздействие начинается с применения низкой энергии лазерного излучения в импульсе 0,6—0,8 мДж, которая увеличивается постепенно до получения эффекта.
6. Размер капсулотомического отверстия должен быть 2,0—2,5 мм в диаметре.
7. Центр отверстия в зрачковой мембране должен совпадать с оптической осью глаза.
МЕТОДИКИ ИАГ-ЛАЗЕРНОГО ИЗЛУЧЕНИЯ
1. При уплотнении задней капсулы ее первоначально вскрывают в центре оптической зоны. Далее проводится последовательное воздействие на края образованного отверстия, в результате чего происходит его расширение. При этом энергия в импульсе ИАГ-лазерного излучения составляет 0,
8—1,5 мДж.
2. При утолщении задней капсулы хрусталика с наличием вакуолей и шаров Адамюка—Эльшнига на ее передней поверхности, а также при диффузном фиброз е задней капсулы хрусталика производится ее крестообразное вскрытие с последующим отсечением от основания четырех образованных лоскутов. При этом энергия в импульсе составляет 1,0 — 1,8 мДж.
3. При наличии фиброз ных изменений задней капсулы, расположенных в оптической зоне, в первую очередь производится фрагментация фиброз ных участков. Затем формируется округлое отверстие путем воздействия на остальные участки задней капсулы в области зрачка. Энергия в импульсе обычно находится в пределах 1,0—2,0 мДж.
4. При полурассосавшейся катаракте и зрачковой мембране в первую очередь воздействие осуществляется в центре оптической зоны. Затем производится расширение отверстия путем формирования небольших, размером около 0,5 мм, лоскутов с их отсечением. Энергия в импульсе составляет
1,8—3,0 мДж. Не следует увеличивать энергию в импульсе выше 3,0 мДж для усиления эффекта. Более целесообразным является воздействие серией импульсов (2—3 импульса с интервалом между ними 20 мс).
ОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ И МЕРЫ ИХ ПРОФИЛАКТИКИ
В ходе операций могут возникнуть следующие осложнения:
1. Кровотечение из сосудов зрачкового края радужки или из новообразованных сосудов зрачковой мембраны.
Тактика: следует прекратить лазерное вмешательство и продолжить его после восстановления прозрачности влаги передней камеры и рассасывания крови в области зрачка.
2. Повреждение оптической части ИОЛ. Микрократеры и микротрещины на задней поверхности искусственного хрусталика не снижают остроту зрения.
Профилактикой выраженных повреждений ИОЛ является применение специальной констактной линзы и воздействие на заднюю капсулу хрусталика с минимальной эффективной энергией в импульсе лазерного излучения.
ВЕДЕНИЕ БОЛЬНЫХ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Основные реактивные изменения и осложнения наблюдаются в течение первой недели после вмешательства.
В первые часы после ИАГ-лазерной задней капсулотомии определяются инъекция сосудов глазного яблока, миоз, возможно реактивное повышение офтальмотонуса, достигающее максимума через 2 часа после вмешательства. Внутриглазное давление (ВГД) обычно снижается до нормальных значений постепенно в период от суток до недели. Необходим контроль за ВГД через 2 часа после лазерной процедуры для определения тактики лечения. В случае подъема ВГД более чем на 8—10 мм рт. ст. больному назначают инстилляции растворов В-блокаторов (оптимол, обзидан) с постепенной отменой под контролем офтальмотонуса. В случаях, когда офтальмотонус достигает 40 мм рт. ст. и более, помимо В-блокаторов. целесообразно назначение препаратов-ингибиторов карбоангидразы (диакарб, диамокс).
При повышении офтальмотонуса более 50 мм рт. ст. возможно развитие отека роговой оболочки со снижением зрительных функций. Специальных мероприятий данное осложнение не требует, так как проходит бесследно с нормализацией ВГД.
При признаках воспаления передних увеальных структур (феномен Тиндаля в передней камере, появление преципитатов, расширение сосудов и отек радужной оболочки) целесообразно назначение растворов кортикостероидов в инстилляциях или подконъюнктивальных инъекциях в течение 4—7 дней.
Представленные выше технические условия и методики проведения ИАГ-лазерной задней капсулотомии позволяют сформировать отверстие в зрачковой мембране с помощью минимального количества импульсов с минимальной эффективной энергией в них. Они могут легко освоены хирургами, имеющими опыт работы с лазерными офтальмологическими установками. При их правильном применении эффективность вмешательства обеспечивается в 99% случаев и количество операционных и послеоперационных осложнений сводится к минимуму. Это позволяет рекомендовать представленные методики ИАГ-лазерной дисцизии вторичных и полурассосавшихся катаракт, а также зрачковых мембран к широкому применению в клинической практике.
Как делают лазерную коррекцию зрения
Обещание офтальмологов моментально вернуть зрение выполнимо. Но решение о лазерной коррекции принимает сам пациент.
Все операции, которые делают с целью избавиться от очков или контактных линз, офтальмологи считают косметическими. Для них не существует жизненно-важных показаний. Здесь главный аргумент – твердое желание пациента.
Дальше врач определяет: возможна операция или нет, какая именно операция подходит конкретному пациенту с учетом его зрения, строения роговицы и глаза, возраста и общего состояния здоровья, пишет Infox.ru .
Физика зрения
Рефракция от лат. refractio — преломление. Изменение пути следования светового луча или других волн. Глаз состоит из системы линз. Сильными линзами являются роговица и хрусталик, слабыми — стекловидное тело и влага передней и задней камер.
На сегодняшний день существует три вида косметических офтальмологических операций: фоторефракционная кератоэктомия (ФРК), лазерный кератомилез (ЛАЗИК) и внутриглазная имплантация интраокулярной линзы (ИОЛ).
При ФРК и ЛАЗИК на роговицу воздействуют лучом эксимер-лазера, выжигая определенную толщину оптической линзы, роговицы глаза: при ФРК — наружного слоя; при ЛАЗИК — среднего слоя (стромы) роговицы.
Имплантация ИОЛ проводится через микропрокол роговицы: в камеру глаза «впрыскивается» линза (наподобие контактной), которую помещают на передней поверхности хрусталика. При всех операциях наложение швов на глаз не требуется.
Показания и противопоказания
Перед любой из перечисленных операций обязательно проводится обследование глаз. Глаукома, катаракта, воспалительные заболевания глаз являются абсолютными противопоказаниями для лазерных операций. При беременности и кормлении грудью меняется механизм заживления роговицы, поэтому операции не рекомендуют.
Лазерная коррекция, как правило, проводится тем, кому от 20 до 40 лет. После 40 лет начинается возрастное изменение зрения, называемое пресбиопией или, в народе, старческой дальнозоркостью.
С годами пресбиопия прогрессирует. Хрусталик теряет свою эластичность и настраивается только на даль. Приходится надевать очки для чтения. Разница между зрением вдаль и вблизи после сорока лет составляет сначала от 0,25, затем до 3,5 диоптрии.
Стабильное зрение на протяжении 1−2 лет — непременное условие для проведения операции. Если близорукость растет, сначала проводят склеропластику — операцию по укреплению заднего отдела глазного яблока. При дистрофических изменениях на сетчатке перед коррекцией необходимо лазером закрепить слабые места и разрывы.
Если противопоказаний нет, операция назначается на следующий день.
Наиболее распространенная из всех современных операций по коррекции зрения. Она проводится при близорукости до -10,0 диоптрий, дальнозоркости до +5,0 диоптрий и астигматизме. ЛАЗИК противопоказана, если роговица слишком тонкая — менее 500 мкрн.
Операция на два глаза занимает в общей сложности 10 минут. Проводят ее под местной анестезией – в глаз закапывают обезболивающие капли. Сразу после операции может быть туман в глазах, поэтому пациент не менее часа проводит в клинике, отдыхает с закрытыми глазами. К вечеру того же дня или к следующему утру зрение проясняется полностью, передает LinzOchki.com.ua .
Преимущество ЛАЗИК перед другими операциями — это короткий восстановительный период. Верхний слой роговицы не повреждается, его просто частично срезают кератотомом, делая лоскут для доступа хирурга. После воздействия лазером лоскут возвращают на место. За счет собственного коллагена и питания слезой отрезанный лоскут роговицы прирастает вновь за 3 минуты.
Через день уже можно водить машину и заниматься спортом. Тем не менее, врачи рекомендуют оберегающий режим. Примерно месяц не следует мочить глаза, купаться в водоемах, пользоваться косметикой, ходить в сауну, употреблять спиртное.
На первые 2−3 недели врач прописывает противовоспалительные капли в глаза. В течение месяца надо приходить на осмотр к врачу по назначенной схеме, примерно раз в неделю.
Фоторефракционная коррекция предшествовала ЛАЗИК. Первую такую операцию провели в 1985 году после того, как было доказано, что воздействие эксимерного лазера на роговицу восстанавливает зрение.
Отличие ФРК от ЛАЗИК в том, что под действием луча происходит выравнивание, «сглаживание» верхнего слоя роговицы. Существенный недостаток данной операции — в длительном восстановительном периоде. На оперированный глаз на несколько дней накладывается повязка. 2−3 дня после операции пациент чувствует дискомфорт в глазу (слезотечение, светобоязнь, чувство инородного тела).
Заживление внешнего слоя роговицы идет медленно. На протяжении 2−3 месяцев приходится закапывать капли в глаза. Сейчас ФРК назначают только при слишком тонкой роговице.
Имплантация ИОЛ
Эта операция является проникающей (полостной), а значит, более травматичной в отличие от эксимер-лазерных коррекций. Через микроразрез вскрывают глазное яблоко. После этого внутрь глаза вводят биосовместимую линзу. Местную анестезию сочетают с внутривенной премедикацией, поэтому нужна консультация врача и анестезиолога.
Невозможно прооперировать сразу два глаза. Только спустя 2−3 дня при хороших показателях заживления врачи оперируют второй глаз. После операции требуется наложение повязки на сутки и в течение полутора месяцев закапывание капель. Вводится ограничение на занятия спортом от 1 до 3 месяцев.
Имплантация ИОЛ имеет большее преимущество в оптическом плане перед эксимер-лазерной коррекцией. Она позволяет скорректировать практически любую близорукость и дальнозоркость и оставляет возможность вернуться к дооперационному состоянию глаза путем удаления ИОЛ. Но, как и все проникающие операции, имеет больший риск осложнений.
Косметическая пластика глаз — это прихоть, за которую пациент платит сам. Квот на такое лечение не выделяется. Человек решает, что ему комфортнее жить без очков и контактных линз, а медицина дает ему реальный шанс для улучшения зрения.
Цена на операцию по катаракте в ступино
Лазерное лечение катаракты — самая прогрессивная и высокотехнологичная на сегодняшний день методика выполнения операций по поводу катаракты. Это последнее достижение в области офтальмохирургии, хорошо зарекомендовавшее себя в мире. Теперь лечение катаракты с помощью фемтосекундного лазера доступно в клиниках «Эксимер».
Преимущества лазерного лечения катаракты:
- высочайший уровень точности проведения операции.
Оборудование и технологии, использующееся при операции, делают возможным проводить по-настоящему персонифицированную операцию, учитывая индивидуальные особенности зрительной системы каждого пациента, а значит, и прогнозировать результат.
В чём отличие лазерного лечения катаракты от традиционной операции?
Основное отличие новой технологии от традиционной операции — способ формирования доступа к внутренним структурам глаза, хрусталику, а также механизм разрушения хрусталика. Во время традиционной операции проведение этих этапов вмешательства производится при помощи специальных микрохирургических инструментов. При использовании хирургического лазера манипуляции производятся бесконтактно, с помощью лазерного луча. Фрагментация хрусталика перед его выведением из глаза при традиционной операции происходит с использованием только ультразвука. Лазерное лечение позволяет проводить этот этап при помощи лазерного луча, соответственно, воздействие ультразвука уменьшается.
Этапы проведения операции по удалению катаракты при помощи лазера
На основе исследований оптического когерентного томографа (ОСТ) перед операцией определяются все необходимые параметры глаза, на их основании рассчитывается ход проведения вмешательства и моделируется конфигурация роговичных доступов.
Фемтосекундный лазер формирует доступы заданной конфигурации к внутренним структурам глаза и к хрусталику, процесс транслируется на специальном мониторе в режиме 3D.
Фемтосекундная лазерная система расслаивает ядро хрусталика. Разрушение хрусталика может производиться двумя способами: по секторам или циркулярно.
С помощью фемтосекундного лазера формируется отверстие в капсуле хрусталика. Благодаря уникальным свойствам фемтосекундных технологий, а также сверхточным исследованиям, отверстие получается идеально ровной формы, а его центровка — абсолютно точной. На этом этапе лазерное воздействие завершается, и дальнейшие манипуляции офтальмохирург выполняет при помощи микрохирургической системы.
Фрагментированный лазерным лучом хрусталик при помощи микрохирургической системы под действием ультразвука превращается в эмульсию и выводится из глаза.
Через микродоступ размером до 1,6 мм в капсулу, где ранее размещался хрусталик, вводится гибкая интраокулярная линза в сложенном состоянии, которая самостоятельно разворачивается внутри глаза и надёжно фиксируется.
Оборудование, применяющееся для лазерного лечения катаракты
Для проведения операции по новой методике в клиниках «Эксимер» используется хирургическая фемтосекундная лазерная система LenSx компании Alcon (США). Это первая в своём роде фемтолазерная система, специально разработанная для хирургии катаракты и получившая одобрение FDA. Система прошла регистрацию и сертификацию в России. Оборудование имеет все необходимые сертификаты, гарантийное обеспечение и многоуровневую клиническую поддержку.
Хирургическая лазерная система LenSx оснащена встроенным интраоперационным оптическим когерентным томографом (ОСТ). Это позволяет исследовать и автоматически рассчитывать параметры вмешательства, а во время операции — полностью контролировать состояние внутренних структур глаза. В итоге достигается высочайший уровень точности и безопасности проведения вмешательства. Лазерное лечение катаракты можно назвать по-настоящему персонифицированной операцией: все параметры система рассчитывает индивидуально для каждого пациента.
Как действует хирургический фемтосекундный лазер
Результаты лазерного лечения катаракты
- избавление от катаракты раз и навсегда максимально щадящим и самым прогрессивным на сегодняшний день способом;
- минимальный период восстановления после операции;
- исключается риск послеоперационного астигматизма за счёт практически бесконтактного воздействия;
- получение качественно лучших зрительных характеристик при имплантации высокотехнологичных линз;
- быстрое восстановление остроты зрения после операции;
- прогнозируемые результаты благодаря сверхточности и индивидуализации проведения вмешательства;
- лечение катаракты в тех случаях, когда из–за противопоказаний в традиционной операции может быть отказано.
Кому показано лазерное лечение катаракты
Безусловный плюс лазерного лечения катаракты заключается в том, что этот метод становится настоящим спасением для пациентов, для которых по определённым причинам проведение традиционной операции было проблематичным. Это пациенты с тонкой роговицей, с дистрофиями роговицы, с плотностью эндотелиальных клеток ниже допустимых значений.
Противопоказания
Какие типы интраокулярных линз используются?
При лазерном лечении катаракты применяются те же типы интраокулярных линз — искусственных хрусталиков, что и при традиционной операции. Тем пациентам, которым имплантируются высокотехнологичные линзы — мультифокальные. торические или псевдоаккомодирующие, удаление катаракты при помощи лазера позволит добиться максимального эффекта от операции и получить наилучшие зрительные характеристики. При имплантации таких линз важна точная их центровка в капсуле хрусталика. Лазерное сопровождение операции и призвано добиваться высочайшего качества
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Вечерний макияж для глаз с опущенными уголками
Вечерний макияж для глаз с опущенными уголками  Лапароскопическая резекция при пилоростенозе
Лапароскопическая резекция при пилоростенозе  Макияж от синяков под глазами видео
Макияж от синяков под глазами видео  Операции по поводу катаракты (без иол)
Операции по поводу катаракты (без иол)  Вечерний темный макияж для голубых глаз
Вечерний темный макияж для голубых глаз