Экстракция катаракты без имплантации иол
Качество жизни больных катарактой
-- [ Страница 3 ] --
Из представленного рисунка можно сделать вывод о том, что на послеоперационное качество жизни респондентов влияет не только послеоперационное функциональное состояние оперированного глаза, но и его дооперационное состояние. Эффект влияния дооперационного состояния остроты зрения на послеоперационное психологическое благополучие респондентов обратный: с ухудшением дооперационной остроты зрения наблюдается улучшение послеоперационного психологического состояния. Это можно объяснить улучшением результата операции в отношении остроты зрения и, как следствие, увеличением выраженности психологической реакции респондентов на этот эффект.
Таким образом, результаты применения такого инструмента исследования связанного со здоровьем качества жизни, как опросник ВОЗКЖ-26 в группе больных билатеральной катарактой дает возможность сделать выводы о наличии достоверного негативного влияния данного заболевания на психологическое состояние и социальную активность респондентов. Это негативное влияние было в значительной степени обусловлено функциональным состоянием органа зрения.
Результаты исследования субъективной оценки функционального состояния органа зрения также свидетельствуют о сильной, достоверной связи остроты зрения пораженного катарактой глаза и результатов опроса.
Рассмотренные автором зависимости вербальной интерпретации исходов операции по результатам Catquest-опроса и объективного функционального исхода этой операции представлены в табл. 1. Респонденты разделены на 3 подгруппы:
1 – с наилучшим исходом операции
2 - с существенным улучшением состояния
3 – с умеренным улучшением состояния
Из представленной ниже таблицы видно, что наибольший (57%) процент респондентов, у которых был объективно зафиксирован наилучший исход операции (подгруппа 1), отмечают резко выраженное субъективное улучшение зрительных функций. В данной подгруппе не было респондентов, которые отрицали бы эффект операции.
Таблица 1.
Распределение контингента респондентов по подгруппам, характеризующим субъективные и объективные исходы операции, %
ИМПЛАНТАЦИИ ИОЛ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ С ВРОЖДЕННЫМИ КАТАРАКТАМИ
14.01.07 - глазные болезни
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2010
Работа выполнена в ФГУ «Московский научно – исследовательский институт глазных болезней им. Гельмгольца» Минздравсоцразвития России (директор – Заслуженный деятель науки РФ, д.м.н. профессор В.В. Нероев )
Научный руководитель: доктор медицинских наук
Круглова Татьяна Борисовна
Официальные оппоненты: доктор медицинских наук, профессор
Степанов Анатолий Викторович
доктор медицинских наук
Зубарева Людмила Николаевна
Ведущая организация: ГОУ ДПО «Российская медицинская академия последипломного образования» Росздрава
Защита диссертации состоится «14» декабря 2010 года в 14 часов на заседании диссертационного совета Д 208.042.01 при ФГУ «МНИИ глазных болезней им. Гельмгольца» Минздравсоцразвития России.
(105062, Москва, ул.Садовая – Черногрязская, 14/19)
С диссертацией можно ознакомиться в научной библиотеке ФГУ «МНИИ глазных болезней им. Гельмгольца» Минздравсоцразвития России по адресу 105062, Москва ул. Садовая – Черногрязская, 14/19.
Автореферат разослан « » ноября 2010
Ученый секретарь диссертационного совета:
Доктор медицинских наук Филатова Ирина Анатольевна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Врожденные катаракты (ВК) являются одной из основных причин инвалидности по зрению с детства, встречаясь в 1 - 15 случаев на 10000 новорожденных и составляя 9,4 - 37,3% в структуре слепоты и слабовидения ( Хватова А.В. 2003, 2006, Либман Е.С. 2010, Gilbert C. Foster A. Rahi J. 1995). В литературе широко освещаются клинические особенности ВК, методы и результаты хирургического лечения. В то же время функциональные исходы операций остаются малоудовлетворительными, что связано с отсутствием адекватной коррекции афакии и наличием сопутствующей патологии глаз. Оптимальным видом коррекции афакии общепризнанна интраокулярная. В то же время, отношение к ней у детей раннего возраста неоднозначно, что связанно с анатомо – топографическими особенностями растущего глаза ребенка. (Аветисов С.Э. 2005 г. Азнабаев М.Т. 2005г. Боброва Н.Ф. с соавт. 2004-2010, Zetterstrem c cоавт. 2007 г.). По мнению большинства авторов только ранняя интраокулярная коррекция, осуществляемая в критический, сенситивный период развития зрительного анализатора, способствует лучшему развитию зрительных функций ребенка (Кинзябулатова О.Ю. 2004 г. Eibschitz-Tsimhoni M. 2007 г.). В то же время, вопросы расчета оптической силы ИОЛ, имплантируемой грудным детям, в литературе не освещен. Не разработанной остаётся оптимальная тактика при ВК, имеющих врожденные помутнения задней капсулы хрусталика. В настоящее время общепринятой является тактика ранней экстракции ВК с адекватной коррекцией афакии и интенсивным плеоптическим лечением в послеоперационном периоде (Ковалевский Е.И.1971, Аветисов С.Э. 2005 г. Жукова О.В.2006 г.). Технология хирургии ВК на современном этапе состоит из тоннельных микроразрезов, аппаратной или инструментальной аспирации – ирригации хрусталиковых масс и эндокапсулярной имплантации гибких акриловых ИОЛ (Buratto L. 1999 г. Lundvall A. 2006 г. Боброва Н.Ф. 2005 г.). При этом наиболее важным, сложным и не всегда прогнозируемым при его выполнении на детских глазах является проведение переднего непрерывного кругового капсулорексиса, что требует выработки оптимальной микрохирургической тактики. Противоречивы данные по тактике к прозрачной задней капсуле хрусталика. Работами последних лет показано, что проведение заднего капсулорексиса, широко применяемого во взрослой практике с целью профилактики вторичных катаракт, не предотвращает их развитие после удаления катаракт у детей, что обусловлено высокими регенераторными способностями глаз детей раннего возраста. Кроме того ее вскрытие значительно повышает риск развития послеоперационных осложнений (Боброва Н.Ф с соавт. 2003 г. Романова Т.В. 2007 г. O 'Keefe M . 2007 г. Michaelides M. 2007 г. Lundvall A. 2006 г.).
Множество нерешенных вопросов не позволяют определить оптимальную микрохирургическую тактику во время экстракции врожденных катаракт с одномоментной имплантацией ИОЛ детям грудного возраста.
Цель исследования. разработать показания, оптимальную микрохирургическую тактику экстракции врожденные катаракты (ВК) и разработать методику расчета оптической силы имплантируемой интраокулярной линзы (ИОЛ) у детей грудного возраста.
Задачи исследования:
1. Разработать рациональную микрохирургическую технику экстракции ВК у детей первого года жизни, создающую оптимальные условия для внутрикапсулярной имплантации ИОЛ, на основе анализа клинико-анатомических особенностей помутнений хрусталика.
2. Разработать показания и противопоказания к первичной имплантации ИОЛ детям первого года жизни на основе изучения анатомо-топографических особенностей глаз грудных детей, наличия другой сопутствующей врожденной патологии глаза и анализа характера течения послеоперационного периода.
3. Уточнить методику расчета оптической силы имплантируемой ИОЛ на основе изучения динамики роста глаза и изменения рефракции артифакичного глаза у детей, прооперированных в возрасте до 1 года.
4. Разработать методику ИАГ-лазерной капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика и определить оптимальные сроки ее проведения, на основе анализа клинических и иммунологических показателей.
5. Изучить эффективность первичной имплантации ИОЛ, проведенной с учетом разработанных технологических приемов экстракции врожденных катаракт у детей первого года жизни, на основе анализа функциональных результатов.
Научная новизна:
Впервые разработана дифференцированная микрохирургическая тактика экстракции ВК детям грудного возраста с учетом клинического полиморфизма хрусталика, позволяющая максимально полно удалять вязкие массы и сформировать надежный капсульный мешок для стабильной фиксации в нем ИОЛ.
Впервые показано, что имплантация ИОЛ детям первого года жизни с ВК не увеличивает частоту развития послеоперационных воспалений по сравнению с афакичными глазами, а наоборот уменьшает степень их выраженности, а в ряде случаев предупреждает развитие вторичной глаукомы, благодаря профилактике иридо - капсулярных сращений.
Впервые разработаны показания и противопоказания к первичной имплантации ИОЛ детям первого года жизни с ВК, учитывающие анатомо-топографическое состояние глаза и наличие сопутствующей катаракте другой врожденной глазной патологии.
Впервые изучено влияние операций, проведенных в первый год жизни ребенка, на динамику роста артифакичного глаза и показана ее зависимость от исходного размера глазного яблока.
Впервые изучена преломляющая сила роговицы на глазах с ВК и изменение рефракции глаза в отдаленные сроки после имплантации ИОЛ у детей грудного возраста.
Разработана методика расчета оптической силы имплантируемой ИОЛ у детей с ВК первого года жизни, основанная на определении величины гипокоррекции оптической силы ИОЛ, рассчитанной по формуле SRK II, с учетом оптической силы роговицы и разницы исходной и прогнозируемой, после завершения физиологического роста глаза, ПЗО.
Впервые разработана рациональная методика ИАГ-лазерной задней капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика и обоснованы оптимальные сроки ее проведения, основанные на анализе клинических и иммунологических показателей (заявка на изобретение №2009140187 от 02.11.2009).
Впервые изучены отдаленные (3 года наблюдений) функциональные результаты и электрофизиологические показатели у детей с врожденными катарактами после первичной имплантации ИОЛ.
Практическая значимость:
Разработаны технологические особенности проведения различных этапов экстракции врожденных катаракт, создающие оптимальные условия для внутрикапсулярной имплантации ИОЛ детям первого года жизни.
Проведение операций у детей грудного возраста с врожденными катарактами с учетом разработанных показаний и противопоказаний к имплантации ИОЛ, позволяет уменьшить частоту операционных и послеоперационных осложнений, улучшить функциональные и анатомические результаты операций.
Разработанная методика расчета оптической силы имплантируемой ИОЛ детям грудного возраста создает оптимальные условия для развития зрительного анализатора при условии дополнительной коррекции артифакичного глаза контактными линзами или очками до периода окончания физиологического роста глазного яблока.
Разработанная методика выполнения ИАГ-лазерной капсулотомии на артифакичных глазах при наличии «врожденного фиброза» задней капсулы хрусталика и оптимальные сроки ее проведения позволяют избежать развития послеоперационных осложнений и достичь хороших оптических результатов.
Основные положения, выносимые на защиту:
Разработанные технологические приемы проведения различных этапов экстракции врожденных катаракт, учитывающие выявленный клинический полиморфизм состояния хрусталика и глаза, позволяют создать оптимальные условия для внутрикапсулярной имплантации гибких ИОЛ детям грудного возраста.
Проведение операций с учетом разработанных показаний и противопоказаний к внутрикапсулярной имплантации ИОЛ детям первого года жизни, учитывающих анатомо-топографическое состояние глаз и наличие сопутствующей катаракте другой врожденной глазной патологии, позволяют уменьшить частоту послеоперационных осложнений и достичь оптимальных анатомо-оптических результатов лечения.
При определении оптической силы ИОЛ, имплантируемой детям грудного возраста, необходима гипокоррекция показателей, полученных при расчете по формуле SRK II, величина которой определяется оптической силой роговицы и разницей исходной и прогнозируемой после окончания физиологического роста глазного яблока ПЗО глаза.
Проведение ИАГ-лазерной капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика по разработанной нами методике с учетом оптимальных сроков ее выполнения позволяет достичь оптимальных анатомо-оптических результатов.
Ранняя интраокулярная коррекция афакии у детей с ВК создает оптимальные условия для физиологического развития зрительного анализатора и получения максимально возможных, с учетом депривационной амблиопии, функциональных результатов хирурго-плеоптического лечения.
Апробация работы:
Основные положения работы доложены и обсуждены на Российских и международных конференциях: Всероссийской научной конференции молодых ученых «Актуальные проблемы офтальмологии» (Москва, 2008 г.), VI Конгрессе специалистов перинатальной медицины (Москва, 2009 г.), Российском общенациональном офтальмологическом форуме (Москва, 2009 г.), IX съезде офтальмологов России (Москва, 2010 г.). «Современная микрохирургия детских катаракт». XII Съезд офтальмологов Украины. ( Одесса 2007, 2010 г.)
Внедрение результатов работы в практику:
Результаты исследования отражены в 23 публикациях, в том числе в зарубежной печати (2) и медицинской технологии (2009г.) и внедрены в практическую деятельность отдела патологии глаз у детей и детской консультативной поликлиники МНИИ ГБ им. Гельмгольца. Материалы диссертации включены в учебную программу тематических декадников, клинической ординатуры по детской офтальмологии, ежемесячного сертификационного усовершенствования по курсу «Офтальмология», проводимого кафедрой глазных болезней ФПДО МГМСУ на базе МНИИ ГБ им. Гельмгольца (зав. кафедрой Заслуженный деятель науки РФ, д.м.н. профессор В.В.Нероев).
Публикации:
По теме диссертации опубликовано 23 работы, из них 2 – в центральной и 2 в зарубежной печати. По теме диссертации подана заявка на изобретение №2009140187 от 02.11.2009.
Структура и объем диссертации:
Работа изложена на 100 страницах, содержит 16 таблиц и 12 иллюстраций. Библиография включает 163 источника, в том числе 67 отечественных и 96 зарубежных.
СОДЕРЖАНИЕ РАБОТЫ
Материал и методы исследования
Проведены клинические, иммунологические и электрофизиологические обследования 96 детей (134 глаза) и хирургическое лечение 76 детей (120 глаз) с ВК в возрасте от 3 до 12 месяцев. Контрольную группу составили 92 ребенка (130 глаз с афакией) того же возраста. Среди форм ВК преобладали атипичные (90 глаз, 75,0%), реже - зонулярные и полные. В 35,3% (46 глаз) имелись врожденные аномалии органа зрения, среди которых преобладал микрофтальм (31,3%), часто сочетающийся с уменьшением роговицы и ПЗО глаза (40,0%). Реже (14 глаз, 10,4%) отмечены различные варианты мезодермального дисгенеза: удлиненные отростки цилиарного тела, гиалиновые и зрачковые мембраны, первичное персистирующее гиперпластическое стекловидное тело. Этиология ВК установлена в 39,6%: наследственная форма – 11,5%, вследствие перинатального инфицирования вирусами ЦМВ, ВПГ, краснуха –28,1%, галактоземия - 2,6%.
Клиническое офтальмологическое обследование. Проведен анализ 837 офтальмологических обследований на протяжении 1-4 лет после операции, включающий, наряду со стандартными, методики, необходимые для расчета ИОЛ (авторефкератометрия, ультразвуковая биометрия). Электрофизиологические исследования проведены в состоянии медикаментозного сна до и через 6 месяцев - 2 года после операции. Регистрация Ганцфельд ЭРГ, Фликер ЭРГ 30Гц, ЗВП проводилась согласно «Стандартам Международного общества клинической электрофизиологии зрения» (Стандарты ISCEV) на электроретинографе Научно-медицинской фирмы «МБН» (Россия) с использованием методики «Стандарт ISCEV крючок».
Экстракцию ВК проводили методом факоаспирации и мануальной аспирацией-ирригацией с использованием тоннельных роговичных разрезов и вискоэластиков. Для имплантации использовали моноблочные (Acrysof SA30AL; SN60AT, (Alcon) и трехчастные ИОЛ (Acrysof MA60AC (Alcon).
Иммунологическое обследование на органоспецифические тканевые аутоантитела к роговичным, хрусталиковым и S антигенам сетчатки в слезной жидкости методом РПГА в модификации О.С. Слеповой (1990 г.) проведены 18 детям (24 глаза) через 3-4 дня – 2-3 месяца после операции. Исследования выполнены в лаборатории вирусологии и иммунологии ФГУ «МНИИ ГБ им. Гельмгольца» Минздравсоцразвития России.
Статистическая обработка материала проведена с использованием программы «Statistika StatSoft 7».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ
1. Особенности экстракции врожденных катаракт с имплантацией ИОЛ у детей грудного возраста.
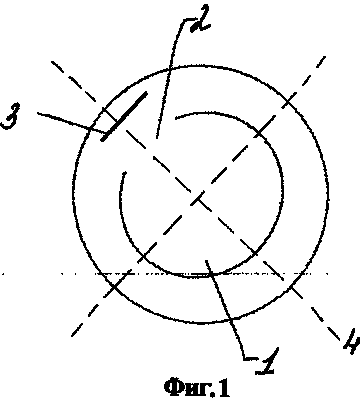
У детей с ВК первого года жизни возникали большие сложности при выполнении переднего капсулорексиса, что было обусловлено возрастными особенностями глаз и большим клиническим полиморфизмом состояния передней капсулы (прозрачная, неизмененная капсула выявлена только в 24,9% случаев). Анализ клинической картины позволил разработать дифференцированные методики переднего капсулорексиса: 1. Стандартный метод выполняли при неизмененной передней капсуле и при ее помутнениях с диаметром до 2,0мм. 2. Комбинированный инструментальный капсулорексис применяли при наличии центрального помутнения с диаметром 3,0-4,0 мм (83 глаза, 69,1%). Вскрытие капсулы начинали по наружному его краю или отступя на 1-2мм, затем задавали направление цанговыми ножницами 23G, далее завершали пинцетом или комбинировали ножницы и пинцет при тенденции к радиальному ходу капсулорексиса (рис.1).
. Циркулярная передняя капсулэктомия осуществлялась при помутнениях диаметром 5,0 и более, и наличии толстой передней капсулы плотно связанной с подлежащими слоями хрусталика (11 глаз, 9,2%). Формировать отверстие начинали со вскрытия передней капсулы в зоне помутнения V-образным кератомом 1,25 мм в двух меридианах на 3 и 9 часах, не доходя до края помутнения 0,5 мм. Затем образованные отверстия соединяли в циркулярном направлении цанговыми ножницами 23 G по внутренней части помутнения (рис.2). В результате этого формировалось фиброзное кольцо передней капсулы, препятствующее ее радиальным разрывам при раскрытии гибкой ИОЛ и создающее оптимальные условия для её стабильной центрации (рис.3).
Фиброз передней капсулы хрусталика ≥ 5 мм
Риунок1. Рисунок2.
Рисунок3.
Результат передней капсулэктомии
Удаление хрусталиковых масс проводили методом факоаспирации (сохраненный объем хрусталика, нормальные анатомические размеры глаза), аспирации-ирригации (полурассосавшиеся формы ВК, микрокорнеа, недостаточным мидриазом, задний лентиконус) и вискоаспирацией (атипичные формы ВК).
Ранний послеоперационный период у большинства детей (88 глаз, 73,5%) протекал ареактивно. Имплантация ИОЛ не увеличивала частоту воспалительных осложнений по сравнению с афакичными глазами (21,6% и 25,0% соответственно), а степень их выраженности была значительно меньше: ириты I степени отмечены на 18 глазах (15,0%) (афакия – 15 глаз, 8,4%), ириты II степени - только на 8 глазах (6,6%) (афакия – 18 глаз, 16,9%). Анализ причин развития воспаления выявил прямую зависимость от исходных анатомических параметров оперируемого глаза.
Наиболее часто (21 глаз; 58,2%) воспалительные реакции отмечены на глазах с передним микрофтальмом I-II степени при размерах вертикального и горизонтального диаметра роговицы 9,0 х 10,0 и 9,0 х 9,0 мм. При этом большое значение имело ПЗО глаза. При его уменьшении на 1,5-2,5 мм (ПЗО = 16,2-17,3 мм) частота послеоперационных иритов увеличивалась в 2 раза (38,8%) по сравнению с детьми, на глазах которых отмечено уменьшение только роговицы (19,4%). Это позволило нам считать данные анатомические параметры глаз противопоказанием для имплантации ИОЛ детям грудного возраста.
В структуре отдаленных послеоперационных осложнений доминировало развитие вторичных катаракт в форме шаров Адамюка-Эльшнига (81глаз, 67,5%) и фиброза задней капсулы хрусталика (67глаз, 55,8%) или их сочетания (24 глаза, 20,0%). Особенностью формирования шаров Адамюка-Эльшнига было бурное разрастание эпителиальных клеток хрусталика, связанное с сохранением большей части капсульного мешка неполным удалением хрусталиковых масс при атипичных формах ВК и при наличии ригидного зрачка и характерной для детского возраста повышенной способности «Е» – клеток хрусталика к пролиферации и метаплазии.
Развитие поздних экссудативно-пролиферативных реакций с формированием иридо-капсулярных, иридо-корнеальных сращений и прехрусталиковой пленки, синдрома «Захвата зрачка», преципитатов на ИОЛ и ее децентрация были отмечены в группе детей, перенесших ирит, часто болевших после операции и имевших сопутствующую ВК врожденную патологию в виде микрокорнеа I-II степени и микрофтальма. Вторичная глаукома встречалась только на глазах с афакией (16,3%), что мы объясняем барьерной ролью ИОЛ, которая становится препятствием для формирования сращений радужки с задней капсулой хрусталика и заращения капсульного мешка, сохраняя тем самым нормальные анатомические соотношения глаза ребенка. Важным моментом является так же и наша тактика по отношению к задней капсуле хрусталика, которую мы стремились сохранить во всех случаях.
Показания и противопоказания к внутрикапсулярной имплантации ИОЛ детям с ВК грудного возраста
Анализ характера течения раннего и отдаленного послеоперационного периода позволил разработать показания и противопоказания к ранней имплантации ИОЛ. Показано, что у детей с ВК грудного возраста имплантация ИОЛ возможна только при определенных анатомических параметрах глаз: диаметр роговицы = 9,5 х 10,0 мм и более при нормальном или уменьшенном на 0,5-1,0 мм ПЗО глаза.
Противопоказанием к внутрикапсульной имплантации ИОЛ является значительное уменьшение объема задней камеры и капсульного мешка на глазах с диаметром роговицы 9,0 х 9,5мм и менее при уменьшении ПЗО глаза от возрастной нормы более чем на 1 мм.
При решении вопроса о возможности внутрикапсульной имплантации ИОЛ так же необходимо учитывать наличие различных вариантов мезодермального дисгенеза передней камеры, которые были отмечены в 10,4% случаев (14 глаз). Наличие удлиненных отростков цилиарного тела при синдроме ППГСТ, занимающих значительную часть задней камеры глаза, является абсолютным противопоказанием к имплантации ИОЛ. К относительным противопоказаниям мы отнесли наличие персистирующей сосудистой сумки хрусталика, гиалиновых мембран на радужке, требовавших дополнительных реконструктивных вмешательств, что явилось дополнительным фактором риска развития экссудативно-пролиферативных реакций.
Методика проведения ИАГ-лазерной капсулотомии на артифакичных глазах после удаления ВК у детей с «врожденным фиброзом» задней капсулы хрусталика
У значительного числа детей с ВК имелся врожденный фиброз задней капсулы хрусталика 25 глаз (20,8%). При решении вопроса о выборе оптимальной методики проведения ИАГ-лазерной капсулотомии учитывали выявленные клинические особенности «врожденного фиброза» задней капсулы (истончение, преимущественно большой диаметр фиброза и его адгезия с задней поверхностью ИОЛ), а так же особенности реакций глаза ребенка на хирургическую травму. Этому соответствовала, крестовидная техника ИАГ-лазерной задней капсулотомии, позволяющая в 80-90% случаев получить выраженное расхождение краев капсулотомических разрезов, при минимальных энергетических режимах за счет ее особой эластичности у детей. Образовавшиеся четыре треугольных лоскута сразу расходились в стороны, образуя необходимое в диаметре оптическое окно, что не требовало иссечения этих лоскутов и значительно снижало энергетические затраты лазерной операции и риск осложнений. Учитывая такие особенности детского глаза при использовании крестовидной техники нами разработаны технические параметры и характеристики ее выполнения при «врожденном фиброзе» задней капсулы хрусталика (заявка на изобретение №2009140187 от 02.11.2009):
- крестовидное рассечение задней капсулы необходимо начинать в зоне наиболее тонких структур, отступя 1мм от оптического центра и в участках наибольшего натяжения задней капсулы, а перемычку в центре «креста» пересекать последней (в отличие от методики у пациентов взрослой практики)
- использовать небольшие энергетические параметры операции у детей: энергия импульса от 0,2 до 1,8 мДж; число импульсов от 20 до 40 (у взрослых энергия импульса 1,5 – 2,5 мм, число импульсов 4 – 60.
- размер капсулотомического окна должен быть – не более 3 мм так как, в дальнейшем отмечается расхождение границ капсулотомии и соответствующее увеличение оптического окна, обусловленное особенностью детского глаза.
При проведении капсулотомии использовали неодимовый ИАГ - лазер (установка «Visulas-YAG-Argon-II» фирмы «Carl Zeiss», Германия), в режиме модуляции добротности (Q-switched) с длиной волны 1064 нм, длительностью импульса 2-3 нс, диаметром фокального пятна 30-50 мкм, а так же контактные линзы Абрахама для точной фокусировки лазерного луча.
Клинико-иммунологическое обоснование оптимальных сроков проведения ИАГ-лазерной капсулотомии. Известно, что проведение различных хирургических или лазерных вмешательств на глазах на фоне повышенных уровней органоспецифических антител в слезной жидкости сопряжено с риском послеоперационных воспалительных осложнений (Слепова О.С. с соавторами 1992-2000 гг, Круглова Т.Б. 1996 г. Разик С. 2005 г.). Учитывая эти данные для определения оптимальных сроков проведения ИАГ-лазерной задней капсулотомии на артифакичных глазах, нами проведено изучение динамики послеоперационного накопления тканеспецифических антител к хрусталику, роговице и S-антигену в слезной жидкости в 2-х группах: 25 детей (25глаз) с ВК в сочетании с «врожденным фиброзом» задней капсулы и 29 детей (31 глаз) без «врожденного фиброза» задней капсулы. Забор материала проводили начиная с 3-4 суток до 2-3 месяцев, то есть в период, когда выявление прогностически неблагоприятных уровней органоспецифических антител представлялось наиболее вероятным. Периодичность забора материала – 10-14 дней. Всего проведено 238 исследований проб слезной жидкости ( Рис.4).
Рисунок 4
Частота выявления прогностически неблагоприятных уровней органоспецифических антител в слезной жидкости оперированного глаза в динамике.
Показано, что у всех детей с «врожденным фиброзом» задней капсулы хрусталика (I группа) исследуемые органоспецифические антитела в слезной жидкости в течение периода иммунологического контроля отсутствовали, в то время как группе сравнения (II группа), иммунный ответ на антигены тканей глаза определялся более чем в половине случаев, 17 из 31 проб (54,8%) (р
Источники:
,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Интракапсулярная экстракция катаракты это
Интракапсулярная экстракция катаракты это 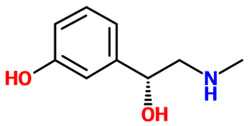 Фенилэфрин
Фенилэфрин  Что будет если закапать просроченный визин
Что будет если закапать просроченный визин  Как красить брови и глаза фото
Как красить брови и глаза фото  Где вылечить катаракту в москве
Где вылечить катаракту в москве  Подводка для глаз лореаль суперлайнер
Подводка для глаз лореаль суперлайнер