
Факторы, способствующие возникновению зрительных расстройств
Факторы, способствующие возникновению зрительных расстройств.

Попадание изображения рассматриваемого объекта на сетчатую оболочку (в нормальном глазу) обеспечивается аккомодационным аппаратом глаза. Однако при близорукости световые лучи после их преломления фокусируются, не доходя до сетчатки, и острота зрения вдаль снижается. Близорукость (миопия) — это такое состояние, когда человек хорошо видит предметы, расположенные вблизи, и плохо — удаленные от него. К сожалению, это одна из самых распространенных болезней современного общества. Близорукость у школьников возникает и развивается незаметно. Школьники начинают хуже видеть удаленные мелкие предметы, плохо различают буквы и цифры, написанные на классной доске, стараются сесть поближе к телевизору, на первые ряды в кинотеатре и т. д. Нередко появляется быстрая утомляемость органа зрения: ощущение тяжести, рези в глазах, головная боль. Если на эти явления вовремя не обратить внимания, то близорукость может прогрессировать.
Причины близорукости многочисленны и разнообразны. Так, в Японии и Китае, занимающих ведущие места по числу близоруких, основное значение придается традиционной однообразной пище, трудному алфавиту (иероглифы) и большой зрительной нагрузке в связи с его изучением.
Длительное отсутствие естественного света приводит к необходимости постоянно в течение дня в школе и дома пользоваться искусственным освещением, а это иногда оказывает неблагоприятное влияние на зрение.
Кроме того, недостаток инсоляции приводит к дефициту ультрафиолетовых лучей, что является причиной гиповитаминоза и общего ослабления организма учащихся. В городах число близоруких школьников больше, чем в сельской местности, где ребята чаще бывают на воздухе, занимаются физическим трудом, меньше смотрят телевизор и т. п. Среди школьников, занимающихся спортом, близоруких намного меньше, чем среди детей с малоподвижным образом жизни. Имеются также данные, указывающие на связь зрительных расстройств с общим состоянием организма и некоторыми заболеваниями. Так, у ослабленных школьников с отставанием в физическом развитии, с туберкулезной интоксикацией отмечается большее снижение остроты зрения, чем у их здоровых сверстников. Ослабленный перенесенными заболеваниями организм является благоприятной почвой для развития близорукости, так как в результате общего снижения устойчивости организма аккомодационный аппарат, играющий ведущую роль в приспособлении глаза к рассматриванию предметов на разном расстоянии, ухудшает свою работу.
В последние годы ученые, говоря о происхождении близорукости, все большее значение отводят влиянию зрительной работы (связанной с напряжением аккомодации), производимой длительное время и в неудовлетворительных гигиенических условиях (неправильная посадка, недостаточное освещение рабочей поверхности и др.). При письме и чтении глаза проделывают большую и трудную работу — им приходится воспринимать очень много деталей, приспосабливаться к работе на разных расстояниях, но чаще на близком.
Если к тому времени, когда начинается интенсивная зрительная работа, постоянно увеличивающаяся с возрастом, цилиарная (ресничная), или как еще ее называют аккомодационная, мышца уже сформировалась и отличается нормальной работоспособностью, то глаз не испытывает тенденции к удлинению зрительной оси и у человека формируется нормальное или иногда дальнозоркое зрение. В тех же случаях, когда цилиарная мышца еще недостаточно развита или ослаблена, зрительная работа на близком расстоянии требует чрезмерного ее напряжения и происходит приспособительное удлинение оси глаза, т. е. возникает близорукость. Зрительная работа, выполняемая на близком расстоянии в течение длительного времени и в плохих условиях (недостаточное освещение, неправильная посадка, неразборчиво напечатанный текст и т.д.), даже при нормальном развитии аккомодационного аппарата ведет к его напряжению и развитию близорукости.
Любая работа чередуется с отдыхом. После долгой ходьбы хочется сесть, когда долго стоим, то начинаем переступать с ноги на ногу, чтобы перенести точку опоры тела с одной ноги на другую и т. д. А вот маленькая мышца глаза работает без отдыха и в постоянном напряжении. Следовательно, у школьников, физически недостаточно развитых, мало занимающихся физическим трудом и спортом, ослабленных болезнью, недостаточно бывающих на свежем воздухе и солнце, подолгу занятых напряженной зрительной работой на близком расстоянии (игра по нотам, чтение «запоем» и т.д.), чаще возникает и быстрее нарастает близорукость. С устранением факторов, неблагоприятных для работы глаз, значительно уменьшается не только прогрессирование близорукости, но и предупреждается ее появление.
Необходимо как можно раньше поставить преграду неблагоприятным воздействиям, которые могут привести к близорукости. И вы, ребята, должны знать эти неблагоприятные факторы, чтобы бороться с ними. А это вещь вполне возможная. Были бы воля и желание самому строить свое здоровье, не дожидаясь тех изменений, которые могут возникнуть в результате неправильного образа жизни.
meddirectory.ru
Трудно представить жизнь современного человека без общения с компьютером, который является важным источником информации и рабочим инструментом. Однако, работа с компьютером относится к зрительно-напряженной деятельности и, по данным Всемирной организации здравоохранения, может являться активным источником развития близорукости.
Всем известны симптомы Компьютерного зрительного синдрома
- покраснение и сухость глаз,
- быстрая утомляемость
- головная боль,
- снижение остроты зрения.
Причина в том, что работа зрительной системы при общении с компьютером значительно отличается от работы нашего зрения в естественных условиях. Так, основным фактором, способствующим развитию зрительного утомления при работе с компьютером, является экранное изображение - самосветящееся, мерцающее, дискретное, имеет сниженный контраст.
Работа на компьютере сказывается, в первую очередь, на аккомодационном аппарате глаза, который отвечает за способность четко видеть на разных расстояниях. Это может приводить к астенопии (снижению зрения), возникновению нарушений в аккомодационной системе глаза и, в конечном счете, к появлению и росту близорукости.
Чтобы сохранить здоровье необходимо:
- выполнять правилами работы с компьютером,
- использовать правильно подобранные очки с покрытием EVA (раздел Специальное предложение для пользователей ПК ),
- регулярно (1-2 раза в год) проходить курс лечения на специальном оборудовании.
Сутью такого лечения является воздействие на аккомодационный аппарат глаза различными полями (магнитным, лазерным, электрическими импульсами). Это способствует устранению негативных изменений в глазах и профилактике развития зрительных нарушений. В результате правильно проведенного аппаратного лечения улучшается не только зрение, но и общее состояние, существенно повышается работоспособность.
Для усиления лечебного эффекта наши специалисты составят индивидуальную программу лекарственной терапии.
Правила работы с компьютером
При оборудовании рабочего места пользователя компьютера лучше установить монитор на специальном столике так, чтобы задняя панель была обращена к стене; экран не должен располагаться напротив окна или других прямых источников света, дающих блики на экране.
Освещение комнаты для работы с компьютером должно быть не слишком ярким и составлять 300-500 люкс (примерно 60 - 100 Вт). Экран монитора следует ориентировать так, чтобы он не давал бликов, а именно под углом к окну, близким к прямому. Помимо общих ламп, освещающих комнату, необходима местная яркая (не менее 60 Вт) лампа с хорошим плотным абажуром, освещающая только текст, с которым работает пользователь..
Перед началом работы с монитором необходимо установить с помощью рукояток наиболее комфортные контрастность и яркость на экране. Они подбираются индивидуально, так как слишком низкая контрастность и высокая яркость приводит к быстрому утомлению. Для цветных мониторов также индивидуально подбираются наиболее приемлемые пары цветов фона и текста, чаще всего используются так называемые оппозитные или оппонентные цвета, к которым относятся белый - черный, желтый - синий, красный - зеленый.
У школьников при зрительно-напряженной работе наибольшую нагрузку несет аккомодационная система глаза, которая во время работы находится в постоянном напряжении. Это может приводить к астенопическим явлениям, возникновению нарушений в аккомодационной системе глаза и, в конечном счете, к появлению и росту близорукости. Чтобы избежать этого, работа с монитором компьютера должна проводиться с расстояния не менее 60-70 см, при этом напряжение аккомодации минимально. Клавиатура должна располагаться в 30-40 см от пользователя.
Для того, чтобы устранить блики на экране, монитор должен быть установлен перпендикулярно столу, а пользователь должен смотреть на экран несколько сверху вниз (10 градусов от горизонтальной линии).
Нормативы работы с компьютером для разных возрастных групп.
Детям до 3-х лет не следует разрешать общение с компьютером, так как это является для них слишком высокой зрительной и эмоциональной нагрузкой. Дети 3-7 лет могут находиться у экрана не более 15 минут в день. При этом компьютерные игровые занятия в дошкольных учреждениях рекомендуется проводить не чаще двух раз в неделю и обязательно завершаться гимнастикой для глаз. Для школьников непрерывная длительность занятий с компьютером не должна превышать: в 1-м классе - 10 минут, 2-5м классах - 15 минут, 6-7 классах - 20 минут, 8-9 классах - 25 минут, 10-11 классах 30 минут на первом часу занятий и 20 минут на втором. Для студентов вузов - не более 2 часов на первом и не более 3 часов на старших курсах. При этом длительность учебных занятий не должна превышать 50% времени непосредственной работы на компьютере.
www.ophthalmolog.ru
mirovozzrenye.ru www.booksite.ru|
Воспаление слизистой оболочки или мускулатуры полых внутренних органов |
Заболевания, обусловленные кислотно-пептическим фактором (язвы, эрозии, воспаление), геморрагический гастрит, желудочно-пищеводный рефлюкс, аппендицит, дивертикулит, холецистит, холангит, воспалительные процессы в толстой кишке (болезнь Крона, неспецифический язвенный колит, синдром Бехчета), инфекционный гастроэнтерит, мезентериальный лимфаденит, колит, цистит, пиелонефрит |
Висцеральный спазм или растяжение |
Обструкция кишечника (спайки, опухоль, инвагинация), аппендикулярная обструкция (в результате воспаления червеобразного отростка), ущемление грыжи, синдром раздражения толстой кишки (мышечная гипертрофия и спазм), острая обструкция желчных путей, закупорка протока поджелудочной железы (хронический панкреатит, камень), закупорка мочеточника (камень, тромб), трубная беременность |
Сосудистые расстройства |
Мезентериальная тромбоэмболия (артериальная и венозная), расслаивание или разрыв стенки артерии (например, аневризма аорты), закупорка вследствие наружного сдавления или перекручивания (заворот, грыжа, опухоль, инвагинация), гемоглобинопатия (особенно серповидно-клеточная анемия) |
Растяжение или воспаление серозных оболочек внутренних органов |
Растяжение капсулы печени (гепатит, кровотечение, опухоль, синдром Бадда—Киари, синдром Фитца—Хью-Куртиса: гонококковый перигепатит); растяжение капсулы почки (опухоль, инфекция, инфаркт, венозный тромбоз); капсулы селезенки (кровотечение, абсцесс, инфаркт); поджелудочной железы (панкреатит, псевдокисты, абсцесс); яичника (кровотечение в кисту, эктопическая беременность, абсцесс) |
Перитонит |
Бактериальная инфекция (воспаление органов малого таза, инфицированный асцит), инфаркт кишки, химическое раздражение, панкреатит, перфорация полого органа (особенно желудка или двенадцатиперстной кишки), реактивное воспаление (прилежащий абсцесс, дивертикулит, плевропульмональная инфекция), серозит (ДБСТ, семейная средиземноморская лихорадка) |
Поражения передней брюшной стенки |
Травмы, грыжи, инфекция и воспаление мышечной ткани, гематома (травма, антикоагулянтная терапия), спаечный процесс |
Токсины |
Свинцовое отравление, укус паука “черная вдова” |
Метаболические расстройства |
Уремия, кетоацидоз (диабетический, алкогольный), криз при недостаточности надпочечников, порфирия, ангионевротический отек (дефицит С-эстеразы), наркотическая “ломка” |
Неврологические патологические состояния |
Herpes zoster, tabes dorsalis, каузалгия, сдавление или воспаление спинальных корешков (артрит, грыжа Шморля, опухоль, абсцесс), психогении |
Иррадиирующая боль |
Из сердца, легких, пищевода, гениталий (например, ишемия миокарда, пневмония, пневмоторакс, ТЭЛА, эзофагит, спазм или разрыв пищевода) |
Беседуя с больным, врач постоянно наблюдает за его поведением, вегетативными реакциями, мимикой, жестами, оценивает его психический статус, который играет важную роль как в возникновении, так и в исходе заболевания.
Толчком для его возникновения являлись социальные условия и болезни, порождаемые ими.
Первые сведения о глазных врачах России относятся к концу XVI столетия — к моменту создания Аптекарского приказа и возникновения так называемой придворной медицины.
Перегрузка аккомодационного аппарата проявляется зрительным утомлением (аккомодативная астенопия) или возникновением спазма аккомодации с явлениями ложной эмметропии и ложной миопии.
Факторами, способствующими возникновению и развитию блефарита, являются неблагоприятные внешние условия: запыленность и за-дымленность производственных помещений, длительное пребывание в атмосфере раздражающих химических соединений и т.
Возникновение халазиона связывают с закупоркой выводного протока мейбомиевой железы, приводящей к эктазии ее с последующим прорывом секрета в окружающую ткань и развитием осумкованной олеумгранулемы.
Всякое нарушение хотя бы одного из этих свойств приводит к возникновению патологического состояния.
При инфекционных конъюнктивитах и блефаритах возможно возникновение точечных инфильтратов по краю роговицы.
Вслед за возникновением фликтен в роговицу внедряются поверхностные сосуды, которые в виде пучков тянутся к очагу (рис.
В настоящее время углубленно изучаются заболевания, в основе которых лежат инфекционное начало, факторы, способствующие возникновению глаукомы, близорукости, сосудистых нарушений в глазу и др.
При типичных признаках склерозирующего кератита диагностика его не вызывает трудностей, но следует помнить, что возникновение этой формы кератита возможно не только при туберкулезе, но и при нарушениях обмена, в частности при подагре, ревматизме.
При определенных ситуациях в роговицу заносятся продукты распада спирохет, что ведет к возникновению воспаления.
Провоцирующим фактором, способствующим возникновению заболевания, могут быть травма глаза, острые инфекции, эндокринные расстройства, физическая перегрузка.
Расширение зрачка, достигнутое таким лечением, предупреждает возникновение задних синехий и вторичной глаукомы.
Вовлечение в процесс радужки и цилиарного тела приводит к заращению зрачка, возникновению вторичной глаукомы.
Стафиломы и эктазии склеры ведут к изменению кривизны роговицы и возникновению астигматизма.
При многих инфекционных заболеваниях возможно возникновение как переднего, так и заднего увеита.
По существу аутоиммунными явлениями обусловлено возникновение увеита при коллагенозах.
Опухоль желтовато-розового или светло-коричневого цвета, рыхлая, без четких границ, содержит много новообразованных сосудов, что иногда приводит к возникновению рецидивирующих гифем.
Отслойка сетчатки приводит к возникновению дефекта в поле зрения.
Катаракты классифицируют по времени возникновения, локализации помутнения и этиологии.
По времени возникновения катаракты делятся на приобретенные и врожденные.
При бурном набухании хрусталика угол передней камеры блокируется, что иногда угрожает возникновением глазной гипертензии.
В процессе созревания катаракты могут появиться осложнения, которые характеризуются острым началом заболевания, быстрым нарастанием грозных симптомов повышения внутриглазного давления, возникновением воспаления переднего отдела сосудистого тракта.
Образование соединительнотканных тяжей способствует возникновению тракционной отслойки сетчатки.
Известно, что холестеролу принадлежит немаловажная роль в их возникновении.
ч еский ангиосклероз (angiosclerosis retinae hypertonica) дополнительно к описанным явлениям выражается в утолщении стенок артерий, появлении вдоль них неравномерного светового рефлекса, возникновении симптомов медной и серебряной проволоки.
Если консервативная, терапия тромбоза может быть успешной лишь в первые часы и сутки, то лазеркоагуляция сетчатки высокоэффективна в большинстве случаев в более поздние сроки: через 1—12 мес после возникновения заболевания.
Возможно возникновение в ней дистрофических очажков.
Развивается диабетическая ретинопатия в среднем через 10—15 лет после возникновения диабета, неуклонно прогрессирует и поражает до 90% больных.
Суть их заключается в поражении венозно-капиллярной системы сетчатки, хориоидеи, радужки, возникновении агрегации эритроцитов, образовании микроаневризм, облитерации сосудов, ведущей к нарушению тканевого дыхания, в неоваскуля-ризации, тромбозе сосудов, появлении геморрагии и очагов помутнений в сетчатке, новообразованиях соединительной ткани.
Среди различных причин возникновения болезни Илза придают значение поражению капилляров и их облитерации на периферии сетчатки, хотя в процесс могут вовлекаться более крупные ветви центральной вены сетчатки.
В возникновении заболевания большое значение имеет наследственность.
В связи с возможностью возникновения опухоли на обоих глазах здоровый глаз должен находиться под постоянным контролем врача.
Изменения же, приводящие к возникновению вторичной глаукомы, вызваны самостоятельными, не зависящими от глаукомы заболеваниями.
Глаукоматозная атрофия появляется обычно только через несколько лет после возникновения заболевания при недостаточно эффективном его лечении и прогрессирует столь же медленно.
Нарушение питания зрительного нерва, а затем глаукоматозная атрофия приводят к возникновению типичных для глаукомы дефектов поля зрения.
Кроме анатомического предрасположения, определенное значение в возникновении глаукоматозного процесса имеют дистрофические изменения в трабекулярном аппарате или интрасклеральном отделе дренажной системы глаза.
Существенную роль в возникновении приступов имеют, по-видимому, колебания в скорости продуцирования водянистой влаги.
Значительная разница в рефракции глаз обусловливает состояние анизейконии — возникновение на сетчатках настолько неодинаковых по величине изображений, что они не могут быть слиты в единый зрительный образ.
Более позднее возникновение неаккомодационного косоглазия наблюдается редко.
Задача часто усложняется тем, что врачу приходится обследовать ребенка уже через более или менее значительный срок после возникновения косоглазия, когда наступают вторичные изменения в сенсорном и моторном аппаратах зрительной системы, затушевывающие первоначальный механизм возникновения косоглазия.
Наличие АКС при альтернирующем косоглазии не исключает существования при нем и центральной функциональной скотомы, но она обычно невелика и, по-видимому, поэтому не препятствует возникновению АКС.
Имеются наблюдения, свидетельствующие о наибольшей частоте феномена АКС при врожденном косоглазии (до 15%), причем возникновение АКС при этом виде косоглазия более характерно не для малых, а для больших углов отклонения (15—25°).
О некоторых сторонах возникновения содружественного косоглазия (парез глазодвигательных мышц, несоответствие аккомодации и конвергенции) уже упоминалось.
Гипотеза учитывает недостатки других теорий происхождения косоглазия, например, невозможность объяснить с позиций мышечной теории такой факт, как исчезновение косоглазия при наркозе, или малопонятное с точки зрения аккомодационной теории возникновение расходящегося косоглазия при гиперметропии, а сходящегося — при близорукости и т.
Открытым, например, как и в аккомодационной теории, остается вопрос о возникновении внутреннего косоглазия на фоне высокой миопии, а наружного — на фоне гиперметропии.
Сроки лечения зависят от вида косоглазия, времени его возникновения, длительности существования, общего состояния больного, наследственных и других факторов.
Из общих причин возникновения нистагма можно назвать поражения различного происхождения таких участков головного мозга, как варолиев мост (мост мозга), мозжечок, гипофиз, продолговатый мозг и др.
Ускорение, а нередко и возникновение процесса связаны с травмой.
Разнообразны и исключительно специфичны для возникновения патологического процесса условия в самом глазу — органе, не только чрезвычайно сложном, но и достигшем крайних степеней дифференци-ровки.
На перелом основания черепа может указывать возникновение так называемого симптома очков — распространение крови под кожу век и конъюнктиву обоих глаз спустя некоторое время после черепной травмы.
Например, обширные кровоизлияния в мозг приводят к возникновению застойных дисков, при поражении зрительных путей наблюдаются гомонимные гемианопсии.
Затруднение венозного оттока из верхней глазничной вены приводит к возникновению экзофтальма с полной неподвижностью глазных яблок.
Развивается диабетическая ретинопатия в среднем через 15—17 лет после возникновения диабета, неуклонно прогрессирует и поражает до 90% больных.
Картина изменений сетчатой оболочки при диабете отличается значительным полиморфизмом: возникновение агрегации эритроцитов, образование микроаневризм, облитерация сосудов, ведущая к нарушению тканевого дыхания, неоваскуляризация, появление геморрагии и очагов помутнений в сетчатке, тромбоз сосудов, новообразования соединительной ткани и др.
Имеются данные о влиянии диабета и на возникновение старческих катаракт: у больных диабетом они встречаются чаще и в более молодом возрасте.
Падение зрения обусловливается возникновением кровоизлияний и миелом в макулярной области.
Даже незначительная тупая травма приводит к возникновению различных кровоподтеков.
Возникновение Как осложнение гнойного дакриоцистита.
Возникновение Часто как осложнение общих инфекционных процессов (грипп, ангина, корь, брюшной тиф и т.
Возникновение Развивается остро, как осложнение эмпиемы придаточных пазух носа, при гнойных очагах на веках, флегмоне слезного мешка, метастатически — при общих инфекциях, травмах.
Возникновение Развивается остро, внезапно.
Возникновение Развивается после поверхностных повреждений роговицы (эрозии, поверхностные инородные тела), особенно при наличии хронического дакриоцистита.
Возникновение Развивается остро, внезапно.
Возникновение Симптомы
Возникновение Острое резкое падение зрения, часто у гипертоников.
Возникновение Часто как осложнение гипертонической болезни.
Возникновение Быстрое снижение зрения вплоть до слепоты, часто обратимого характера.
Для того чтобы определить наследственный характер заболевания, изучают родословную семьи, возникновение данной аномалии в других поколениях, среди братьев и сестер или родственников по прямой и боковой линии.
Следует, однако, оговориться, что возникновение указанных дефектов развития может быть следствием фенокопии.
Метод основан на возникновении нистагма при фиксации движущихся объектов.
www.medi.oglib.ruФармакотерапия заболеваний конъюнктивы.

Диагноз конъюнктивит устанавливается окулистом после осмотра больного. Для того, чтобы определить наиболее вероятную его причину, врач расспросит пациента о перенесенных заболеваниях и условиях работы.
Иногда дополнительно проводится анализ отделяемого из глаза для определения возбудителя. В некоторых случаях может также потребоваться консультация других специалистов (уролога, гинеколога, аллерголога).
В случае легкой формы наиболее серьезную проблему представляет не сама болезнь, а её легкое распространение. Строгое соблюдение гигиены позволит снизить риск перехода инфекции на второй глаз и заражения окружающих людей. Правила гигиены очень простые:
Первая помощь при конъюнктивите:
В зависимости от формы конъюнктивита врач назначит лечение.
Острый бактериальный конъюнктивит лечат частыми (не менее 4 раз в сутки) закапываниями капель (альбуцид 30%, левомицетин 0,25%) и закладыванием мази (тетрациклин 1%). Перед закапыванием желательно промыть глаза дезинфицирующим раствором (ромашка, чайная заварка).
При бактериальном конъюнктивите из глаз может выделяться гной. При этом веки слипаются и трудно открыть глаза. Для размягчения затвердевшего клейкого вещества лучше всего промывать глаза теплым настоем ромашки. Для этого залейте две чайные ложки ромашки 1/4 стакана кипящей воды. Накройте крышкой и дайте настояться 5 минут; процедите.
При вирусном конъюнктивите назначают закапывание интерферона, а также противовирусные мази, например, флореналь, теброфен, бонафтон, оксолин, зовиракс или виролекс.
При аллергическом коньюктивите назначаются противоаллергические препараты. Дополнительно можно использовать холодные компрессы и искусственные слезные капли.
При правильном и своевременном лечении острый конъюнктивит проходит за 4-5 дней, хронический за 4-5 недель. Не пускайте болезнь на самотек, даже при легкой ее форме. Запущенный коньюктивит, особенно в младенчестве, может привести к развитию тяжелых осложнений и ухудшению зрения.
medportal.ruФармакотерапия заболеваний роговицы.
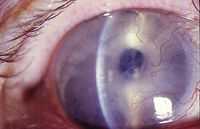
Роговица (cornea, лат.) – прозрачная часть наружной оболочки глаза, напоминающая по форме часовое стекло и являющееся основной средой в оптической системе глаза.
Строение:
Роговица представляет собой по форме выпукло-вогнутую линзу, которая составляет 1/5-1/6 часть наружной (фиброзной) оболочки глаза. В отличие от основной части фиброзной оболочки (склеры) она прозрачна, благодаря чему свет проходит внутрь глаза и достигает сетчатки. Место перехода роговицы в склеру (тонкая полоска шириной до 1 мм) называется лимб.
Толщина оболочки различна в разных отделах: В центре она тоньше (около 500 мкм), к периферии происходит утолщение (до 750 мкм). Радиус кривизны составляет в среднем 7.7 мм, горизонтальный диаметр – 11 мм, преломляющая сила – около 41 дптр.
Роговица имеет 5 слоев:
1.Передний (покровный) эпителий – наружный слой из нескольких (5-6) слоев эпителиальных клеток, способных к быстрой регенерации. Он защищает роговицу от неблагоприятного воздействия внешней среды, через него проходит газо- и теплообмен, клетки эпителия «выравнивают» поверхность роговицы, что важно для оптической функции.
2.Боуменова мембрана – слой, расположенный под покровным эпителием. Эта оболочка достаточно прочна и поддерживает форму роговицы, противодействует внешним механическим воздействиям.
3.Строма (основное вещество)– самый толстый слой роговицы (9/10), представленный пластинами коллагеновых волокон, обеспечивающий прочность. В строме, помимо волокон, находятся различные клетки: фиброциты, кератоциты и лейкоциты.
4.Десцеметова оболочка – слой из коллагенободобных фибрилл, расположенный под стромой. Он достаточно стоек к инфекционным и термическим воздействиям.
5.Задний эпителий (эндотелий) – внутренний слой, представленный одним слоем клеток шестигранной формы. Этот слой играет роль «насоса», который обеспечивает транспорт необходимых веществ из внутриглазной жидкости в роговицу и обратно. При нарушении заднего эпителия происходит отек основного вещества роговицы, вызванный поступающей внутриглазной жидкостью.
Иннервация и кровоснабжение:
Роговица не имеет кровеносных сосудов, и все обменные процессы происходят через внутриглазную и слезную жидкость, а так же сосуды, которые расположены вокруг неё.
Отсутствие кровеносных сосудов позволяет с успехом выполнять операции по пересадке роговицы.
Иннервация осуществляется чувствительными (тактильная, болевая и температурная чувствительность), вегетативными и трофическими нервами.
При нарушении иннервации роговицы в ней развиваются дистрофические процессы.
Функции:
Роговица выполняет защитную и опорную функции, что обеспечивается её прочностью, чувствительностью и способностью быстро восстанавливаться. Функции светопроведения и светопреломления обеспечиваются прозрачностью и сферичностью роговицы.
В норме роговица характеризуется следующими признаками: сферичность, зеркальность, прозрачность, высокая чувствительность и отсутствие кровеносных сосудов.
Заболевания:
Болезни могут иметь разные причины, поэтому выделяют:
1.Врожденные аномалии развития – мегалокорнеа (слишком большой размер) и микрокорнеа (слишком маленький размер), кератоконус (роговица коничкской формы) и кератоглобус (роговица шаровидной формы).
2.Воспалительные заболевания – кератиты (вирусные, грибковые и бактериальные; глубокие и поверхностные; экзогенные и эндогенные).
3.Дистрофии – заболевания, вызванные нарушением обменных процессов и ведущие к патологическим изменениям структуры роговицы, её свойств (выделяют первичные и вторичные дистрофии).
proglaza.ruВоспалительные болезни роговицы – внешние причины.
Воспалительные заболевания роговицы экзогенного происхождения возникают при проникновении в ткань роговицы микроорганизмов. Патогенный микроорганизм может проникнуть в ткань роговицы из внешней среды или занесен из других очагов воспаления в организме с током крови или лимфы.
Среди воспалительных заболеваний роговицы обусловленных внешними причинами различают:
Поверхностный краевой кератит - воспалительное заболевание роговицы возникает обычно как осложнение воспалительных процессов век (блефарит), слизистой оболочки глаз (конъюнктивит), мейбомитов. Пациента беспокоят светобоязнь, слезотечение, покраснение слизистой оболочки век, глазного яблока, ощущение инородного тела в глазу.При поражении роговицы часто возникает блефароспазм (судорожное сжатие век). При обследовании обнаруживается нарушение блеска и гладкости поверхности роговицы, снижение чувствительности роговицы.
Лечение поверхностного кератита. Прежде всего необходимо вовремя лечить воспалительные заболевания век и конъюнктивы. Назначается закапывание в глаза растворов антибиотиков (пенициллин, эритромицин, макситрол, гентамицин) и сульфаниламидных (сульфацил-натрий, норсульфазол) препаратов и закладывание мазей с антибиотиками. Иногда возникает необходимость в приеме антибиотиков внутрь. Применяются антиоксиданты, антигистаминные препараты.
Краевая язва роговицы - это заболевание чаще встречается в старческом возрасте из-за нарушений питания роговицы, нарушения выделения слезной жидкости и по другим пока не совсем понятным причинам.
Лечение краевой язвы роговицы заключается в попытках улучшить питание глаза и удалить инфекцию в конъюнктивальном мешке, если она там есть.
Ползучая язва роговицы возникает при попадании в ткань роговицы пневмококка или, реже, стафилококков, стрептококков и других микроорганизмов. Условия для проникновения этих микроорганизмов создаются при повреждении роговицы инородными телами (соринки, усы злаковых растений, шелуха, листья, хвойные иглы). На месте повреждения появляется инфильтрат (уплотнение), обычно серо-желтого цвета. Вскоре он распадается и образуется язва. Язва может распространиться до противоположного края роговицы. Обычно в процесс вовлекается и радужная оболочка. Изменяется ее рисунок и цвет. В тяжелых случаях роговица в дне язвы истончается и ее внутренняя стенка, которая очень прочна и эластична, выпячивается наружу под действием давления внутри глазного яблока в виде пузыка, который называется десцеметоцеле. Если внутренняя стенка раговицы не выдерживает и разрывается, инфекция из ползучей язвы может попасть внутрь глаза и вызвать воспаление всех оболочек и внутреннего содержимого глаза исходом которого может стать атрофия глазного яблока и потеря зрения. Но, в большинстве случаев язва заживает. После нее на роговице образуется грубое помутнение.
Лечение ползучей язвы роговицы. Больной с ползучей язвой роговицы должен быть обязательно госпитализирован в офтальмологическое отделение стационара. Назначаются антибиотики широкого спектра действия и учетом чувствительности выявленного микроорганизма в виде закапываний, закладывания мазей, субконъюнктивальных инъекциях. Применяются глазные лекарственные пленки. Проводится хирургическое очищение участков язвы, криоферментоаппликации, ламеллярная кератэктомия, санация очагов инфекции в глазу.
Гнойная язва роговицы возникает после микротравмы роговицы. В месте травмы возникает уплотнение белого цвета, иногда с зеленым оттенком. В процесс вовлекаются радужка и ресничное тело, результатом чего бывает накопление жидкости в переднем отделе глаза, которое видно через радужку. Инфильтрат постепенно увеличивается в размерах и при неблагоприятных условиях роговица может разрушиться и инфекция проникает внутрь глаза. Но чаще всего процесс постепенно затихает, на месте язвы образуется помутнение (бельмо).
Лечение гнойной язвы роговицы заключается в назначении антибиотиков с учетом чувствительности микроорганизмов, вызвавших воспаление. Иногда применяются хирургические методы лечения.
Грибковые воспалительные поражения роговицы (кератомикозы). Они возникают при повреждении роговицы предметами которые могут иметь на своей поверхности грибки или их споры. Это сено, солома, льняная труха, злаковые, сухие листья, кора деревьев. Попадают в роговицу обычно грибы двух видов: белые – кандиды и серые- плесневые грибы. На поверхности роговицы возникает белое или серое помутнение и уплотнение. Особенность этого уплотнения в его крошкообразной консистенции. Пациенты болеют длительно. После болезни на роговице остается выраженное помутнение – бельмо.
Лечение грибкового поражения роговицы. Инфильтрат с грибками и некротизированной тканью роговицы необходимо удалить специальной ложечкой. Затем назнается закапывание в глаз противогрибковых капель (амфотерицин, акромицин, гризеофульвин, нистатин), кроме того эти же препараты назначаются внутрь.
Воспалительные болезни роговицы – внутренние причины.
Возникает при попадании в ткань роговицы микроорганизмов из других воспалительных очагов в организме человека. Чаще всего это бывают: сифилис, туберкулез, бруцеллез, лепра и т.д.
Сифилитический кератит. Обычно он возникает при врожденном сифилисе, когда ребенок рождается уже больным сифилисом, заразившись от матери во внутриутробном периоде. При врожденном сифилисе кератит поражает оба глаза, при приобретенном – чаще один глаз.
Лечение сифилитического кератита обязательно предусматривает лечение основного заболевания – сифилиса. Назначается закапывание в глаза растворов глюкокортикоидных гормонов. Применяются инъекции ферментных препаратов для лучшего рассасывания инфильтрата, метилурацил. Иногда при стойком помутнении роговицы приходится прибегать к хирургическому лечению с различными видами кератопластики, ламеллярную кератэктомию.
Туберкулезный кератит может возникать при проникновении микобактерий туберкулеза в ткань роговицы из других очагов инфекции, тогда он называется метастатическим или гематогенным. В другом случае туберкулезный кератит развивается как аллергический процесс вследствие воздействия на организм туберкулезной палочки. Различают три формы гематогенного или метастатического туберкулезного кератита:
Глубокий диффузный туберкулезный кератит. При этом кератите возникает глубокий инфильтрат (уплотнение) в роговице и воспалительный процесс захватывает большую часть ткани роговицы. У пациента появляются жалобы на слезотечение, ощущение песка, резь в глазах. Возникает покраснение склеры рядом с роговицей. Сама роговица становится мутной. Постепенно в роговицу врастают сосуды и по ходу сосудов иногда возникают мелкие кровоизлияния. Течение болезни длительное с периодическими обострениями. Прогноз обычно неблагоприятный, так как на роговице образуется плотное бельмо (лейкома).
Глубокий очаговый туберкулезный кератит. При этой форме кератитов очаг туберкулезного воспаления находится в глубине ткани роговицы и в процесс вовлекаются радужка и передняя камера глаза.
Склерозирующий туберкулезный кератит. Склерозирующий кератит начинается на границе склеры и роговицы. При этом плотный инфильтрат медленно распространяется, как бы наползает, с периферии к центру роговицы. Заболевание протекает длительно, упорно. В воспалительный процесс вовлекается радужная оболочка. Возникают ириты, иридоциклиты. Прогноз обычно неблагоприятный, на месте инфильтрата образуется плотный рубец, похожий на склеру. Туберкулезно-аллергические кератиты включают фликтенулезный кератит, странствующую фликтену и фликтенулезный паннус. Болеют обычно дети или люди молодого возраста, у которых имеется туберкулезное поражение легких, бронхиальных, подчелюстных, шейных лимфоузлов. При этом туберкулез протекает в активном периоде. Для возникновения туберкулезно-аллергического кератита необходимо снижение защитных сил организма.
Фликтенулезный кератит. Фликтенулезный (фликтена-пузырек) кератит характеризуется возникновением маленьких инфильтратов (уплотнений), называемых фликтенами, в поверхностных слоях ткани роговицы, чаще по ее периферии. Размеры этих инфильтратов около 1 мм. Пациент жалуется на слезотечение, резь в глазах, ощущение песка в глазах. Возникает блефароспазм (судорожное сжатие век), отек век и лица. В содержимом фликтен микобактерии туберкулеза не обнаруживаются. Часто на месте фликтен формируются язвочки, которые затем рубцуются с образованием помутнения. Иногда возникает прободение роговицы, с последующим образованием бельма, спаянного с радужной оболочкой.
Странствующая фликтена. Странствующая фликтена или пучочковый кератит развивается, если образовавшаяся фликтена медленно распространяется от периферии роговицы к ее центру. При этом за фликтеной тянется пучок сосудов, проросших в роговицу. Странствующая фликтена протекает очень долго, медленно перемещаяся по роговице. После воспалительного процесса остается стойкое помутнение.
Фликтенулезный паннус. Фликтенулезный паннус отличается усиленным прорастанием сосудов в роговицу. Роговица становится мутной, пронизанной сосудами, что значительно нарушает функцию зрения.
Лечение туберкулезных кератитов. Лечение туберкулезных кератитов проводится с обязательным лечением основного процесса туберкулеза. Лечение длительное. Применяются различные группы препаратов (тубазид, фтивазид, ПАСК, стрептомицин, циклосерин, канамицин, тибон и др.) Для закапывания в глаз назначаются растворы глюкокортикоидных гормонов, хлорида кальция, рассасывающие препараты. Проводят физиотерапевтическое лечение. При стойких помутнениях роговицы возникает необходимость в хирургическом лечении. Выполняют кератопластику. Прогноз болезни при длительном течении бывает сомнительным для сохранения функции зрения.
(495) 51-722-51 - лечение во Франции - лучшие клиники Парижа
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ во ФРАНЦИИ
ЛЕЧЕНИЕ в ШВЕЙЦАРИИ - Университетская клиника ЦЮРИХА
ЛЕЧЕНИЕ в ИЗРАИЛЕ без посредников - Госпиталь им. СУРАСКИ в ТЕЛЬ-АВИВЕ
ЛЕЧЕНИЕ в ГЕРМАНИИ - лучшие клиники в ГЕРМАНИИ
Следующие статьи
- Флюоресцентная ангиография глазного дна. Фрагмент из книги Евгения Торчинова "Религии мира: Опыт запредельного". Фрагменты из книги Х. Сильва, Ф. Миэле Управление разумом по методу Сильва.
- Лечение глаукомы в Израиле. Лечение и профилактика болезней глаз народными методами. Лечение и профилактика развития близорукости.
- Анатомия слезоотводящих органов. Анатомо-физиологический очерк. Анекдоты про зрение.
Комментариев пока нет!
Поделитесь своим мнением

 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз