
Межклеточное вещество
Межклеточное вещество.
Межклеточное вещество — составная часть соединительной ткани позвоночных и многих беспозвоночных животных, включающая соединительнотканные волокна и аморфное основное вещество, выполняющая механическую, опорную, защитную и трофическую функции.Межклеточное вещество образуется у зародыша из белков, углеводов, липидов, продуцируемых клетками эмбриональной соединительной ткани, начиная со стадии гаструлы. Гистогенез межклеточного вещества продолжается и в постэмбриональном периоде. Наибольшая роль в образовании межклеточного вещества принадлежит фибробластам, хондробластам, остеобластам. Полагают, что в образовании межклеточного вещества волокнистой соединительной ткани могут участвовать гистиоциты, лаброциты (тучные клетки) и другие.
Соединительнотканные волокна межклеточного вещества могут быть представлены коллагеновыми, эластическими, ретикулярными, или ретикулиновыми (аргирофильными) , и другими волокнами, от чего зависит прочность, эластичность и в определенной степени архитектоника соединительной ткани органов (дерма различных участков кожи, сухожилия, строма кроветворных органов и так далее) .
Аморфное основное вещество, окружающее соединительнотканные волокна и клетки соединительной ткани, состоит из высокополимерных соединений, от концентрации и состава которых в различных видах соединительной ткани зависят физические, химические и биологические свойства межклеточного вещества (вязкость, гидрофильность, интенсивность метаболических процессов, тургор и другие) .
Состав волокон и аморфного вещества неодинаков в различных видах соединительной ткани, в различных ее топографических участках межклеточное вещество может быть минерализованным. При этом кристаллы минералов (фосфорнокислый кальций, углекислый кальций и другие) импрегнируют органическую основу межклеточного вещества твердых скелетных тканей (дентин, кость) . С возрастом межклеточное вещество претерпевает инволюционные изменения: меняется соотношение основного вещества и волокон — масса волокнистых структур коллагена и плотность его «упаковки» возрастают, а масса основного вещества уменьшается, происходят конденсация эластических волокон, глубокие физико-химические изменения межклеточного вещества.
В эксперименте на животных выявлено, что недостаточное питание задерживает развитие возрастных изменений коллагена, а «атерогенная» диета вызывает его постарение.
Характером строения межклеточного вещества в значительной мере определяются функциональными особенности тех или иных видов соединительной ткани. Чем плотнее межклеточное вещество, тем сильнее выражена механическая, опорная функция, которая достигает наибольшего развития в костной ткани. Трофическая функция, напротив, лучше обеспечивается полужидким по консистенции межклеточным веществом (интерстициальная соединительная ткань, окружающая кровеносные сосуды). otvet.mail.ru
Рыхлая волокнистая соединительная ткань, межклеточное вещество
Межклеточное вещество, или внеклеточный матрикс (substantia intercellularis), соединительной ткани состоит из коллагеновых и эластических волокон, а также из основного (аморфного) вещества. Межклеточное вещество как у зародышей, так и у взрослых образуется, с одной стороны, путем секреции соединительнотканными клетками, а с другой — из плазмы крови, поступающей в межклеточные пространства.
В эмбриогенезе человека образование межклеточного вещества происходит начиная с 1—2-го месяца внутриутробного развития. В течение жизни межклеточное вещество постоянно обновляется — резорбируется и восстанавливается.
Коллагеновые структуры, входящие в состав соединительных тканей организмов человека и животных, являются наиболее представительными ее компонентами, образующими сложную организационную иерархию. Основу всей группы коллагеновых структур составляет волокнистый белок — коллаген, который определяет свойства коллагеновых структр.
Коллаген составляет более 30% общей массы белков тела, причем около 40% его находится в коже, около 50% - в тканях скелета и 10% - в строме внутренних органов.
Коллагеновые волокна в составе разных видов соединительной ткани определяют их прочность. В рыхлой волокнистой соединительной ткани они располагаются в различных направлениях в виде волнообразно изогнутых, спиралевидно скрученных, округлых или уплощенных в сечении тяжей толщиной 1—3 мкм и более. Длина их различна.
Внутренняя структура коллагенового волокна определяется фибриллярным белком — коллагеном, который синтезируется на рибосомах гранулярной эндоплазматической сети фибробластов.
Различают более 20 типов коллагена, отличающихся молекулярной организацией, органной и тканевой принадлежностью. Например:
Коллаген IV и V типа не образует выраженных фибрилл.
В аминокислотном составе белка коллагена преобладает глицин (33% - каждая третья аминокислота), а также пролин и гидроксипролин.
Молекулы коллагена имеют длину около 280 нм и ширину 1,4 нм. Они построены из триплетов - трех полипептидных ?-цепочек предшественника коллагена — проколлагена, свивающихся еще в клетке в единую тройную спираль. Проколлаген секретируется в межклеточное вещество. Проколлаген формирует первый, молекулярный, уровень организации коллагенового волокна.
Второй, надмолекулярный, уровень — внеклеточной организации коллагенового волокна — представляет агрегированные в длину и поперечно связанные с помощью водородных связей молекулы тропоколлагена, образующиеся путем отщепления концевых пептидов проколлагена. Сначала образуются протофибриллы, а 5—6 протофибрилл, скрепленных между собой боковыми связями, составляют микрофибриллы толщиной около 5 нм.
При участии гликозаминогликанов, также секретируемых фибробластами, формируется третий, фибриллярный, уровень организации коллагенового волокна. Коллагеновые фибриллы представляют собой поперечно исчерченные структуры толщиной в среднем 20—100 нм. Период повторяемости темных и светлых участков 64—67 нм. Каждая молекула коллагена в параллельных рядах, как полагают, смещена относительно соседней цепи на четверть длины, что служит причиной чередования темных и светлых полос. В темных полосах под электронным микроскопом видны вторичные тонкие поперечные линии, обусловленные расположением полярных аминокислот в молекулах коллагена.
Четвертый, волоконный, уровень организации - коллагеновое волокно, образующееся путем агрегации фибрилл, имеет толщину 1 — 10 мкм (в зависимости от топографии). В него входит различное количество фибрилл — от единичных до нескольких десятков. Волокна могут складываться в пучки (волокон) толщиной до 150 мкм.
Коллагеновые волокна отличаются малой растяжимостью и большой прочностью на разрыв. В воде толщина сухожилия в результате набухания увеличивается на 50%, а в разбавленных кислотах и щелочах — в 10 раз, но при этом волокно укорачивается на 30%. Способность к набуханию больше выражена у молодых волокон. При термической обработке в воде коллагеновые волокна образуют клейкое вещество (греч. kolla — клей), что и дало название этим волокнам.
Разновидностью коллагеновых волокон являются ретикулярные и преколлагеновые волокна. Последние представляют собой начальную форму образования коллагеновых волокон в эмбриогенезе и при регенерации. В их состав входят коллаген III типа и повышенное количество углеводов, которые синтезируются ретикулярными клетками органов кроветворения. Они образуют трехмерную сеть — ретикулум, что и обусловило их название.

Наличие эластических волокон в соединительной ткани определяет ее эластичность и растяжимость. По прочности эластические волокна уступают коллагеновым. Форма поперечного разреза волокон округлая и уплощенная. В рыхлой волокнистой соединительной ткани эластические волокна широко анастомозируют друг с другом. Толщина эластических волокон обычно меньше коллагеновых (0,2—1 мкм), но может достигать нескольких микрометров (например, в выйной связке). В составе эластических волокон различают микрофибриллярный и аморфный компоненты.
Основой эластических волокон является глобулярный гликопротеин — эластин, синтезируемый фибробластами и гладкими мышечными клетками. Для эластина характерно наличие двух производных аминокислот — десмозина и изодесмозина, которые участвуют в стабилизации молекулярной структуры эластина и придании ему способности к растяжению, эластичности.
Глобулярный белок эластин составляет первый, молекулярный, уровень организации эластического волокна.
Молекулы эластина вне клетки соединяются в цепочки — эластиновые протофибриллы - второй, надмолекулярный, уровень организации эластического волокна. Эластиновые протофибриллы в сочетании с гликопротеином (фибриллином) образуют микрофибриллы.
Четвертый уровень организации эластического волокна — волоконный. Зрелые эластические волокна содержат около 90 % аморфного компонента эластических белков (эластина) в центре, а по периферии — микрофибриллы.
Кроме зрелых эластических волокон, различают элауниновые и окситалановые волокна. В элауниновых волокнах соотношение микрофибрилл и аморфного компонента примерно равное, а окситалановые волокна состоят только из микрофибрилл.
Коллагеновые и эластические волокна в соединительной ткани образуют волокнистый остов с ориентированным, неориентированным и смешанным типами расположения волокон. Ориентированный (или оформленный) тип характеризуется параллельным расположением основной массы волокнистых структур (например, в сухожилиях, связках, фасциях). Неориентированный (или неоформленный) тип построен из волокон, не имеющих преимущественной ориентации (как например, дерма кожи). Смешанный тип волокнистого остова, как правило, имеет слоистое строение с чередованием направлений расположения волокнистых элементов.

Клетки и волокна соединительной ткани заключены в аморфный компонент, или основное вещество (substantia fundamentalis). Эта гелеобразная субстанция представляет собой метаболическую, интегративно-буферную многокомпонентную среду, которая окружает клеточные и волокнистые структуры соединительной ткани, нервные и сосудистые элементы. В состав компонентов основного вещества входят белки плазмы крови, вода, неорганические ионы, продукты метаболизма паренхиматозных клеток, а также растворимые предшественники коллагена и эластина, протеогликаны, гликопротеины и комплексы, образованные ими. Все эти вещества находятся в постоянном движении и обновлении.
Гликозаминогликаны (ГАГ, ранее - "кислые мукополисахариды") — полисахаридные соединения, - линейные полимеры, построенные из повторяющихся дисахаридных единиц. Каждая из этих единиц содержит обычно гексуроновую кислоту и гексозамин (аминосахарид). Молекулы ГАГ содержат много гидроксильных, карбоксильных и сульфатных групп, имеющих отрицательный заряд, легко присоединяют молекулы воды и ионы, в частности Na+, и поэтому определяют гидрофильные свойства ткани. ГАГ проницаемы для кислорода и СО2, но предохраняют органы от проникновения чужеродных тел и белков. Гликозаминогликаны участвуют в формировании волокнистых структур соединительной ткани и их механических свойствах, репаративных процессах соединительной ткани, в регуляции роста и дифференцировке клеток. Среди гликозаминогликанов наиболее распространена в соединительной ткани гиалуроновая кислота, а также сульфатированные ГАГ: хондроитин-сульфаты (в хряще, коже, роговице), дерматансульфат (в коже, сухожилиях, в стенке кровеносных сосудов), кератансульфат, гепаринсульфат (в составе многих базальных мембран). Гепарин — гликозаминогликан, состоящий из глюкуроновой кислоты и гликозамина. В организме человека и животных он вырабатывается тучными клетками, является естественным противосвертывающим фактором крови.
Соединения белков с ГАГ носят название протеогликаны (ПГ). В соединительных тканях протеогликаны образуют сложные протеогликановые комплексы, определяющие во многом свойства всего межклеточного вещества.
В основе протеогликанового комплекса лежит длинная (около 1700 нм) линейная молекула гиалуроновой кислоты, к которой присоединяются 70-100 молекул протеогликанов.
Полианионная природа ПГ позволяет им обеспечивать транспорт воды, солей, аминокислот. Пространственная организация ПГ-комплексов образует своеобразное молекулярное сито, регулирующее диффузию воды и низкомолекулярных продуктов питания и обмена. Нарушение пористости этого "фильтра", например, при возрастном отношении гиалуроновой кислоты и хондроитинсульфатов в стенках сосудов является одной из предпосылок к развитию атеросклероза.
Гликопротеины (ГП, "неколлагеновые белки") — класс соединений белков с олигосахаридами (гексозаминами, гексозами, фукозами, сиаловыми кислотами). Гликопротеины входят в состав как волокон, так и аморфного вещества. К ним относятся:
• растворимые ГП, связанные с протеогликанами;
• ГП кальцинированных тканей;
• ГП, связанные с коллагеном (структурные ГП и ГП базальных мембран).
Гликопротеины играют большую роль в формировании структуры межклеточного вещества соединительной ткани и также определяют его функциональные особенности (примеры ГП: фибронектин, хондронектин, фибриллин, ламинин и др.).
Фибронектин — главный поверхностный гликопротеин фибробласта. В межклеточном пространстве он связан главным образом с интерстициальным коллагеном. Полагают, что фибронектин обусловливает липкость, подвижность, рост и специализацию клеток.
Фибриллин формирует микрофибриллы, усиливает связь между внеклеточными компонентами.
Ламинин — компонент базальной мембраны, состоящий из трех полипептидных цепочек, связанных: между собой дисульфидными соединениями, а также с коллагеном V типа и поверхностными рецепторами клеток.
Некоторые термины из практической медицины:
| Часть первая – Определение, функции, классификация и развитие соединительных тканей | connective1.mp3, 3 067 кБ |
Часть вторая – Рыхлая волокнистая соединительная ткань, клеточный состав | connective2.mp3, 7 955 кБ |
Часть третья – Рыхлая волокнистая соединительная ткань, межклеточное вещество | connective3.mp3, 5 317 кБ |
Часть четвертая – Плотная волокнистая соединительная ткань | connective4.mp3, 1 952 кБ |
Часть пятая – Соединительные ткани со специальными свойствами | connective5.mp3, 3 266 кБ |
меланоз (меланопатия).
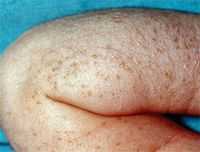
Меланоз (синоним меланопатия) — это избыточное накопление в коже, органах и тканях пигмента меланина. Меланоз может быть физиологическим (у рас, имеющих темный цвет кожи, при воздействии солнечных лучей, а также при беременности) и патологическим, т. е. меланин избыточно откладывается там, где он обычно находится в норме, и появляется в тех органах, где в норме он не наблюдается (слизистые оболочки, почки, мозг).
Причины меланоза изучены недостаточно. Имеют значение наследственность и эндокринные нарушения: недостаточность коры надпочечников (см. Аддисонова болезнь), нарушение выработки меланофорного гормона гипофизом, изменение функции половых желез, а также авитаминозы — пеллагра (см.), цинга (см.).
Патологический меланоз бывает врожденным и приобретенным. К врожденному меланозу относят: 1) редко встречающийся ретикулярный прогрессирующий меланоз (см. Ксеродерма пигментная), который связан с повышенной чувствительностью кожи к ультрафиолетовым лучам; 2) эксцессивный меланобластоз, возникающий у новорожденных до 1 месяца жизни, имеющий опухолевую природу и, вероятно, связанный с метастазами через плаценту злокачественной меланомы, которая имеется у матери. Проявляется в виде темной пигментации кожи новорожденного; отложения меланина наблюдаются также в ядрах нервных клеток и в веществе мозга. Приобретенный меланоз диффузный — чаще поражает кожу (см. Пигментация), очаговый — внутренние органы, особенно кишечник (при хронических запорах).
Лечение: гормонотерапия, витамин С.
Меланоз (от греч. melas, melanos — темный, черный; синоним меланопатия) — избыточное накопление в организме пигмента меланина.
Меланоз может быть физиологическим (у лиц определенных рас и при длительном воздействии ультрафиолетовых лучей) и патологическим. Патологическое (избыточное) накопление меланина может наблюдаться и в органах, где он обычно имеется (глаз, кожа; цветн. рис. 4), и там, где он в норме не встречается [мозговые оболочки, слизистые оболочки (цветн. рис. 1), вещество головного мозга].
Роль регулятора в образовании меланина (см.) принадлежит симпатической нервной системе, подавляющей функцию меланобластов, и железам внутренней секреции — гипофизу и надпочечникам. Основной причиной развития меланоза являются адренокортикальная недостаточность надпочечников и нарушение выработки гипофизом меланофорного гормона. Механизм действия меланофорного гормона состоит в том, что он способен вызывать дисперсию черных пигментных гранул в меланофорах кожи.
Меланоз бывает врожденным и приобретенным. К врожденному меланозу относится так называемый ретикулярный прогрессирующий М. (melanosis reticularis; синоним: меланоз Пика, пигментная ксеродерма, злокачественный эфелидоз). Основные симптомы — пятнистая пигментация кожи с наличием меланофоров в верхней части дермы, гиперкератоз и отек дермы. Развитие этого заболевания связывают с гиперсенсибилизацией кожи к ультрафиолетовым лучам. К врожденному меланозу принадлежит и эксцессивный меланобластоз — заболевание бластоматозной природы. Возникает у новорожденных или у детей до 1 месяца жизни, чем обусловлено предположение о диаплацентарном метастазировании злокачественной меланомы, имевшейся у матери. Проявляется в виде темной пигментации кожи. Гистологически при этом выявляются скопления невусо- и меланофороподобных клеток, богатых пигментом. Отложение глыб пигмента наблюдается также в мягких мозговых оболочках и в веществе мозга (в оливах, на основании мозга, в зубчатых ядрах, в таламусе и гиппокампе). Особенно много пигмента в ядрах нервных клеток, в которых по мере его накопления наступают дегенеративные изменения.
Приобретенный меланоз может быть очаговым (локализованным) и диффузным (генерализованным). Наиболее часто встречается приобретенный М. кожи. Примером висцерального очагового М. может быть М. кишечника. Он наблюдается преимущественно у лиц, страдающих частичной кишечной непроходимостью или хроническими запорами. Процесс локализуется в илео-цекальном отделе, в прямой и сигмовидной кишке. Слизистая оболочка приобретает темно-коричневый или черный цвет. В строме ее располагаются клетки,- в изобилии содержащие в цитоплазме зерна пигмента (рис.) от серо-желтого до коричнево-черного цвета. Пигмент относят к группе меланинов, а происхождение его объясняют действием на клетки ферментов, выделяемых бактериями, содержащимися в просвете кишечника. Очаговый меланоз может быть связан с изменением функции половых желез (хлоазмы при беременности и пигментация сосков молочных желез). Увеличение содержания меланина в организме наблюдается также при авитаминозах: пеллагре, цинге.
Диффузный меланоз связан с эндокринными нарушениями и наблюдается при аддисоновой болезни.
Меланома глаза, его придатков и орбиты.
 МЕЛАНОМА ГЛАЗА, ЕГО ПРИДАТКОВ И ОРБИТЫ (меланосаркома, меланобластома, невокарцинома). Злокачественная опухоль, исходящая из пигментных клеток.
МЕЛАНОМА ГЛАЗА, ЕГО ПРИДАТКОВ И ОРБИТЫ (меланосаркома, меланобластома, невокарцинома). Злокачественная опухоль, исходящая из пигментных клеток.Этиология и патогенез. Меланома возникает в основном из пигментированных и непигментированных пятен нееусов. Активность роста наблюдается в период полового созревания, беременности, старческого увядания. Предрасполагающим фактором развития опухоли считают травму. Меланома опухоль нейроэктодермального происхождения. Клетки опухоли развиваются из меланоцитов и шванновских клеток влагалищ кожных нервов, способных продуцировать меланин.
Различают три основных типа опухоли: меланосаркому, меланокарциному и меланому смешанного типа. Меланосаркома состоит из веретенообразных вытянутых клеток с большим количеством митозов, кровоизлияний и некрозов. В опухоли встречаются гигантские клетки С крупным ядром, расположенным эксцентрично. Меланокарцинома
характеризуется множеством эпителиоидных клеток кубической формы, выраженным полиморфизмом, большим количеством митозов и гигантских многоядерных клеток. Строма развита слабо. Меланома смешанного типа включает в себя элементы строения меланосаркомы и меланокарциномы. Характерным признаком меланомы является наличие промеланина, определяемого микроскопически после постановки реакции с диокс ифени лала ни ном (ДОПА-реакция) или после серебрения по Массону фонтану. Метастазирует опухоль лимфогематогенным путем в лимфатические узлы, печень, легкие, кожу, кости, мозг и другие органы. Меланома отличается особой злокачественностью процесса. Наиболее злокачественной является меланокарцинома. Чаще всего меланома исходит из хориоидеи. Поражение хориоидеи отмечается в 85% случаев, цилиарного тела в 912%, радужной оболочки в 36%.
Меланома кожи века. Клиническая картина. Наблюдается редко. Может возникнуть из пигментированных и слабопигментированных пятен кожи века. Иногда наблюдается распространение процесса с конъюнктивы на кожу век. Характеризуется появлением на коже века бугристого пигментированного образования различной величины в виде грибка на широкой или узкой, ножке с мелкими и крупными сосочками, трещинами. Меланоме кожи век (как и кожи других участков тела) свойственна высокая злокачественность, выражающаяся в появлении многочисленных метастазов в самые различные участки организма (кожа, мозговые оболочки, печень). На метастазирование указывают бурный рост и увеличение регионарных лимфатических желез.
Диагноз ставят на основании клинической картины. Для уточнения диагноза применяют люминесцентные исследования и радиофосфорную пробу. Дифференциальный диагноз следует проводить с пигментированными бородавками, старческим кератозом, пигментированными базалиомами, пигментированными эпителиомами, ангиофиброматозом.
Лечение. Близкофокусная рентгенотерапия, на курс лечения не менее 10 00016 000 Р; последующее иссечение опухоли в пределах здоровых тканей электроножом. Биопсия противопоказана.
Прогноз неблагоприятный. Плохим прогностическим признаком в динамике развития служит усиление пигментации опухоли или, наоборот, исчезновение в ней пигмента. При появлении метастазов прогноз очень плохой больные вскоре гибнут. www.bolezni-glaza.ru
Рак глаза представляет собой группу редко встречаемых опухолей злокачественного характера, которые развиваются непосредственно в тканях глаза, а также в его придатках. Чаще всего злокачественные новообразования такого рода классифицируют по месту локализации: придатки глаза (веко и слезная железа), сетчатка, орбита (глазница), сосудистая оболочка, конъюнктива.
Онкология глаза: причины развития
В настоящее время причины, по которым развивается злокачественное поражение глаза, все еще не до конца изучены и установлены. Это говорит о том, что данный патологический процесс может развиться у любого человека. Однако исследователями было изучено, что возникновение рака глаза в некоторых случаях было связано с неблагоприятными экологическими условиями. Кроме того, была замечена наследственная склонность к развитию этой болезни, что подтверждается случаями, когда данный недуг поражал несколько поколений в рамках одной семьи. Помимо этого, были зафиксированы случаи образования опухоли глаза на фоне ВИЧ-инфекции. Что касается вторичной опухоли глаза, то ее развитие является следствием метастатического распространения новообразований других органов.
К числу причин развития рака глаза, по мнению многих специалистов, относится влияние ультрафиолетового облучения. Именно по этой причине люди, преодолевшие рубеж в тридцать лет, не должны пребывать под воздействием прямых лучей солнца на протяжении длительного времени.Виды рака глаза
Чаще всего опухоль глаза поражает веко – до 80% случаев. При этом на возраст 55-75 лет приходится пик заболеваемости. В этом случае развитию новообразования предшествуют следующие предраковые заболевания:
Существенно реже, в 5-10% случаев, объектом поражения становится конъюнктива, при этом чаще остального прогрессирование опухоли обнаруживаются в районе перилимбальной конъюнктивы. Нечасто раком поражается орбита глаза, радужная оболочка, сосудистая оболочка, ресничное тело. На поздних этапах рака орбиты болезнь может распространиться на череп и соседние синусы.
Существуют следующие виды новообразования глаза и придатков: ретинобластома, карцинома, меланома, саркома.
В большинстве случаев саркома возникает в орбите глаза. Ее основной симптом – развитие экзофтальма, он быстрыми темпами увеличивается в течение короткого временного промежутка. Подвижность глазного яблока больного нарушается, возникают болевые ощущения, отекает веко, зрительный нерв постепенно атрофируется. Выделяется не одна разновидность саркомы глаза: рабдомиосаркома, ангиосаркома Капоши, хондросаркома, фибросаркома.
Меланома представляет собой достаточно распространенное онкологическое заболевание, отличительная особенность которого – стремительное прогрессирование и быстрое метастазирование в другие органы. В большинстве случаев меланома образуется в хориоидее, цилиарном теле и радужке глаза. Если болезнь поражает радужную оболочку, возникает сильное раздражение глаза, появляется пигментное пятно, которое быстро растет, развивается вторичная глаукома. Выявление опухоли сосудистой оболочки и цилиарного тела сопрягается с определенными трудностями, вследствие чего появляется необходимость в применении дополнительного диагностического оборудования. Очень часто меланома поражает сосудистую оболочку глаза. В данном случае первоначальная симптоматика может полностью отсутствовать. Пациент проявляет беспокойство лишь после снижения остроты и поля зрения, нередко становится хуже боковое зрение. Распространенной опухолью глаза (45-85% случаев) является карцинома. Как правило, эта болезнь поражает женщин, перешагнувших 50-летний возрастной рубеж. Карцинома подразделяется на плоскоклеточную и базальноклеточную.
Плоскоклеточный рак глаза менее опасен для жизнедеятельности пациента, чем базальноклеточный рак. Он редко провоцирует возникновение метастазов. Во многих случаях развитие опухоли происходит на пограничной области слизистой оболочки и эпидермиса нижнего века и (или) внутреннего угла глаза. В первую очередь на коже века образуется небольшое уплотнение, которое имеет как язвенную, так и узловую форму. Со временем оно увеличивается, когда в его центральной части возникает корочка. В ряде случаев наблюдается разрастание опухоли до больших размеров, а также ее переход на конъюнктиву и кожу щеки. Также возможны метастазы в шейных и подчелюстных лимфатических узлах.
В большей части случаев базальноклеточный рак глаза поражает нижнее веко и (или) внутренний угол глаза. Важно своевременно обратиться к врачу, потому как заболевание скорыми темпами прогрессирует, захватывая глазное яблоко, придаточные пазухи носа, орбиту глаза, глубокие отделы века.
Формы базальноклеточного рака:
Диктиома, то есть ретинобластома передается по наследству и, как правило, обнаруживается у детей младше пяти лет.
вторичная глаукома: появление слепоты; расширение зрачка; косоглазие.
Последняя стадия этой формы рака отличается развитием экзофтальма, проявляющегося в характерном смещении глазного яблока вперед. Если опухолью прорастает головной мозг и орбита, возможно смещение глазного яблока в сторону.
Симптомы онкологии глаза
Признаки злокачественной опухоли глаза находятся в непосредственной зависимости от конкретного вида рака. Новообразование конъюнктивы проявляется прежде всего быстрым ростом опухоли, которая визуально может напоминать плотную белесую пленку или выглядеть как выросты или узелки.
При злокачественной опухоли века формируются утолщения и папиломатозные грязно-розовые разрастания на конъюнктиве. Если заболевание находится на запущенной стадии, на веке появляется разрушающая язва, также может наблюдаться смещение глаза.
Характерный признак рака слезной железы обнаруживает себя в дискомфортных ощущениях, возникающих в районе орбиты, а также сильным отеком век. На позднем этапе рассматриваемой болезни наблюдается опущение и смещение глазного яблока, при этом его подвижность ограничивается.
На рак сетчатки глаза указывает прогрессирующее косоглазие и болевые ощущения. На поздних стадиях происходит потеря знания и отслоение сетчатки.
Диагностика новообразования глаза
В ходе диагностики онкологии глаза врач в первую очередь собирает анамнез и проводит опрос пациента. После этого он в обязательном порядке проверяет остроту зрения больного, осматривает глазное яблоко и определяет поля зрения. Помимо этого, в онкологическом центре в Москве проводится офтальмоскопия, то есть детальный осмотр глазного дна. Важный момент исследования – проведение УЗИ орбиты глаза и глазного яблока.
Известны случаи, когда опухоль глаза диагностируется случайным образом, во время профилактического осмотра. Обнаружить новообразование глаза на раннем этапе достаточно сложно. Если рост опухоли происходит внутрь глазного яблока, возможно изменение цвета глаз. В таких случаях диагностика осуществляется благодаря повышению внутриглазного давления, выпячиванию роговицы, расширенным зрачкам.
Диагностика онкологии глаза происходит во время наружного осмотра и анализа глазного дна. Что касается дополнительных исследований, то они включают:
Лечение рака глаза
Принципы лечения онкологии глаза отличаются разнообразием. Однако следует отметить тот факт, что все методы лечения рассматриваемого заболевания в онкологическом центре в Москве направлены на подавление патологического процесса и удаление опухоли, с одной стороны, и на максимально полное сохранения органа зрения и его функций с другой. Именно по этой причине сегодня центр ПЭТ КТ в Москве предлагает разнообразные методики лечения новообразования глаза.
Для лечения этой болезни практически во всех случаях применяется лазер. До проведения операции в глаз закапывается анестезирующее вещество, а также накладывается специальная повязка на него, которая необходима, чтобы избежать перекрестной фиксации и рассеивания внимания. Кроме того, врач устанавливают векорасширитель, который представляет собой специальную скобку, не допускающую моргания. При помощи специального препарата высушивается глазная поверхность. Компьютер управляет лазерным лучом, которые иссекает опухоль и близлежащие ткани, после чего глаз на трое суток защищается специальной повязкой. На протяжении этого времени пациент может испытывать неприятные ощущения, однако спустя 2-3 недели острота зрения восстанавливается полностью.
После иссечения опухоли показана лучевая терапия. Данный метод особенно актуален, если имеется подозрение на широкое распространение больных (раковых) клеток. Помимо этого, для лечения опухоли глаза в онкоцентре в Москве используют специальное контактное облучение – брахитерапию. Также назначается наружное и внутритканевое облучение узким протонным лучом. Метод брахитерапии осуществляется с использованием специального офтальмологического аппликатора, для которого характерна высокая проникающая способность и точность направленных лучей. При этом максимальный диаметр облучения равен 22 мм. Немалое значение имеет тот факт, что брахитерапия может применяться в качестве отдельного метода излучения.
Онкологический центр в Москве предлагает больным раком глаза криотерапию – лечение холодом. Данный метод предполагает использование локальной подачи жидкого азота, замораживающего опухолевые клетки. Криотерапия может быть назначена как самостоятельный метод лечения, если опухоль не достигла больших размеров, а также как вспомогательный метод, если проводится лазерное вмешательство.
В некоторых случаях особенно эффективной оказывается термотерапия. Суть данного метода заключается в следующем: опухоль нагревается (температура превосходит 45 градусов по Цельсию), через внутреннюю часть глаза (склеру) или зрачок осуществляется воздействие на новообразование. Несомненное достоинство этого метода: опухоль разрушается быстрее, чем при брахитерапии. Но стоит иметь в виду, что его использование возможно только при определенной локализации и размере пораженных тканей. Термотерапия отличается безболезненностью и может повторяться 4-5 раз.
Принципиально новым способом лечения злокачественной опухоли глаза является фотодинамическая терапия. В основе этого метода лежит активация фотосенсибилизатора, накопившегося в опухоли, светом. В результате образуется фотохимическая реакция, разрушающая раковые клетки. Основные преимущества этого способа: возможность строгой направленности, эффективность, безболезненность.
Для лечения онкологии глаза в центре ПЭТ КТ в Москве врач может назначить химиотерапию. Такой метод предполагает использование комплекса препаратов, которые подавляют развитие и распространение раковых клеток. При злокачественной опухоли глаза химеотерапия применяется, как правило, при метастазировании. Также может использоваться в качестве комбинированного послеоперационного лечения при ликвидационном удалении глаза.
Наконец, наиболее радикальным методом лечения рассматриваемого заболевания является удаление глаза. Необходимость в его применении возникает при обширном поражении глаза. Удаление органа зрения предполагает дальнейший подбор протеза на операционном столе и формирование подвижной опорной культи. В целях формирования радужки применяется компьютерный подбор структуры и цвета радужки. Современные методики эндопротезирования позволяют изготавливать глазной протез высокой подвижностью, который создает ощущение присутствия абсолютно здорового глаза.
(495) 506-61-01 - срочная организация лечения в клинике
ЗАПРОС в КЛИНИКУ
www.rusmedserv.comРак глаза – группа редко встречаемых злокачественных опухолей, развивающихся как в тканях самого глаза, так и в его придатках. Как правило, данные злокачественные новообразования классифицируют по месту локализации: конъюнктива, сосудистая оболочка, глазница (орбита), сетчатка, придатки глаза (слезная железа и веко)
Рак глаза – причины возникновения
Установить причины способные спровоцировать развитие злокачественного поражения глаза до сегодняшнего дня так и не удалось, что говорит о возможности развития такого патологического процесса практически у любого человека. Несмотря на это было отмечено, что развитие онкологии глаза в ряде случаев происходило у людей, живущих в неблагоприятных экологических условиях. Помимо этого была отмечена наследственная склонность к развитию данного заболевания, что подтверждают случаи поражения данным недугом нескольких поколений одной семьи. Были зафиксированы случаи, когда данное заболевание развивается на фоне ВИЧ-инфекции. Вторичная опухоль глаза развивается вследствие метастатического распространения злокачественных новообразований других органов.
Еще одной причиной которая по мнению большинства специалистов приводит к развитию данного онкологического заболевания, является воздействие ультрафиолетового облучения. Именно поэтому людям, которые преодолели тридцатилетний рубеж, не рекомендуется на протяжении длительного времени находиться под воздействием прямых солнечных лучей, а если этого в силу каких-либо причин все же избежать не удается, то в летнее время использовать солнечные очки с высококачественными стеклами
Рак глаза – виды
Наиболее часто рак поражает веко (от 50 до 80%), причем пик заболеваемости приходится на возраст от 55 до 75 лет. В данном случае развитию онкологии предшествуют такие предраковые заболевания как старческий кератоз, кожный рог, пигментная ксеродерма, эпителиома Боуэна. Гораздо реже (5-10% случаев) поражается конъюнктива, причем чаще всего прогрессирование опухоли наблюдается в области перилимбальной конъюнктивы. Еще реже рак поражает ресничное тело, сосудистую оболочку, радужную оболочку и орбиту глаза. На поздних стадиях рака орбиты, заболевание может распространиться на соседние синусы и череп.
Различают следующие виды опухоли глаза и придатков: саркома, меланома, карцинома, ретинобластома.
Саркома преимущественно развивается в орбите глаза. Ее основным симптомом принято считать развитие экзофтальма, который очень быстро увеличивается на протяжении короткого промежутка времени. У пациента нарушается подвижность глазного яблока, возникает боль и ощущения распирания, постепенно атрофируется зрительный нерв, отекает веко. Саркома глаза подразделяется на несколько разновидностей: хондросаркома, фибросаркома, рабдомиосаркома, ангиосаркома Капоши.
Меланома является достаточно распространенным онкологическим заболеванием и отличается стремительным прогрессированием и быстрым метастазированием в другие органы. Чаще всего меланома развивается в радужке глаза, хориоидее и в цилиарном теле. В случае поражения радужной оболочки появляется постоянное раздражение глаза, развивается вторичная глаукома, появляется быстрорастущее пигментное пятно. Выявление опухоли цилиарного тела и сосудистой оболочки представляет определенные трудности, вследствие чего необходимо использование специального дополнительного диагностического оборудования. Меланома очень часто поражает сосудистую оболочку глаза, причем первоначально симптоматика в данном случае может полностью отсутствовать. Больной проявляет беспокойство только после снижения поля и остроты зрения, очень часто ухудшается боковое зрение.
Карцинома является наиболее распространенной злокачественной опухолью глаза (от 45 до 85% всех случаев). Чаще всего данное заболевание поражает женщин после пятидесяти лет. Карцинома подразделяется на базальноклеточную и плоскоклеточную.
Базальноклеточный рак глаза чаще всего поражает внутренний угол глаза или/и нижнее веко. В случае несвоевременного обращения к врачу, заболевание достаточно быстро прогрессирует, захватывая глубокие отделы века, придаточные пазухи носа, глазное яблоко и орбиту. Базальноклеточный рак подразделяется на следующие формы: язвенная, узловая, разрушающая и поверхностно-склеротическая.
Плоскоклеточный рак глаза является менее опасным для жизни пациента, так как чаще всего не провоцирует появление метастазов. В большинстве случаев опухоль развивается на пограничной области эпидермиса и слизистой оболочки нижнего века или/и внутреннего угла глаза. Первоначально на коже века появляется небольшое уплотнение (имеет как узловую, так и язвенную форму), которое затем увеличивается с возникновением в центральной его части корочки, которая в случае попытки удаления начинает кровоточить. В некоторых случаях может наблюдаться разрастание опухоли до достаточно больших размеров и ее переход на кожу щеки и конъюнктиву. Могут наблюдаться метастазы в подчелюстных и шейных лимфатических узлах.
Ретинобластома сетчатки (диктиома) имеет склонность передаваться по наследству и чаще всего диагностируется у детей до пяти лет. Признаки ретинобластомы у детей: появление слепоты и вторичной глаукомы, косоглазие, расширение зрачка. При отражении света от опухоли зрачка, он начинает отсвечивать беловато-желтым свечением. Последняя стадия данной формы рака глаза характерная развитием экзофтальма, который проявляется в характерном смещении вперед глазного яблока. В случае прорастания опухолью орбиты и головного мозга, глазное яблоко может сместиться в сторону
Рак глаза – симптомы
Симптоматика злокачественного новообразования глаза зависит от конкретного вида рака. Рак конъюнктивы проявляется стремительным ростом новообразования, которое визуально может выглядеть как плотная белесая пленка, или напоминать узелки или выросты.
Злокачественная опухоль века проявляется формированием утолщения, а также папилолматозных грязно-розовых разрастаний на конъюнктиве. При запущенных стадиях заболевания на веке наблюдается разрушающая язва, возможно смещение глаза.
Рак слезной железы проявляется дискомфортными ощущениями в области орбиты и сильным отеком век. На поздних стадиях протекания заболевания наблюдается смещение и опущение глазного яблока с ограничением его подвижности.
Рак сетчатки глаза проявляется сильными болевыми ощущениями и прогрессирующим косоглазием. На поздних стадиях наблюдается отслоение сетчатки и потеря зрения.
Диагностика рака глаза заключается в проведение опроса пациента, в сборе анамнеза, осмотре глазного яблока, проверке остроты и поля зрения. Для детального осмотра глазного дна показано обязательное проведение офтальмоскопии. Не менее важным исследованием является УЗИ орбиты и глазного яблока. Однако наиболее информативным методом диагностики является компьютерная томография
Лечение рака глаза осуществляется с использованием комбинированных комплексных методик, которые подбираются каждому пациенту сугубо индивидуально. В зависимости от показаний назначается лучевая терапия, химиотерапия, а при необходимости и хирургическое лечение. Основная терапевтическая цель – сохранение пациенту глаза и зрения. Благодаря современным терапевтическим методикам и своевременному обращению за квалифицированной помощью, согласно статистических данных на сегодняшний день порядка 75% пациентам удается сохранить зрение.
При опухоли большого размера в некоторых случаях применяется радиохирургия, которая заключается в облучении новообразования фотонами при помощи линейного ускорителя. В случае отрицательного результата, возможно проведение удаления глазного яблока с последующей установкой протеза.
В случае если диагностирована опухоль орбиты, чаще всего для удаления новообразования проводится радикальное хирургическое вмешательство. При раке радужки показано проведение частичной резекции радужки глаза. При диагностированном раке кожи века проводится хирургическое вмешательство с последующей пластикой век. В случае метастазирования опухоли в лимфатические узлы показано проведение лимфаденэктомии.
При меланоме сосудистой оболочки глаза зачастую даже спустя несколько лет после проведенного лечения могут развиться вторичные опухоли. Поэтому, даже после кажущегося полного выздоровления необходимо проходить регулярные профилактические осмотры у офтальмолога.
Еще статьи по данной теме:
1. Рак сердца 4. Рак губы
2. Рак позвоночника 5. Рак языка
3. Рак полости рта 6. Рак мозга
vlanamed.comСледующие статьи
- Роговая оболочка. Роговица. Родовая травма роговицы.
- Методология и концепция исcледования. . Методы измерения на глазном дне. Методы исследования.
- Я знала, что буду видеть. Яды и наркотики, или Вторая причина срыва. Язва роговой оболочки Краткое описание.
Комментариев пока нет!
Поделитесь своим мнением

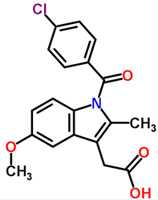 Индометацин
Индометацин  Как лечат глаза в Израиле
Как лечат глаза в Израиле  Сколько стоит операция катаракта глаза в москве
Сколько стоит операция катаракта глаза в москве