
Болезнь Беста
Болезнь Беста.
|
Уникальныe тренажеры для глаз! МИКРОТУМАН
ТОНУС задать вопрос Дополнительно:анапа санатории цены ; Стоматология Дентал-мед имплантация зубов Петербург Цена 7950 руб.; уростомные мешки; Коммерческий Линолеум -от 261р: линолеум коммерческий цена. |
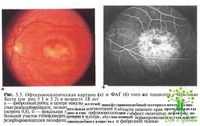
Болезнь Беста (дистрофия желтого пятна желточная). Болезнь Беста передается по аутосомноломинантному типу и начинается в дошкольном возрасте с незначительного снижения зрения. В макулярной области образуется кистеобразный очаг желтого цвета, правильной округлой формы, напоминающий желток сырого яйца. Скопление транссудата под пигментным эпителием может достигать в размере 1—2 диаметра диска зрительного нерва. Окружающая сетчатка обычно не поражена Зрение снижается незначительно в фазе образования кисты и резко падает при ее разрыве. В момент разрыва кисты в сетчатке и в сосудистой оболочке возникают кровоизлияния и отек. В дальнейшем наступает стадия рубцевания и атрофии сетчатки. Электрофизиологичские исследования выявляют снижение показателей электроокулограммы, показатели злектроретинограммы не изменяются. |
|
Уникальныe тренажеры для глаз! МИКРОТУМАН
ТОНУС задать вопрос Дополнительно:Внедорожник Ssangyong Action на ssangyong.laura.ru - покупка, текст драйв, кредит, страхование. ; Решившись купить renault symbol съездите на тест драйв в Лауру, подтвердите правильность! ; Лазерная терапия аппараты лазерной терапии. ; мебель акватон |
Лечение: применяют антиоксиданты (токоферол, эмоксипин), ангиопротекто-ры (особенно дицинон, оказывающий мощное антиоксидантное действие). В ряде случаев проводится лазерная коагуляция анпюидных полос сетчатки. \/ Сенильные дистрофии сетчатки. Центральные возрастные дистрофии сетчатки наиболее распространены у лиц старше 60 лет и представляют собой хронический диет2 рофический или дегенеративный процесс в слое хориокапилляров сосудистой оболочки, стекловидной пластинки, пигментного эпителия. |
Бывают врожденные или вторичные (приобретенные), по локализации центральные (располагаются в макулярной области) или периферические.
Зрение при вмд
Наследственные дистрофии сетчатки:
1. Генерализованные
- пигментная (тапеторетинальная) дегенерация,
- врожденный амавроз Лебера,
- врожденная никталопия (отсутствие ночного зрения)
- синдром колбочковой дисфункции, при котором нарушено цветовосприятие или присутствует полная цветослепота
2. Периферические
- Х-хромосомный ювенильный ретиношизис
- болезнь Вагнера
- болезнь Гольдмана-Фавре
3. Центральные
- болезнь Штаргардта (желтопятнистая дистрофия)
- болезнь Беста (желточная дистрофия)
- возрастная макулодистрофия
Вторичные возникают вследствие различных травм и заболеваний глаза (миопия, глаукома и др.)
Симптомы дистрофии сетчатки
При пигментной дегенерации сетчатки поражается пигментный эпителий и фоторецепторные клетки. Первые признаки появляются в раннем детском возрасте. Характерные специфические симптомы: пигментные очаги (костные тельца), атрофичный диск зрительного нерва и суженные артериолами.
Пигментная дегенерация
При врожденном амаврозе Лебера слепота наблюдается с рождения или дети теряют зрение до 10 лет. Особенности: отсутствие центрального зрения, нистагм, кератоконус, косоглазие и др. По всему глазному дну определяются различные дегенеративные очаги (белые и пигментированные типа соль с перцем, костные тельца), диск зрительного нерва бледный, сосуды сужены.
Х-хромосомный ювенильный ретиношизис относится к наследственным витреохориоретинальным дистрофиям. При этом происходит расслоение сетчатки, на периферии образуются кисты, в которые могут происходить кровоизлияния. В стекловидном теле гемофтальм, тяжи, которые способны привести к отслойке сетчатки.
Болезнь Вагнера проявляется миопией, решиношизисом, пигментной дистрофией и преретинальными мембранами при прозрачном стекловидном теле.
Болезнь Гольдмана-Фавре – наследственная дистрофия имеет прогрессирующее течение, основными проявлениями которой являются костные тельца, ретиношизис и дегенерация стекловидного тела.
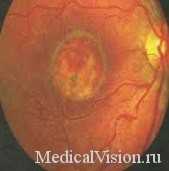
Болезнь Штаргардта – поражает макулярную область. Характерный признак на глазном дне – «бычий глаз» в центральной зоне, то есть темный участок со светлым кольцом, окруженный округлой гиперемией. Симптомами являются снижение остроты зрения к 20 годам, нарушение цветовосприятия и пространственной контрастной чувствительности.
Болезнь Штаргардта
Желточная дистрофия Беста – в макулярной области образуется желтоватый очаг, напоминающий желток яйца. В возрасте примерно 10-15 лет появляются снижение зрения, искажение формы предметов, «туман» перед глазами. Поражаются оба глаза в различной степени.
Возрастная (инволюционная, сенильная) центральная дистрофия сетчатки – одна из самых частых причин снижения зрения у людей старше 50 лет с наследственной предрасположенностью.
Возрастная макулодистрофия
Существует 2 формы:
- неэкссудативная – характеризуется перераспределением пигмента, друзами, участками дистрофии сетчатки. Очаги могут сливаться, напоминая картину «географической карты». Друзы располагаются под пигментным эпителием и имеют желтовато-белый цвет, возможно их проминирование в стекловидное тело. Бывают мягкие (с нечеткими границами), твердые (имеют четкие границы) и кальцифицированные. Течение неэкссудативной формы доброкачественное, развивается медленно
- экссудативная – в своем развитии проходит несколько стадий: экссудативная отслойка пигментного эпителия, экссудативная отслойка нейроэпителия, неоваскуляризация, экссудативно-геморрагическая отслойка, репаративная стадия. Быстро приводит к слепоте.
Факторы риска развития возрастной макулодистрофии: голубые глаза и белая кожа, диета с низким содержанием витаминов и минералов, повышение уровня холестерина, курение, артериальная гипертензия, гиперметропия, катаракта, перенесенные операции на глазу.
Основные жалобы больных с дистрофиями сетчатки: снижение остроты зрения часто на двух глазах, сужение поля зрения или появление скотом, никталопия (плохое зрение в темноте), метаморфопсии, нарушение цветовосприятия.
При появлении любых вышеописанных симптомов необходимо обратиться к специалисту, который поставит правильный диагноз и назначит лечение.
Обследование при дистрофии сетчатки
Для диагностики необходимо провести такие исследования:
- визометрия – острота зрения от нормальной (в начальной стадии) до полной слепоты. Коррекции не поддается;
- периметрия – сужение поля зрения, от появления скотом до трубчатого зрения;
- тест Амслера – простейший субъективный способ диагностики макулодистрофии. Пациента просят закрыть один глаз и смотреть на точку в центре сетки Амслера на расстоянии вытянутой руки, затем медленно приближают тест, не отрывая взгляд от центра. В норме линии не искажаются
Тест амслера: 1. норма 2. Патология
- рефрактометрия – для диагностики аномалий рефракции (дегенерация сетчатки возможна при высокой миопии);
- биомикроскопия позволяет выявить сопутствующую патологию;
- офтальмоскопия проводится после медикаментозного расширения зрачка, желательно с линзой Гольдмана для более детального осмотра сетчатки, в частности периферии. При различных видах дистрофий врач видит разную картину глазного дна;
- определение цветового зрения – таблицы Рабкина и др.;
- электроретинография – показатели снижены или не регистрируется при большинстве наследственных дистрофий;
- адаптометрия – исследование темновой адаптации - снижение или отсутствие темнового зрения при поражении колбочек;
- флуоресцентная ангиография для определения участков, где необходимо провести лазерную коагуляцию сетчатки;
- оптическая когерентная томография сетчатки
Друзы диска зрительного нерва на ОКТ
- HRT (Хайдельбергская ретинотомография);
- УЗИ глаза;
- общеклинические анализы;
- консультация терапевта, педиатра, генетика и других специалистов по показаниям.
Лечение дистрофии сетчатки
В зависимости от клинической картины и вида дистрофии назначают лечение. Практически всегда лечение симптоматическое, так как все дегенерации, кроме вторичных, имеют наследственный характер или предрасположенность.
Используют следующие методы лечения: консервативные, лазерные, хирургические (витреоретинальная хирургия, склеропломбаж при отслойке и др.)
- дезагреганты (Тиклопидин, Клопидогрел, ацетилсалициловая кислота) - принимают внутрь или парентерально;
- сосудорасширяющие препараты и ангиопротекторы (Но-шпа, Папаверин, компламин, аскорутин);
- антисклеротические средства назначают в основном людям пожилого возраста – метионин, симвастатин, аторвастатин, клофибрат и др.;
- комбинированные витаминные препараты (Окювайт-лютеин, Черника-форте и др.), а также внутримышечно витамины группы В;
- средства, улучшающие микроциркуляцию (пентоксифиллинпарабульбарно или внутривенно)
- полипептиды из сетчатки крупного рогатого скота (Ретиналамин) парабульбарно ежедневно в течение 10 дней. В субтеноново пространство вводят 1 раз в полгода;
- биогенные стимуляторы – алоэ, ФИБС, энкад (для лечения тапеторетинальной дистрофии применяют внутримышечно или субконъюнктивально);
- местно применяют капли тауфон, эмоксипин по 1 капле 3 раза в день постоянно или на усмотрение врача.
При экссудативной форме возрастной макулодистрофии дексаметазон по 1 мл вводят парабульбарно, а также фуросемид внутривенно капельно. При кровоизлияниях применяют гепарин, этамзилат, аминокапроновую кислоту, проурокиназу. При выраженном отеке в субтеноново пространство вводят триамцинолон. Пути введения, дозировка и длительность лечения зависят от каждого конкретного случая.
Физиотерапия также эффективна при дистрофиях сетчатки: используют электрофорез с гепарином, но-шпой, никотиновой кислотой и др., магнитотерапию, стимуляцию сетчатки низкоэнергетическим лазерным излучением.
Наиболее эффективным методом лечения считается лазерная коагуляция сетчатки, при котором отграничивают поврежденные участки от здоровых тканей, тем самым приостанавливая развитие заболевания.
При образовании витреоретинальных сращений и неоваскулярных мембран рекомендована витрэктомия.
При наследственных дистрофиях сетчатки прогноз неблагоприятный, практически всегда приводят к слепоте.
При возрастной макулодистрофии показано стационарное лечение 2 раза в год, а также рекомендовано ношение солнцезащитных очков и отказ от курения.
Врач офтальмолог Летюк Т.З.
www.medicalj.ruБолезнь Бехчета.
Болезнь Бехчета это триада симптомов, которые включают язвы на губах (афтозные язвы), язвы на половых органах и воспаление вокруг зрачка глаза.
Причина синдрома Бехчета не известна. Болезнь возникает часто у жителей Восточного Средиземноморья и Азии. Генетические факторы и факторы окружающей среды, например, различные микробы инфекций, это факторы, которые способствуют развитию синдрома Бехчета.
Синдром Бехчета это незаразное заболевание.
Заболевание начинается с поражения слизистой оболочки рта, которое сопровождается образованием афт. Язвы обнаруживаются на слизистой оболочке губ, щек, глотки, на языке, а также в антральном отделе желудка и тонкой кишки. Весьма характерными клиническими признаками этой болезни являются язвы на половых органах и в области промежности.
Течение болезни Бехчета различно. Типично волнообразное течение с более частыми рецидивами в первые годы заболевания и редкими обострения после 5-7 лет болезни.
Язвы могут появляться у пациентов с болезнью Бехчета в любом месте: в животе, толстой или тонкой кишке.
Диагностику проводят с герпесом, пузырчаткой, реакцией на медикаменты, сифилисом, плоскоклеточным раком слизистых, гистоплазмозом. Диагноз ставится, если имеется стоматит плюс любые два из следующих признаков: рецидивирующие язвы половых органов, поражение глаз, поражение глаз, поражение кожи, положительная кожная проба на неспецифическую гиперчувствительность (в кожу под углом 20 градусов вводится тонкая, стерильная игла; проба положительна, если через 24-48 ч в месте укола появляется пузырек).
Лечение зависит от тяжести течения, возраста, состояния иммунной системы. Назначают:
Колхицин по 1мг 3 раза в сутки длительно, до 5 лет.
Проводят гормонотерапию, назначают цитостатики (хлорамбутил), симптоматическую терапию.
Местно: сильнодействующие кортикостероиды наружного применения. Инъекции триамцинолона, гидрокортизона в основание язв.
medicina.uaБолезнь Бехчета - системный васкулит, поражающий преимущественно артерии и вены среднего и мелкого калибра, характеризующийся рецидивирующим эрозивно-язвенным поражением слизистых оболочек полости рта, глаз, половых органов, кожи с вовлечением суставов, внутренних органов.
Заболевание описал Бехчет в 1937 г.
В стенках артерий и вен среднего и мелкого калибра развивается воспаление, инфильтрация преимущественно лимфоцитами, плазматическими клетками, моноцитами, нейтрофилами, характерны внутрисосудистые конгломераты из нейтрофилов.
Наблюдается пролиферация эндотелия, сужение или облитерация сосуда, возможен фибриноидный некроз стенки.
Этиология неизвестна. Предполагается, но не доказана окончательно роль следующих этиологических факторов:
Наиболее убедительно доказана роль генетических факторов. Иммуногенетическим маркером болезни Бехчета являются антигены HLA B51 и DRW52. Особенно велик риск развития болезни при одновременном наличии антигенов В51 и DRW52. Роль генетических факторов в развитии заболевания доказывается также наличием случаев семейной заболеваемости.
Патогенез
Заключается в развитии системного васкулита иммунокомплексной природы. Об этом свидетельствует обнаружение в крови ЦИК и отложение их в почках и легких.
Основные патогенетические факторы следующие:
Клиническая картина
Лабораторные данные
Диагностические критерии (O'Dufry)
Международные критерии диагноза болезни Бехчета (Internal Study group for Behcet's disease)
www.eurolab.ua
Болезнь Бехчета – это системное заболевание из группы васкулитов, характеризующееся наличием триады симптомов: афтозным стоматитом, поражениями глаз и кожи, образованием язв на слизистых оболочках половых органов.
Впервые синдром был описан турецким врачом-дерматологом Бехчетом (H. Beheet) в 1937 году. Болезнь Бехчета распространена в Японии, странах Средиземноморья, в том числе и в Турции, на Кавказе.
Распространенность болезни Бехчета среди мужчин выше, чем среди женщин, основная возрастная группа заболевших – 20-40 лет.
Причины развития заболевания
Точные причины возникновения болезни Бехчета к настоящему времени неизвестны. Сам Бехчет полагал, что данный синдром имеет вирусное происхождение, однако убедительных доказательств вирусной этиологии к настоящему времени не обнаружено. Хотя не исключается, что наличие герпесной инфекции делает течение болезни Бехчета более тяжелым.
Часть авторов считает, что болезнь Бехчета имеет бактериальную природу, причем особое значение в ее развитии играет заражение туберкулезом.
Нельзя не отметить и аутоиммунный фактор развития болезни Бехчета, так как у большинства больных удается обнаружить присутствие антител к собственным тканям слизистых.
А поскольку болезнь Бехчета носит ярко выраженные региональный характер, то, скорее всего, одним из основных факторов в развитии заболевания является генетическая предрасположенность.
Таким образом, наиболее вероятная причина развития болезни Бехчета заключается в том, что вирусные или бактериальные факторы являются толчком к возникновению заболевания, а далее присоединяется аутоиммунный фактор при наличии наследственной предрасположенности.
Клиническая картина
Симптомы, характерные для болезни Бехчета многообразны. К наиболее распространенным следует отнести:
К второстепенным симптомам болезни Бехчета причисляют:
Болезнь Бехчета у 100% заболевших проявляется явлениями афтозного стоматита. На слизистых оболочках полости рта образуются мелкие болезненные пузырьки, наполненные мутной жидкостью. По мере разрешения пузырьков на слизистых образуются язвы, они могут иметь размеры от 2 до 12 мм. Язвы имеют некротическое основание желтовато-белого цвета и ярко-красные ободки, поэтому места поражения четко видны на фоне здоровых слизистых.
Подобные афтозные язвы появляется и на слизистых половых органов, только размеры они имеют более внушительные. После заживления язв нередко отмечаются рубцовые изменения на поверхности слизистых, которые выступают дополнительным диагностическим признаком болезни Бехчета.
Кожные проявления болезни Бехчета характеризуются сыпью, которая внешне напоминает узловатую эритему, распространенный фурункулез, папулы или пустулы.
Одним из характерных симптомов болезни Бехчета является развитие острого уевита (воспаления сосудистой оболочки глаза) с образованием гнойного экссудата (гипопиона). Заболевание сопровождается появлением светобоязни, слезотечения.
Для болезни Бехчета характерны изменения глазного дна и генерализированные поражения сетчатки глаза.
При болезни Бехчета принято выделять пять стадий поражения глаз:
Примерно у половины заболевших болезнью Бехчета отмечаются артриты крупных суставов. Чаще всего, поражаются коленные, локтевые, лучезапястные. Как правило, деструктивных процессов в тканях суставов при болезни Бехчета не наблюдается.
Второстепенным симптомом болезни Бехчета является васкулит (воспаление стенок) сосудов почек, легких, миокарда и пр. Проявляется васкулит кровоизлияниями на коже и слизистых оболочках, образованием кровотечений из пищеварительного тракта, появлением кровохаркания.
У небольшой части больных синдромом Бехчета образуются тромбозы и тромбофлебиты сосудов головного мозга, вен нижних конечностей, полых вен. Иногда болезнь Бехчета провоцирует образование аневризм легочных или брюшных артерий, аорты. Разрыв аневризмы практически всегда заканчивается смертью больного.
Больные синдромом Бехчета могут испытывать на головные боли, лихорадку. Иногда возникают парезы, отмечаются менингеальные явления. Нужно сказать, что появления симптоматики неврологического характера – это проявления тяжелого и, в большинстве случаев фатального течения болезни Бехчета.
Менее опасны такие проявления болезни Бехчета, как рецидивирующий тонзиллит, эпидидимит, припухание слезных и слюнных желез, не вызывающее болезненных ощущений. Большинство больных синдромом Бехчета теряют в весе.
Постановка диагноза
Диагностика болезни Бехчета затруднена тем, что ее симптомы схожи с проявлениями многих других заболеваний. Кроме того, далеко не во всех случаях основные симптомы болезни Бехчета проявляются сразу, чаще всего, клинические проявления растянуты во времени, поэтому ясной картины нет.
Еще одна трудность – отсутствие конкретной методики выявления заболевания. Болезнь Бехчета следует заподозрить, в том случае, если у больного присутствует рецидивирующий афтозный стоматит, который проявился, по меньшей мере, три раза за год. Этот симптом является основным для постановки диагноза. Болезнь Бехчета может быть диагностирована при его присутствии и наличии любых их двух представленных ниже критериев.
Разумеется, перечисленные факторы следует принимать во внимание, только если у больного отсутствуют другие патологии, которые вызывают схожие симптомы.
Перед постановкой диагноза пациентам с подозрением на болезнь Бехчета назначают лабораторные исследования:
Болезнь Бехчета следует дифференцировать со следующими заболеваниями:
Методы лечения
К настоящему моменту не существует точной методики лечения болезни Бехчета, терапия направлена на купирование симптомов заболевания и предотвращения осложнений. При правильно подобранной схеме лечения удается добиться хороших результатов.
Если болезнь Бехчета проявляется преимущественно высыпаниями на коже и слизистых назначают:
Если болезнь Бехчета проявляется системно, то есть у больных нарушается общее состояние, отмечается лихорадка, поражения глаз или неврологические проявления, назначают:
При тромбофлебитах назначается прием аспирина в высоких (300-320 мг в сутки) дозах.
Поскольку вирусная или бактериальная природа возникновения заболевания не опровергнута, больным синдромом Бехчета может быть назначен прием противогерпесных препаратов (Ацикловира) и антибиотиков широкого профиля.
В большинстве случаев при болезни Бехчета назначается и витаминотерапия.
Лечение медикаментозными средствами должно проходить при постоянном медицинском контроле:
Применение методов народной медицины
При болезни Бехчета можно использовать народные рецепты для облегчения симптомов стоматита. Такое лечение можно применять, как дополнение к основной терапии, ни в коем случае, не отменяя прием лекарств, назначенных врачом.
Для скорейшего заживления афтозных язв, образующихся при болезни Бехчета, на слизистой рта можно применять:
Прогноз и профилактика
Поскольку причины развития болезни Бехчета к настоящему времени неизвестны, мер специфической профилактики этого заболевания не разработано.
Синдром Бехчета является хроническим заболеванием, которое носит рецидивирующий характер. Как правило, в начале заболевания рецидивы случаются часто, но по мере увеличения возраста больного частота рецидивов снижается и может наступить устойчивая ремиссия.
Если у пациента наблюдается изолированная болезнь Бехчета, для которой характерно поражение только слизистых и кожных покровов, то прогноз течения заболевания благоприятный.
При вовлечении в процесс органов зрения нередко возникают такие серьезные осложнения, как вторичная глаукома, атрофия зрительного нерва, которые могут привести к частичной или даже полной потере зрения.
Наиболее опасна болезнь Бехчета при вовлечении в процесс ЦНС и сосудов внутренних органов. В этом случае около 5% больных погибает от развившихся осложнений – перфорации органов ЖКТ, разрыва аневризмы и пр.
dermalatlas.ru|
ПАЦИЕНТУ О ГЕРПЕСЕ / Болезни похожие на герпес / Болезнь Бехчета |
| Болезнь Бехчета (синонимы Behcet's disease, Beh et`s disease, Behcet`s syndrome) - редкое хроническое воспалительное аутоиммунное заболевание, системный васкулит неустановленной природы, характеризующийся поражением слизистой полости рта, половых органов, глаз, кожи, в части случаев – нервной системы. Внешние проявления болезни похожи на рецидивы герпеса губ или генитального герпеса.
Заболевание известно со времен Гиппократа, но довольно редкое для нашей страны. Выявленных больных в России сейчас не более 300 человек. К примеру, в США насчитывается 1 больной, но уже на 15 000 - 20 000 населения. |
Причины заболевания: Причины заболевания науке неизвестны. Однако полагают, что одним из провоцирующих факторов может быть вирусная или бактериальная инфекция. Доказано, что болезнь Бехчета является аутоиммунной. Т.е. это такое патологическое состояние, когда иммунная система (Т-клеточное звено) начинает неправильно реагировать на клетки собственного организма, убивая их. Болезнь ассоциируется с носительством HLA-B51 антигена и геном, контролирующим синтез фактора некроза опухоли.
Распространение: Наибольшее распространение болезнь получила в странах, входящих в так называемый великий шелковый путь: Средиземноморье, Ближний и Дальний Восток (Турция, Япония). Здесь болезнь встречается с частотой от 1 до 19 новых случаев заболевания на 10 000 населения в год. Встретить больных этим недугом можно и в любой другой стране, но количество заболевших в других странах напорядок меньше. В 2-3 раза чаще заболевают мужчины, чем женщины. Дебютировать болезнь может в любом возрасте. Однако средний возраст заболевших 20-30 лет.
ПРОЯВЛЕНИЯ: Рецидивирующие язвы в ротовой полости являются самым первым и общим симптомом заболевания. До этого пациента на протяжении многих лет могут мучить ангины, тонзиллиты, беспричинная боль в теле и мышцах, головная боль, общая слабость, отсутствие аппетита, потеря веса, постоянная субфебрильная температура (~36.8-37.20C). Появление язв во рту - первый признак возникновения болезни. Крайне болезненные язвы во рту характерны для 70% пациентов с болезнью Бехчета. Изъязвления могут располагаться на слизистой рта, на языке и красной кайме губ. Длительность существования язвочек во рту - 1-2 недели (иногда до 3х недель).
Язвы на половых органах бывают реже, чем поражения рта. Носят рецидивирующий характер. Поражаться может половой член, кожа мошонки, вульва, преддверие влагалища. Язвочки болезненны. Заживают более длительно. После заживления, на их месте остаются рубцы. Никакого отношения к генитальному герпесу, вызванному Вирусом Простого Герпеса они не имеют. Анализы на герпес в данном случае - отрицательны. Кроме половых органов поражения могут располагаться в кожных складках: подмышках и в паху.
Поражения глаз проявляются в виде увеита. Глаз краснеет и отекает. Иногда в процесс может вовлекаться сетчатка глаза. В этом случае, если пациент не обратился к врачу, он может ослепнуть.
Высыпания, подобные герпетическим, могут располагаться по всей поверхности тела. Замечено поражение желудочно-кишечного тракта. Симптомы по типу колита: вздутие и боли в животе, понос, рвота. При колоноскопии в илеоцекальной области обнаруживается язва с приподнятым краем и умеренной эритемой вокруг. Поражение кишечника редко встречается в Турции, часто - в Японии.
Крайне редко поражается нервная система по типу менингоэнцефалита. Симптомы: головная боль, головокружение, двоение в глазах, исчезновение тактильной чувствительности рук и ног.
Вследствие васкулита, поражаются сосуды, наблюдается варикозное расширение вен нижних конечностей и их тромбоз. Сосудистые нарушения чаще встречаются у мужчин.
Для увеличения некоторых картинок кликните по ним мышкой:
Фотографии принадлежат их уважаемым авторам!
ДИАГНОСТИКА: Диагноз ставят на основании исключения других возможных заболеваний. Клинические проявления и данные лабораторных исследований непостоянны. Обязателен афтозный стоматит не менее 3 эпизодов за последний год.
Положительный тест патергии (25-75%), т.е. появление пузырьковой сыпи на месте простого укола иглой в кожу или внутрикожной инъекции раствора NaCl после скрытого периода от 24 до 48 часов.
ЛЕЧЕНИЕ: Осуществляется под руководством ревматолога и врачей других специальностей в зависимости от локализации поражений.
Специфических лекарственных средств, излечивающих болезнь не существует. Разработана симптоматическая терапия, способная временно снять проявления болезни. Она включает в себя применение антибиотиков тетрациклинового ряда, кортикостероидов, обезболивающих (ибупрофен, аспирин), иммуносупрессантов, новых экспериментальных препаратов типа циклофосфамида.
ПРОГНОЗ БОЛЕЗНИ: Болезнь неизлечима и носит хронический рецидивирующий характер. Рецидивы сменятся периодами временного благополучия. Вначале болезни рецидивы более часты. По мере увеличения стажа болезни их количество снижается и даже прекращается совсем. Через несколько лет после прекращения рецидивов они могут возникнуть вновь.
Около 4% больных погибают. Причина смерти: перфорация кишечника, поражение центральной нервной системы, разрыв аневризмы сосудов, поражённых васкулитом.
ГДЕ ОБСЛЕДОВАТЬСЯ и ЛЕЧИТЬСЯ:
Россия
115522, Москва, Россия, Каширское шоссе,34-А, (станция метро Каширская) Институт ревматологии РАМН, 4 отделение.
Телефоны: (495) 115 4446 регистратура поликлиники.
(499) 614 3965 справочная.
(499) 614 44 68 факс.
Правила обслуживания: Бесплатную медицинскую помощь в счет средств федерального бюджета могут получить больные, имеющие направление Министерства здравоохранения и социального развития РФ или МЗ субъектов федерации. Бесплатную медицинскую помощь в счет средств ОМС могут получить больные Москвы и Московской области, по направлениям медицинских учреждений, при наличии полиса ОМС и в объеме, предусмотренном медицинскими стандартами.
Время работы: с 9-00 до 19-00 ежедневно, кроме выходных и праздничных дней.
Запись на первичные консультации производится при личном обращении пациента, при наличии паспорта, полиса, направления на консультацию, медицинских документов.
При госпитализации необходимо иметь на руках: выписку из истории болезни, результаты анализов на гепатит, СПИД, RW, для москвичей – ксерокопию страхового полиса. Граждане России оплачивают обследование, лечение, питание, проживание.
Пациенты, не имеющие вышеперечисленных направлений в Институт и/или страхового полиса могут получить помощь за счет внебюджетных средств или за счет личных средств.
Информацию о платных консультациях и обследовании можно получить по т 114 4290 с 9-30 до 17-00.
Азербайджан
Баку, ул. С. Вургуна, квартал 948 стоматологическая поликлиника Медуниверситета, Кафедра терапевтической стоматологии (2 этаж) Врач: Исаева Аят Рафиковна
телефоны: (+99412) 440 13 67; (+99450) 361 70 85
Иван Юрьевич Кокоткин, врачОБСУДИТЕ СТАТЬЮ В ФОРУМЕ
ССЫЛКИ ПО ТЕМЕ:
САЙТЫ ПО ТЕМЕ:
Сайт о профессоре Бехчете и болезни (англ. и тур. яз.)
Сайт behcets.com (англ. яз)
сайт BEH ET’S SYNDROME SOCIETY (англ. яз)
Международное общество болезни Бехчета (англ. яз)
herpes.ru| Викпедия о болезни Бехчета (англ. яз.) | Российский сайт о болезни Бехчета |
Болезнь Бехчета–это системный васкулит (воспаление сосудистой стенки), поражающий преимущественно вены среднего, мелкого калибра, а также артерии. Она характеризуется возникновением рецидивирующего эрозивно-язвенного поражения слизистых оболочек полости рта,половых органов, глаз, кожи с вовлечением внутренних органов и суставов.
В стенках вен среднего, мелкого калибра, артерий развивается воспаление, они инфильтрируются лимфоцитами, нейтрофилами, моноцитами. Характерно образование конгломерата клеток. Отмечается пролиферация внутренней стенки сосуда (эндотелия), с последующим его сужением или облитерацией, а также возможным фибриноидным некрозом стенки.
Заболевание впервые описано Бехчетом в 1937 г.Наибольшая распространенность болезнив странах Средиземноморья, Ближнего и Дальнего Востока (Турция, Япония). Мужчины в 2-3 раза чаще болеют, чем женщины. Средний возраст болеющих 20-30 лет.
Причины болезни Бехчета
Доказана роль генетических механизмов развития. Иммуногенетический маркер болезни Бехчета- антигены HLA B51, DRW52. Присутствуют случаи семейной заболеваемости.
Патогенез болезни Бехчета
Развивается системный иммунокомплексный васкулит, о чем свидетельствуют обнаруженные в крови ЦИК, которые откладываются в почках и легких.
Симптомы болезни Бехчета
Диагностика болезни Бехчета в Израиле
К большим диагностическим признакам болезни Бехчета относят 4 типа изменений:
К малым признакам данного заболевания относятся:
Лечение болезни Бехчета в Израиле
Болезнь Гиппеля и Гиппеля — Линдау.
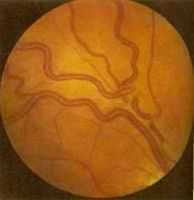
ОПИСАНИЕ
Синдром Гиппеля-Линдау - это генетически обусловленное заболевание, характеризующееся образованием опухолей в различных органах. Чаще всего образуются сосудистые опухоли (гемангиобластомы) сетчатки, мозжечка (части головного мозга, ответственного за координацию движений), других отделов головного и спинного мозга, рак почек и гормонально активные опухоли надпочечников (феохромоцитомы). Это редкое заболевание. Развернутая картина заболевания присутствует, когда синдром передается по наследству. Синдром Гиппеля-Линдау передается дефектным геном в третьей паре хромосом как аутосомно-доминантное заболевание, т.е. достаточно иметь одну копию "больного" гена, чтобы получить болезнь, достаточно, чтобы один "больной" ген имел только один из родителей, и 50% детей такого человека имеют шанс получить болезнь. При наследственной форме заболевания проблемы со здоровьем обычно проявляются уже в первые 20 лет жизни.
Это редкое заболевание. Развернутая картина заболевания присутствует, когда синдром передается по наследству. Синдром Гиппеля-Линдау передается дефектным геном в третьей паре хромосом как аутосомно-доминантное заболевание, т.е. достаточно иметь одну копию "больного" гена, чтобы получить болезнь, достаточно, чтобы один "больной" ген имел только один из родителей, и 50% детей такого человека имеют шанс получить болезнь. При наследственной форме заболевания проблемы со здоровьем обычно проявляются уже в первые 20 лет жизни.СИМПТОМЫ
Наблюдаются многочисленные, реже единичные туберозно-кавернозные гемангиомы кожи, расположенные на лице, а иногда на конечностях, животе, груди.В дальнейшем, спустя несколько месяцев или лет, возникают неврологические симптомы, свойственные опухоли мозга.
Почки вовлекаются в патологический процесс с образованием карцином или гемангиобластом из паренхиматозных клеток. Реже возникает гемангиома поджелудочной железы. Феохромоцитомы наблюдаются приблизительно у 10% больных. Параганглиома эпидидимуса не характерна для синдрома Гиппеля-Линдау.
Приблизительно в 2/3 всех случаев заболевания наблюдается ангиоматоз сетчатки, локализующийся, как правило, на средней периферии.
ЛЕЧЕНИЕ
Само заболевание неизлечимо, требуется лечение его отдельных проявлений по мере их появления с регулярным наблюдением у врачей, чтобы вовремя обнаружить проблемы и своевременно начать лечение.Лечение болезни напрямую зависит от количества опухолей, их размеров и расположении. Если размер опухоли не велик, возможна её лазерная коагуляция или криотерапия. При более значительных размерах опухоли применяется лучевая терапия или её хирургическое удаление. www.medee.ru
Следующие статьи
- Аберрации оптической системы глаза человека. Авитаминоз. Авитаминозные и гиповитаминозные кератиты.
- Менингиома, микрокорнеа, микрофтальм, микрофтальм с кистой нижнего века, Микулича болезнь, мукоцеле синуса придаточного. Меняем отношение к глазам. Метапрограммирование.
- Острота зрения. Острые воспалительные заболевания орбиты. Острые заболевания век.
Комментариев пока нет!
Поделитесь своим мнением

 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз