Врожденная катаракта у детей фото
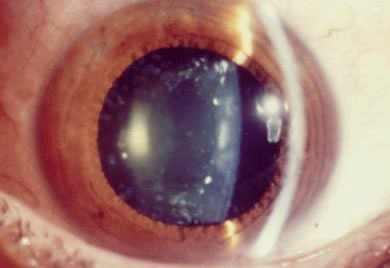
Протокол лечения катаракты у детей
- полурассасавшиеся.
2.3. По наличию или отсутствию осложнений и сопутствующих патологических изменений :
простые (кроме помутнения хрусталика других изменений нет)
с осложнениями (нистагм, косоглазие, микрофтальм, помутнение стекловидного тела, колобома сосудистой оболочки, атрофия зрительного нерва).
2.4. По степени снижения остроты зрения :
- I ст. - 0.3 и выше;
- II ст - 0.2-0.05
- III ст - ниже 0.05
Врожденные катаракты могут быть наследственными или возникают
вследствие действия различных тератогенных факторов на хрусталик плода во внутриутробном периоде.
Наследственные катаракты, являются следствием генных, геномных и хромосомных
мутаций. чаще наследуются по аутосомно-доминантному типу, реже по аутосомно-рецесивному.
Большинство врожденных катаракт возникают как следствие нарушений внутриутробного развития (при интоксикациях, ионизирующих
излучениях, гиповитаминозах, инфекционных заболеваниях матери).
Приобретенные катаракты могут возникать вследствие травм (травматические) и
в результате хронических заболеваний глазного яблока (осложненные).
Вторичные катаракты развиваются на афакичных и артифакичных глазах (при помутнении и фиброзном перерождении задней капсулы, пролиферации эпителия хрусталиковой сумки - шары Адамюка-Ельшнига).
3. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ
3.1. Клинические:
- Снижение зрительных функций у детей, степень которых зависит от вида катаракты за счет нарушения проходимости оптических сред вследствие помутнения хрусталика;
3.2. Инструментальные:
- биомикроскопия;
- офтальмоскопия;
- сканирование глазного яблока;
- эхобиометрия.
3.3 Параклинические:
- комбинация с косоглазием, нистагмом, микрофтальмом, помутнениями стекловидного тела, аномалиями сосудистой оболочки, зрительного нерва и сетчатки (при врожденных катарактах);
- диагностирование хронических заболеваний глазного яблока при осложненных катаракте: увеита различной этиологии (ревматоидного,
туберкулезного, токсоплазмозного, вирусного);
- диагностирование глаукомы;
- диагностирование дистрофии и отслойки сетчатки.
3.4 Возможные лабораторные признаки (при осложненных катарактах):
- повышенные показатели сиаловых кислот, С-реактивного протеина, ревматоидных факторов в сыворотке крови;
- повышение титров Ig Gb Ig M к герпетическим, цитомегаловирусным, токсопладмозным антигенам;
- положительные показатели полимеразной цепной реакций к инфекционным антигенам.
4. ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
При диагностике врожденной катаракты в зависимости от степени помутнения хрусталика назначается:
- плеоптическое лечение (при частичных катарактах без поражение центральной зоны хрусталика);
- хирургическое лечение (при катарактах, которые приводят к формированию обскурационной амблиопии).
При травматичесих и осложненных катарактах, сопровождающихся снижением зрительных функций, рекомендуется проведение хирургического вмешательства на фоне медикаментозной противовоспалительной терапии.
5. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Вопросы о сроках удаления врожденной катаракты решаются индивидуально, в зависимости от клинической формы катаракты, остаточной остроты зрения, общего состояния ребенка.
В связи с риском возникновения обскурационной амблиопии при врожденной катаракте хирургическое лечения врожденной катаракты должно проводиться:
- ранний срок (в возрасте 2-3 месяцев) при односторонней катаракте;
- 6-8 месяцев при двусторонних катарактах;
- проводится экстракция катаракты с последующим назначением оптимальной коррекции контактными линзами или очками, а с 4 - 5 лет - имплантация интраокулярных линз;
- по индивидуальным показаниям проводится имплантация ИОЛ у детей раннего возраста (одновременно с экстракцией катаракты) в специализированных учреждениях 4-го уровня аккредитации.
Раннее оперативное вмешательство показано при:
- полных, полурассасавшихся, пленчатых катарактах;
- ядерных, атипичных, зонулярнхх катарактах диаметром помутнения центральной зоны более 3 мм, когда в условиях мидриаза невозможно провести офтальмоскопию;
- наличие ригидного зрачка при всех формах катаракты;
- появление нистагма при различных формах катаракты.
При любой форме катаракты операция может быть отсрочена в тех случаях, когда есть общие противопоказания к проведению хирургического вмешательства и наркоза (острые инфекции, хронические заболевания в стадии обострения и декомпенсации, аллергический статус, тимомегалия и др.).
При осложненных и травматических катарактах проводится экстракция катаракты или экстракция катаракты с имплантацией ИОЛ.
При вторичных катарактах у детей после 5-ти лет выполняется лазердисцизия, а до 5-ти лет - хирургическое удаление вторичной катаракты.
МЕТОДЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
- экстракапсулярная экстракция катаракты (факоаспирация, линеарная экстракция, факоэмульсификация);
- капсулвитректомия;
- экстракция катаракты с имплантацией ИОЛ.
6. ВСПОМОГАТЕЛЬНЫЕ МЕТОДЫ ЛЕЧЕНИЯ
- коррекция афакии и возможной аметропии (контактными линзами или очками);
- плеоптическое лечение (фото стимуляция, лазер стимуляция сетчатки, окклюзия),
7. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Проводится в послеоперационном периоде препаратами противовоспалительного действия
- Инстилляции ГКС (0,1% раствор дексаметазона по 1 к. 6 раз в день);
- Инстилляции антисептиков и антибиотиков (0,02% раствор декаметоксина, 0,25% раствор левомицетина, норфлоксацин, ципролет, цилаксан, тобрекс, флоксал - по 1 к. 6 раз в день);
- Инстилляции комбинированных препаратов ( софрадекс, макситрол по 1 к. 6 раз в день);
- Инстилляции нестероидных противовоспалительных препаратов (1% раствор парацетамола, наклоф, окубракс - по 1 к. 5 раз в день);
- Инстилляции мидриатиков (0,5% р-р тропикамида, 1% раствор атропина
по 1 к. 2 раза в день);
- Инстилляции гипотензивных препаратов (0,25-0,5% р-ры тимолола по 1 к. 2 раза в в день).
- Парабульбарные инъекции дексаметазона в возрастной дозе (1-4 мг).
При травматических и осложненных катарактах в послеоперационном периоде назначаются по показаниям антибактериальные препараты в возрастных дозах (ампициллин, цефазолин, цефтриаксон, гентамицин и др.).
Врожденные заболевания глаз у детей
Зрение играет огромную роль в жизни человека. Благодаря зрению мы усваиваем большую часть информации, ориентируемся в пространстве, регулируем свою трудовую или учебную деятельность. С помощью зрения формируется восприятие предметов или действий, которые влияют на органы чувств человека. Если же сфера ощущений изменена вследствие нарушения зрения, то это, прежде всего, отражается на восприятии чувственном и внешнем. Врожденные заболевания глаз у детей раннего и дошкольного возраста стали одной из главных причин плохого зрения и слепоты. Причём 20% всех врождённо-наследственных заболеваний сопровождаются поражением органов зрения.
Основными причинами раннего и значительного снижения зрения являются следующие врождённые заболевания глаз:
- Врожденная глаукома глаза - заболевание, которое сопровождается высоким внутриглазным давлением, буфтальмом или патологическим увеличением глазного яблока, гидрофальмом - накоплением жидкости внутри глазных полостей;
- Врожденная катаракта, которая характеризуется изменением формы, положения и помутнением хрусталика;
- Микрофтальм, микрокорнеа или врождённо уменьшенное глазное яблоко и роговица;
- Аниридия или врождённое отсутствие радужной оболочки глаза;
- Ретролентальная фиброплазия или захрусталиковое соединительнотканное перерождение стекловидного тела и сетчатки. Данное заболевание встречается, в основном, у недоношенных новорожденных детей и связано с нарушением парциального давления в кювезах;
- Внутриглазные кровоизлияния у новорожденных, особенно в центральной зоне сетчатки глаза, которые перенесли тяжёлые роды;
- Дакриоцистит или воспаление, непроходимость слезных путей;
- Птоз - опущение верхнего или нижнего века, вызванного атрофией и недоразвитием глазных мышц;
- Заворот век, в случае которого верхнего или нижнего века повернут вовнутрь к глазному яблоку, ресницы трутся об оболочки глаза и вызывают слезотечение;
- Спастический выворот век, который возникает из-за сокращения орбитальной части круговой мышцы глаза;
А также другие виды офтальмологический патологий.
Что же является причиной врождённых патологий органов зрения у детей? Основными причинами врождённых заболеваний принято считать генетически-наследственную предрасположенность, возраст родителей и состояние здоровья родителей, экологические факторы, перенесённые заболевания во время беременности, приём различных лекарственных препаратов, трудно разрешимые, патологические роды и так далее.
В ранней диагностике врождённых заболеваний глаз у детей центральная роль отводится акушерам и врачам педиатрам родильных домов. Очень важно выявить глазную патологию с первых часов или дней жизни новорожденного ребёнка. Ранняя диагностика возможных глазных заболеваний способствует их скорейшему излечению и предупреждению слепоты.
Первый осмотр младенца врачом окулистом необходимо произвести в возрасте от двух до четырёх месяцев, когда довольно легко определить норму от патологии. В первую очередь необходимо произвести осмотр детям, матери которых перенесли патологические роды, различные инфекционные заболевания во время беременности, авитаминозы, гипертермию, рентгенологическое обследование и так далее.
Очень важно на раннем этапе выявить врождённую глаукому и прооперировать, так не прооперированная и поздно диагностированная врождённая глаукома может привести к полной потере зрения. Проведённые в раннем возрасте офтальмологические операции имеют больше шансов сохранить ребёнку зрение, они более эффективны и менее травматичны.
Ранняя диагностика катаракты может позволить провести соответствующее лечение заболевания, а также профилактические действия, направленные на уменьшение осложнений. Сроки оперативного вмешательства при врождённой катаракте у детей устанавливают в зависимости от остроты зрения ребёнка. При сильном помутнении хрусталика, возможно прооперировать в первые шесть месяцев жизни. В дальнейшем назначают обязательную коррекцию зрения при помощи очков, а к 6 годам рекомендуют контактные линзы. Для обеспечения полноценного развития сетчатки глаза и снижения риска возникновения косоглазия, амблиопии или ослабления зрительного анализатора, и уменьшения опасности непроизвольных частых колебательных движений глаз или нистагма при катаракте офтальмологи назначают соответствующее медикаментозное профилактическое лечение.
При врожденном дакриоцистите или непроходимости слёзно-выводящих путей назначают медикаментозное лечение в комплексе с лечебным массажем нижнего века. Такой метод лечения, начиная с роддома, при ранней диагностики заболевания даёт отличные результаты в 99% случаев данного заболевания.
Выявленный на раннем этапе птоз-опущение век, оперативно устраняется при достижении ребёнком возраста 2-3 лет. До этого периода малышу необходимо поднимать веки механически и удерживать их при помощи лейкопластыря, для хорошего развития зрения.
Врождённое или появившееся косоглазие, также нельзя оставлять без внимания, так как косоглазие может быть следствием одной из патологий органов зрения. Необходимы обязательные консультации и лечение детей с данной патологией глаз у окулиста.
Очень важное значение для оздоровления малышей имеет раннее выявление ангиомы у новорожденных. Ангиома - это доброкачественное, в большинстве случаев, врождённое образование, состоящее из лимфатических и кровеносных сосудов. Если ангиома небольшая и не начала увеличиваться в размерах, то рекомендуется её удалить в раннем возрасте методом криокоагуляции или замораживания, либо при помощи косметической хирургической операции.
Диагностика врождённых заболеваний глаз и их лечение на раннем этапе жизни являются профилактикой развития слепоты у детей.
Особенности хирургической тактики и результаты имплантации иол у детей первого года жизни с врожденными катарактами
На правах рукописи
КОНОНОВ ЛЕОНИД БОРИСОВИЧ
ОСОБЕННОСТИ ХИРУРГИЧЕСКОЙ ТАКТИКИ И РЕЗУЛЬТАТЫ
ИМПЛАНТАЦИИ ИОЛ У ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ С ВРОЖДЕННЫМИ КАТАРАКТАМИ
14.01.07 - глазные болезни
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2010
Работа выполнена в ФГУ «Московский научно – исследовательский институт глазных болезней им. Гельмгольца» Минздравсоцразвития России (директор – Заслуженный деятель науки РФ, д. м.н. профессор В. В. Нероев )
Научный руководитель: доктор медицинских наук
Круглова Татьяна Борисовна
Официальные оппоненты: доктор медицинских наук, профессор
Степанов Анатолий Викторович
доктор медицинских наук
Зубарева Людмила Николаевна
Ведущая организация: ГОУ ДПО «Российская медицинская академия последипломного образования» Росздрава
Защита диссертации состоится «14» декабря 2010 года в 14 часов на заседании диссертационного совета Д 208.042.01 при ФГУ «МНИИ глазных болезней им. Гельмгольца» Минздравсоцразвития России.
( Москва, ул. Садовая – Черногрязская, 14/19)
С диссертацией можно ознакомиться в научной библиотеке ФГУ «МНИИ глазных болезней им. Гельмгольца» Минздравсоцразвития России по адресу Москва ул. Садовая – Черногрязская, 14/19.
Автореферат разослан « » ноября 2010
Ученый секретарь диссертационного совета:
Доктор медицинских наук Филатова Ирина Анатольевна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Врожденные катаракты (ВК) являются одной из основных причин инвалидности по зрению с детства, встречаясь в случаев на 10000 новорожденных и составляя 9,4 - 37,3% в структуре слепоты и слабовидения ( Хватова А. В. 2003, 2006, Либман Е. С. 2010, Gilbert C. Foster A. Rahi J. 1995). В литературе широко освещаются клинические особенности ВК, методы и результаты хирургического лечения. В то же время функциональные исходы операций остаются малоудовлетворительными, что связано с отсутствием адекватной коррекции афакии и наличием сопутствующей патологии глаз. Оптимальным видом коррекции афакии общепризнанна интраокулярная. В то же время, отношение к ней у детей раннего возраста неоднозначно, что связанно с анатомо – топографическими особенностями растущего глаза ребенка. (Аветисов С. Э. 2005 г. Азнабаев М. Т. 2005г. Боброва Н. Ф. с соавт. Zetterstrem c cоавт. 2007 г.). По мнению большинства авторов только ранняя интраокулярная коррекция, осуществляемая в критический, сенситивный период развития зрительного анализатора, способствует лучшему развитию зрительных функций ребенка (Кинзябулатова О. Ю. 2004 г. Eibschitz-Tsimhoni M. 2007 г.). В то же время, вопросы расчета оптической силы ИОЛ, имплантируемой грудным детям, в литературе не освещен. Не разработанной остаётся оптимальная тактика при ВК, имеющих врожденные помутнения задней капсулы хрусталика. В настоящее время общепринятой является тактика ранней экстракции ВК с адекватной коррекцией афакии и интенсивным плеоптическим лечением в послеоперационном периоде (Ковалевский Е. И.1971, Аветисов С. Э. 2005 г. Жукова О. В.2006 г.). Технология хирургии ВК на современном этапе состоит из тоннельных микроразрезов, аппаратной или инструментальной аспирации – ирригации хрусталиковых масс и эндокапсулярной имплантации гибких акриловых ИОЛ (Buratto L. 1999 г. Lundvall A. 2006 г. Боброва Н. Ф. 2005 г.). При этом наиболее важным, сложным и не всегда прогнозируемым при его выполнении на детских глазах является проведение переднего непрерывного кругового капсулорексиса, что требует выработки оптимальной микрохирургической тактики. Противоречивы данные по тактике к прозрачной задней капсуле хрусталика. Работами последних лет показано, что проведение заднего капсулорексиса, широко применяемого во взрослой практике с целью профилактики вторичных катаракт, не предотвращает их развитие после удаления катаракт у детей, что обусловлено высокими регенераторными способностями глаз детей раннего возраста. Кроме того ее вскрытие значительно повышает риск развития послеоперационных осложнений (Боброва Н. Ф с соавт. 2003 г. Романова Т. В. 2007 г. O'Keefe M. 2007 г. Michaelides M. 2007 г. Lundvall A. 2006 г.).
Множество нерешенных вопросов не позволяют определить оптимальную микрохирургическую тактику во время экстракции врожденных катаракт с одномоментной имплантацией ИОЛ детям грудного возраста.
Цель исследования. разработать показания, оптимальную микрохирургическую тактику экстракции врожденные катаракты (ВК) и разработать методику расчета оптической силы имплантируемой интраокулярной линзы (ИОЛ) у детей грудного возраста.
Задачи исследования:
1. Разработать рациональную микрохирургическую технику экстракции ВК у детей первого года жизни, создающую оптимальные условия для внутрикапсулярной имплантации ИОЛ, на основе анализа клинико-анатомических особенностей помутнений хрусталика.
2. Разработать показания и противопоказания к первичной имплантации ИОЛ детям первого года жизни на основе изучения анатомо-топографических особенностей глаз грудных детей, наличия другой сопутствующей врожденной патологии глаза и анализа характера течения послеоперационного периода.
Откройте свой блог и публикуйте статьи, новости, пресс-релизы, фотогалереи бесплатно!
3. Уточнить методику расчета оптической силы имплантируемой ИОЛ на основе изучения динамики роста глаза и изменения рефракции артифакичного глаза у детей, прооперированных в возрасте до 1 года.
4. Разработать методику ИАГ-лазерной капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика и определить оптимальные сроки ее проведения, на основе анализа клинических и иммунологических показателей.
5. Изучить эффективность первичной имплантации ИОЛ, проведенной с учетом разработанных технологических приемов экстракции врожденных катаракт у детей первого года жизни, на основе анализа функциональных результатов.
Научная новизна:
Впервые разработана дифференцированная микрохирургическая тактика экстракции ВК детям грудного возраста с учетом клинического полиморфизма хрусталика, позволяющая максимально полно удалять вязкие массы и сформировать надежный капсульный мешок для стабильной фиксации в нем ИОЛ.
Впервые показано, что имплантация ИОЛ детям первого года жизни с ВК не увеличивает частоту развития послеоперационных воспалений по сравнению с афакичными глазами, а наоборот уменьшает степень их выраженности, а в ряде случаев предупреждает развитие вторичной глаукомы, благодаря профилактике иридо - капсулярных сращений.
Впервые разработаны показания и противопоказания к первичной имплантации ИОЛ детям первого года жизни с ВК, учитывающие анатомо-топографическое состояние глаза и наличие сопутствующей катаракте другой врожденной глазной патологии.
Впервые изучено влияние операций, проведенных в первый год жизни ребенка, на динамику роста артифакичного глаза и показана ее зависимость от исходного размера глазного яблока.
Впервые изучена преломляющая сила роговицы на глазах с ВК и изменение рефракции глаза в отдаленные сроки после имплантации ИОЛ у детей грудного возраста.
Разработана методика расчета оптической силы имплантируемой ИОЛ у детей с ВК первого года жизни, основанная на определении величины гипокоррекции оптической силы ИОЛ, рассчитанной по формуле SRK II, с учетом оптической силы роговицы и разницы исходной и прогнозируемой, после завершения физиологического роста глаза, ПЗО.
Впервые разработана рациональная методика ИАГ-лазерной задней капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика и обоснованы оптимальные сроки ее проведения, основанные на анализе клинических и иммунологических показателей (заявка на изобретение №******** от 02.11.2009).
Впервые изучены отдаленные (3 года наблюдений) функциональные результаты и электрофизиологические показатели у детей с врожденными катарактами после первичной имплантации ИОЛ.
Практическая значимость:
Разработаны технологические особенности проведения различных этапов экстракции врожденных катаракт, создающие оптимальные условия для внутрикапсулярной имплантации ИОЛ детям первого года жизни.
Проведение операций у детей грудного возраста с врожденными катарактами с учетом разработанных показаний и противопоказаний к имплантации ИОЛ, позволяет уменьшить частоту операционных и послеоперационных осложнений, улучшить функциональные и анатомические результаты операций.
Разработанная методика расчета оптической силы имплантируемой ИОЛ детям грудного возраста создает оптимальные условия для развития зрительного анализатора при условии дополнительной коррекции артифакичного глаза контактными линзами или очками до периода окончания физиологического роста глазного яблока.
Разработанная методика выполнения ИАГ-лазерной капсулотомии на артифакичных глазах при наличии «врожденного фиброза» задней капсулы хрусталика и оптимальные сроки ее проведения позволяют избежать развития послеоперационных осложнений и достичь хороших оптических результатов.
Основные положения, выносимые на защиту:
Разработанные технологические приемы проведения различных этапов экстракции врожденных катаракт, учитывающие выявленный клинический полиморфизм состояния хрусталика и глаза, позволяют создать оптимальные условия для внутрикапсулярной имплантации гибких ИОЛ детям грудного возраста.
Проведение операций с учетом разработанных показаний и противопоказаний к внутрикапсулярной имплантации ИОЛ детям первого года жизни, учитывающих анатомо-топографическое состояние глаз и наличие сопутствующей катаракте другой врожденной глазной патологии, позволяют уменьшить частоту послеоперационных осложнений и достичь оптимальных анатомо-оптических результатов лечения.
При определении оптической силы ИОЛ, имплантируемой детям грудного возраста, необходима гипокоррекция показателей, полученных при расчете по формуле SRK II, величина которой определяется оптической силой роговицы и разницей исходной и прогнозируемой после окончания физиологического роста глазного яблока ПЗО глаза.
Проведение ИАГ-лазерной капсулотомии на артифакичных глазах с «врожденным фиброзом» задней капсулы хрусталика по разработанной нами методике с учетом оптимальных сроков ее выполнения позволяет достичь оптимальных анатомо-оптических результатов.
Ранняя интраокулярная коррекция афакии у детей с ВК создает оптимальные условия для физиологического развития зрительного анализатора и получения максимально возможных, с учетом депривационной амблиопии, функциональных результатов хирурго-плеоптического лечения.
Апробация работы:
Основные положения работы доложены и обсуждены на Российских и международных конференциях: Всероссийской научной конференции молодых ученых «Актуальные проблемы офтальмологии » (Москва, 2008 г.), VI Конгрессе специалистов перинатальной медицины (Москва, 2009 г.), Российском общенациональном офтальмологическом форуме (Москва, 2009 г.), IX съезде офтальмологов России (Москва, 2010 г.). «Современная микрохирургия детских катаракт». XII Съезд офтальмологов Украины. ( Одесса 2007, 2010 г.)
Внедрение результатов работы в практику:
Результаты исследования отражены в 23 публикациях, в том числе в зарубежной печати (2) и медицинской технологии (2009г.) и внедрены в практическую деятельность отдела патологии глаз у детей и детской консультативной поликлиники МНИИ ГБ им. Гельмгольца. Материалы диссертации включены в учебную программу тематических декадников, клинической ординатуры по детской офтальмологии, ежемесячного сертификационного усовершенствования по курсу «Офтальмология», проводимого кафедрой глазных болезней ФПДО МГМСУ на базе МНИИ ГБ им. Гельмгольца (зав. кафедрой Заслуженный деятель науки РФ, д. м.н. профессор В. В.Нероев).
Публикации:
По теме диссертации опубликовано 23 работы, из них 2 – в центральной и 2 в зарубежной печати. По теме диссертации подана заявка на изобретение №******** от 02.11.2009.
Структура и объем диссертации:
Работа изложена на 100 страницах, содержит 16 таблиц и 12 иллюстраций. Библиография включает 163 источника, в том числе 67 отечественных и 96 зарубежных.
СОДЕРЖАНИЕ РАБОТЫ
Материал и методы исследования
Проведены клинические, иммунологические и электрофизиологические обследования 96 детей (134 глаза) и хирургическое лечение 76 детей (120 глаз) с ВК в возрасте от 3 до 12 месяцев. Контрольную группу составили 92 ребенка (130 глаз с афакией) того же возраста. Среди форм ВК преобладали атипичные (90 глаз, 75,0%), реже - зонулярные и полные. В 35,3% (46 глаз) имелись врожденные аномалии органа зрения, среди которых преобладал микрофтальм (31,3%), часто сочетающийся с уменьшением роговицы и ПЗО глаза (40,0%). Реже (14 глаз, 10,4%) отмечены различные варианты мезодермального дисгенеза: удлиненные отростки цилиарного тела, гиалиновые и зрачковые мембраны, первичное персистирующее гиперпластическое стекловидное тело. Этиология ВК установлена в 39,6%: наследственная форма – 11,5%, вследствие перинатального инфицирования вирусами ЦМВ, ВПГ, краснуха –28,1%, галактоземия - 2,6%.
Клиническое офтальмологическое обследование. Проведен анализ 837 офтальмологических обследований на протяжении 1-4 лет после операции, включающий, наряду со стандартными, методики, необходимые для расчета ИОЛ (авторефкератометрия, ультразвуковая биометрия). Электрофизиологические исследования проведены в состоянии медикаментозного сна до и через 6 месяцев - 2 года после операции. Регистрация Ганцфельд ЭРГ, Фликер ЭРГ 30Гц, ЗВП проводилась согласно «Стандартам Международного общества клинической электрофизиологии зрения» (Стандарты ISCEV) на электроретинографе Научно-медицинской фирмы «МБН» (Россия) с использованием методики «Стандарт ISCEV крючок».
Экстракцию ВК проводили методом факоаспирации и мануальной аспирацией-ирригацией с использованием тоннельных роговичных разрезов и вискоэластиков. Для имплантации использовали моноблочные (Acrysof SA30AL; SN60AT, (Alcon) и трехчастные ИОЛ (Acrysof MA60AC (Alcon).
Иммунологическое обследование на органоспецифические тканевые аутоантитела к роговичным, хрусталиковым и S антигенам сетчатки в слезной жидкости методом РПГА в модификации О. С. Слеповой (1990 г.) проведены 18 детям (24 глаза) через 3-4 дня – 2-3 месяца после операции. Исследования выполнены в лаборатории вирусологии и иммунологии ФГУ «МНИИ ГБ им. Гельмгольца» Минздравсоцразвития России.
Статистическая обработка материала проведена с использованием программы «Statistika StatSoft 7».
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ
1. Особенности экстракции врожденных катаракт с имплантацией ИОЛ у детей грудного возраста .
У детей с ВК первого года жизни возникали большие сложности при выполнении переднего капсулорексиса, что было обусловлено возрастными особенностями глаз и большим клиническим полиморфизмом состояния передней капсулы (прозрачная, неизмененная капсула выявлена только в 24,9% случаев). Анализ клинической картины позволил разработать дифференцированные методики переднего капсулорексиса: 1. Стандартный метод выполняли при неизмененной передней капсуле и при ее помутнениях с диаметром до 2,0мм. 2. Комбинированный инструментальный капсулорексис применяли при наличии центрального помутнения с диаметром 3,0-4,0 мм (83 глаза, 69,1%). Вскрытие капсулы начинали по наружному его краю или отступя на 1-2мм, затем задавали направление цанговыми ножницами 23G, далее завершали пинцетом или комбинировали ножницы и пинцет при тенденции к радиальному ходу капсулорексиса (рис.1).
3. Циркулярная передняя капсулэктомия осуществлялась при помутнениях диаметром 5,0 и более, и наличии толстой передней капс,2%). Формировать отверстие начинали со вскрытия передней капсулы в зоне помутнения V-образным кератомом 1,25 мм в двух меридианах на 3 и 9 часах, не доходя до края помутнения 0,5 мм. Затем образованные отверстия соединяли в циркулярном направлении цанговыми ножницами 23 G по внутренней части помутнения (рис.2). В результате этого формировалось фиброзное кольцо передней капсулы, препятствующее ее радиальным разрывам при раскрытии гибкой ИОЛ и создающее оптимальные условия для её стабильной центрации (рис.3).
Капсулэктомия ножницами 23 G
Фиброз передней капсулы хрусталика d 3 -4 мм
Роговичный разрез со вскрытием передней капсулы
Результат передней капсулэктомии
Удаление хрусталиковых масс проводили методом факоаспирации (сохраненный объем хрусталика, нормальные анатомические размеры глаза), аспирации-ирригации (полурассосавшиеся формы ВК, микрокорнеа, недостаточным мидриазом, задний лентиконус) и вискоаспирацией (атипичные формы ВК).
Ранний послеоперационный период у большинства детей (88 глаз, 73,5%) протекал ареактивно. Имплантация ИОЛ не увеличивала частоту воспалительных осложнений по сравнению с афакичными глазами (21,6% и 25,0% соответственно), а степень их выраженности была значительно меньше: ириты I степени отмечены на 18 глазах (15,0%) (афакия – 15 глаз, 8,4%), ириты II степени - только на 8 глазах (6,6%) (афакия – 18 глаз, 16,9%). Анализ причин развития воспаления выявил прямую зависимость от исходных анатомических параметров оперируемого глаза.
Наиболее часто (21 глаз; 58,2%) воспалительные реакции отмечены на глазах с передним микрофтальмом I-II степени при размерах вертикального и горизонтального диаметра роговицы 9,0 х 10,0 и 9,0 х 9,0 мм. При этом большое значение имело ПЗО глаза. При его уменьшении на 1,5-2,5 мм (ПЗО = 16,2-17,3 мм) частота послеоперационных иритов увеличивалась в 2 раза (38,8%) по сравнению с детьми, на глазах которых отмечено уменьшение только роговицы (19,4%). Это позволило нам считать данные анатомические параметры глаз противопоказанием для имплантации ИОЛ детям грудного возраста.
В структуре отдаленных послеоперационных осложнений доминировало развитие вторичных катаракт в форме шаров Адамюка-Эльшнига (81глаз, 67,5%) и фиброза задней капс,8%) или их сочетания (24 глаза, 20,0%). Особенностью формирования шаров Адамюка-Эльшнига было бурное разрастание эпителиальных клеток хрусталика, связанное с сохранением большей части капсульного мешка неполным удалением хрусталиковых масс при атипичных формах ВК и при наличии ригидного зрачка и характерной для детского возраста повышенной способности «Е» – клеток хрусталика к пролиферации и метаплазии.
Развитие поздних экссудативно-пролиферативных реакций с формированием иридо-капсулярных, иридо-корнеальных сращений и прехрусталиковой пленки, синдрома «Захвата зрачка», преципитатов на ИОЛ и ее децентрация были отмечены в группе детей, перенесших ирит, часто болевших после операции и имевших сопутствующую ВК врожденную патологию в виде микрокорнеа I-II степени и микрофтальма. Вторичная глаукома встречалась только на глазах с афакией (16,3%), что мы объясняем барьерной ролью ИОЛ, которая становится препятствием для формирования сращений радужки с задней капсулой хрусталика и заращения капсульного мешка, сохраняя тем самым нормальные анатомические соотношения глаза ребенка. Важным моментом является так же и наша тактика по отношению к задней капсуле хрусталика, которую мы стремились сохранить во всех случаях.
Показания и противопоказания к внутрикапсулярной имплантации ИОЛ детям с ВК грудного возраста
Анализ характера течения раннего и отдаленного послеоперационного периода позволил разработать показания и противопоказания к ранней имплантации ИОЛ. Показано, что у детей с ВК грудного возраста имплантация ИОЛ возможна только при определенных анатомических параметрах глаз: диаметр роговицы = 9,5 х 10,0 мм и более при нормальном или уменьшенном на 0,5-1,0 мм ПЗО глаза.
Противопоказанием к внутрикапсульной имплантации ИОЛ является значительное уменьшение объема задней камеры и капсульного мешка на глазах с диаметром роговицы 9,0 х 9,5мм и менее при уменьшении ПЗО глаза от возрастной нормы более чем на 1 мм.
При решении вопроса о возможности внутрикапсульной имплантации ИОЛ так же необходимо учитывать наличие различных вариантов мезодермального дисгенеза передней камеры, которые были отмечены в 10,4% случаев (14 глаз). Наличие удлиненных отростков цилиарного тела при синдроме ППГСТ, занимающих значительную часть задней камеры глаза, является абсолютным противопоказанием к имплантации ИОЛ. К относительным противопоказаниям мы отнесли наличие персистирующей сосудистой сумки хрусталика, гиалиновых мембран на радужке, требовавших дополнительных реконструктивных вмешательств, что явилось дополнительным фактором риска развития экссудативно-пролиферативных реакций.
Приглашаем Вас бесплатно открыть свой сайт . который будет размещен внутри портала.
Размещайте новости и пресс-релизы бесплатно, добавляйте фото целыми галереями! Открыть сайт!
Врожденная катаракта у детей
Причина появления катаракты у детей до сих пор не известна. Появляется врожденная катаракта у детей не только путем передачи из поколения в поколение, чаще, наоборот, у здоровых родителей.
Врачи настаивают, что лечение должно быть при первом проявлении. Известно, что врожденная катаракта у детей не прогрессирует. Современные ультразвуковые аппараты могут выявить врожденную катаракту до появления малыша на свет. Тем самым лечение возможно подобрать заранее.
Четкое, хорошее зрение окончательно формируется у ребенка примерно ко второму году его жизни. Изначально, с момента рождения зрения ребенка размыто, и лишь с постоянными нагрузками и тренировками на глаза оно становится все четче. Но если хрусталик мутный, то нагрузка является не достаточной.
Начинать лечение нужно сразу. Признаками катаракты у детей следующие:
- ребенок закрывает часто один глаз;
- постоянно припухшие веки;
- очень часто моргает, трясет головою наклоняя ее;
- часто трет глаза;
- цвет зрачка мутный, не черный;
- в возрасте примерно двух месяцев, смотря на предметы, не останавливает взгляда и не узнает родителей;
- глаза бегают по сторонам.
Врожденная катаракта у детей не оперируется по истечении ее срока в два года. В этом нет смысла, так как если удалить белесый хрусталик, то зрение не восстановится, так как свет будет попадать все равно в мертвую зону. Таковая зона не способна воспринимать зрительную информацию. Именно поэтому время в этом случае не на вашей стороне.
Выходов несколько. Либо удалить хрусталик, либо приспособиться. Самый подходящий период для операции:
- возраст до четырех месяцев при помутнении обеих глаз;
- при помутнении одного глаза в период после рождения или достигнув возраста шести недель. Если помутнение затронуло только часть хрусталика, то операция не требуется.
Врожденная катаракта у детей
Причина появления врожденной катаракты остаётся неизвестной. В некоторых семьях эта болезнь передается из одного поколения в другое, но чаще ребенок появляется на свет с катарактой у вполне нормальных родителей.
В чём может быть причина?
Известно, что особенно страшны для детских глаз болезни, перенесенные мамой в период беременности: цитомегаловирусная инфекция, герпесные, токсоплазмоз. Иногда в качестве причины такого заболевания как врожденная катаракта у детей может выступать неправильная работа материнских и детских паращитовидных желез. Нынешние ультразвуковые аппараты позволяют выявить врожденную катаракту перед рождением ребенка и заранее подобрать лечение.
В основном врожденная катаракта у детей не прогрессирует, и сообразно росту ребенка хрусталик не тускнеет. К счастью, это заболевание не может перейти с больного глаза на здоровый. Тем не менее, доктора настаивают на лечении при первом проявлении болезни.
Время работает против
Едва появившись на свет, дети всё видят нечётким и слегка размытым. Полноценное зрение формируется у детей только к двухлетнему возрасту, и то если глаз неустанно трудится. При мутном хрусталике сетчатка находится в темноте, из-за чего клетки не получают достаточной нагрузки. Обнаружив болезнь на ранних стадиях, нужно начинать лечение. Не откладывайте поход к врачу, если:
- цвет зрачка у ребёнка не черный, а мутный или белесый; ребенок непрестанно трет глаза; с век никогда не спадает припухлость: малыш часто закрывает один глаз; наклоняет голову вперёд и трясёт ею, постоянно моргает; в двухмесячном возрасте не узнает родителей и не останавливает взгляда на предметах; глаза ребёнка все время «бегают»: беспричинно движутся по сторонам.
При врожденном заболевании время работает против больного: если в течение первых двух лет глаз не окажется дееспособным, то он не окажется таковым никогда. Вот почему не имеет смысла оперировать врожденную катаракту по истечении двухгодичного срока. Даже если удалить белесый хрусталик, свет всё равно будет попадать в мертвую зону, неспособную воспринять зрительную информацию.
Что же делать?
Либо приспосабливаться к жизни с замутнённым хрусталиком, либо удалять его. Оптимальный период для проведения подобной операции при полном помутнении одного глаза — после рождения чада и при достижении шестинедельного возраста, при помутнении двух глаз — до 4 месяцев. В случае частичного сохранения зрения, то есть когда помутнение коснулось небольшой части хрусталика, операция не нужна.
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Когда используется микрокоррекция
Когда используется микрокоррекция  Весенний макияж для серо зеленых глаз
Весенний макияж для серо зеленых глаз  Макияж для больших выпученных глаз
Макияж для больших выпученных глаз  Какой хрусталик лучше при катаракте клиники самары 2014г отзывы
Какой хрусталик лучше при катаракте клиники самары 2014г отзывы  Катаракта операция стоимость пермь
Катаракта операция стоимость пермь  Визин классический со скольки лет
Визин классический со скольки лет