Дифференциальная диагностика катаракты и отслойки сетчатки

Без названия
Отслойка сетчатки. Отслоение сетчатки глаза у собак
Основные сведения
Отслойка сетчатки — патологическое состояние, при котором сетчатка глаза теряет контакт с сосудистой оболочкой и отходит от нее.
Хориоретинит — воспаление сетчатки и сосудистой оболочки глаза.
Пигментный эпителий представляет собой часть сетчатки, но анатомически более тесно связан с сосудистой оболочкой, поэтому возможна отслойка нейроэпителиального слоя сетчатки от пигментного эпителия.
При двусторонней отслойке сетчатки или хориоретините следует заподозрить системное заболевание. Отслойка сетчатки может возникнуть вследствие дегенеративных процессов (прогрессирующей атрофии сетчатки), аномалий развития (колобомы зрительного нерва у колли, тяжелой дисплазии сетчатки у лабрадоров-ретриверов, английских спрингер-спаниелей, бедлингтон-терьеров, дисплазии нейроэпителия у австралийских пастушьих собак), геморрагических осложнений системных заболеваний (гипертонической болезни, повышенной вязкости крови, полицитемии, гипоксии), почечной недостаточности, феохромоцитомы, гипотиреоза, первичных опухолей или метастазов (миеломной болезни, лимфосаркомы, гранулема-тозного менингоэнцефалита), инфекционного ретинита или хориоретинита.
Хориоретинит у собак может быть вирусного (чума), бактериального (септицемия/бактериемия), риккетсиозного (эрлихиоз, боррелиоз), грибкового (аспергиллез, бластомикоз, кокцидиомикоз, гистоплазмоз, криптококкоз), растительного (геотрихоз, прототекоз) и паразитарного (миграция личинок при стронгилоидозе, аскаридозе; токсоплазмоз, лейшманиоз, неоспора) происхождения.
У кошек хориоретинит обычно вызывают вирусы (лейкоза, иммунодефицита и инфекционного перитонита кошек), грибы (криптококки, гистоплазмы), паразиты (токсоплазмы, личинки гельминтов или насекомых). Причиной хориоретинита также могут стать аутоиммунные болезни (тромбоцитопения, системная красная волчанка, узелковый периартериит у кошек), травма или инородное тело (обычно одностороннее поражение), интоксикация (лекарствами).
Первичная отслойка. Через дефекты в дегенеративно измененной сетчатке (возрастные изменения, катаракта, дистрофия сетчатки), часто возникающие при резких движениях, физическом напряжении, непрямой травме, в субретинальное пространство проникает жидкость из стекловидного тела. Первичная отслойка также может возникнуть после офтальмологических операций или при разжижении стекловидного тела.
Вторичная отслойка вызывается более плотным образованием (опухолью, экссудатом, кровоизлиянием и т.д.) и возникает при различных системных и глазных болезнях.
Вторичная отслойка сетчатки встречается чаще первичной. Последнюю наблюдают у собак вследствие более частого возникновения катаракты.
Генетические нарушения и предрасположенность пород играют роль при некоторых аномалиях развития (наследственной катаракте, вывихе хрусталика). Отслойка сетчатки чаще возникает у старых животных, так как они чаще страдают катарактой и болезнями внутренних органов, хотя при аномалиях развития возможны врожденная и ювенильная формы отслойки сетчатки.
При отслойке сетчатки зрение снижено или утрачено. Наблюдают расширение зрачка с замедлением или отсутствием зрачкового рефлекса. При офтальмоскопии отслоенная часть сетчатки имеет сероватый или серо-голубой цвет и выступает в стекловидное тело в виде относительно плоского или выпуклого образования с неровной, складчатой поверхностью. Сосуды на этом участке извиты и имеют более темный цвет. В большинстве случаев в зоне отслойки виден разрыв в виде ярко-красного пятна различной величины и формы. Можно обнаружить осложнение со стороны стекловидного тела (разжижение, кровоизлияния).
При хориоретините на глазном дне наблюдают очаговые или диффузные помутнения белого, серого или желтого цвета, изменения диаметра и хода сосудов; возможны перипапиллярный отек сетчатой оболочки, гиперемия диска зрительного нерва, стертость его границ. У кошек с офтальмомиазом можно обнаружить извитые ходы личинок насекомых.
Дифференциальную диагностику проводят со слепотой или снижением зрения при неврите зрительного нерва, глаукоме, катаракте, прогрессирующей атрофии сетчатки, болезнях ЦНС. При офтальмоскопии расширение зрачка с замедлением или отсутствием зрачкового рефлекса можно обнаружить при глаукоме, поражении ядра глазодвигательного нерва, неврите зрительного нерва, прогрессирующей атрофии сетчатки. Для подтверждения диагноза отслойки сетчатки или хориоретинита обычно достаточно офтальмоскопии.
Лабораторные и другие методы исследования
При сопутствующих болезнях наблюдают соответствующие изменения в крови и моче. Для выявления первичного процесса выполняют электрофорез белков и определение белка Бенс-Джонса в моче для диагностики миеломной болезни, коагулограмму, бактериологическое исследование глазной жидкости, определение гормонов щитовидной железы, соответствующие серологические тесты при подозрении на инфекционные заболевания. Измеряют АД. Среднее АД у собак и кошек обычно не превышает 160 мм рт.ст.
Рентгеновское исследование органов грудной полости проводят для выявления опухоли или увеличенных лимфатических узлов, инфекционного поражения; позвоночника — при спондилите или миеломной болезни.
Основным средством диагностики является непрямая бинокулярная офтальмоскопия. При УЗИ глаза, кроме того, можно обнаружить вывих хрусталика или опухоль. УЗИ особенно помогает при затрудненной офтальмоскопии. Спинно-мозговую жидкость исследуют при подозрении на заболевание ЦНС или неврит зрительного нерва. В случае инфекционного процесса или опухоли для уточнения диагноза возможно выполнение витроцентеза, хотя он может способствовать усилению воспаления или вызвать кровотечение, что уменьшает шансы на восстановление сетчатки и возвращение зрения.
Лечение обычно проводят амбулаторно. Активность животного следует ограничить до восстановления сетчатки. По показаниям назначают лечение основной болезни.
Основным методом лечения отслойки сетчатки является лазерная коагуляция. Возможно также оперативное лечение (сближение оболочек с помощью пломб, нитей, эндовитреальных трансплантатов), но метод дорогой и выполняется лишь в немногих центрах.
При остром хориоретините местно применяют мидриатические средства (при выраженной воспалительной реакции 1% раствор атропина сульфата, 0,2% раствор гидробромида скополамина), инстилляции 1% эмульсии гидрокортизона 4-5 раз в сутки, аппликации 0,5% гидрокортизоновой мази 3-4 раза в сутки, субконъюнктивальные и ретробульбарные инъекции 0,2 мл 0,5-1% эмульсии кортизона или гидрокортизона 1-2 раза в неделю. По показаниям назначают также общую противовоспалительную и антибактериальную терапию. Преднизолон внутрь с постепенным снижением дозы можно использовать при мультифокальном хориоретините. Системное введение глюкокортикоидов противопоказано при системных микозах.
Без лечения наступает значительное снижение зрения или слепота. Прогноз при полной отслойке сетчатки неблагоприятный. Слепота вследствие дистрофии сетчатки может развиться даже после успешного лечения. Хориоретинит может привести к снижению остроты зрения при центральной локализации или в случае развития дистрофии сетчатки.
Животные, особенно кошки, могут хорошо адаптироваться к слепоте.
Отслойка сетчатки
Что такое отслойка сетчатки?
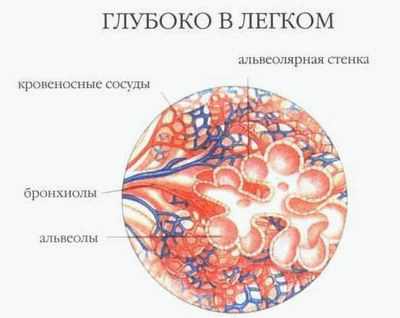
Сетчатка выстилает глазное яблоко изнутри. Она воспринимает свет и преобразует его в нервные импульсы, которые затем передаются в головной мозг.
Отслойка сетчатки – это серьезное заболевание, требующее немедленного лечения. Возможность отслоения сетчатки обусловлена особенностями ее строения – в заднем отделе она состоит из 10 слоев, и свет, прежде чем попасть на фоторецепторы - специальные световоспринимающие клетки, должен пройти все слои. Отслойка сетчатки представляет собой отделение слоя фоторецепторных клеток - палочек и колбочек - от самого наружного слоя - пигментного эпителия сетчатки, обусловленное скоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения.
Какие бывают отслойки и почему?
Различают 3 вида отслоек сетчатки:
- регматогенная (первичная)
- травматическая
- вторичная (экссудативная, тракционная)
► Травматическая отслойка сетчатки связана с травмой глаза. Отслойка может возникнуть как непосредственно в момент травмы или непосредственно после нее, так и в течение нескольких лет. Отслойка сетчатки, возникшая как осложнение в результате хирургического вмешательства, также относится к разряду травматических.
► Вторичная отслойка является следствием различных заболеваний и патологических состояний глаза: новообразований, воспалительных заболеваний сосудистой оболочки глаза и сетчатки, кровоизлияний и тромбозов, диабетической ретинопатии, ретинопатии недоношенных, серповидно-клеточной анемии и др.
► Экссудативная отслойка, или серозная, возникает, когда в результате какого-либо патологического процесса под сетчаткой начинает накапливаться жидкость, при этом в самой сетчатке никакого разрыва не образуется.
► Тракционная отслойка сетчатки происходит при натяжении (тракции), которое испытывает сетчатка со стороны стекловидного тела из-за образования в результате фибринозных тяжей или новообразованных сосудов, которые врастают в стекловидное тело (например, при диабетической ретинопатии).
Таким образом, риск отслойки сетчатки увеличивается при близорукости, наличии дистрофий сетчатки, перенесенных операций на глазах, травмах глаза, сахарном диабете, сосудистых заболеваниях.
Специалисты также классифицируют отслойку сетчатки по степени распространенности: локальную, распространенную, субтотальную, тотальную; по виду – плоскую, высокую, пузыревидную; по давности выделяют свежую, несвежую и старую отслойки.
Клинические симптомы при отслойке сетчатки
Предвестниками отслойки сетчатки могут быть: ощущение световых вспышек в глазу (фотопсии), искривление прямых линий (метаморфопсии). Если разрывается ретинальный сосуд, то пациент может жаловаться на появление большого количества «мушек перед глазом», черных точек. При возникновении непосредственно отслойки сетчатки появляется темная тень, занавеска, пелена перед глазами. Зрение быстро ухудшается. В утренние часы некоторые пациенты отмечают улучшение остроты зрения и расширение поля зрения.
Диагностика отслойки сетчатки
Если есть подозрение на отслойку сетчатки, требуется всестороннее обследование пациента. Ранняя диагностика отслойки сетчатки позволяет предотвратить неизбежную потерю зрения.
Особая роль в диагностике отслойки принадлежит методу офтальмоскопии – осмотру глазного дна – с помощью различных методик. При офтальмоскопии определяется степень распространенности отслойки, ее форма, локализуются разрывы, дистрофические участки. Глазное дно можно осмотреть с помощью специальных бесконтактных и контактных линз, при помощи прямого и непрямого налобного офтальмоскопа. Комбинация всех возможных методик исследования и многократный осмотр глазного дна в горизонтальном и вертикальном положении позволяет получить наиболее полную информацию.
Офтальмоскопически отслойка сетчатки проявляется исчезновением на каком-либо участке нормального красного рефлекса глазного дна, который в зоне отслойки становится серовато-беловатым. При небольшой высоте отслойки судить о ее наличии можно лишь по изменению хода сосудов и меньшей четкости сосудистой оболочки. При высокой отслойке виден беловато-сероватый пузырь, который слегка колышется при движении глаз. При старой отслойке в сетчатке возникают грубые складки, звездчатые рубцы. Отслоенная сетчатка становится неподвижной, ригидной.
Разрывы сетчатки имеют красный цвет и разную форму. Вид, локализация и размер разрыва во многом определяют скорость распространения отслойки сетчатки и перспективы лечения. Так, при расположении разрывов в верхней половине глазного дна отслойка, как правило, прогрессирует значительно быстрее, чем при нижних разрывах. Если разрыв расположен в нижней половине глазного дна, течение заболевания более медленное и благоприятное.
При диагностике отслойки сетчатки используются и другие методы исследования. Когда осмотр глазного дна затруднен или невозможен, например, при помутнении хрусталика, осуществляют ультразвуковое исследование. Электрофизиологические исследования проводят для оценки функциональных возможностей сетчатки при старой отслойке.
При подозрении на отслойку информативным может быть измерение внутриглазного давления: наблюдается умеренное снижение внутриглазного давления по сравнению с парным глазом.
Биомикроскопия – осмотр на щелевой лампе - позволяет определить патологические изменения в стекловидном теле: деструкцию, шварты (тяжей), кровоизлияния.
Проводят также исследование поля зрения – периметрию. Характерные для отслойки сетчатки выпадения в поле зрения также зависят от локализации и распространенности отслойки и вовлечения в патологический процесс центральной (макулярной ) области. Выпадение в поле зрения возникает на стороне, противоположной расположению отслойки.
Дифференциальный диагноз проводят между первичной и вторичной отслойками сетчатки.
Методы лечения
Отслойка сетчатки это заболевание, которое требует срочного лечения. При длительно существующей отслойке сетчатки развивается стойкая гипотония глазного яблока, катаракта, хронический иридоциклит, субатрофия глазного яблока и неизлечимая слепота. Основная задача при лечении отслойки - сближение слоев сетчатки. При наличии разрыва необходимо его блокировать.
Все методы хирургии отслойки сетчатки делятся на экстрасклеральные, когда вмешательство производится на поверхности склеры и эндовитреальные (вмешательство проводится изнутри глазного яблока).
Пломбирование склеры. сближение слоев сетчатки происходит за счет создания участка вдавления склеры извне. В проекции разрыва сетчатки к склере посредством швов прикрепляется силиконовая полоска (пломба) нужного размера. При этом склера под полоской вдавливается внутрь, склера и сосудистая оболочка приближаются к сетчатке, созданный вал вдавления блокирует разрыв, а жидкость, скопившаяся под сетчаткой, постепенно рассасывается. В зависимости от вида и локализации разрыва, положение пломб может быть различным (радиальным, секторальным или циркулярным). Иногда применяют циркляж — круговое вдавление эластичной силиконовой нитью или тесьмой в области экватора глазного яблока. В ряде случаев при большом объеме скопившейся субретинальной жидкости может потребоваться ее удаление (дренирование) через небольшой прокол склеры.
Баллонирование склеры. Операция заключается во временном подведении к склере в зоне проекции разрыва специального катетера с баллоном. При нагнетании в баллон жидкости он увеличивается в объеме, создавая такой же эффект вдавления склеры, какой получается при операции пломбирования. Баллонирование позволяет добиться рассасывания субретинальной жидкости и провести отграничительную лазеркоагуляцию сетчатки. После формирования спаек сетчатки с подлежащими тканями баллон удаляется. Операция баллонирования менее травматична, но имеет довольно ограниченный спектр показаний.
Эффект экстрасклеральных операций может быть закреплен диатермо-, фото-, лазеркоагуляцией и криопексией по границам участка отслойки, которые проводятся со стороны полости глаза траспупиллярно (через зрачок) или транссклерально. Эти методы вызывают спаечные процессы вокруг разрывов и таким образом фиксируют сетчатку.
Эндовитреальная хирургия — это операции, выполняемые со стороны полости глаза. При выполнении эндовитреального вмешательства доступ к полости стекловидного тела и сетчатке обеспечивается через три разреза склеры длиной менее 1 мм, через которые вводятся осветитель, инструмент и раствор для поддержания тонуса глазного яблока. Сначала производят витрэктомию — удаление стекловидного тела. Для того чтобы расправить и придавить сетчатку к подлежащим оболочкам глаза, вводят расширяющиеся газы, перфторорганические соединения (имеют большой удельный вес – «тяжелая вода») или силиконовое масло. После этого также может производиться лазеркоагуляция сетчатки. Иногда требуется длительная тампонада полости стекловидного тела, для чего используют газ и силиконовое масло. Газовый пузырь рассасывается около 2 недель, иногда месяц и более (в зависимости от используемого газа и его концентрации), постепенно уменьшается в объеме и замещается внутриглазной жидкостью. Силиконовое масло обычно удаляется из глаза через 2-3 месяца, иногда позже.
Необходим постоянный офтальмоскопический контроль в ходе операции и в послеоперационном периоде. Прогноз для зрения зависит от давности отслойки сетчатки, локализации разрывов, состояния стекловидного тела. Оптимальный срок операции — не более 2 месяцев с момента отслоения сетчатки.
Больные, оперированные по поводу отслойки сетчатки, должны находиться под диспансерным наблюдением офтальмолога и избегать физических перегрузок.
Профилактика отслойки сетчатки
Главная профилактическая мера – своевременное обращение к офтальмологу. Главная профилактическая мера – своевременное обращение к офтальмологу при появлении первых симптомов отслойки сетчатки и регулярные профилактические осмотры при наличии факторов риска.
После травм глаза должно быть произведено полное офтальмологическое обследование.
Осмотр беременных и проведение профилактической лазеркоагуляции при необходимости также могут предотвратить отслойку сетчатки во время родов.
Пациентам с высокой близорукостью, дистрофическими изменениями сетчатки или оперированным по поводу отслойки сетчатки противопоказаны некоторые виды спорта, особенно контактные, а также подъем тяжестей.
Лечение ретинобластомы, прогноз, дифференциальная диагностика
Лечение
Лечение зависит от размера, локализации опухоли, наличия отслойки сетчатки, субретинальных и витреальных отсевов опухоли и от состояния парного глаза.
1.Малые опухоли (до 4 мм в диаметре и 2 мм по толщине) без витреальных или субретинальных отсевов. Лечение возможно транспупиллярной лазерной термотерапией или криотерапией. Последняя особенно эффективна при преэкваториальных опухолях, недоступных для лазера.
2.Опухоли среднего размера
а) брахитерапия показана при опухолях размером более 12 мм в диаметре и 6 мм по толщине, которые не подходят для термотерапии или криотерапии, при условии отсутствия витреальных отсевов.
После лечения опухоль регрессирует с формированием кальцификатов;
б) химиотерапию с использованием карбоплатина, винкристина и этопозила можно комбинировать с циклоспорином. Препараты вводят внутривенно 1 раз в 3 нед в течение 4-9 мес в зависимости от тяжести заболевания. Возможно проведение криотерапии или термотерапии для усиления лечебного эффекта;
в) наружной лучевой терапии лучше избегать в связи с высоким риском возникновения таких осложнений, как катаракта, лучевая ретинопатия и косметическая деформация. У пациентов с эмбриональными мутациями она также является фактором риска для развития вторых злокачественных опухолей, таких как остеосаркома или фибросаркома.
3.Большие опухоли
а) химиотерапию применяют для уменьшения опухоли (хеморедукции), что позволяет облегчить последующее местное лечение и избежать энуклеации или наружного облучения. Химиотерапия также дает хороший эффект при наличии небольшой опухоли во втором глазу;
б) энуклеацию проводят, если хеморедукция неэффективна или интенсивная химиотерапия при нормальном состоянии парного глаза нецелесообразна. Ее также проводят при диффузной ретинобластоме, имеющей плохой функциональный прогноз и высокий риск рецидивирования при использовании других методов лечения. Энуклеацию следует выполнять крайне осторожно, добиваясь максимально длинного отсечения зрительного нерва (8-12 мм). Противопоказаний для установки орбитального имплантата нет. К сожалению, может произойти укорочение сводов и втягивание имплантата (синдром постэнуклеационного втяжения), что в дальнейшем потребует операции.
4.При экстраокулярном росте за пределами решетчатой пластинки проводят энуклеацию с последующей химиотерапией. При росте по культе зрительного нерва или транссклерально проводят химиотерапию и облучение орбиты.
5.При метастатической болезни применяют химиотерапию высокими дозами. Пациентам с наличием злокачественных клеток в ликворе показано интратекальное введение метотрексата.
Факторы прогноза
Смертность составляет 2—5% и зависит от ряда факторов.
1.Размер и локализация опухоли. Небольшие опухоли заднего полюса глаза диагностируют раньше, хотя это несущественная разница между эндофитным и экзофитным характером роста.
2.Клеточная дифференциация. Уровень смертности пациентов с опухолью, имеющей множество «розеток», намного ниже, чем у больных с недифференцированной опухолью.
3.Поражение зрительного нерва выше места пересечения во время операции сопровождается высоким уровнем смертности.
4.Инвазия хориоидеи или вортикозной вены способствует гематогенному распространению опухоли и тем самым усугубляет прогноз.
5.Экстрасклеральное распространение утяжеляет прогноз.
Дифференциальная диагностика
1.Первичная персистирующая гиперплазия стекловидного тела вызывает врожденную лейкокорию. Обычно встречается при микрофтальме и почти всегда односторонняя. Представлена ретролентальным образованием, натягивающим вставленные в него цилиарные отростки. Со временем образование сокращается и подтягивает цилиарные отростки к центру так, что они становятся видны через зрачок. Вовлечение в процесс задней капсулы хрусталика может в дальнейшем привести к катаракте.
2.Болезнь Coats почти всегда одностороннее поражение, чаще встречается у мальчиков и выявляется позднее, чем ретинобластома. Характеризуется телеангиоэктазиями сосудов сетчатки, распространенными интра- и субретинальными отложениями желтого твердого экссудата и экссудативной отслойкой сетчатки.
3.Ретинопатия недоношенных обычно может вызывать отслойку сетчатки и лейкокорию. Диагноз обычно прост, поскольку известен факт недоношенности и недостаточный вес ребенка при рождении.
а) хронический токсокарозный эндофтальмит может вызывать формирование циклитической мембраны и белого зрачка;
б) токсокарозная гранулема в заднем полюсе глаза может напоминать эндофитную ретинобластому.
5.Периферические увеиты могут походить на диффузную ретинобластому, встречающуюся у детей старшего возраста.
6.Дисплазия сетчатки характеризуется врожденной ретролентальной мембраной розового или белого цвета в микрофтальмичном глазу с мелкой передней камерой и удлиненными цилиарными отростками. Односторонние случаи обычно не связаны с системной патологией. У пациентов с двухсторонним поражением может встречаться болезнь Norrie или синдром Warburg, Patau и синдром Edward.
7.Инконтиненция (недержание) пигмента (синдром Вlосh-Sulzberger) — редкое, сцепленное с X-хромосомой доминантное заболевание у девочек. Характеризуется везикулобуллезным дерматитом на туловище и конечностях. Может проявляться мальформацией зубов, волос, ногтей, костей и центральной нервной системы. У 1/3 детей развивается рубцовая тракция сетчатки, которая может вызывать лейкокорию на первом голу жизни.
8.Ретиноцитома (ретинома) известна как доброкачественный вариант ретинобластомы. Характеризуется кальцинированным образованием, связанным с альтерацией ПЭС и хориоретинальной атрофией. Проявления подобны тем, что наблюдают после облучения ретинобластомы.
(просмотрена 3682 раз(а))
[682] постравматическая катаракта и отслоение сетчатки
Предварительный диагноз: постравматическая катаракта с подвывихом хрусталика левого глаза. В апреле 2004 г. на левом глазу выполнена операция факоэмульсификация катаракты с имплантацией линзы US OPTICS.
23.08.2004г. – появилась полупрозрачная занавеска коричневого цвета. После осмотра у врача предворительный диагноз- отслоение сетчатки. Явных разрывов не установлено. Конкретного диагноза тоже не установлено.
Подскажите, пожалуйста, что можно сделать в данной ситуации? Какое лечение возможно, что это может быть и возможна ли операция? Вероятность успеха в %?
Автор: Владимир Вопрос задан: 04/09/2004 14:48:37
[1] Травма глаза - вещь чрезвычайно паршивая. Даже при относительно небольших начальных повреждениях она может неблагоприятно сказаться в будущем и весьма отдаленном. Развитие травматической катаракты говорит о высокой энергии травмирующего агента и тяжести повреждения глаза. Об этом также свидетельствует развитие подвывиха хрусталика. Сила удара была настолько большой, что порвалась часть цинновых связок, на которых подвешен хрусталик.
К сожалению, тяжелая тупая травма, а именно о ней, вероятнее всего, мы говорим, не проходит бесследно и для задних отделов глаза - стекловидного тела. сетчатки и зрительного нерва. Довольно часто в таких случаях развивается кровоизлияние в стекловидное тело, травматическая нейропатия и отслойка сетчатки .
Вам поможет, прежде всего, постановка четкого и определенного диагноза, который Вам сможет поставить любой грамотный специалист. Никаких предварительных, неконкретных, предположительных заключений здесь быть не может. отслойка сетчатки очень даже вероятна в Вашей ситуации. Для ее лечения необходима безотлагательная хирургическая операция, успех которой зависит от многих факторов. Вероятность успеха такой операции заочно оценить сложно, но такие факторы, как травма, отсутствие своего хрусталика, длительный срок между развитием отслойки и операцией, работают ни в Вашу пользу.
Автор: moderator Отправлено: 05/09/2004 18:54:14
Увеит
Увеит
Увеит или воспаление увеального тракта встречается в офтальмологии в 30-57% случаев воспалительных поражений глаза. Увеальная (сосудистая) оболочка глаза анатомически представлена радужной оболочкой (iris), цилиарным или ресничным телом (corpus ciliare) и хориоидеей (chorioidea) - собственно сосудистой оболочкой, лежащей под сетчаткой. Отсюда основными формами увеита являются ирит, циклит, иридоциклит. хориоидит, хориоретинит и др. В 25-30% наблюдений увеиты приводят к слабовидению или слепоте.
Большая распространенность увеитов связана с разветвленной сосудистой сетью глаза и замедленным кровотоком в увеальных путях. Данная особенность в определенной мере способствует задержке в сосудистой оболочке различных микроорганизмов, которые при определенных условиях могут вызывать воспалительные процессы. Другая принципиально важная особенность увеального тракта заключается в раздельном кровоснабжении его переднего отдела, представленного радужкой и ресничным телом, и заднего отдела – хориоидеи. Структуры переднего отдела снабжаются кровью задними длинными и передними ресничными артериями, а хориоидея - задними короткими ресничными артериями. За счет этого поражение переднего и заднего отделов увеального тракта в большинстве случаев происходит раздельно. Иннервация отделов сосудистой оболочки глаза также различна: радужку и ресничное тело обильно иннервируют цилиарные волокна первой ветви тройничного нерва; хориоидея не имеет чувствительной иннервации. Названные особенности влияют на возникновение и развитие увеитов.
Классификация увеитов
По анатомическому принципу увеиты делятся на передние, срединные, задние и генерализованные. Передние увеиты представлены иритом, передним циклитом, иридоциклитом; срединные (промежуточные) – парс-планитом, задним циклитом, периферическим увеитом; задние – хориоидитом, ретинитом. хориоретинитом, нейроувеитом.
В передний увеит вовлекается радужка и цилиарное тело – эта локализация заболевания встречается чаще всего. При срединных увеитах поражается ресничное тело и хориоидея, стекловидное тело и сетчатка. Задние увеиты протекают с вовлечением хориоидеи, сетчатки и зрительного нерва. При вовлечении всех отделов сосудистой оболочки развивается панувеит – генерализованная форма увеита.
Характер воспалительного процесса при увеитах может быть серозным, фибринозно-пластинчатым, гнойным, геморрагическим, смешанным.
В зависимости от этиологии увеиты могут быть первичными и вторичными, экзогенными или эндогенными. Первичные увеиты связаны с общими заболеваниями организма, вторичные – непосредственно с патологией органа зрения.
По особенностям клинического течения увеиты классифицируются на острые, хронические и хронические рецидивирующие; с учетом морфологической картины – на гранулематозные (очаговые метастатические) и негранулематозные (диффузные токсико-аллергические).
Причины увеитов
Причинными и пусковыми факторами увеитов служат инфекции, аллергические реакции, системные и синдромные заболевания, травмы. нарушения обмена и гормональной регуляции.
Самую большую группу составляют инфекционные увеиты – они встречаются в 43,5 % случаев. Инфекционными агентами при увеитах чаще всего выступают микобактерии туберкулеза, стрептококки. токсоплазма, бледная трепонема, цитомегаловирус. герпесвирус. грибки. Такие увеиты обычно связаны с попаданием инфекции в сосудистое русло из любого инфекционного очага и развиваются при туберкулезе. сифилисе. вирусных заболеваниях, синуситах , тонзиллите. кариесе зубов. сепсисе и т. д.
В развитии аллергических увеитов играет роль повышенная специфическая чувствительность к факторам среды – лекарственная и пищевая аллергия, сенная лихорадка и пр. Нередко при введении различных сывороток и вакцин развивается сывороточный увеит.
Увеиты посттравматического генеза возникают после ожогов глаз. вследствие проникающих или контузионных повреждений глазного яблока, попадания в глаза инородных тел .
Развитию увеита могут способствовать нарушения обмена и гормональная дисфункция (при сахарном диабете. климаксе и т. д.), болезни системы крови, заболевания органа зрения (отслойка сетчатки. кератиты. конъюнктивиты. блефариты. склериты, прободение язвы роговицы ) и др. патологические состояния организма.
Симптомы увеита
Проявления увеитов могут различаться в зависимости от локализации воспаления, патогенности микрофлоры и общей реактивности организма.
В острой форме передний увеит протекает с болью, покраснением и раздражением глазных яблок, слезотечением, светобоязнью, сужением зрачка, ухудшением зрения. Перикорнеальная инъекция приобретает фиолетовый оттенок, часто повышается внутриглазное давление. При хроническом переднем увеите течение нередко бессимптомное или со слабо выраженными признаками – незначительным покраснением глаз, «плавающими» точками перед глазами.
Показателем активности передних увеитов служат роговичные преципитаты (скопление клеток на эндотелии роговицы) и клеточная реакция во влаге передней камеры, выявляемая в процессе биомикроскопии. Осложнениями передних увеитов могут являться задние синехии (сращения между радужной оболочкой и капсулой хрусталика), глаукома. катаракта. кератопатия, макулярный отек, воспалительные мембраны глазного яблока.
При периферических увеитах отмечается поражение обоих глаз, плавающие помутнения перед глазами, снижение центрального зрения. Задние увеиты проявляются ощущением затуманивания зрения, искажением предметов и «плавающими» точками перед глазами, снижением остроты зрения. При задних увеитах может возникать макулярный отек, ишемия макулы, окклюзия сосудов сетчатки. отслойка сетчатки, оптическая нейропатия.
Наиболее тяжелой формой заболевания служит распространенный иридоциклохориоидит. Как правило, данная форма увеита возникает на фоне сепсиса и часто сопровождается развитием эндофтальмита или панофтальмита .
При увеите, ассоциированном с синдром Фогта-Коянаги-Харада, наблюдаются головные боли. нейросенсорная тугоухость. психозы, витилиго. алопеция. При саркоидозе, кроме глазных проявлений, как правило, отмечается увеличение лимфоузлов, слезных и слюнных желез, одышка, кашель. На связь увеита с системными заболеваниями может указывать узловатая эритема. васкулиты. кожная сыпь, артриты.
Диагностика увеита
Офтальмологическое обследование при увеитах включает проведение наружного осмотра глаз (состояния кожи век, конъюнктивы), визометрии. периметрии. исследование зрачковой реакции. Поскольку увеиты могут протекать с гипо- или гипертензией, необходимо измерение внутриглазного давления (тонометрия).
С помощью биомикроскопии выявляются участки лентовидной дистрофии, преципитаты, клеточная реакция, задние синехии, задняя капсулярная катаракта и т. д. Гониоскопия при увеитах позволяет выявить экссудат, передние синехии, неоваскуляризацию радужки и угла передней камеры глаза.
В процессе офтальмоскопии устанавливается наличие очаговых изменений глазного дна, отека сетчатки и ДЗН, отслойки сетчатки. При невозможности проведения офтальмоскопии (в случае помутнения оптических сред), а также для оценки площади отслойки сетчатки используется УЗИ глаза .
Для дифференциальной диагностики задних увеитов, определения неоваскуляризации хориоидеи и сетчатки, отека сетчатки и ДЗН показано проведение ангиографии сосудов сетчатки. оптической когерентной томографии макулы и ДЗН, лазерной сканирующей томографии сетчатки.
Важные диагностические сведения при увеитах различной локализации могут давать реоофтальмография. электроретинография. Уточняющая инструментальная диагностика включает парацентез передней камеры, витреальную и хориоретинальную биопсию.
Из лабораторных исследований при увеитах по показаниям выполняется RPR-тест. определение антител к микоплазме, уреаплазме. хламидиям. токсоплазме, цитомегаловирусу, герпесу и т. д. определение ЦИК, С-реактивного белка. ревматоидного фактора и др.
Лечение увеита
Лечение увеита осуществляется офтальмологом при участии других специалистов. При увеитах необходима ранняя дифференциальная диагностика, своевременное проведение этиотропного и патогенетического лечения, корригирующая и заместительная иммунотерапия. Терапия увеитов направлена на предупреждение осложнений, которые могут привести к потере зрения. Одновременно требуется лечение заболевания, вызвавшего развитие увеита.
Основу лечения увеитов составляет назначение мидриатиков, стероидов, системных иммуносупрессивных препаратов; при увеитах инфекционной этиологии - противомикробных и противовирусных средств, при системных заболеваниях – НПВС, цитостатиков, при аллергических поражениях – антигистаминных препаратов.
Инстилляции мидриатиков (тропикамида, циклопентола, фенилефрина, атропина) позволяют устранить спазм цилиарной мышцы, предупредить образование задних синехий или разорвать уже сформировавшиеся сращения.
Главным звеном в лечении увеитов является применение стероидов местно (в виде инстилляций в конъюнктивальный мешок, закладывания мазей. субконъюнктивальных. парабульбарных. субтеноновых и интравитреальных инъекций ), а также системно. При увеитах используют преднизолон, бетаметазон, дексаметазон. При отсутствии лечебного эффекта от стероидной терапии показано назначение иммуносупрессивных препаратов.
При повышенном ВГД используются соответствующие глазные капли, проводится гирудотерапия. По мере стихания остроты увеита назначается электрофорез или фонофорез с ферментами.
В случае неблагоприятного исхода увеита и развития осложнений может потребоваться рассечение передних и задних синехий радужки, хирургическое лечение помутнений стекловидного тела, глаукомы, катаракты, отслойки сетчатки. При иридоциклохориоидите нередко прибегают к проведению витреоэктомии. а при невозможности спасти глаз - эвисцерации глазного яблока .
Прогноз и профилактика увеита
Комплексное и своевременное лечение острых передних увеитов, как правило, приводит к выздоровлению через 3-6 недель. Хронические увеиты склонны к рецидивам в связи с обострением ведущего заболевания. Осложненное течение увеита может привести к формированию задних синехий, развитию закрытоугольной глаукомы, катаракты, дистрофии и инфаркта сетчатки, отека ДЗН, отслойки сетчатки. Вследствие центральных хориоретинитов или атрофических изменений сетчатки значительно снижается острота зрения.
Профилактика увеита требует своевременного лечения болезней глаз и общих заболеваний, исключения интраоперационных и бытовых травм глаза, аллергизации организма и т. д.
Источники:
, , , ,
Следующие:
- Диагностика катаракты в екатеринбурге
- Дифференциальная диагностика старческой катаракты и открытоугольной глаукомы
Комментариев пока нет!
Поделитесь своим мнением


 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века 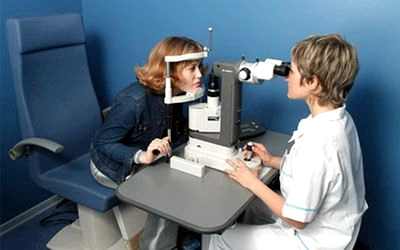 Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость  Вступительная лекция В.Жданова 1 часть
Вступительная лекция В.Жданова 1 часть  Хорошая подводка для глаз для начинающих
Хорошая подводка для глаз для начинающих