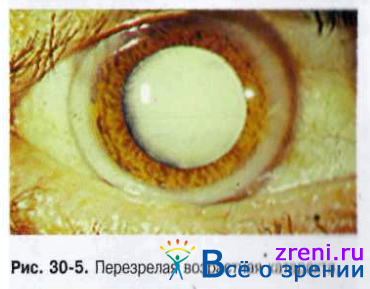
Вторичная катаракта шары эльшнига

Вторичная катаракта
Вторичная катаракта развивается после экстракапсулярной экстракции катаракты из субкапсулярного эпителия, оставшихся масс, пигментных клеток, мигрировавших в капсуле при рассасывании масс.
Вторичная катаракта (иногда ее называют пленчатой) приводит к снижению зрения, а иногда сводит на нет полученные после экстракции результаты.
При исследовании глаза боковым освещением вторичная катаракта имеет вид неоднородной серовато-белой, иногда пигментированной пленки. При проходящем свете удается видеть тусклый рефлекс глазного дна.
При биомикроскопическом исследовании отчетливо видны передняя и задняя капсулы с бесформенными массами хрусталика, заключенными между листками капсулы.
Как бы широко ни иссекалась передняя капсула хрусталика во время экстракапсулярной экстракции катаракты, экваториальная герменативная зона субкапсулярного эпителия остается в глазу. Обладая достаточно высокой регенеративной способностью, субкапсулярный эпителий продуцирует хрусталиковые волокна. Они редко достигают зрелости, подвергаются гидропическому перерождению, превращаясь в клетки-шары, которые заполняют межкапсулярное пространство сначала по периферии, а затем и в центре. Такие малодифференцированные перерожденные клетки достигают больших размеров (шары Адамюка - Эльшнига). При биомикроскопическом исследовании они отчетливо видны и по виду напоминают скопление икры лягушки. Несмотря на кажущуюся прозрачность, шары Адамюка - Эльшнига резко снижают зрение из-за неправильного преломления лучей.
Вторичная катаракта требует хирургического лечения. Современный инструментарий и операционный микроскоп позволяют через двухмиллиметровый транслимбальный разрез произвести чистку задней капсулы хрусталика до полной ее прозрачности. При фиброзном перерождении задней капсулы требуется ее рассечение- капсулотомия. Грубая полиморфная вторичная катаракта подлежит иссечению - капсулоэктомии. С большим успехом для рассечения капсулы используют лазеры.
Лечение вторичной катаракты
Итак, что же такое заболевание вторичной катаракты?
Помутнение задней капсулы, как правило, делятся учеными на 2 группы. К первой из них мы отнесем изменения, которые называют исходные или первичные. Почти во всех случаях после операции на задней стороне капсулы появляются помутнения. Однако это не так опасно и лечения не требует.
Давайте назовем признаки (симптомы) вторичной катаракты:
• со временем снижается зрение;
• появляется туман в глазах;
• засветы от солнца
Клиническая картина выглядит следующим образом:
• первым показателем являются шары Эльшнига – это следствие миграции и пролиферации эпитеальных клеток, которые могут быть расположены вдоль задней капсулы в области контакта передней и задней капсулы. Они имеют вид вакуолей и лучше всего проявляются при ретро иллюминации. Это явление проявляется чаще остальных и обычно зависит от возраста человека. Более часто встречается у детей, которым не провели задний капсулорексис;
• второй картиной является фиброз капсулы. Он обусловлен фиброзной метаплазией эпитеальных клеток. Такая форма встречается намного реже и может проявиться до шаров Эльшнига
Ко второй основной группе мы относим помутнения задней капсулы. Они могут быть как ранними, так и поздними. Раннее помутнение проявляется в первые дни после удаления катаракты и чаще встречаются у больных с такими формами риска, как хроническое воспаление сосудистой оболочки, диабетическая ангиоретинопатия и глаукома и т.д.
Ученые отмечают, что наиболее поздними помутнениями задней происходят в результате определенных клеточных реакций, происходящих в ней самой. На фоне этого возникает перемещение эпителиальных клеток передней капсулы на заднюю с последующим разрастанием. Все это может привести к плачевным последствиям, например, к снижение остроты глаз и появлению тумана. Даже если они отсутствуют, многие пациенты жалуются на плохую видимость в ночное время суток, ослепление ярким светом, а также периферические блики света. Основными способами лечения вторичной катаракты является применение лазерных технологий.
Если же сравнивать типы, по которым происходит лечение вторичной катаракты, то лазерное воздействие на заднюю капсулу гораздо безопаснее и проще в осуществлении. Такой тип операции проводится амбулаторно и в сборе анализов не нуждается. Также есть и некоторые другие плюсы: не нарушается работоспособность пациента, сама же операция длится считанные минуты. Главное – это обратиться к квалифицированным специалистам, четком знающим свое дело.
Лечение вторичной катаракты - Вопросы и ответы
Вторичная катаракта
Лечение катаракты имеет положительный результат при хирургическом вмешательстве, но все же, после проведения операции может возникнуть ряд неприятных осложнений, одним из них является вторичная катаракта.

Содержание
Происходит помутнение и уплотнение хрусталика, осложнение возникает в 20% — 40% случаев после операции, через несколько месяцев.
Причины данного осложнения связывают с тем, что после операции происходит разрастание внутри эпителиальной ткани, которая разрастается и закрывает хрусталик. Это результат послеоперационных процессов, и связать это с некачественно проведенной операцией нельзя.
Симптомы вторичной катаракты ↑
Через некоторое время после операции начинается процесс восстановления зрения, пациент возвращается к нормальному образу жизни. Хотя в некоторых случаях процесс приобретает другое направление.
Самым основным симптомом является резкое ухудшение зрения. Признаки катаракты возвращаются. Появляется туман и пятна перед глазами. По клинической картине вторичная катаракта может протекать в нескольких формах:
- Шары Эльшнига – частое явление после операции у детей, которым не делали задний капсулорексис(один из самых тяжелых моментов при проведении операции), между передней и задней капсулой хрусталика образуются эпителиальные клетки, которые создают иллюминацию, следствие которой помутнение зрения, как правило сказывается возрастные данные и состояние общего состояния здоровья;
- В процесс восстановления может разрастись фиброзная ткань, которая может обрасти вокруг хрусталика, такая клиническая форма встречается реже чем шары Эльшнига.
- Естественные процессы после операции способствуют продукции новых волокон, которые превращаются в хрусталик. Так как это волокна возникшие после, они могут преобразоваться в неполноценные клетки, что приведет к патологическому процессу, вызвав помутнение глаза.
Диагностика ↑
Щелевая лампа
При первых осложнения после первой операции, необходимо как можно раньше обратиться за квалифицированной помощью.
Диагноз вторичная катаракта ставится специалистом. Для этого, врач используется щелевая лампа. Для того, что бы более детально изучить участки помутнения, осмотр проводят с предварительным расширением зрачка. Обязательно учитывают остроту зрения, что бы сопоставить ее с остротой после коррекции.
Лечение ↑
Основным принципом лечения является ИАГ-лазерная дисцизия задней капсулы, в ней делают отверстие с использованием лазерной капсулотомии.
Показаниями являются:
- Появление зрачковой мембраны;
- Помутнение хрусталика;
- Снижение остроты зрения;
- Появление пленчатой катаракты, обрастание хрусталика эпителиальной и фиброзной тканью.
Необходимо учитывать, что кроме показаний существует ряд противопоказаний, а именно:
- Воспалительный процесс передних сегментов глаза;
- Толщина мембраны превышает более чем 1 мм в толщине;
- Помутневшая роговица;
- Проявление глаукомы;
При уплотнении капсулы производится ее вскрытие, происходит ее расширение. Проводят крестообразное вскрытие. Если присутствуют фиброзные рубцы, их иссекают. Процесс операционного вмешательства может осложниться кровотечением из прилегающих сосудов, в этом случае стоит прекратить коррекцию хрусталика. В первые часы проводят терапию с применением инъекций в глазное яблоко, обязательно производиться измерение внутриглазного давления.
Медицина/ Клиническая медицина
Сухинаа Л.А. Смирнова А.Ф. Котлубей Г.В.,Голубов К.Э.
Донецкий национальный медицинский университет
Особенности восстановительного лечения детей с вторичными катарактами
Вторичные катаракты являются одной из основных причин снижения зрения у детей после экстракции как врожденных, так и травматических катаракт. По данным разных авторов частота данного заболевания у детей колеблется от 67,2 до 100% (1,2,3). В настоящее время разрабатываются интраоперационные методы профилактики возникновения вторичных катаракт у детей, такие как задний капсулорексис, задний капсулорексис с сухой передней витрэктомией (1), что предотвращает развитие вторичных катаракт в 47,5% случаях. При этом увеличилось количество витреоретинальных осложнений до 33,9% (1). Однако, практически половина детей, прооперированных по современным технологиям все равно нуждаются в повторном оперативном лечении(3). Перед хирургом встает вопрос выбора проводить дисцизию микрохирургически либо при помощи лазерного излучения. При проведении микрохирургического вмешательства у детей - это повторное применение наркоза, увеличение факторов риска проведения операции. Поэтому лазерные методы лечения вторичной катаракты у детей являются актуальными.
Целью исследования явилось изучение особенностей ИАГ-лазерного лечения вторичных катаракт у детей.
Материал и методы. Под наблюдением находилось 153 ребенка (182 глаза) в возрасте от 3 до 15 лет, из них 74 после удаления травматической катаракты, 112- после удаления врожденной катаракты. Мальчиков было 83, девочек –71 в возрасте от 6 до 15 лет. В 171 глазу наблюдалась артифакия, в 11 - афакия. В 63 случаях была имплантирована интраокулярная линза US Opt ix - 307 c радужной фиксацией, в 119случаях – Acrysof SN 60 WF. Всем больным проводили визометрию, биомикроскопию, сонографию. Острота зрения колебалась от правильной светопроекции до 0,2 (в среднем 0,09±0,08). Сроки развития вторичной катаракты варьировали от 6-ти месяцев после удаления травматической катаракты и до 2-х – 3-х лет после удалении врожденной катаракты.
Всем больным произведено ИАГ- лазерное рассечение вторичной катаракты на аппаратах Combi-ІІ Zeiss или «Лазер офтальмологический микрохирургический СМ 2001». Срок задней капсулотомии устанавливался индивидуально. При наличии шаров Эльшнига ИАГ- лазерная дисцизия начиналась с минимальной энергии и луч лазера направлялся под максимальным касательным углом к задней капсуле с целью снятия шаров и создания минимального оптического отверстия.
В случаях, когда между линзой и капсулой сохранялось пространство, но отсутствовала зрачковая реакция из-за наличия задних синехий, дисцизия задней капсулы проводилась диаметром 3 мм для создания искусственной диафрагмы. При живой зрачковой реакции дисцизия задней капсулы проводилась с созданием отверстия в 5мм. В случаях, когда задняя капсула плотно прилежала к ИОЛ дисцизия задней капсулы проводилась в 2 этапа. Вначале в верхней части капсулы производилась точечная дисцизия для просачивания внутриглазной жидкости, которая отслаивала заднюю капсулу от интраокулярной линзы и через 2-3 дня проводили дисцизию наименее травматично, исключив случайное попадание лазерного луча на ИОЛ. Для профилактики реактивного воспаления и гипертензии больные в течении недели получали инстилляции нестероидных противовоспалительных препаратов ( индоколлир) и ингибиторы карбангидразы (Азопт). Все операции проведены в амбулаторных условиях под эпибульбарной анестезией.
В результате проведенного лечения средняя острота зрения сразу после операции повысилась у всех больных и составила у детей, оперированных по поводу травматической катаракты 0,2 ± 0,2, у детей с врожденной катарактой 0,4 ± 0,2. В 15 случаях ( 20,3%) у больных с травматической катарактой возникла необходимость в повторной ИАГ - дисцизии вторичной катаракты, которая была проведена в сроки 3-5 мес. Это было связанос тем, что первоначально дисцизионное отверстие было минимального размера и разрастающиеся шары Эльшнига закрыли его. В послеоперационном периоде всем детям назначалась активная плеоптика, состоявшая из 2 - 3 курсов лечения. В отдаленном периоде – через 12 мес – у детей, прооперированных по поводу травматической катаракты острота зрения колебалась от 0,2 до 0,8 ( средняя 0, 5± 0,3). Низкие зрительные функции связаны с наличием рубцовых изменений в роговице и патологическими изменениями в сетчатке. У детей, прооперированных по поводу врожденной катаракты острота зрения составила 0,6 ± 0,4.
Выводы. Проведение ИАГ- лазерного лечения вторичных катаракт у детей по предложенной методике эффективно, малотравматично. Его рационально проводить в ранние сроки, пока не выражен фиброз задней капсулы. При наличии шаров Эльшнига используется минимальная энергия и луч лазера направляется под максимально касательным углом к задней капсуле. При наличии задних синехий формируют дисцизионное отверстие диаметром 3 мм, а при сохраненной зрачковой реакции – 5 мм. При плотном прилегании задней капсулы к ИОЛ лазерную капсулотомию проводят в два этапа. Оперативное лечение проводится амбулаторно. Нет необходимости анестезиологического обеспечения
Список литературы.
1. Боброва Н.Ф. Романова Т.В. Вторичная катаракта: способы интраоперационной профилактики и их эффективность.//2 международная конференция « Сучасна мікрохірургія дитячих катаракт. «Жива» хірургія». Тези. Одеса. 2007.- С.28 -29.
2. Гамидов А.А. Большунов А.В. Лазерная микрохирургия зрачковых мембран. Иллюстрированное руководство. М. Памятники исторической мысли, 2008. – 80с.
3. Хватова А.В. Катаргина Л.А. Степанов А.В. и др. Особенности ИАГ-лазерной хирургии у детей с врожденной, посттравматической и поствоспалительной офтальмопатологией: Метод. рекоменд. М. 1997.
Аннотация
Вторичная катаракта является одним из осложнений экстракапсулярной экстракции катаракты, которое снижает функциональную эффективность хирургического вмешательства, вызывает зрительные нарушения и дезадаптирует пациента с профессиональной и социальной точек зрения. Согласно данным литературы, вторичная катаракта развивается в сроки от 3-4 недель до 5 лет после экстракапсулярной экстракции катаракты, частота встречаемости от 3,6% до 87%. Клинические проявления заболевания весьма разнообразны. Несмотря на множество профилактических мероприятий, единственным эффективным способом устранения вторичной катаракты является лечение.Существует мнение, что если профилактика и лечение вторичной катаракты не будут оптимизированы, это заболевание займет II место в структуре причин обратимой слепоты и снижения зрения после катаракты.
Целью проведенного исследования, включающего 160 больных с вторичной катарактой, было комплексное обследование и оценка степени зрительных нарушений у указанных пациентов, выбор оптимальной тактики лечения, прогнозирование риска осложнений и функциональной эффективности лечения, оценка полученных результатов, ранняя медицинская и социальная реабилитация пациентов.
Результаты обследования показали, что острота зрения с оптимальной коррекцией была снижена у всех больных (0,19±0,01). Зрительные нарушения раньше проявились у больных с воспалительным типом вторичной катаракты (капсулофиброз, зрачковая мембрана). Статистический анализ подтвердил, что у больных с афакией преобладает регенераторно-пролиферативный тип вторичной катаракты – «шары» Эльшнига (58,5% случаев), при артифакии – капсулофиброз (70,1% случаев).
Исследуя механизм зрительных нарушений при вторичной катаракте, удалось установить, что источником оптических аббераций при отсутствии роговичного астигматизма являеюся складки и шероховатости задней капсулы, что позволило нам ввести понятие «капсульного» астигматизма. В зависимости от метода лечения все больные были разделены на 2 группы:- • I группа - 110 больных (68,75% случаев), подвергшихся Nd:YAG-лазерному лечению
- вторичной катаракты.
- • II группа - из 50 пациентов (31,25% случаев), прооперированных по поводу втоичной катаракта. Эту группу составили случаи неадекватного поведения больных, афакии на миопичном глазу (более 20,0Д), капсулофиброза IV степени, отсутствия технического оснащения (лазер).
- - в случаях капсулофиброза (92 пациента – 57,5% случаев) произведена задняя
- капсулотомия, используя различные способы рассечения задней капсулы – в форме
- креста, круга, концентрически, мультифовеолярный. Последний способ предложен
- при афакии с целью сохранения целостности задней капсулы.
- - в случаях «шаров» Эльшнига (48 больных, 30% случаев) произведена «шлифовка»
- задней капсулы или задняя капсулотомия.
- - нами предложено выделить отдельную группу больных со зрачковой мембраной с
- целью оптимизации тактики лечения вторичной катаракты. У этой группы
- пациентов, включающих 20 больных (12,5% случаев), произведена дисцизия,
- эксцизия или дезинтеграция зрачковой пленки.
Лазерное лечение втоичной катаракты является эффективным, мини-инвазивным, наиболее оптимальным методом лечения данной патологии, и что не менее важно, во многих случаев возможно в амбулаторных условиях, способствует ранней реабилитации пациентов.В целях снижения влияния побочного действия лазерной энергии всем больным после лазерного лечения назначена комплексная терапия, включающая атнтиоксидантный препарат «Аевит» по 1 капсуле 3 раза в день в течение месяца.
Результаты исследования показали, что в первый день после лазерного лечения вторичной катаракты острота зрения у большинства больных (87 пациентов - 79,1% случаев) составила 0,4-1,0. В 46 случаях (92%) из группы хирургического лечения больных острота зрения достигла 0,1-0,7
Официальные оппоненты
докторdoctor în medicină, profesor universitar. Universitatea de Medicină şi Farmacie “Iuliu Haţieganu” (Cluj-Napoca, România)
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Когда используется микрокоррекция
Когда используется микрокоррекция  Весенний макияж для серо зеленых глаз
Весенний макияж для серо зеленых глаз  Макияж для больших выпученных глаз
Макияж для больших выпученных глаз  Диабетическая катаракта это
Диабетическая катаракта это  Куда поехать чтобы отдохнуть глазам
Куда поехать чтобы отдохнуть глазам  Удаление катаракты бесплатно
Удаление катаракты бесплатно