Повреждения зрительного нерва при тупой травме
Повреждения зрительного нерва при тупой травме черепа.

Тупые травмы (или контузии) составляют 43 % среди всех повреждений глаза, нередко наблюдаются в быту (бытовая травма) и относятся к категории тяжелых повреждений, поскольку при контузиях в той или иной степени повреждаются все оболочки глаза (склера, сосудистая оболочка), сетчатка, зрительный нерв, хрусталик.
Контузии глаза при тяжелых травмах могут сочетаться с сотрясением мозга, кровоизлияниями в мозг, переломами стенок орбиты, костей черепа. Поэтому очень важна неотложная консультация окулиста, невропатолога и по показаниям нейрохирурга, чтобы вовремя оценить тяжесть поражения и в условиях стационара оказать срочную помощь при сочетанной травме (кровоизлияния в мозг, повреждение структур глаза и др.).
При тупой травме глаза больные жалуются на боли, тошноту, рвоту, редкий пульс, ухудшение или потерю зрения.
Контузии глаза часто сопровождаются кровоизлияниями под кожу век, за глаз в орбиту, под слизистую оболочку, в переднюю камеру, стекловидное тело, сетчатку, зрительный нерв.
При контузии глаза у большинства больных сохраняется целостность наружных оболочек, но бывают случаи разрыва склеры без повреждения над ней слизистой оболочки. Это называется субконъюнктивалъным разрывом склеры. В таких случаях показана срочная операция - ушивание разрыва склеры.
При тупой травме изменения со стороны роговицы проявляются в виде ее отека (помутнения), дефекта поверхностного слоя (эрозия) или повреждения глубоких слоев роговицы. Такие повреждения лечат медикаментозно, с помощью терапевтического лазера, физиотерапевтических процедур.
В последние годы появился новый вид травм глаза при контузиях: разрывы глаза по насечкам на роговице. В течение многих лет проводилась операция для устранения близорукости с помощью насечек на роговой оболочке. В области насечек образовывались тонкие рубцы, что приводило к изменению кривизны роговицы. При тупой травме глаза иногда происходит разрыв роговицы по рубцам, что приводит к тяжелым последствиям - выпадению оболочек глаза и кровоизлияниям. В таких случаях требуется срочная операция.
Часто при контузии повреждается радужная оболочка, при сохранении целостности глаза возможны паралитическое расширение зрачка, надрывы зрачкового края, отрывы радужки у ее корня. При таких повреждениях радужную оболочку зашивают специальными иглами или осуществляют ее пластику различными материалами.
Тупые травмы нередко могут сопровождаться смещением или вывихом хрусталика в переднюю камеру или стекловидное тело. При вывихе хрусталика в переднюю камеру показана срочная операция - удаление хрусталика из передней камеры. Если эта операция не проводится в ближайшие дни после травмы, рассчитывать на удовлетворительное зрение трудно, поскольку контакт хрусталика и роговицы приводит к стойкому помутнению роговой оболочки и повышению внутриглазного давления.
Другим осложнением со стороны хрусталика при тупой травме является развитие контузионной катаракты со значительным снижением зрения, которое можно исправить только с помощью операции удаления мутного хрусталика и его заменой на искусственный. При вывихе хрусталика в стекловидное тело разработаны специальные технологии по его удалению из полости стекловидного тела.
Повреждения стекловидного тела выражаются в кровоизлияниях - частичных или полных. При этом проводят интенсивное медикаментозное лечение для рассасывания крови. Если кровь в стекловидном теле не рассосалась, прибегают к операции, которая является единственным способом улучшить зрение (витрэктомия).
Поражения глазного дна при контузиях выражаются в сотрясении сетчатки, кровоизлияниях, разрывах с развитием отслойки сетчатки.
Может страдать и зрительный нерв: сотрясение, кровоизлияния в оболочки, повреждения костными осколками в канале зрительного нерва.
Лечение травматических повреждений сетчатки и зрительного нерва проводят в стационаре с применением разнообразных медикаментозных средств, лазеров, операций при отслойке сетчатки.
Нарушения регуляции внутриглазного давления при тупой травме могут меняться в сторону как повышения (вторичная глаукома), так и понижения (гипотония).
При повышении внутриглазного давления применяют различные препараты, снижающие его (капли). Если капли недостаточно эффективны, используют лазерные или микрохирургические операции. Больные с повышенным внутриглазным давлением должны находиться на диспансерном наблюдении и систематически получать различные курсы лечения. При несвоевременном (позднем) выявлении повышенного давления поражается зрительный нерв, развивается его атрофия, приводящая к сужению поля зрения и слепоте. Следует помнить, что потерянное зрение при вторичной глаукоме не восстанавливается, поэтому необходимо следить за травмированным глазом, периодически обследоваться у окулиста.
Длительно существующее низкое внутриглазное давление также опасно для глаза и может привести к слепоте у 4 % больных. Существуют комплексные методы лечения такой гипотонии - медикаментозные и хирургические, позволяющие нормализовать внутриглазное давление.
Осложнения при тупой травме глаза: помутнения роговой оболочки (бельмо), травматическое помутнение хрусталика (катаракта), помутнение стекловидного тела, повышение или понижение внутриглазного давления, разрывы и отслойка сетчатки, атрофия зрительного нерва; при сочетаннои травме (контузии мозга и глаза) возможно развитие тяжелых осложнений со стороны центральной нервной системы: кровоизлияния в мозг, менингит, абсцесс (нарыв) головного мозга. Поэтому при сочетанной травме пациент должен находиться под наблюдением у невропатолога, окулиста, в некоторых случаях и у нейрохирурга.
Неотложное обращение к врачу является залогом сохранения зрения при тупой травме глаза.
O. Чeнцoвa, E. Чeнцoвa
Травматические оптиконейропатии
Зрительный нерв плотно заключен в костный канал при входе в полость черепа. При закрытой черепно-мозговой травме повреждение зрительного нерва отмечается у 0,5- 5,0% больных. Может происходить его прямое или опосредованное повреждение при краниоорбитальной травме. Он может быть травмирован при смещении и разрыве питающих сосудов или под воздействием энергии, передаваемой вдоль костей в канал зрительного нерва. Установлено, что при ударе в области лобной кости силы, воздействующие на нее, проводятся и концентрируются в канале зрительного нерва.
Механизмы повреждения зрительного нерва разделяют на первичные и вторичные. Первичные механизмы вызывают стабильное, необратимое и неизлечимое повреждение зрительного нерва. Это происходит при пересечении волокон п. optici и нарушении его кровоснабжения. Вторичные механизмы воздействия после первичной травмы - это развитие вторичного кровоизлияния и отека с прогрессирующим нарушением зрительных функций после первичного повреждения зрения. В этом случае лечение может быть частично эффективным.
Зрительный нерв может быть поврежден в любом месте вдоль его прохождения, но чаще в интраканаликулярном и интракраниальном отделах. Офтальмоскопически при повреждении передней части зрительного нерва видны его инфаркт, кровоизлияния или окклюзия центральной артерии сетчатки, при травме задней части п. optici в первые 10-14 дней глазное дно не изменено.
У больных с травматической оптиконейропатией отмечается снижение зрения или дефекты в поле зрения. Часто единственным глазным нарушением является относительный афферентный зрачковый дефект. Если он не выявляется, у больного нет травматической оптиконейропатии. У больных с двусторонней дисфункцией зрительного нерва имеется диссоциация зрачковых реакций - она более живая для близи, чем при воздействии света.
КТ является диагностической процедурой выбора при подозрении на травматическую оптиконейропатию. Дисфункция зрительного нерва при отеке и кровоизлиянии вследствие компрессии в зрительном канале может потребовать медикаментозного лечения и хирургического вмешательства. На сканах определяется сдавление зрительного нерва при кровоизлияниях в орбиту и в оболочки зрительного нерва, а также переломы в канале зрительного нерва и костей орбиты. КТ дает информацию для хирургического лечения - трансэтмоидальной декомпрессии зрительного нерва посредством удаления костной стенки зрительного канала. Уменьшение сдавления зрительного нерва может восстановить зрительные функции. При орбитальном кровоизлиянии улучшение зрения или восстановление относительного афферентного зрачкового дефекта может произойти при немедленной декомпрессии зрительного нерва посредством дренирования кровоизлияния или латеральной кантотомии.
Т. Бирич, Л. Марченко, А. Чекина
Повреждения зрительного нерва при тупой травме глаза – статья из раздела Офтальмология
Дополнительная информация:
- Посттравматическая глаукома как последствие тупой травмы глаза
- Лечение при травматическом повреждении зрительного нерва
Повреждения роговицы.

Возникновение эрозии роговицы глаза может вызвать любое воздействие извне, чаще всего им становятся:
• механическая травма;
• попадание на роговицу инородного тела;
• травмирование роговицы при неправильном уходе за контактными линзами;
• воздействие химических веществ;
• повреждение роговицы под воздействием высоких температур;
• неправильный рост ресниц и др.
Кроме того, немаловажным фактором возникновения эрозии является дистрофический процесс роговицы, нарушающий обменные процессы и ведущий к гибели клеток различных ее слоев, за счет чего начинается повреждение клеток эпителия. Вместе с тем, выраженный отек роговицы способен формировать большие пузыри наполненные жидкостью или буллы, разрыв которых также приводит к возникновению обширной зоны эрозии роговицы глаза.
Симптомы
Главным симптомом появления эрозии роговицы является боль в глазу, связанная с обнажением нервных окончаний. Затем при естественном восстановлении повреждения, эта боль может переходить в чувство мешающего инородного тела.
Вместе с болью появляется и обильное слезотечение – следствие болевого синдрома с раздражением нервных окончаний.
Еще одним симптомом данного заболевания является светобоязнь.
Кроме того, развивается покраснение глаза, как реакция прилегающих сосудов на сильное раздражение нервных окончаний либо, как признак начинающегося воспалительного процесса осложненной инфекцией эрозии.
При центральном расположении очага эрозии или большом размере повреждения, весьма вероятна возможность снижения зрения, обусловленная отеком и утерей прозрачности окружающей роговицу ткани.
Диагностика заболевания
Диагноз «эрозия роговицы» может быть выставлен больному после тщательного офтальмологического обследования. Осмотр предполагает полную инспекцию поверхности роговицы при помощи офтальмологического микроскопа - щелевой лампы. Незначительные эрозии при этом могут не быть обнаруженными, поэтому дополнительно производят окрашивание роговицы медицинским красителем, к примеру, раствором флуоресцеина, с помощью которого удается выявить самые незначительные участки повреждений. Как правило, во время осмотра также обращают внимание на физиологическую норму роста ресниц верхнего и нижнего века. В дополнение, обязательно осматривают внутренние поверхности век, выворачивая, и верхнее, и нижнее веко, так как даже небольшие инородные тела, попавшие на их поверхность, могут вызывать травмирование роговицы.
proglaza.ru
Эрозия роговицы – это повреждение эпителия роговицы, другими словами, царапина на поверхности роговицы.
Следует различать понятия «эрозия роговицы» и «язва роговицы». В случае эрозии нарушается целостность лишь эпителия роговицы, и при правильном лечении она проходит бесследно, а при язве разрушаются также глубинные слои, поэтому после заживления язвы на роговице остается рубец.
ПРИЧИНЫ ЭРОЗИИ РОГОВИЦЫ
- попадание под веко инородного тела (пыли, песка, ресниц и т.п.)
- механическая травма глаза (например, царапина от ногтя)
- воздействие химических веществ
- несоблюдение правил использования контактных линз
- ожог глаза
- дистрофия роговицы
- неправильный рост ресниц (когда ресницы царапают роговицу при моргании)
СИМПТОМЫ ЭРОЗИИ РОГОВИЦЫ
- боль в глазу
- ощущение инородного тела, желание потереть глаз
- слезотечение
- светобоязнь
- покраснение глаза
- снижение зрения (при отеке роговицы и ее помутнении)
ДИАГНОСТИКА ЭРОЗИИ РОГОВИЦЫ
Эрозия роговицы диагностируется при офтальмологическом осмотре при помощи щелевой лампы. Обычно также проводится окрашивание роговицы раствором флуоресцеина (медицинским красителем) с целью обнаружения даже самых незначительных участков повреждения. Кроме этого, врач тщательно осматривает внутреннюю сторону век на наличие каких-либо инородных тел и обращает внимание на рост ресниц.
ЛЕЧЕНИЕ ЭРОЗИИ РОГОВИЦЫ
Благодаря быстрому размножению клеток эпителия эрозия роговицы моет зажить самостоятельно. Но для лучшего заживления рекомендуется использовать капли (Систейн, Оксиал) и мази (Видисик, Офтагель), восстанавливающие эпителий роговицы и увлажняющие ее поверхность. Иногда для стимулирования эпителизации используют также инстилляции 1% раствора хинина.
Местные анестетики для снятия болевого синдрома противопоказаны, поскольку они тормозят процесс заживления.
В целях профилактики возникновения инфекционных кератитов после извлечения инородного тела назначают антибактериальные капли (Тобрекс, Ципромед и др.) и мази (Тетрациклиновая, Флоксал). Можно также наложить давящую повязку, которая предотвратит раздражение глаза при моргании. Однако, если причина эрозии - контактные линзы, повязка не накладывается.
Эрозия обычно заживает за 5-15 суток (в зависимости от ее площади). После выздоровления врач может порекомендовать использовать глазные капли на основе натуральной слезы, которые увлажняют роговицу, тем самым предотвращая рецидивы эрозии.
infoglaza.ruРоговица — это прозрачная часть глазного яблока, образующая внешний слой и защищающая зрачок.
Основная функция роговицы — защитная.
Иногда под воздействием инородного тела она может быть повреждена и поцарапана.
Инфекции также могут поражать роговицу, одной из распространенных причин является герпес, под воздействием которого на роговице появляется ветвистая язва.
Роговичные царапины очень болезненны, а при моргании, когда веко задевает роговицу, боль усиливается.
Характерными проявлениями этого состояния являются покраснение глаза и слезливость, а глаз при этом держат закрытым и неподвижным.
Роговица хорошо снабжена кровеносными сосудами и поэтому обычно достаточно быстро заживает.
Но пока рана на роговице сохраняется, эта оболочка глаза открыта для инфекций.
Причиной возникновения язв на роговице глаза чаще всего является травма, но язва может появиться и вследствие какого-либо заболевания или нарушения в питании.
Это настолько болезненное и серьезное состояние, что, оставаясь не до конца вылеченным, оно будет причинять боль, а в сочетании с вызвавшим его заболеванием язва будет прогрессировать до наступления слепоты.
Рекомендации:
• При повреждении глаза инородным телом глаз по возможности следует промыть проточной водой.
• Холодный компресс на закрытый глаз может принести облегчение.
• При любом повреждении глаза, даже легком, необходим осмотр врача.
• В случае любого повреждения глаза принимайте гомеопатический препарат Aconite или Нераг suiphuris calcarium в разведении 6 или 12, четыре таблетки сразу же, а затем каждые 15 минут до тех пор, пока вы не будете осмотрены врачом.
• Обычно в данной ситуации держат глаз закрытым.
Однако в последнее время появилось мнение, что лучше глаз не закрывать, так как воздух помогает более быстрому заживлению раны.
• При тяжелом повреждении глаза для скорейшего заживления раны принимайте бета-каротин (5 нг), если вам больше 12 лет, и пропорционально уменьшайте дозу (лучше всего проконсультироваться по этому поводу с врачом-диетологом), если меньше 12 лет.
• Успокаивающее и антисептическое действие оказывает лосьон из очанки лекарственной.
Для применения добавьте 1 каплю лосьона на 30 мл воды.
Запросы: Лечение глаз, Повреждение роговицы
medpain.netПодбор контактных линз длительного ношения.

Подбор контактных линз зависит от состояния ваших глаз, вашего здоровья, величины необходимой коррекции, ваших пожеланий в отношении ухода за линзами, вашей профессии и вашего кошелька. В настоящее время существует множество типов контактных линз. Они отличаются друг от друга строением и материалом, из которого они изготовлены. Каждому типу линз соответствует свой режим и срок ношения. Мы приведем здесь информацию по основным режимам ношения и типам мягких контактных линз, однако, помните, что подбор контактных линз проводится врачом . Кроме того, как бы вы не носили свои линзы, вам следует показываться врачу раз в пол года, поскольку некоторые осложнения развиваются без боли, незаметно.
Традиционные контактные линзы
Вобщем-то, предлагаемая здесь классификация носит условный характер.
Традиционные контактные линзы или линзы длительного срока эксплуатации (не путать с режимом ношения) из всех типов мягких контактных линз появились первыми. Узнать такие линзы легко: они всегда упаковываются в стеклянные флакончики. Традиционные контактные линзы это относительно толстые линзы изготовленные как правило из polymacon с низким содержанием влаги. Одна пара линз носится от полугода до года. Уход за линзами включает в себя ежедневную очистку с использованием специального очистителя и ферментативную очистку один, один-два раза в неделю. Эти контактные ношении линзы носят с утра до вечера и на ночь их снимают. Основной недостаток этих линз малая кислородопроницаемость. Однако эти контактные линзы все еще в ходу и в при сочетании определенных обстоятельств могут конкурировать с линзами плановой замены.
Контактные линзы плановой замены
Линзы плановой замены продаются комплектом из нескольких пар. Одна пара линз носится от одного до трёх месяцев, затем заменяется новой. Как правило эти линзы изготовлены из более водосодержащего материала и имеют более высокую кислородопроницаемость. Такие линзы также следует снимать вечером, оставлять их на ночь на глазах нежелательно. Но более точные указания по этому вопросу вам даст ваш врач. Многие пользователи носят эти контактные линзы дольше, вплоть до полугода. Это мягкое нарушение, которое допускается при хорошем врачебном контроле и требует регулярного и более тщательного ухода за линзами.
Контактные линзы частой плановой замены
Этот режим подразумевает замену линз через 2-5 недели. Как правило показатели водосодержания и кислородопроницаемости у этих контактных линз еще выше чем у предыдущих и многие из них характеризуются тем что с ними можно более смело пробовать режим непрерывного ношения, то есть спать в линзах. Уход за линзами проще, поскольку ежедневный и ферментный очистители не нужны. Для линз частой плановой замены достаточно использовать только многофункциональный раствор. Некоторые пользователи успешно носят эти линзы до двух месяцев. Это зависит от особенностей вашей слезы, от того снимаете ли вы их на ночь и от параметров конкретных линз. В любом случае консультируйтесь по этому вопросу у своего врача.
Режим ежедневной замены
Апофеоз режима частой плановой замены. Каждый вечер вы выбрасываете старые линзы, а утром надеваете новые. Такие линзы не требуют никакого ухода. Нужно помнить, что за один день глаз не успевает полностью привыкнуть к линзе и покрыть ее биомолекулами, которые защищают ткань глаза от линзы. Поэтому, по некоторым данным, процент отрицательных реакций глаза у людей, меняющих линзы ежедневно, выше, чем у тех, кто меняет их раз в две недели или раз в месяц.
За последние пять лет диапазон параметров и свойств контактных линз значительно расширился, что позволяет Вам выбрать то, что нужно, а не то, что есть в наличие в оптике. Появились дополнительные качества: УФ-защита, коррекция астигматизма, огромный выбор цветов и оттенков, а также необычно окрашенные линзы и др.

Силикон-гидрогелевые контактные линзы имеют кислородопрницаемость в 3-5 раз превышающую кислородопроницаемость гидрогелевых линз. Можно сказать что с появлением силикон-гидрогелевых контактных линз контактная коррекция зрения перешла на принципиально новый уровень. Теперь пациенту нужно только быть аккуратным и дисциплинированным и его глаза будут в полном порядке.
www.likon.com.ua (0 Голосов) www.z-zrenie.ru|
Изобретатели современных контактных линз подарили нам психологический комфорт, позволив миллионам людей, нуждающихся в коррекции зрения, обрести уверенность в себе, избавиться от необходимости носить очки и быть довольными своей внешностью. Однако не стоит забывать и о более важных вещах, а именно о комфорте физическом, ведь человеческий организм индивидуален. Заботясь о комфорте своих покупателей, мировые производители контактных линз предлагают продукцию нескольких видов, которые ориентированы на людей с различным стилем жизни. В этой статье мы поговорим о контактных линзах длительного ношения, которые выбирают для себя многие пациенты. Под контактными линзами длительного ношения понимают линзы плановой замены, которые рассчитаны на срок ношения от недели до трех месяцев. Ранее производились контактные линзы, рассчитанные на полугодичное использование, но теперь их практически не встретить в продаже, так как они сняты с производства многих компаний. Вопреки распространенному мнению, современные линзы на три месяца или менее длительного срока службы не уступают ежедневным линзам в плане мягкости и комфорта, а при правильном и заботливом уходе даже в гигиеничности, которая является основным преимуществом ежедневных линз по мнению офтальмологов. Контактные линзы длительного ношения подразделяются на две большие группы:
Однако при всем удобстве подобных контактных линз, подходят они не всем — несмотря на высокую проницаемость материала для кислорода, людям с чувствительной роговицей они противопоказаны, так как постоянное трение может вызвать дискомфорт, особенно если вы носите линзы в засушливой местности. Поэтому линзы дневного ношения по прежнему производятся и совершенствуются. Такие линзы предпочитает большинство людей — в том, чтобы снять линзы на ночь нет большого труда, а промывка линз раствором в контейнере позволяет поддерживать их чистоту. Многие задают вопрос, почему контактные линзы нельзя носить после истечения срока их годности, если линза не рвется и не мутнеет? Определенный срок годности имеет материал, из которого изготавливаются линзы, по истечении его начинается процесс разрушения структуры силикон-гидрогеля. В линзе появляются микротрещины, в которых скапливаются мельчайшие частицы пыли, что значительно искажает видимость. Кроме того, просроченные линзы гораздо труднее очищать от белковых отложений, выделяемых слизистой глаза, а такие отложения являются замечательно питательной средой для бактерий, что в свою очередь может привести к заболеваниям глаз. Поэтому никогда не носите ваши линзы дольше того срока, на который они рассчитаны. |
Комментариев пока нет!
Поделитесь своим мнением


 Интракапсулярная экстракция катаракты это
Интракапсулярная экстракция катаракты это 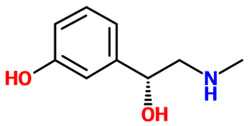 Фенилэфрин
Фенилэфрин  Что будет если закапать просроченный визин
Что будет если закапать просроченный визин  Глазные капли, понижающие уровень холестерина, помогут в лечении ВМД
Глазные капли, понижающие уровень холестерина, помогут в лечении ВМД  Катаракта операция новосибирск
Катаракта операция новосибирск  Следи за мячом. Слезная железа и слезоотводящая система. Слезные органы.
Следи за мячом. Слезная железа и слезоотводящая система. Слезные органы.