Катаракта классификация
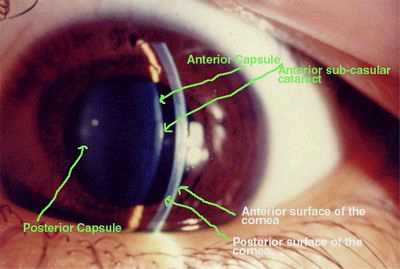
Все катаракты, т.е. помутнения хрусталика, сопровождаются понижением остроты зрения вплоть до светоощущения. Низкое зрение, как правило, ведет к развитию нистагма и косоглазия, а также к амблиопии. Катаракты подразделяют на врожденные и приобретенные. Врожденные катаракты могут быть различного происхожения: одни из них являются наследственными (семейными), другие являются следствием внутриутробной патологии. Так, причиной появления врожденных катаракт могут быть гипокальциемия и гипотиреоз беременных женщин.
Причиной врожденных катаракт могут быть также тяжелая форма сахарного диабета, токсоплазмоз, вирусные инфекции (краснуха) у беременных.
Природа врожденной катаракты в каждом отдельном случае может быть определена путем проведения тщательного семейного анамнеза и изучения течения беременности.
Кроме того, следует различать катаракты стационарные (за некоторыми исключениями — врожденные) и прогрессирующие (почти все приобретенные). Известное значение имеет деление катаракт по их локализации и массивности помутнения. Так, среди врожденных катаракт чаще встречаются полярные, зонулярные (слоистые), ядерные, пленчатые, корковые, диффузные (полные, тотальные) и др. а среди приобретенных — начальные, незрелые, почти зрелые, перезрелые или же частичные, неполные, полные.
Косвенным признаком интенсивности помутнения хрусталика является величина (степень) понижения остроты зрения у каждого ребенка или взрослого с катарактой. Немаловажную роль играет также патологическое состояние глаз (воспаление, травма и др.) и организма в целом (сахарный диабет, токсоплазмоз и др.) у лиц, имеющих катаракту.
В целях полной характеристики катаракт у детей, четкой формулировки диагноза, правильного выбора лечения и послеоперационного прогнозирования целесообразно пользоваться клинической классификацией (табл. 16) катаракт [Ковалевский Е. И. 1969].
Таблица 16. Классификация катаракт [по Ковалевскому Е. И.]
Классификация катаракт
Классификация катаракт построена с учетом времени возникновения и течения, локализации помутнения, его консистенции и этиологии.
По времени возникновения катаракты бывают врожденные и приобретенные.
По течению они разделяются на частичные, или непрогрессивные, и стационарные, или прогрессивные, с распространением помутнения на весь хрусталик или только его корковые слои.
В зависимости от локализации и формы частичные катаракты различают: капсулярную, переднюю и заднюю полярные, слоистую (зонулярную), ядерную, кортикальную, веретенообразную, розеточную, чашеобразную и др..
По консистенции, в зависимости от наличия ядра, определяют мягкую и твердую. Считают, что в хрусталике не бывает ядра приблизительно до 30-летнего возраста, и катаракта поэтому мягкая, позже формируется ядро, и чем старше больной, тем оно плотнее. Однако нередко ядро образуется позже или раньше указанного возраста, что обнаруживается во время тщательного осмотра больного с расширенным зрачком в свете щелевой лампы.
Приобретенные катаракты, в зависимости от этиологии, разделяются на: 1) старческие; 2) возникающие при общих заболеваниях организма, его органов и систем (общие инфекции, болезни обмена, эндокринные нарушения); 3) катаракты на почве общих отравлений; 4) осложненные катаракты, вызванные заболеванием самого глаза или механическим, химическим повреждением хрусталика; 5) лучевые катаракты.
Pyбaн Э. Д.
Классификация катаракты
загрузка.
Катаракты (в переводе с лат. - помутнения хрусталика), сопровождаются понижением остроты зрения вплоть до потери светоощущения в силу того, что световые лучи не проходят через помутневший хрусталик и соответственно не фокусируются на сетчатке и не передаются в мозг. Низкое зрение, как правило, ведет к развитию нистагма и косоглазия, к амблиопии и т. д.
Катаракты делятся на врожденные и приобретенные.
Врожденные катаракты могут быть различного происхожения:
- наследственные (семейные);
- врожденные катаракты, вследствие внутриутробной патологии (гипокальциемия и гипотиреоз беременных женщин);
- тяжелая форма сахарного диабета, токсоплазмоз, вирусные;
Природа врожденной катаракты в каждом отдельном случае может быть определена путем тщательного изучения семейного анамнеза и изучения течения беременности.
Кроме того, следует различать катаракты стационарные (за некоторыми исключениями — врожденные) и прогрессирующие (почти все приобретенные).
Известное значение имеет деление катаракт по их локализации и массивности помутнения.
Виды катаракты
Катаракты любых видов подразделяются на 2 основные группы: приобретенные и врожденные.
По причине возникновения приобретенные катаракты подразделяют на:
- возрастные (сенильные, старческие); травматические (возникшие из-за тупой травмы или проникающего ранения глаза); осложненные (проявляющиеся на фоне воспаления сосудистой оболочки глаза (увеита), близорукости высокой степени, глаукомы, пигментной дегенерации сетчатки, а также иных заболеваний глаз); лучевые (обусловленные повреждением хрусталика лучевой энергией), к примеру, вызванная инфракрасными лучами (катаракта стеклодувов), рентгеновскими или радиационными; токсические (в т.ч. большая группа «лекарственных» катаракт, возникающих в результате побочных действий ряда лекарственных препаратов: антималярийных препаратов, кортикостероидов, амиодарона и др.); возникающие вследствие системных заболеваний организма (сахарного диабета, болезней обмена веществ, гипотиреоза)
Локализация помутнений в хрусталике делит катаракты на следующие формы:
- передняя полярная катаракта;
- задняя полярная катаракта;
- ядерная катаракта;
- веретенообразная катаракта;
- кортикальная (корковая) катаракта;
- тотальная (полная) катаракта;
- слоистая (зонулярная) катаракта;
- задняя субкапсулярная катаракта.
По степени выраженности симптомов возрастная катаракта делится на:
- начальную;
- незрелую;
- зрелую;
- перезрелую.
Как правило, катаракта зарождается в коре хрусталика (кортикальная катаракта), ядре (ядерная катаракта) либо под капсулой (субкапсулярная катаракта). Возрастная катаракта обычно отличается корковой локализацией помутнений (92%), в то время как ядерная возрастная катаракта встречается значительно реже в 7-8% случаев.
Начальная катаракта
Наиболее ранним симптомом катаракты является оводнение хрусталика – скопление внутри него большого количества жидкости. Жидкость накапливается в корковом слое между волокнами, соответственно расположению швов, формируя «водяные щели». Немного позже проявляются плоскостные помутнения коры, которые наиболее выражены на краях хрусталика и в области его экватора. Переходя с передней поверхности хрусталика на заднюю, такие помутнения приобретают форму «наездника».
Незрелая катаракта
Непрекращающееся прогрессирование процесса обусловливает продвижение помутнений по капсуле хрусталика, а также к центральной оптической зоне. Если в начальной стадии помутнения были локализованы вне оптической зоны, при этом их наличие никак не могло сказаться на остроте зрения, то на данной стадии выраженное помутнение хрусталика значительно ухудшает остроту зрения.
Зрелая катаракта
На этой стадии вся зона коры хрусталика уже занята помутнениями, что выливается в абсолютное снижение остроты зрения до уровня светоощущений.
У некоторых больных встречается т.н. почти зрелая катаракта, характеризующаяся обширными помутнениями в коре, при остроте зрения, колеблющемся от 0.1-0.2 (1 либо 2 строчки в таблице), до сотых (при счете пальцев у лица).
Перезрелая катаракта
Дальнейшее развитие катаракты сопровождается распадом хрусталиковых волокон и разжижением коркового вещества, после чего капсула хрусталика приобретает складчатую форму. Кора становится однородного (гомогенного) молочно-белого оттенка. Более плотное ядро под своей тяжестью опускается книзу, и хрусталик в этой стадии напоминает мешочек. Такую перезревшую катаракту называют морганиевой.
Многолетние клинические наблюдения за огромным количеством пациентов, страдающих возрастной катарактой, обнаружили определенные закономерности, характеризующие скорость ее созревания. Итоговый анализ таких наблюдений позволил сформулировать и описать варианты прогрессирования катаракты:
- Быстро прогрессирующие катаракты, встречаются у 12% пациентов. Форма, при которой от появления первых помутнений до их обширного развития в хрусталике (которое требует хирургического вмешательства) проходит примерно 4-6 лет. Медленно прогрессирующие катаракты, вызревающие около 10-15 лет со времени появления первых изменений в хрусталике, поражают 15% всех больных катарактой. Наибольшее количество пациентов (около 70%) страдающих катарактой имеют ее средне прогрессирующую форму, когда до состояния требующего хирургического вмешательства проходит примерно 6-10 лет.
- < Назад
Катаракта у детей,классификация
В соответствии с классификацией, предложенной Е.И. Ковалевским (1970 г.), различают следующие катаракты у детей.
По происхождению: врожденные (наследственные, внутриутробные); последовательные — результат местных процессов (увеи-ты, врожденная глаукома, повреждения и др.) и общих заболеваний (инфекционные и нейроэндокринные заболевания, лучевая болезнь, болезни обмена веществ и др.); вторичные (послеоперационные).
По виду локализации: полярные, ядерные, зонулярные, венечные, диффузные, пленчатые, полиморфные, передние и задние (чашеобразные, розеточные).
По отсутствию или наличию осложнений и сопутствующих изменений: простые (кроме помутнений, других изменений нет), с осложнениями (нистагм, амблиопия, косоглазие), с сопутствующими изменениями (врожденные аномалии развития глаза — микрофтальм, аниридия, колобома сосудистого тракта, сетчатки, зрительного нерва и др. приобретенная патология — задние и передние синехий, подвывих и вывих хрусталика, грыжа стекловидного тела).
По степени снижения зрения: первая степень (острота зрения 0,3 и выше), вторая — 0,2—0,05, третья — ниже 0,05.
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Народные способы чистки почек
Народные способы чистки почек  Макияж на вечеринку для зеленых глаз
Макияж на вечеринку для зеленых глаз  Приснилась подводка для глаз
Приснилась подводка для глаз  Как красить глаза с тяжелыми веками
Как красить глаза с тяжелыми веками  Самое лучшее средство для снятия макияжа с глаз
Самое лучшее средство для снятия макияжа с глаз  Джонатан Барнс. Диабетическая ретинопатия. Диагностика нарушений слезоотведения.
Джонатан Барнс. Диабетическая ретинопатия. Диагностика нарушений слезоотведения.