
Кератоконус

Термин кератоконус происходит от двух греческих слов: «kerato», означающее в переводе «роговица», и «konos» - «конус». Кератоконус - дегенеративное заболевание глаз, при котором роговица вследствие структурных изменений истончается и принимает коническую форму в отличие от нормальной сферической. Данная патология обычно возникает в подростковом возрасте, но иногда встречается также у детей и у молодых людей до 30 лет. Изменение формы роговицы происходит медленно, как правило - в течение нескольких лет. Однако встречаются также случаи более быстрого прогрессирования кератоконуса.
Самые ранние упоминания о кератоконусе принадлежат немецкому врачу Б. Мохорту (датируются 1748 годом) и Тейлору (1766 год), но впервые заболевание было подробно описано и выделено из группы других эктазий роговицы британцем Д. Ноттингемом в 1854 году. В то время лечение кератоконуса сводилось к прижиганию конусовидной части роговицы нитратом серебра и наложению плотной повязки в сочетании с закапыванием препаратов, вызывающих миоз.
В 1888 году французский офтальмолог Эжен Кальт начал работу над стеклянной оболочкой, предназначенной для уплощения крутой конической вершины роговицы и, тем самым, исправления её формы. Это первое известное применение контактных линз с целью коррекции кератоконуса.
Первыми признаками кератоконуса зачастую становятся необходимость в частой смене очков и нечёткое зрение, не корректирующееся ими. Классическим симптомом данного заболевания является возникновение множества мнимых изображений, известное, как монокулярная полиопия. Этот эффект наиболее заметен при рассматривании зрительных образов высокой контрастности, таких, например, как светлая точка на тёмном фоне. Вместо того, чтобы видеть единственную точку, глаз с кератоконусом видит хаотичную картину из множества ее изображений.
Несмотря на проведенные обширные исследования, этиология кератоконуса остаётся неизвестной. Предположительно, это заболевание имеет несколько причин. В их числе: генетическая предрасположенность, стресс, травма роговицы, клеточные факторы и влияние окружающей среды. Все они могут послужить толчком к развитию кератоконуса.
По величине кривизны роговицы различают следующие виды кератоконуса: - лёгкую (менее 45 Дптр) - среднюю (от 45 до 52 Дптр) - развитую (от 52 до 62 Дптр) - тяжёлую (более 62 Дптр) На различиях в форме конуса основана морфологическая классификация: - сосцевидный - имеет небольшой размер (до 5 мм) и располагается ближе к центру роговицы - овальный - размером 5-6 мм, обычно смещён книзу от центра - шаровидный - размеры превышают 6 мм, в патологический процесс вовлекается более 75% роговицы.
Развитая стадия кератоконуса иногда может прогрессировать до водянки роговицы, называемой также «острым кератоконусом», когда через разрывы в десцеметовой мембране жидкость проникает в строму, что приводит к её отёку и, не исключено, ко вторичному тяжёлому рубцеванию роговицы.
С техническим совершенствованием медицинской аппаратуры, применяющейся для проведения топографического картирования и измерения роговицы, офтальмологам стало значительно легче диагностировать кератоконус и выбирать более эффективные методы лечения.
Зачастую кератоконус трудно выявить на ранних стадиях, так как зрение страдает еще незначительно. Одним из ранних признаков, вызывающих настороженность у офтальмолога, является сложность достижения максимальной остроты зрения у пациента даже при идеальной очковой коррекции.
Другими клиническими проявлениями, помогающими подтвердить наличие кератоконуса, являются: истончение стромы роговицы, отложения оксида железа (гемосидерина) в базальном слое эпителия (кольцо Флейшера) и разрывы в Боуменовой оболочке. Все они могут быть выявлены при осмотре со щелевой лампой. Кроме этого, наличие кератоконуса определяется с помощью таких приборов, как ретиноскоп и кератометр. Они дают возможность выявить признаки неправильной формы роговицы.
Ультразвуковой и другие методы пахиметрии, безусловно, полезны для подтверждения диагноза кератоконуса, так как их используют для измерения степени истончения роговицы у пациентов с подозрением на наличие данного заболевания. Аппаратура некоторых производителей, в частности, фирм Bausch & Lomb и Orbscan, сочетает в себе возможности различных методик проведения указанных обследований с целью более точного установления диагноза.
В настоящее время не известны медицинские препараты, приводящие к регрессу или предотвращению развития кератоконуса, но пациенты имеют возможность замедлить прогрессирование болезни, воздерживаясь от потирания глаз. В случаях, когда очки или мягкие контактные линзы уже неэффективны, применяются консервативный (жёсткие контактные линзы) и хирургические методы лечения, включающие сквозную и послойную кератопластику, имплантацию интрастромальных роговичных колец, эпикератофакию, ассимметричную радиальную кератотомию, роговичный коллагеновый кросслинкинг.
Автор: Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.

Термин кератоконус происходит от двух греческих слов: «kerato», означающее в переводе «роговица», и «konos» — «конус». Кератоконус — дегенеративное заболевание глаз, при котором роговица вследствие структурных изменений истончается и принимает коническую форму в отличие от нормальной сферической. Данная патология обычно возникает в подростковом возрасте, но иногда встречается также у детей и у молодых людей до 30 лет. Изменение формы роговицы происходит медленно, как правило — в течение нескольких лет. Однако встречаются также случаи более быстрого прогрессирования кератоконуса.
Самые ранние упоминания о кератоконусе принадлежат немецкому врачу Б. Мохорту (датируются 1748 годом) и Тейлору (1766 год), но впервые заболевание было подробно описано и выделено из группы других эктазий роговицы британцем Д. Ноттингемом в 1854 году. В то время лечение кератоконуса сводилось к прижиганию конусовидной части роговицы нитратом серебра и наложению плотной повязки в сочетании с закапыванием препаратов, вызывающих миоз.
В 1888 году французский офтальмолог Эжен Кальт начал работу над стеклянной оболочкой, предназначенной для уплощения крутой конической вершины роговицы и, тем самым, исправления её формы. Это первое известное применение контактных линз с целью коррекции кератоконуса.
Первыми признаками кератоконуса зачастую становятся необходимость в частой смене очков и нечёткое зрение, не корректирующееся ими. Классическим симптомом данного заболевания является возникновение множества мнимых изображений, известное, как монокулярная полиопия. Этот эффект наиболее заметен при рассматривании зрительных образов высокой контрастности, таких, например, как светлая точка на тёмном фоне. Вместо того, чтобы видеть единственную точку, глаз с кератоконусом видит хаотичную картину из множества ее изображений.
Несмотря на проведенные обширные исследования, этиология кератоконуса остаётся неизвестной. Предположительно, это заболевание имеет несколько причин. В их числе: генетическая предрасположенность, стресс, травма роговицы, клеточные факторы и влияние окружающей среды. Все они могут послужить толчком к развитию кератоконуса.
По величине кривизны роговицы различают следующие виды кератоконуса:
— лёгкую (менее 45 Дптр)
— среднюю (от 45 до 52 Дптр)
— развитую (от 52 до 62 Дптр)
— тяжёлую (более 62 Дптр)
На различиях в форме конуса основана морфологическая классификация:
— сосцевидный — имеет небольшой размер (до 5 мм) и располагается ближе к центру роговицы
— овальный — размером 5-6 мм, обычно смещён книзу от центра
— шаровидный — размеры превышают 6 мм, в патологический процесс вовлекается более 75% роговицы.
Развитая стадия кератоконуса иногда может прогрессировать до водянки роговицы, называемой также «острым кератоконусом», когда через разрывы в десцеметовой мембране жидкость проникает в строму, что приводит к её отёку и, не исключено, ко вторичному тяжёлому рубцеванию роговицы.
С техническим совершенствованием медицинской аппаратуры, применяющейся для проведения топографического картирования и измерения роговицы, офтальмологам стало значительно легче диагностировать кератоконус и выбирать более эффективные методы лечения.
Зачастую кератоконус трудно выявить на ранних стадиях, так как зрение страдает еще незначительно. Одним из ранних признаков, вызывающих настороженность у офтальмолога, является сложность достижения максимальной остроты зрения у пациента даже при идеальной очковой коррекции.
Другими клиническими проявлениями, помогающими подтвердить наличие кератоконуса, являются: истончение стромы роговицы, отложения оксида железа (гемосидерина) в базальном слое эпителия (кольцо Флейшера) и разрывы в Боуменовой оболочке. Все они могут быть выявлены при осмотре со щелевой лампой. Кроме этого, наличие кератоконуса определяется с помощью таких приборов, как ретиноскоп и кератометр. Они дают возможность выявить признаки неправильной формы роговицы.
Ультразвуковой и другие методы пахиметрии, безусловно, полезны для подтверждения диагноза кератоконуса, так как их используют для измерения степени истончения роговицы у пациентов с подозрением на наличие данного заболевания. Аппаратура некоторых производителей, в частности, фирм Bausch & Lomb и Orbscan, сочетает в себе возможности различных методик проведения указанных обследований с целью более точного установления диагноза.
В настоящее время не известны медицинские препараты, приводящие к регрессу или предотвращению развития кератоконуса, но пациенты имеют возможность замедлить прогрессирование болезни, воздерживаясь от потирания глаз. В случаях, когда очки или мягкие контактные линзы уже неэффективны, применяются консервативный (жёсткие контактные линзы) и хирургические методы лечения, включающие сквозную и послойную кератопластику, имплантацию интрастромальных роговичных колец, эпикератофакию, ассимметричную радиальную кератотомию, роговичный коллагеновый кросслинкинг.
Автор. Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.
Кератоконус - дистрофия роговицы, довольно редкое заболевание, проявляющееся, главным образом, изменениями структуры и формы роговицы, которая как бы вытягивается вперед в виде конуса (Рис.1,2).
Причины
Причины возникновения кератоконуса точно не установлены. В последние годы наибольшее число сторонников имеет наследственно-метаболическая гипотеза его происхождения. Согласно этой гипотезе, в основе болезни лежит наследственная ферментопатия, которая начинает проявлять себя под воздействием неблагоприятных факторов (эндокринные нарушения, иммунологическая перестройка, общие заболевания и др.). Нарастающая слабость стромы роговицы приводит к уменьшению ее эластичности, ригидности, а затем к необратимому растяжению и конусовидной деформации.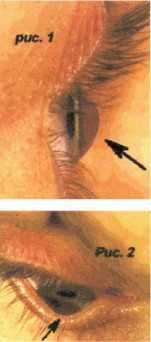
Симптомы
Болезнь начинается обычно в возрасте 10-16 лет и характеризуется постепенно нарастающим снижением зрения, чаще сначала одного, а затем и второго глаза.
Заболевание часто длительное время не распознается, и на первом этапе в большинстве случаев ошибочно устанавливается диагноз миопии или миопического астигматизма.
Назначаемая коррекция очками в этих случаях обычно недостаточно эффективна или плохо переносится.
Заподозрить кератоконус помогают характерные жалобы пациентов: двоение, возникающее перед одним глазом (монокулярная диплопия), многоконтурность видимых предметов и букв при чтении, круги светорассеяния вокруг источников света. Пациенты с кератоконусом обычно чаще других больных посещают окулиста. Это связано с относительно быстрым падением остроты зрения при прогрессировании заболевания, и в только что изготовленных новых очках больной уже не видит так хорошо, как в процессе их подбора.
При повторных попытках подбора очков можно обратить внимание на резкое, часто несимметричное увеличение оптической силы линз, необходимость для получения высокой остроты зрения перехода от сферических очков к цилиндрическим, а также на изменение оси цилиндрического стекла в процессе их повторного подбора.
Признаки и патогенез
Для установления точного диагноза кератоконуса врачу необходимо использовать три вполне доступных и широко применяемых метода:
1) скиаскопию,
2) офтальмометрию,
3) биомикроскопию.
1. Скиаскопия позволяет обнаружить у больных кератоконусом своеобразное встречное движение теней - «створчатая», «пружинящая» тень или «симптом ножниц» Подобная тень обусловлена наличием неправильного астигматизма роговицы и всегда наблюдается при кератоконусе .
2. При офтальмометрии также выявляется неправильный астигматизм роговицы. Диагностическое значение имеют характерные признаки конической деформации:
— излом горизонтальной оси изображения марок прибора на роговице,
— разноразмерность марок,
— угол между главными меридианами не равен 90°.
3. Биомикроскопия роговицы позволяет выявить особенности структурных изменений, свойственные только первичному кератоконусу.
Наибольшим изменениям при кератоконусе подвержена строма роговицы. Ранним признаком ее поражения является нарушение правильности расположения роговичных пластин в зоне формирующейся вершины. Исследование при диффузном освещении выявляет негомогенность роговой оболочки в этой зоне, которая при прямом фокальном освещении имеет сероватый мраморно-крапчатый вид. Указанное изменение стромы роговицы мы обозначили как ее «разрежение».
Динамическое наблюдение за пациентами показало, что при дальнейшем растяжении корнеальной стромы происходит разъединение роговичных пластин. Оно имеет вид вертикальных, редко горизонтальных или косо расположенных линий, локализующихся в средних и глубоких слоях стромы - линии кератоконуса или линии Фогта.
Следующим этапом развития патологического процесса в строме роговицы является ее истончение и рубцевание. Помутнения стромы могут быть более или менее обширными, располагаются в различных ее слоях и обычно занимают не всю зону конической деформации, а только область вершины.
Эпителий при кератоконусе поражается относительно редко. Только в 5,7% случаев наблюдается эпителиопатия, которая развилась у пациентов в поздней стадии заболевания.
В боуменовой мембране при кератоконусе появляются помутнения серого цвета, разбросанные в виде мозаики в зоне конуса на большем или меньшем протяжении. Они всегда обнаруживаются после развития линий кератоконусе и предшествуют помутнениям стромы.
Изменения десцеметовой мембраны возникают в далеко зашедшей стадии заболевания и проявляются в виде трещин, разрывов, утолщений.
Отмечены значительные изменения эндотелия роговицы при кератоконусе уже на самых ранних стадиях болезни. Обнаруживаются усиление эндотелиального рефлекса, растянутость и неправильная форма эндотелиальных клеток. Эти изменения, как правило, возникают одновременно с «разрежением» стромы. Исследования эндотелия методом зеркальной микроскопии позволили уточнить выявленные с помощью биомикроскопии изменения этого слоя. Выяснено, что ранние стадии кератоконуса характеризуются нарушением правильности клеточных рядов, появлением групп крупных и мелких клеток, а также клеток неправильной формы 5-и 7-угольных (в то время, как для здоровой роговицы характерны, главным образом, 6-угольные клетки). Плотность клеток при кератоконусе мало отличается от нормальной: в норме в среднем 2727 клеток/мм2, при кератоконусе начальных стадий - 2864 клеток/мм2.
Характерным признаком кератоконуса являются хорошо видимые нервы роговицы. Они выявлены на ранних этапах заболевания у 94,8% пациентов. В диагностике кератоконуса определенное значение имеет обнаружение субэпителиального пигментного кольца роговицы - кольца Флейшера. Наблюдения свидетельствуют о том, что присутствие этого признака подтверждает наличие кератоконуса, но не характеризует стадию болезни, так как кольцо или отдельные его части могут появляться на различных этапах развития патологического процесса.
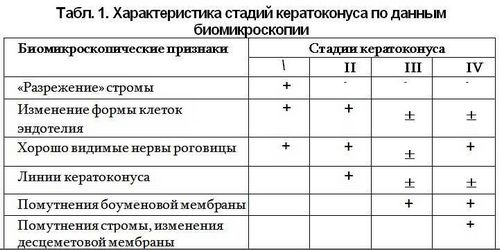
Проведенные исследования позволили не только выявить наиболее ранние признаки кератоконуса, но и четко разграничить стадии болезни по появлению на определенных этапах деформации роговицы новых морфологических признаков.
Наиболее ранними биомикроскопическими признаками кератоконуса (первая стадия) являются «разрежение» стромы, изменение формы клеток эндотелия и хорошо видимые на большом протяжении нервные окончания. Появление линий кератоконуса свидетельствует о переходе заболевания во вторую стадию. Появление помутнений боуменовой мембраны - о начале процессов рубцевания и переходе болезни в третью стадию. Развитие стромальных помутнений, сопровождающееся истончением и изменениями десцеметовой мембраны, характерно для четвертой стадии кератоконуса.
Многолетние наблюдения большого количества больных кератоконусом позволили выделить 6 типов заболевания, а также разработать специальный количественный показатель для оценки скорости прогрессирования болезни. Разработанная классификация кератоконуса позволила дифференцированно решать вопросы выбора наилучшего метода коррекции и лечения этого заболевания.
Течение болезни при кератоконусе относительно благоприятное. Характерно медленное прогрессирование, которое всегда самостоятельно прекращается в среднем через 10 лет после появления первых признаков заболевания. Процесс может стабилизироваться на любой его стадии и почти у половины больных не доходит до тяжелых форм. Обращает на себя внимание тот факт, что чем позже возникло заболевание, тем лучше его прогноз.
Осложнения
Единственным осложнением кератоконуса является так называемый острый кератоконус, иногда возникающий в далеко зашедшей стадии болезни. Острый кератоконус сопровождается болевым синдромом, помутнением роговицы и требует обращения к специалисту. Однако после перенесенного острого кератоконуса деформация роговицы уменьшается, и иногда даже несколько повышается острота зрения. В глубокой древности, когда не существовало способов коррекции кератоконуса, острый кератоконус даже считали «самоизлечением» этого заболевания.
Ведущим методом реабилитации больных кератоконусом является контактная коррекция зрения. С помощью контактных линз в первой и второй стадиях заболевания удается почти полностью восстановить зрение больных (средняя острота зрения 0,8), а в третьей и даже в четвертой стадиях возможно значительное улучшение зрения (средняя острота зрения 0,5-0,6). Разработанная нами методика подбора и конструирования жестких роговичных и мягких контактных линз при кератоконусе дает возможность успешно корригировать линзами 90% обратившихся больных.
Кератоконус – заболевание роговицы не воспалительного происхождения, характеризующееся её истончением, выпячиванием и помутнением. В основном встречается у людей среднего и молодого возраста 20-40 лет, почти всегда это двусторонний процесс.
Схематическое изображение кератоконуса
Причины кератоконуса
Факторы, предрасполагающие к возникновению патологии:
- генетические (например, при некоторых наследственных заболеваниях, таких как болезнь Элерса-Данлоса, амавроз Лебера, синдром голубых склер и др.),
- воздействие ультрафиолета на глаз (чаще встречается у жителей горных и южных областей),
- заболевания роговицы,
- использование неправильно подобранных контактных линз
При кератоконусе роговица в центральной зоне истончается (по последним данным это связано с усиленным апоптозом, т.е. запрограммированной гибелью клеток), под давлением влаги передней камеры она выпячивается и со временем мутнеет.
Симптомы кератоконуса
Кератоконус может быть острым и хроническим. Внезапный кератоконус встречается редко и возникает на поздних стадиях вследствие того, что разрывается десцеметова мембрана и влага передней камеры пропитывает строму. Появляются сильные боли, резкая потеря зрения из-за отека роговицы. Возможна её перфорация.
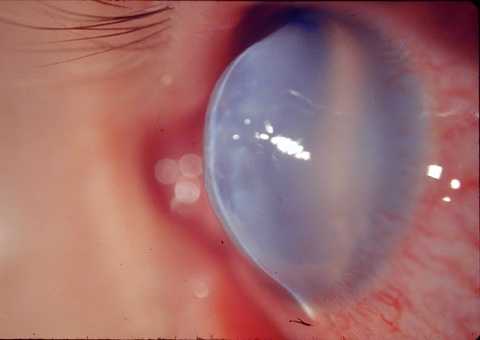
Острый кератоконус
Стадии кератоконуса:
I-II – незначительные морфологические изменения роговицы, хорошо визуализируются нервные окончания;
III – помутнения роговицы в области вершины конуса, трещины десцеметовой оболочки;
IV – помутнение и истончение большей части роговицы;
V – почти полное помутнение роговицы
Симптомы, по которым можно заподозрить развитие кератоконуса: снижение остроты зрения, частая смена очков (так как роговица продолжает выпячиваться и увеличивается степень миопии и неправильного астигматизма ), искажение предметов (из-за развития астигматизма), могут появляться боли, светобоязнь и слезотечение.
Диагностика кератоконуса
Правильный диагноз может поставить только врач-офтальмолог после проведения определенных методов исследования:
- наружный осмотр – выпячивание роговицы в виде конуса с вершиной, направленной книзу;
- определение остроты зрения с коррекцией и без;
- при рефрактометрии выявляют неправильный астигматизм и близорукость вследствие выпячивания роговицы;
- биомикроскопия – тонкая роговица, могут быть её помутнения, трещины десцеметовой мембраны (линии Фогта), глубокая передняя камера; на поздних стадиях появляется отложение гемосидерина у основания кератоконуса (кольцо Флейшера);
- для скиаскопии характерно специфическое движение теней навстречу друг другу;
- офтальмоскопия при прозрачных средах глаза;
- УЗИ;
- кератопахиметрия – определение толщины роговицы;
- оптическая когерентная томография;
- компьютерная кератотопография – конфигурация и рефракция роговицы в разных её участках;
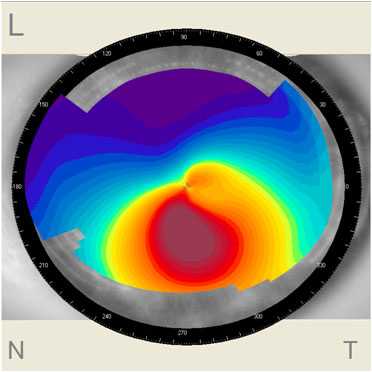
Кератотопография
- конфокальная и эндотелиальная микроскопия позволяет поставить диагноз на первой-второй стадиях заболевания
Очень сложно поставить диагноз на начальной стадии заболевания.
Лечение кератоконуса
Лечение должно быть начато сразу же после обнаружения кератоконуса. Существуют консервативные и хирургические методы.
В начале заболевания подбирают мягкие или жесткие контактные линзы. Консервативная терапия также предусматривает использование препаратов, способствующих улучшению обменных процессов в роговице. К ним относятся Тауфон, Квинакс, Офтан-катахром, ретинол, облепиховое масло. Закапывать 3 раза в день постоянно. Также возможно применение субконъюнктивальных и парабульбарных инъекций эмоксипина, АТФ. Внутрь обязательно принимать витаминные препараты. Хороший эффект от физиотерапии, например, фонофорез с токоферолом, магнитотерапия.
Неотложная помощь необходима при остром кератоконусе до кератопластики. Закапывают мидриатики (Мезатон, Мидриацил, Тропикамид), используют 5% мазь натрия хлорида и накладывают давящую повязку для предупреждения перфорации роговицы. Также применяют местно антибактериальные капли (Тобрекс, Флоксал), противовоспалительные негормональные (Индоколлир, Диклоф, Наклоф) и гормональные (р-р дексаметазона, например, Максидекс), а также гипотензивные препараты – Тимолол (Арутимол, Кузимолол) 1-2 раза в день.
Один из современных методов терапевтического лечения кератоконуса – кросс-линкинг. Сначала обезболивают и снимают верхний слой эпителия, затем насыщают роговицу рибофлавином многократными закапываниями. Затем воздействуют ультрафиолетовыми лучами при помощи лампы Зайлера. В роговице происходит ряд биохимических реакций, вследствие чего укрепляются коллагеновые волокна и она уплощается. После кросс-линкинга на несколько суток одевают лечебную контактную линзу. Вся процедура занимает около часа, лечебный эффект длится до 10 лет.
При непереносимости контактных линз или неэффективной коррекции вследствие помутнения роговицы прибегают к хирургическому лечению – сквозной кератопластике (пересадке роговицы). При абсолютно прозрачном трансплантате выздоровление наступает более чем в 90% случаев. Отторжение практически невозможно, т.к. в роговице нет сосудов. Единственный минус – после операции приходится носить контактные линзы для быстрого заживления.
Интрастромальные сегменты колец
Применяют метод имплантации внутристромальных роговичных колец или их фрагментов. При этом делают небольшой разрез на периферии роговицы и помещают несколько колец определенного радиуса и толщины в строму. Они растягивают роговую оболочку, и таким образом уменьшается степень кератоконуса.
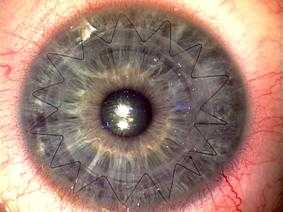
Сквозная кератопластика
На начальных стадиях при достаточной толщине роговицы возможно проведение таких операций, как фоторефракционная и фототерапевтическая кератэктомия. Эти методы позволяют не только восстановить остроту зрения и корригировать астигматизм, но и укрепляют передние слои роговицы, что замедляет прогрессирование кератоконуса.
Осложнения кератоконуса
Лечение должно начинаться как можно раньше после постановки диагноза для предупреждения прогрессирования заболевания и развития таких осложнений, как перфорация роговицы, её помутнение, возникновение острого кератоконуса.
Врач офтальмолог Летюк Т.З.
Источники:
, , ,
Следующие статьи
- Когда используется микрокоррекция
- Лазерная коррекция зрения. Теория и практика
- Лазерная фотокоагуляция, усиленная действием бевацизумаба, позволяет сохранить контрастность зрения больным с ПДР
Комментариев пока нет!
Поделитесь своим мнением

 Когда используется микрокоррекция
Когда используется микрокоррекция  Весенний макияж для серо зеленых глаз
Весенний макияж для серо зеленых глаз  Макияж для больших выпученных глаз
Макияж для больших выпученных глаз