Субконъюнктивальное введение лидокаина уменьшает риск развития эндофтальмита после интравитреальных инъекций
Антибактериальные свойства лидокаина, применяемого субконъюнктивально в качестве анестезии, могут снизить риск эндофтальмита после интравитреальных инъекций, по данным исследования.
В ретроспективный обзор были включены 15042 интравитреальных инъекции; препарат в составе 2% лидокаин/0,1% метилпарабен вводили перед выполнением 6853 этих инъекций, и не было отмечено ни одного случая эндофтальмита. Остальные 8169 инъекций выполнялись в сочетании с другими видами анестезии, в этой группе произошло 8 случаев эндофтальмита.
Исследователи провели наблюдение in vitro бактерицидного действия лидокаина на Staphylococcus epidermidis, S. aureus и Streptococcus viridans. После 5 минут контакта с лидокаином стафилококк эпидермальный показал 95%-е уменьшение колониеобразующих единиц (Р<0,001), стрептококк Viridans – снижение на 92% (P <0,001) и золотистый стафилококк – на 90% (P <0,01).
«Антибактериальные свойства лидокаина могут усилить антибактериальный эффект повидон-йода и составить альтернативу местным антибиотикам в условиях появления резистентности микробов и роста расходов на здравоохранение», - написали исследователи.
Введение лидокаина уменьшает риск развития эндофтальмита после интравитриальных инъекций
 Антибактериальные свойства лидокаина, применяемого субконъюнктивально в качестве анестезии, могут снизить риск эндофтальмита после интравитреальных инъекций, по данным исследования.
Антибактериальные свойства лидокаина, применяемого субконъюнктивально в качестве анестезии, могут снизить риск эндофтальмита после интравитреальных инъекций, по данным исследования.
В ретроспективный обзор были включены 15042 интравитреальных инъекции; препарат в составе 2% лидокаин/0,1% метилпарабен вводили перед выполнением 6853 этих инъекций, и не было отмечено ни одного случая эндофтальмита. Остальные 8169 инъекций выполнялись в сочетании с другими видами анестезии, в этой группе произошло 8 случаев эндофтальмита.
Исследователи провели наблюдение in vitro бактерицидного действия лидокаина на Staphylococcus epidermidis, S. aureus и Streptococcus viridans. После 5 минут контакта с лидокаином стафилококк эпидермальный показал 95%-е уменьшение колониеобразующих единиц (Р<0,001), стрептококк Viridans – снижение на 92% (P <0,001) и золотистый стафилококк – на 90% (P <0,01).
«Антибактериальные свойства лидокаина могут усилить антибактериальный эффект повидон-йода и составить альтернативу местным антибиотикам в условиях появления резистентности микробов и роста расходов на здравоохранение», – написали исследователи.
Источник: http://www.vseoglazah.ru/news/uncategorised/08072014/lidocaine-endophthalmitis/
Методика интравитреального введения лекарств. Техника
Нельзя вводить интравитреально лекарственные средства при наличии у пациента блефарита или конъюнктивита. В таких случаях нужно в течение нескольких дней проводить интенсивное лечение инфекционного заболевания, а затем обследовать пациента с помощью щелевой лампы, чтобы убедиться в полной эрадикации инфекционных агентов.
Нельзя отменять пациенту принимаемые им антикоагулянты перед интравитреальным введением лекарственных средств или выполнением витрэктомии. так как на их фоне риск развития кровотечения является крайне низким, кровотечения наблюдаются редко и являются небольшими, а риск тромбоэмболии при их отмене повышается.
Многие пациенты, так же как и их лечащие врачи и медсестры, отменяют антикоагулянты в таких случаях, даже если не получили инструкций сделать это, повышая таким образом риск тромбоэмболии, а также создавая ситуацию, когда применение антагонистов СЭФР может привести к развитию инсульта или инфаркта миокарда.
Обслуживающий персонал и выполняющий введение офтальмолог должны быть в масках, чтобы исключить контаминацию иглы шприца бактериальной микрофлорой полости носа и рта во время определения объема раствора лекарственного препарата, набранного в туберкулиновый шприц.
Они также должны быть в перчатках, главным образом, для спокойствия пациента. Однако работа в стерильных перчатках необходима, если для манипуляций по улучшению доступа к месту введения используется стерильный шпатель. Субконъюнктивальное введение лидокаина не требуется; авторы считают, что риск перфорации и болезненность такой инъекции перекрывают преимущества ее выполнения.
Шприц. в который набирают 2% гель лидокаина, предварительно нужно обработать 5% раствором повидон-йода (Бетадина), это не только сделает инъекцию более комфортной для пациента, но и обеспечит профилактику бактериальной контаминации, которая возможна при использовании упаковки, содержащей более одной дозы препарата. Раствором повидон-йода также обрабатывают ресницы, края век, место введения и видимую часть слезного мясца. На верхнее и нижнее веко помещаются тампоны, пропитанные раствором повидон-йода.
Использовать Бетадин нужно всегда, так как это существенно снижает риск развития эндофтальмита. Опасность местной аллергической реакции на препарат является явно преувеличенной, поэтому нет оснований избегать его применения. Бетадин используется для лечения контагиозного моллюска, и аллергия на него регистрируется нечасто, в крайнем случае, наблюдается легкое раздражение кожи. Важно также использовать стерильный физиологический раствор (Eye Stream) для промывания век и ресниц после процедуры.
Для обнажения места введения и удержания ресниц используют стерильный плоский удлиненный шпатель. Пациент должен лежать горизонтально на спине, на уровне локтей хирурга, чтобы создать для врача эргономичные условия работы. Нужно отмерить 3,5 мм кзади от лимба с помощью меток на туберкулиновом шприце без иглы.
Кончик указательного пальца другой руки поместить на пластиковую расширяющуюся часть 30 или 32G иглы и направлять ее по траектории введения перпендикулярно плоскости, касательной к месту введения. Пациент должен зафиксировать взгляд на какой-либо точке на потолке, в комнате должна соблюдаться полная тишина, никто не должен перемещаться по комнате, входить или выходить из нее во время выполнения процедуры, чтобы исключить стимулы для возникновения саккадических движений глаз.
После введения лекарственного средства следует выполнить непрямую офтальмоскопию для подтверждения циркуляции, а не для измерения ВГД, из-за риска контаминации. Авторы после введения применяют местно антибиотики (Вигамокс каждые 2 часа в день выполнения инъекции и 4 раза в день в течение 3 дней), но не назначают местно антибиотики профилактически, до выполнения процедуры.
Интравитреальная инъекция — метод введения лекарственных средств напрямую в стекловидное тело. Данная разновидность инъекций уже давно используется при лечении возрастной макулярной дегенерации, диабетического макулярного отека, заболеваний сосудов сетчатки, внутриглазных кровоизлияний, воспалений внутренних оболочек глазного яблока.
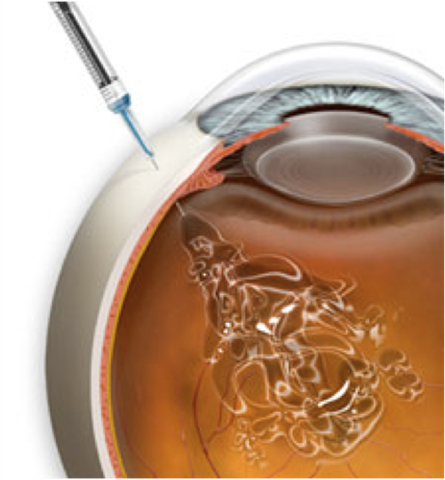
Техника выполнения операции
Выполнять процедуру интравитреальной инъекции может только опытный хирург-офтальмолог. Операция должна выполняться только в условиях операционной офтальмологического отделения.
Производится дезинфекция кожи вокруг глаза, веко и поверхность глаза. После предварительной местной эпибульбарной анестезии склера и предлежащая к ней плоская часть цилиарного тела прокалывается шприцем, снабженным тонкой инъекционной иглой на расстоянии 4 мм от лимба. Игла вводится в стекловидное тело на 2-3 мм в глубину. Глубину введения иглы в стекловидное тело можно регулировать при помощи особого ограничителя.
При надавливании на поршень лекарственный препарат попадет в стекловидную полость.
Сразу же после инъекции проводится контроль ВГД. При его повышении производится парацентез, путем прокола роговицы у лимба. В послеоперационном периоде производится инстилляция анибактериальных и противовоспалительных капель.
Осложнения
В ряду возможных осложнений данного метода следует упомянуть развитие катаракты, реактивное повышение ВГД, формирование синехий, отслойку сетчатки глаза, подвывих хрусталика, увеит, эндофтальмит .
Интравитреальное введение Луцентиса
Луцентис — это лекарственное средство, используемое при лечении экссудативно-геморрагической формы возрастной макулярной дегенерации (ВМД). диабетического отёка макулы и отека сетчатки из-за окклюзии вен сетчатки. Луцентис включает моноклональные антитела к эндотелиальному фактору роста А (VEGF-A).
Препарат был разработан для нужд офтальмологии, чем и обеспечивается высокую эффективность и безопасность при его применении.
Луцентис уменьшает чрезмерную стимуляцию ангиогенеза при ВМД, нормализует толщину сетчатки, влияет на связь только с активными изоформами фактора роста новых сосудов. этим обеспечивается патогенетический подход к терапии.
Данное лекарство в краткие сроки распространяется внутри слоев сетчатки глаза, что снижает отек макулы и исключает расширение области поражения, дальнейшее развитие ХНВ и образование свежих гематом.
Пациент предварительно проходит обязательное компьютеризированное диагностическое обследование зрения. Имея на руках данные исследования, офтальмолог врач получает полное представление о состоянии органов зрения данного пациента и принимает решение о целесообразности использования в лечении препарата Луцентис. После чего предлагается индивидуальный график введения инъекций и делается прогноз относительно результатов лечения.
Курс лечения включает 3 инъекции, проводимые один раз в месяц. В большинстве случаев этого достаточно для стабилизирования ситуации. В дальнейшем, принимая во внимание иекущее состояние зрительных функций, врач-офтальмолог может изменить число инъекций. В норме промежуток между введениями доз включает 1 месяц. При этом возникает необходимость несколько раз в год побывать на консультации у своего лечащего врача-офтальмолога.
Состояние макулы контролируется при помощи инновационного оптического когерентного томографа RTVue-100 (Optovue, USA). Данное устройство сделано с учетом клинических требований офтальмологов, оно позволяет получать 2D и 3D изображение состояния сетчатки и структур диска зрительного нерва. Высокая разрешающая способность и впечатляющая скорость работы дает возможность существенно расширить протоколы исследования и получить точную оценку функции глазного дна.
Интравитреальная инъекция препарата «Озурдекс»
Озурдекс — это имплант с высоким содержанием Дексаметазонта для интравитреального использования.
Фармакологическое действие
Дексаметазон — сильнодействующий глюкокортикостероид, обладающий широким спектром возможностей. В частности, он может купировать воспаление, заметно снизить выраженность отека, устранить проницаемость капилляров, отложение фибрина и смещение фагоцитов в область воспаления. Дексаметазон блокирует рост эндотелия сосудов и исключает высвобождение простагландинов, часть из которых по сути — медиаторы цистоидного отека макулы.
Показания
Макулярный отек, обусловленный окклюзией центральной вен сетчатки и ее ветвей. Окклюзия вен сетчатки — это закупорка вен и капилляров сетчатки глаза. Чаще всего она образуется по причине атеросклероза и гипертонии.
Дозировка и способ применения
Назначение данного импланта в аппликаторе — разовое интравитреальное введение. Его должен проводить только опытный врач-офтальмолог.
Обычно рекомендуется доза: один имплантат в пораженный глаз. Повторное использование препарата проводится, если после ответа на лечение снижается острота зрения или, если офтальмолог полагает, что возможные риски для пациента гораздо меньше полезного эффекта от повторной инъекции.
Таким образом, если при лечении удается улучшить остроту зрения пациента, дальнейшего использования Озурдекса не нужно. Действие препарата сохраняется на протяжении 6 месяцев.
Интравитреальная инъекция Гемазы

Гемаза — препарат с ярко выраженным фибринолитическим и тромболитическим действием, используется в офтальмологии
Препарат хорошо сочетается с дексаметазоном и эмоксипином.
Интравитреальная инъекция антибиотика

Техника выполнения операции
Техника операции соответствует вышеописанной, но с некоторыми дополнениями. После прокола склеры шприцем забирают 0,1 мл стекловидного тела для дальнейшего микробиологического исследования. После чего, оставляя иглу в стекловидном теле, производят замену шприца с дальнейшим введением в стекловидное тело 0,1 мл раствора с содержанием антибиотика. Далее игла удаляется.
Перед инъекцией антибиотика в стекловидное тело следует правильно учесть дозу препарата. Чрезмерная доза антибиотика может вызвать риск токсического поражения сетчатки глаза.
Чаще всего для антибактериального препарата широкого спектра действия, который вводится интраокулярно, дозировка составляет 0,4 мг и вводится в объеме 0,1-0,2 мл раствора. Частота, с которой будут проводиться интравитреальные инъекции, зависит от фармакодинамики лекарственного средства, вводимого в стекловидное тело.
Стекловидное тело сохраняет терапевтическую концентрацию большинства антибиотиков в течение трех суток. Поэтому повторять интравитреальные инъекции следует, отталкиваясь от этого свойства стекловидного тела. Также важно учитывать то факт, что концентрация введенного антибиотика напрямую коррелирует с выраженностью воспаления внутри глаза.
Наибольший эффект в применении интравитреальных инъекций достигается, если внутриглазная инфекция, имеющая очаговое, диффузное или смешанное происхождение, находился на I стадии развития.
На второй стадии эндофтальмита эффект от интравитреальных инъекций антибиотика заметно уменьшается. В дальнейших стадиях развития инфекционного процесса использование введение антибиотика интравитреально нецелесообразно.
В нашей офтальмологической клинике выполняют все виды интравитреальных инъекций. Отделение офтальмологии ВЦЭРМ полностью оснащено оборудованием для диагностики и последующего мониторинга проведенного лечения.
Телефоны
+7 (911) 122-82-75
или
8(812)339-39-39 добавочный код 5623
Источники:
, , ,
Следующие статьи
Комментариев пока нет!
Поделитесь своим мнением


 Как лечить катаракту глаза биоптроном
Как лечить катаракту глаза биоптроном  Как наносить подводку для глаз
Как наносить подводку для глаз  Где оперировать катаракту
Где оперировать катаракту  Катаракта операция клиника федорова
Катаракта операция клиника федорова  Осложненная катаракта причины
Осложненная катаракта причины 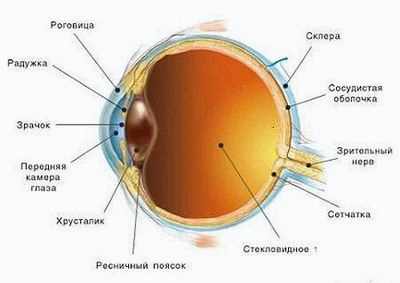 Катаракта операция стоимость херсон
Катаракта операция стоимость херсон