
Функциональное лечение амблиопии и косоглазия
Функциональное лечение амблиопии и косоглазия.

Косоглазие это не только косметический дефект, но и сложный функциональный недостаток, который проявляется значительным снижением остроты зрения на косящем глазу
Косоглазие чаще всего возникает при наличии дальнозоркости и астигматизма, реже при врожденной или рано приобретенной близорукости
Основной целью лечения косоглазия есть восстановление правильного положения глаз, развитие бинокулярного и стереоскопического зрения.
Центр Лазер Вижн предлагает разные методы лечения косоглазия, в зависимости от его вида:
Если косоглазие аккомодационное оно лечиться очками. В первую очередь ребенку назначают корректирующие очки для постоянного ношения. Они полностью исправляют такое косоглазие.
При неаккомодационном косоглазии очковая коррекция малоэффективна. В таких случаях доктор часто назначает окклюзию (заклеивание здорового глаза) и комплексное аппаратное лечение, направленное на устранение амблиопии с дальнейшим хирургическим вмешательством.
Амблиопия или ленивый глаз - это нарушение зрения, при котором один из двух глаз мало задействован в процессе зрения. Амблиопия это обратимое снижение остроты зрения. Амблиопия развивается при таких заболеваниях, как косоглазие, дальнозоркость, астигматизм, катаракта и др.
Лечению амблиопии нужно уделять большое внимание, потому что от его эффективности зависит результат оперативного лечения косоглазия.
Курс консервативного лечения назначается индивидуально и рассчитан на 10 дней.
За один сеанс пациент проходит 3- 5 аппаратов, что занимает не более 3040 минут.
В зависимости от рекомендаций в курс лечения могут войти:
Аппаратное лечение:
1. Лазерная стимуляция в основу положено действие луча света низкой интенсивности на структуры глаза. В результате улучшается микроциркуляция, обменные процессы и питание тканей глаз, активизируется местный иммунитет. Снимается спазм цилиарной мышцы.
2. Приставка "КАСКАД"
предназначена для коррекции нарушений рефракции (снятия зрительных утомлений и спазма аккомодации), профилактики близорукости (миопии) и лечения амблиопии различной этиологии путем воздействия на оптическую систему глаза динамически изменяющимися во времени и пространстве по заданному закону цветовыми стимулами различной области видимого спектра.
3. Синоптофор - прибор для диагностики и лечения косоглазия. Позволяет проводить комплекс лечебных тренировок, при помощи которых происходит слияние двух изображений в одно) тренирует и повышает зрительные резервы человека, улучшает общую подвижность глаз применяется при косоглазии и других видах нарушения бинокулярности зрения.
Программа Цветок - эта компьютерная программа применяется для лечения амблиопии слабой и средней степени, но ее первый уровень можно использовать для лечения амблиопии высокой степени. Используется с 4-5 лет.
Программа Ай - предназначена для диагностики и лечения амблиопии и косоглазия, восстановления и развития бинокулярного зрения.
Программа Крестик - является игровым стимулятором для лечения амблиопии.
Используется с трехлетнего возраста.
Программа Чибис - предназначена для диагностики нарушений бинокулярного стереозрения и функционального лечения бинокулярных расстройств.
Программа Паучок - используется для лечения амблиопии.
lazer-vision.com.ua www.findpatent.ru|
Изобретение относится к медицине, а именно к офтальмологии, и предназначено для лечения амблиопии и косоглазия у детей и подростков с анизометропией. Выполняют под общим наркозом сначала лазерный кератомилез in situ для коррекции аметропии при диаметре роговичной крышки 9,5 мм. После возвращения роговичной крышки на место и наложения фиксационной мягкой линзы при среднем угле косоглазия от 10 до 15°-20° по Гиршбергу производят рецессию мышцы, находящейся в состоянии гиперфункции, а затем резекцию мышцы, находящейся в состоянии гипофункции. Величина рецессии и резекции мышц составляет 4 или 5 мм, при этом на расстоянии 4-5 мм от лимба и параллельно ему производят разрез конъюктивы и теноновой капсулы длиной 8 мм. Способ обеспечивает устранение косоглазия, восстановление бинокулярного характера зрения, исключение послеоперационных осложнений. Изобретение относится к области медицины, а более конкретно к области офтальмологии, и может быть использовано для лечения амблиопии и косоглазия у детей и подростков с анизометропией. Традиционные консервативные способы лечения малоэффективны при сочетании аметропии с косоглазием и анизометропией. Практически не поддается лечению односторонняя патология рефракции. При этом из-за того, что дети не носят очков и контактных линз на хуже видящем и косящем глазу, развивается амблиопия - дисбинокулярная, анизометропическая и рефракционная (Н.И.Пильман, Функциональное лечение косоглазия у детей, Киев, 1964, 174-175). В настоящее время не подлежит сомнению, что эффективность лечения разных видов амблиопии и косоглазия наиболее высока в раннем детском возрасте (до 7-9 лет), однако является дискутабельным вопрос об очередности проведения разных видов лечения. Если угол косоглазия является непостоянным и небольшим и не превышает 5°-10° по Гиршбергу, то проведение рефракционной операции по медицинским целям исправляет не только аметропию, но и способствует устранению косоглазия. При угле косоглазия более 20° по Гиршбергу как правило, вначале производят хирургическое лечение косоглазия, затем проводиться очковая и контактная коррекция с консервативным лечением амблиопии, а затем при неэффективности традиционного консервативного лечения проводится рефракционная операция. При угле косоглазия от 10° до 15°-20° по Гиршбергу проведение очередности операций остается до сих пор не решенным вопросом (А.А.Бочкарева, глазные болезни, Москва, 1989 г., 336-345). Следует отметить, что операции на глазах у детей и подростков проводятся под наркозом в 90% случаев и это очень беспокоит родителей, особенно если речь идет о двух операциях подряд с небольшим промежутком времени в 3-6 месяцев. Поэтому нередко из-за боязни повторного наркоза и связанных с ним потенциальных осложнений проведение рефракционной операции откладывается родителями на неопределенный срок и это отрицательно сказывается на лечении амблиопии и восстановлении бинокулярного характера зрения. Несвоевременное исправление аметропии на худшем глазу после хирургического исправления косоглазия, усугубленное различными видами аблиопий, делает детей по существу рефракционными инвалидами, так как амблиопия в более старшем возрасте практически не лечится. Все это ограничивает социальный и профессиональный статус ребенка. Поэтому необходим поиск новых методов лечения амблиопии и косоглазия у детей с анизометропией. Задачей изобретения является разработка безопасного, прогнозируемого и эффективного способа хирургического лечения амблиопии и косоглазия у детей с анизометропией. Техническим результатом изобретения является исправление среднего по величине девиации косоглазия и достижение нормального зрения в обоих глазах у детей и подростков с анизометропией. Технический результат достигается тем, что в способе хирургического лечения амблиопии и косоглазия у детей и подростков с анизометропией согласно изобретению проводят лазерный кератомилез in situ для коррекции аметропии и хирургическое исправление среднего до 15°-20° по Гиршбергу косоглазия, что приводит к устранению аметропии, амблиопии и косоглазия у детей и подростков с анизометропией и восстановлению нормального бинокулярного зрения. Способ хирургической коррекции согласно изобретения осуществляется следующим образом. Лазерный кератомилез in situ выполняют с помощью отечественной сканирующей эксимерлазерной установки «Микроскан» (Россия): в которой разработаны и обоснованы оптимальные конструкционные параметры и алгоритмы сканирования современного эксимерного лазера: «микролинзирование», профиль распределения энергии в луче -«диафрагмальный гаусс» с диметром абляции 0,7 мм; частота следования импульсов 200 Гц; система активного слежения. Это позволяет значительно уменьшить возможный нагрев роговицы в процессе операции и обеспечивает высокую гладкость формируемой абляционной поверхности с исключением нежелательного воздействия лазерного излучения за пределами запланированной зоны абляции. В конъюнктивальную полость закапывают 0,5% р-ра алкаина и наносят разметки на роговицу, глазное яблоко фиксируют вакуумным кольцом и проводят срез роговицы толщиной 110-130 мкм по данным стандартных номограмм в автоматическом режиме микрокератомом «Moria-LSK Evolution-2». Лоскут роговицы откидывают кверху на ножке, расположенной на 12 часах, и складывают конвертом. Проводят абляцию согласно алгоритму операции, диаметр оптической зоны - 6,0-6,5 мм, диаметр переходной зоны от 6,6 до 8,0 мм в зависимости от вида корригируемой аметропии. Лоскут укладывают на прежнее место канюлей. Тщательно промывают интерфейс BSS и производят укладку и адгезию лоскута мягким тупфером по предварительным меткам. Удаляют векорасширитель и просят пациента поморгать, затем закапывают в конъюнктивальную полость раствор антибиотика - 0,25% левомицетин и накладывают мягкую контактную линзу на роговицу, для фиксации роговичного лоскута. Для исправления косоглазия от 5 до 15° по Гиршбергу вначале производят рецессию мышцы, находящейся в состоянии гиперфункции. На расстоянии 4-5 мм от лимба, параллельно ему, производят разрез конъюнктивы и теноновой капсулы длиной 8 мм. В разрез вводят сомкнутые ножницы, браншами которых раздвигают и тупо отсепаровывают конъюнктиву и тенонову капсулу от склеры. На протяжении 5-6 мм освобождают мышцу от окружающих тканей и вводят под мышцу тенотомический крючок. Отступя 1,5 мм от места прикрепления сухожилия, сверху и снизу на него накладывают два узловых шва нитью полигликолид 6/0 с помощью атравматических игл. Каждый шов захватывает одну треть сухожилия. Швы завязывают двойным узлом. Ножницами пересекают сухожилие у самого места прикрепления, оставляя тоненькую сухожильную полоску, которую захватывают фиксационным пинцетом. С помощью циркуля измеряют заданную величину перемещения мышцы. Ножки циркуля устанавливают таким образом, чтобы одна из них находилась у верхнего (а затем у нижнего) края сухожильной полоски, а вторая располагалась строго в направлении мышечной плоскости. Конец этой ножки смазывают бриллиантовой зеленью, с помощью которой на склере делают отметку. Величина рецессии составляет 4 или 5 мм. Атравматичную иглу с нитью проводят через поверхностные слои склеры в месте одной из пометок в направлении, параллельном экватору глаза. Аналогичным образом накладывают шов и у места второй отметки на склере. Нити швов завязывают тремя узлами и отсекают. На конъюнктиву накладывают два узловых шва (шелк 8/0). Таким образом, сила действия гиперфункционирующей мышцы ослабляется. Далее производят резекцию мышцы, находящейся в состоянии гипофункции. Разрез конъюнктивы и теноновой капсулы длиной 8 мм производят параллельно лимбу, на расстоянии 5-6 мм производят отсепаровку конъюнктивы и освобождение мышцы от окружающих тканей. Под мышцу подводят два тенотомических крючка и с помощью циркуля отмеряют предполагаемое место наложения узловых швов. Швы затягивают, после чего мышца пересекается, отступя 2 мм от места наложения швов. Далее мышцу пришивают к анатомическому месту ее прикрепления. Таким образом, происходит укорочение мышцы с одновременным усилением ее функции. Величина резекции мышцы составляет 4 или 5 мм. Местно под конъюнктиву вводят дексаметазон 0,3 мм. Накладывается асептическая монокулярная повязка. После операции пациента тщательно наблюдают в течение 3-4 часов. Фиксационная контактная линза снимается на следующий день после операции. Конъюнктивальные швы снимаются через 7 дней после операции. Обследование проводят через 1, 3, 7 суток, 1, 3, 6, 12 мес, 1,5 года после операции. В послеоперационном периоде назначают дексаметазон по схеме на 3 недели, тобрекс на 10 дней, индоколир в течение 1 недели, препараты искусственной слезы в течение 1,5 месяца. Зрительные функции восстанавливаются в течение 3-4 недель после операции, стабилизация рефракции происходит в течение 3-6 месяцев в зависимости от исходных параметров рефракции. Потеря эндотелиальных клеток, диагностированная с помощью на эндотелиального микроскопа модели ЕМ-1000 фирмы «Tomey Corporation» (Япония), не превышает 1-2%. Исследование проницаемости гемато-офтальмологического барьера с помощью метода лазерной тиндалеметрии, сделанном на аппарате Kowa-500 (Япония), как объективного показателя травматичности операции показывает, что поток белка и клеток во влаге передней камеры после операции практически не изменяется. Он составляет в среднем 4,36±1,21/1,01±0,31 фотон в миллисекунду/ 1 мм3, что является показателем нормы и подтверждает щадящую методику операции. Адекватность конструкционных параметров установки «Микроскан» (Россия) подтверждена результатами морфологических и клинико-экспериментальных исследований, и доказана безопасность применения установки в хирургии роговицы, особенно у детей. При необходимости через 3-4 месяца после операции проводят консервативное лечение остаточной амблиопии (лазерстимуляция, фотостимуляция, упражнения на компьютере, медикаментозное лечение). Предлагаемое изобретение поясняется следующими примерами: Пример 1. Больной М., 10 лет. Диагноз: Анизометропия. ОД-Гиперметропия высокой степени, амблиопия высокой степени, содружественное сходящееся монолатеральное частично-аккомодационное косоглазие. Угол косоглазия по Гиршбергу 15°. ОС - гиперметропия слабой степени. В анамнезе: непостоянная очковая коррекция. Острота зрения правого глаза 0,09 с sph+6,15cyl-2,5ax179°=0,5; кератометрия: 46,50 ax 91°, 44,00 дптр, рефрактометрия в условиях циклоплегии sph+6,5cyl-2,5ax178°дптр, РОЗ - 0,7. Угол косоглазия по Гиршбергу 15°. Пахиметрия в центре 557 мкм. ПЭК=2550 клеток/мм2. Острота зрения левого глаза 1,0, характер зрения одновременный. Пациенту под общим наркозом произведен лазерный кератомилез in situ на правый глаз. Диаметр крышки 9,5 мм, после среза крышки толщиной 130 мкм и абляции остаточная толщина роговицы 267 мкм. Диаметр оптической зоны 6,3 мм, переходной 8,1 мм. Операция без осложнений. После тщательной укладки роговичной крышки мягкими тупферами наложена фиксационная контактная линза. На расстоянии 4 мм от лимба параллельно ему произведены разрезы конъюнктивы и теноновой капсулы длиной 8 мм. На протяжении 5-6 мм выделены наружная и внутренняя прямые мышцы. Отступя 1,5 мм от места прикрепления сухожилия на него сверху и снизу наложены два узловых шва (полигликолид 6/0) на атравматических иглах. Произведена рецессия внутренней прямой мышцы на 4,0 мм и резекция наружной прямой мышцы на 4,0 мм. На разрезы конъюнктивы наложен непрерывный шов (шелк 8,0). Под конъюнктиву введен дексаметазон 0,3 мм, наложена монокулярная асептическая повязка. На следующий день снята контактная линза. Швы с конъюнктивы сняты на 5 день. Послеоперационный период без особенностей, дексаметазон по схеме на 3 недели, тобрекс на 10 дней, индоколир в течение 1 недели, препараты искусственной слезы в течение 1 месяца. При выписке острота зрения правого глаза 0,3 с sph-1,0дптр=0,7; кератометрия 53,25 ax 23° 52,00 дптр. Поток белка и клеток во влаге передней камеры после операции практически не изменился и составил 3,38±0,11/1,00±0,21 фотон в миллисекунду/ 1 мм3, что соответствовало дооперационным значениям. Через 3 месяца после операции острота зрения правого глаза 0,6 с коррекцией 0,8; угол косоглазия 0°, характер зрения бинокулярный, кератометрия 51,25 ax 85° 49,15 дптр. Рефрактометрия в условиях циклоплегии ОД-sph+1,65cyl-0,75ax3дптр. Через 1 год острота зрения остается прежней, характер зрения бинокулярный. Потеря ПЭК составила 1%. Пример 2. Пациент А., 9 лет. Диагноз: Анизометропия. ОД - гиперметропия слабой степени, простой гиперметропический астигматизм, амблиопия слабой степени. ОС - гиперметропия средней степени, сложный гиперметропический астигматизм, монолатеральной содружественное сходящееся косоглазие, амблиопия высокой степени. В анамнезе: очковая коррекция и неоднократное плеопто - ортоптическое лечение. Острота зрения правого глаза 0,6 с коррекцией 0,7; рефракция в условиях циклоплегии sph+1,25cyl-1,15ax4° дптр. Острота зрения левого глаза 0,1 не корригирует; РОЗ=0,4, рефракция в условиях циклоплегии sph+5,25cyl-2,0ax176° дптр; кератометрия 44,00 ax 79° 42,15 дптр. Угол косоглазия по Гиршбергу 20°. Характер зрения - монокулярный. Пахиметрия в центре роговицы 540 мкм. ПЭК 2350 клеток/мм2. Поток белка и клеток в передней камере - 4,01±0,01/1,01±0,21 фотон в миллисекунду/ 1мм3. Пациенту под наркозом произведена операция лазерный кератомилез in situ на ОС. Диаметр крышки 9,5 мм, после среза крышки толщиной 130 мкм и абляции остаточная толщина роговицы 297 мкм. Диаметр оптической зоны 6,3 мм, переходной 7,9 мм. Операция без осложнений. После репозиции роговичной крышки наложена фиксационная мягкая контактная линза. На расстоянии 4 мм от лимба параллельно ему произведены разрезы конъюнктивы и теноновой капсулы длиной 8 мм. На протяжении 5-6 мм выделены наружная и внутренняя прямые мышцы. Отступя 1,5 мм от места прикрепления сухожилия на него сверху и снизу наложены два узловых шва (полигликолид 6/0) на атравматических иглах. Произведена рецессия внутренней прямой мышцы на 5,0 мм и резекция наружной прямой мышцы на 5,0 мм. На разрезы конъюнктивы наложен непрерывный шов (шелк 8,0). Под конъюнктиву введен дексаметазон 0,3 мм, наложена монокулярная асептическая повязка. Послеоперационный период без особенностей, швы сняты на 4 день. Острота зрения ОС при выписке 0,2 без коррекции. Поток белка на 1 день незначительно повысился и составил 4,79±0,91/2,01±0,22 фотон в миллисекунду/ 1 мм3, и вернулся к исходному уровню на 3 день после операции. Через 3 мес после операции острота зрения правого глаза 0,9, острота зрения левого глаза 0,4 с коррекцией 0,6; Р03=0,7, кератометрия: 48,55 ах 97° 47,50 дптр, рефрактометрия в условиях циклоплегии sph+1,25cyl-0,25ax13°дптр. Проведено комплексное лечение амблиопии. Через 1 год после лечения острота зрения левого глаза 0,7. Бинокулярный характер зрения восстановлен. Потеря ПЭК составила не более 1%. Пример 3. Пациент А., 13 лет. Диагноз: Анизометропия. ОД - миопия слабой степени. ОС - миопия высокой степени, сложный миопический астигматизм, монолатеральной содружественное расходящееся неаккомодационное косоглазие, амблиопия средней степени. В анамнезе: очковая коррекция и неоднократное плеопто - ортоптическое лечение. Острота зрения правого глаза 0,6 с коррекцией 1,0. Острота зрения левого глаза 0,04sph-7,00cyl-2,0ax89°=0,4; РОЗ=0,7, рефракция в условиях циклоплегии sph-7,62cyl-3,0ax88° дптр; кератометрия 43,50 ax 19°, 42,00 дптр. Угол косоглазия по Гиршбергу 20°. Характер зрения - одновременный. Пахиметрия в центре роговицы 555 мкм. ПЭК 2350 клеток/мм2. Поток белка и клеток в передней камере 2,86±1,11/0,01±0,31 фотон в миллисекунду/ 1 мм3. Пациенту под общим наркозом произведена операция лазерный кератомилез in situ на ОС. Диаметр крышки 9,0-9,5 мм, после среза крышки толщиной 130 мкм и абляции остаточная толщина роговицы 300 мкм. Диаметр оптической зоны 6,2 мм, переходной 7,49 мм. Операция без осложнений. После репозиции роговичной крышки наложена фиксационная мягкая контактная линза. На расстоянии 4 мм от лимба параллельно ему произведены разрезы конъюнктивы и теноновой капсулы длиной 8 мм. На протяжении 5-6 мм выделены наружная и внутренняя прямые мышцы. Отступя 1,5 мм от места прикрепления сухожилия мышц, на него сверху и снизу наложены два узловых шва (полигликолид 6/0) на атравматических иглах. Произведена рецессия наружной прямой мышцы на 5,0 мм и резекция внутренней прямой мышцы на 5,0 мм. На разрезы конъюнктивы наложен непрерывный шов (шелк 8,0). Под конъюнктиву введен дексаметазон 0,3 мм, наложена монокулярная асептическая повязка. Послеоперационный период без особенностей, швы сняты на 5 день. Острота зрения ОС при выписке 0,3. Поток белка и клеток после операции составил 5,06±1,11/2,01±0,61 фотон в миллисекунду/ 1 мм3 и на 3 день был ниже дооперационных показателей под действием местного лечения. Через 3 мес после операции острота зрения левого глаза 0,6 с коррекцией 0,7; РОЗ=0,8, кератометрия: 37,75 ax 97° 36,50 дптр, рефрактометрия в условиях циклоплегии sph+0,5cyl-1,25ax93°дптр. Через 1 год после лечения острота зрения левого глаза остается прежней. Бинокулярный характер зрения восстановлен. Потеря ПЭК составила не более 1%. Таким образом, предлагаемый способ хирургического лечения амблиопии и среднего до 15-20° по Гиршбергу по величине девиации косоглазия у детей и подростков с анизометропией является безопасным и эффективным. Одномоментное проведение коррекции аметропии методом ЛАЗИК и оперативное исправление косоглазия до 15-20° по Гиршбергу обеспечивает более высокие функциональные результаты, быстрое повышение остроты и качества зрения, восстановление бинокулярного характера зрения. Операции хорошо переносятся детьми. Выбор параметров лазерного воздействия подтвержден экспериментальными исследованиями на донорских глазах, результатами электронной микроскопии и компьютерным анализом количественного и качественного состояния клеток эндотелия роговицы, а также апробирован на взрослых. Использование предлагаемого способа лечения способствует социальной и профессиональной реабилитации детей и подростков. Способ одномоментного хирургического лечения амблиопии и косоглазия у детей и подростков с анизометропией, включающий выполнение под общим наркозом сначала лазерного кератомилеза in situ для коррекции аметропии при диаметре роговичной крышки 9,5 мм, а после возвращения роговичной крышки на место и наложения фиксационной мягкой линзы при среднем угле косоглазия от 10 до 15°-20° по Гиршбергу производят рецессию мышцы, находящейся в состоянии гиперфункции, а затем резекцию мышцы, находящейся в состоянии гипофункции, при этом величина рецессии и резекции мышц составляет 4 или 5 мм, при этом на расстоянии 4-5 мм от лимба и параллельно ему производят разрез конъюктивы и теноновой капсулы длиной 8 мм. |
Функциональные симптомы амблиопии.
Амблиопией – это заболевание, характеризующееся прогрессирующим понижением зрения при отсутствии каких-либо структурных изменений в зрительном анализаторе.
Отличительными особенностями данной болезни является обратимость функциональных изменений на начальных стадиях, а также отсутствие возможности коррекции зрения с помощью очков или контактных линз. Из-за амблиопии также может наступить ангиопатия сетчатки глаза.
Амблиопия лечение
Тактика лечения Амблиопии зависит от причины, которая вызвала данное заболевание. В первую очередь лечение предполагает устранение основного заболевания. Чаще всего применяется плеоптическое лечение – это комплекс мероприятий, способствующий повышению остроты зрения, и включающий коррекцию аномалии рефракции.
Традиционный метод лечения амблиопии – окклюзия. Это принудительное исключение из процесса зрения здорового глаза с применением специальных очков (с пластиковой или резиновой линзой на здоровый глаз). Кроме того, прибегают к методам стимуляции глаза при помощи слепящего раздражения сетчатки и с использованием последовательных образов. Также используется коагуляция сетчатки. Однако наиболее важный аспект лечения – своевременность.
Амблиопия у детей
Чаще всего амблиопия встречается у детей. Основной причиной развития бывает разница размеров глазного яблока, а также отсутствие поступления необходимого количества света к сетчатке глаза, что может возникнуть при бельме роговицы, сложных изменениях в стекловидном теле, а также катаракте.
Также причиной развития данного заболевания у детей может послужить высокая степень астигматизма или дальнозоркости одного глаза. В этом случае мозг имеет размытое изображение из одного глаза и четкое от другого. В таких случаях мозг использует в основном информацию со второго глаза, и игнорирует плохой сигнал от первого. Также не редко причиной амблиопии у детей бывает косоглазие.
Амблиопия глаза
Амблиопия глаза иногда называется «ленивым глазом», так как в процессе развития этого заболевания из процесса зрения практически полностью исключается один глаз, а второй глаз становится «ведущим», принимая всю зрительную нагрузку на себя. Так, оба глаза видят в значительной мере отличаются друг от друга картинки. Это так сильно затрудняет совмещение этих двух изображений в одно объемное, что приводит к практически полному подавлению работы слабого глаза.
Рефракционная амблиопия
Рефракционная амблиопия развивается в результате нерегулярного или несвоевременного ношения очков при аметропии одного глаза. В случаях наличия некорригированной анизометропии часто развивается анизометропическая амблиопия. Помутнение глазных сред, к примеру, при врожденном бельме или катаракте также приводит к развитию обскурационной амблиопии. Данное заболевания крайне трудно поддается лечению и для коррекции необходимо хирургическое лечение.
meedgid.ruОдним из наиболее часто возникающих сенсорных нарушений при монолатеральном косоглазии является амблиопия, т. е. функциональное снижение зрения глаза вследствие его бездействия, неупотребления.
В норме фиксация является фовеальной. Нецентральная фиксация может быть парафовеальной, макулярной, парамакулярной, околодисковой (периферической), при этом изображение попадает на эксцентричный участок сетчатки.

По механизму возникновения амблиопия может быть дисбинокулярной, т. е. возникающей вследствие нарушения бинокулярного зрения, что наблюдается при косоглазии, когда участие отклоненного глаза в зрительном акте значительно снижается, или рефракционной, которая является следствием несвоевременного назначения и непостоянного ношения очков при аметропиях, создающих нечеткое изображение на глазном дне.
При наличии некорригированной анизометропии возникает анизометропическая амблиопия. Рефракционная амблиопия может быть достаточно успешно преодолена посредством рациональной и постоянной оптической коррекции (очки, контактные линзы).
Помутнение глазных сред (врожденная катаракта, бельмо) может послужить причиной обскурационной амблиопии, трудно поддающейся лечению, для устранения которой требуется своевременное оперативное вмешательство (например, экстракция врожденной катаракты, пересадка роговицы).
Амблиопия может быть одно- и двусторонней.
При амблиопии снижается также цветовая и контрастная чувствительность.
При появлении косоглазия неминуемо возникает двоение, так как изображение в косящем глазу попадает на диспаратный участок сетчатки, однако благодаря адаптационным механизмам зрительно-нервная система приспосабливается к асимметричному положению глаз и возникает функциональное подавление, торможение, или "нейтрализация" [по терминологии Л. И. Сергиевского (1951)], изображения в косящем глазу. Клинически это выражается в возникновении функциональной скотомы. В отличие от истинных скотом, наблюдающихся при органических поражениях органа зрения, функциональная скотома при косоглазии существует лишь в том случае, если оба глаза открыты, и исчезает при монокулярной фиксации (когда другой глаз прикрыт). Функциональная скотома является формой сенсорной адаптации, избавляющий от двоения, которая наблюдается у большинства больных с содружественным косоглазием.
При монолатеральном косоглазии наличие постоянной скотомы в косящем глазу приводит к стойкому снижению зрения. В случае альтернирующего косоглазия скотома проявляется поочередно то в правом, то в левом глазу в зависимости от того, какой глаз в данный момент косит, поэтому амблиопия не развивается.
Одной из форм сенсорной адаптации при содружественном косоглазии является так называемая анормальная корреспонденция сетчаток, или асимметричное бинокулярное зрение. Диплопия при этом исчезает благодаря возникновению так называемой ложной макулы. Появляется новая функциональная связь между центральной ямкой фиксирующего глаза и участком сетчатки косящего глаза, на который попадает изображение вследствие девиации (отклонения глаза). Такая форма адаптации наблюдается чрезвычайно редко (у 5-7 % больных) и только при небольших углах косоглазия (микродевиациях), когда участок сетчатки отклоненного глаза органически и функционально мало отличается от центральной ямки. При больших углах косоглазия, когда изображение попадает на малочувствительный периферический участок сетчатки, исключается возможность его взаимодействия с высокофункциональной центральной ямкой фиксирующего глаза.
По степени снижения остроты зрения, согласно классификации Э. С. Аветисова, выделяют амблиопию низкой степени - при остроте зрения косящего глаза 0,8-0,4, средней - 0,3-0,2, высокой - 0,1- 0,05, очень высокой - 0,04 и ниже. Амблиопия высокой степени обычно сопровождается нарушением зрительной фиксации косяшего глаза.

Амблиопия - одностороннее или двухстороннее (чаще) снижение максимально корригированной остроты зрения вследствие депривации форменного зрения и/или патологических бинокулярных связей при отсутствии органической патологии глаза и зрительного пути.
Острота зрения. При отсутствии органических изменений различие в корригированной остроте зрения в две строчки и более указывает на амблиопию. Острота зрения при амблиопии и процессе исследования остроты зрения по отдельным оптотипам выше, чем по строчке. Этот феномен скучивания может возникать и в норме, но более выражен при амблиопии.
Нейтральный плотный фильтр позволяет косвенно дифференцировать сниженное зрение при органической патологии от амблиопии. Фильтр снижает остроту зрения в норме на две строчки. Его используют в следующих случаях:
установленным перед глазом;
Острота зрения, определяемая по синусоидальным решеткам (т.е. способность различать решетки различных пространственных частот), чаще выше остроты зрения, определяемой по оптотипам Snellen.
Чувствительный период, в течение которого лечение амблиопии эффективно, составляет 7-8 лет для дисбинокуляриой амблиопии и 11-12 лет - при анизометропической амблиопии.
Плеоптика - это раздел офтальмологии, разрабатывающий методы лечения амблиопии, которой страдает около 70% детей с косоглазием. Основная задача лечения амблиопии заключается в получении остроты зрения, допускающей возможность бинокулярного зрения. Такой следует считать остроту зрения, равную 0,4 дптр и выше. К лечению амблиопии приступают после ношения очков.
К основным способам лечения амблиопии относятся прямая окклюзия, лечение с использованием отрицательного последовательного образа, локальное слепящее раздражение светом центральной ямки сетчатки.
Окклюзия - выключение из акта зрения одного глаза. Цель постоянного выключения ведущего глаза - добиться одинаковой остроты зрения обоих глаз и перевести монолатеральное косоглазие в альтернирующее. Такое лечение проводится на протяжении не менее четырех месяцев.
Окклюзия здорового глаза для усиления зрительной нагрузки амблиопичного глаза является наиболее эффективным методом лечения. Режим ношения окклюдера (в течение всего дня или периодически) зависит от возраста пациента и степени амблиопии. Чем младше пациент, тем быстрее наступает улучшение, но одновременно повышается риск возникновения амблиопии на здоровом глазу. В этой связи в процессе лечения необходим контроль за остротой зрения обоих глаз. Чем выше острота зрения при назначении окклюзии, тем короче время ношения окклюдера. Если острота зрения не повышается в течение 6 мес. то маловероятно, что лечение будет эффективным.
Использование отрицательного последовательного образа заключается в том, что, освещая сетчатку заднего полюса глаза, одновременно прикрывают увеальную зону с помощью шарика. В результате этого возникает последовательный зрительный образ, который соответственно прикрывающему объекту имеет центральное поле.
Локальное слепящее раздражение светом центральной ямки сетчатки заключается в раздражении центральной ямки светом импульсной лампы или гелий-неонового лазера, введенного в систему большого безрефлексного офтальмоскопа.
Оргоптика - развитие бинокулярного зрения. Как только под влиянием лечения или операции устанавливается ортофория при остроте зрения амблиопичного глаза 0,4 и выше, нужно к плеоптике присоединить упражнения для развития бинокулярного зрения. Это лечение проводится на гаплоскопических аппаратах - синоптофорах.
Синоптофор представляет собой усовершенствованный стереоскоп. Он состоит из двух труб с окулярами, через которые каждому глазу в отдельности предъявляют рисунок. При наличии у больного способности сливать фовеальные изображения объектов проводят упражнения на синоптофоре по развитию фузионных резервов.
Если после комплекса плеопто-ортоптических упражнений косоглазие не ликвидируется, то прибегают к оперативному лечению. В отдельных случаях (обычно при больших углах косоглазия) хирургическое вмешательство может предшествовать плеопто-ортоптическому лечению.
Пенализация - альтернативный метод, при котором зрение лучше видящего глаза затуманивается инсталляцией атропина. Метод может быть эффективен в лечении амблиопии слабой степени (6/24 и выше) при сочетании с гиперметропией. Пенализация не столь быстро приводит к эффекту, как окклюзия, и эффективна только в том случае, если зрение нормального глаза в условиях пенализации ниже остроты зрения амблиопичного, по крайней мере, при фиксации близкого объекта.
ilive.com.uaФурункулы век.
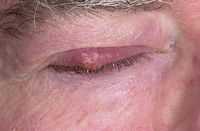
Фурункулы или, как их в народе называют, чирьи является распространенным явлением. Они могут появиться на любой части тела. Но, в большинстве случаев зонами локализаций фурункулов являются руки, ягодицы, затылок. Наиболее опасно, когда они возникают в слуховых проходах в различных зонах лица, в том числе на веке.
Появление фурункулов
Возбудителем фурункулеза является стафилококк. Он попадает в микротрещинки на коже, в волосяном мешочке образуется инфекционный очаг. Здоровый организм с крепким иммунитетом способен уничтожить бактерии, предотвратить распространение воспаления. Но, если он ослаблен перенесенными инфекционными болезнями, имеются заболевания, влияющие на снижение иммунитета, ситуация осложняется. Начинается острый воспалительный гнойно-некротический процесс, захватывающий все окружающие ткани.
Основными зонами появления фурункула на веке является область у линии брови и верхняя часть века. В исключительных случаях образование возникает на краю, в зоне роста ресниц, во внешнем уголке глаза.
Первоначально появляется узел, прикосновение к которому болезненное. Затем в его центре образуется некротическая ткань в виде стержня. Окружающие ткани заметно отекают. Опухоль может распространяться на всю половину лица.
Через несколько дней происходит вскрытие фурункула. Из отверстия выходит гной и некротический стержень. Образовавшаяся на этом месте язвочка заполняется грануляциями. После этого на веке остается шрам. Фурункул на веке нередко сопровождается головными болями, порой интенсивными, острыми. Наблюдается и повышение температуры.
Проведение диагностики фурункулов
При появлении фурункула необходимо обратиться к врачу. Подобных заболеваний с похожей симптоматикой несколько, поэтому первоначально проводится осмотр и диагностика. Анализируется состояние кожи век, выполняется биомикроскопия бульбарной и тарзальной конъюнктивы, заднего и переднего края века.
Специалисты дифференцируют фурункул на веке с ячменем, дакриоаденитом, дакриоциститом, абсцессом века.
После проведения диагностики назначается лечение. При выявлении абсцесса больного госпитализируют.
Лечение фурункула на веке
Целью лечения фурункула является купирование воспалительного процесса, предотвращение таких опасных осложнений, как флегмона и абсцесс.
До начала вскрытия фурункула используется сухое прогревание, УФО, УВЧ. Требуется от трех до пяти физиотерапевтических процедур. Можно смазывать кожу вокруг стержня камфорным маслом. Если отек слишком болезненный, могут назначаться спиртовые компрессы.При появлении головной боли, повышении температуры, используются обезболивающие и жаропонижающие средства.
Купировать воспалительные процессы помогает терапия антибиотиками общего действия. Назначаются инъекции пенициллина, гентамицина, цефотаксина. Фурункул смазывается тетрациклиновой или эритромициновой мазью. Перед сном закапываются глазные капли.
После того, как произойдет вскрытие фурункула на веке, для обработки кожи век применяются мази антибактериального воздействия. Можно смазывать область фурункула иодидом калия или бриллиантовым зеленым.
В случае обнаружения абсцесса века при проведении диагностики, назначается операция, во время которой удаляется некротическая ткань, инфекционный очаг. Это дает возможность предотвратить попадание гноя внутрь организма, образования флегмоны. Это заболевание представляет смертельную опасность.
Похожие статьи по теме:
kurszdorovia.ruФурункул иногда путают с прыщом, на самом деле это не так. Он похож на большой прыщ лишь визуально. В поисках ответа на вопрос, как отличить фурункул от прыща, первоначально предлагаем разобраться в терминологии. Первое время из-за внешнего сходства, фурункулы часто путают с обычными прыщами. Но отличие от прыщей, которые могут быть вызваны разными причинами, возникновение фурункулов связано только лишь с бактериями. К слову в осенне-весенний период гнойники встречаются чаще.
Люди, которые болеют этим недугом, немало внимания уделяют такому фактору как фурункулез, его симптомы. На первой стадии развития фурункула вокруг волосяного фолликула появляется твердое возвышающееся образование ярко-красного цвета. Ему не характерно наличие резких границ. Процесс сопровождается незначительными болевыми ощущениями, чувством покалывания. Этот инфильтрат меняется и, постепенно расширяясь, приобретает вид плотной опухоли. Болезненность усиливается, наблюдается отек окружающих тканей. Особенно выраженной бывает отечность на веках, губах, щеках.
Эффект от лечения гнойников не всегда сводится к полному их исчезновению. В некоторых случаях используя повязки с азотнокислым серебром. Промывая раны от вскрывшихся фурункулов перекисью водорода, удается избавиться от отдельных очагов инфекции. Этот способ не исключает того, что чирьи могут появиться в других местах. Поэтому каждый, кто сталкивается с проблемой фурункулеза, начинает задумываться, как избавиться от фурункулов навсегда.
Способы лечения фурункулеза
Для начала врачи рекомендуют предотвратить распространение инфекции, обрабатывая область вокруг гнойного очага раствором метиленового синего, бриллиантового зеленого либо спиртом. На фурункул можно накладывать ихтиоловую мазь, поскольку данное средство весьма эффективно в борьбе с гнойниками. Однако следует помнить, что применение ихтиоловой мази недопустимо для вскрывшегося фурункула, так как гной не сможет беспрепятственно выходить из раны. Важно не выдавливать фурункулы.
Лечение недуга зависит от стадии его развития. Если начинается фурункул, рекомендуется сразу же обращаться к врачу. Однако если по какой-либо причине нет возможности получить профессиональную медицинскую помощь, нужно смазать гнойник йодом или наложить повязку с ихтиоловой мазью. В ряде случаев применяется экстренная госпитализация. Прежде всего, ее осуществляют в случае, когда гнойное воспаление развивается на лице или затрагивает внутренние органы. Зоной риска врачи считают носогубной треугольник.
Лечение фурункула на носу проводится врачом, к примеру, отоларингологом. В условиях поликлиники или стационара очень большие фурункулы чаще всего вскрывают. При хирургическом лечении гнойника на носу применяется местная анестезия. После вскрытия очага инфекции больному осуществляют ежедневные перевязки.
Прежде чем выяснить, как лечить фурункул в домашних условиях, отметим, что врачевание гнойников лучше доверить медику. Ведь для успешного избавления от этого недуга понадобятся анализы и постоянный профессиональный медицинский контроль лечения.
И все же домашнее лечение воспалительных процессов кожи возможно. Существуют хорошие народные средства, к примеру, пивные дрожжи, которые можно приобрести в виде таблеток в аптеке. Неплохим средством для избавления от фурункулов в народе считают и синтомициновую мазь, мазь Вишневского или тетрациклиновую мазь. Чтобы избежать рецидивов и в качестве профилактики появления фурункулов рекомендуется не запускать одиночные гнойники, которые легче поддаются лечению, а также соблюдать гигиену. В этом случае постоянный фурункулез вам не грозит.
Последствия фурункулеза
При необходимости решения проблемы хирургическим способом, фурункулы вскрываются, после чего из них выделяется густой гной в незначительном количестве. Гной скапливается на поверхности и происходит формирование небольшой язвы, на дне которой находится зеленоватый некротический стержень. Этот стержень откроется через несколько дней, на поверхность выйдет немного гноя и крови. Отторжение стержня знаменует начало уменьшения воспалительных явлений фурункулеза. Место поражения инфекцией становится не таким болезненным, как прежде, а отечность спадает.
Шишки и припухлости сопровождают нас в течение всей жизни. Они появляются на нашей коже как результат самых разных событий, включая инфекционное воспаление волосяного фолликула. После гнойника может сформироваться киста сальной железы. Так называемая шишка после фурункула, лечится хирургическим путем. Хирург удаляет оболочки кисты, чтобы она вновь не появилась. Если же остались дырки от фурункулов, применяется косметическая шлифовка.
В поиске эффективных методов избавления от гнойников навсегда, стоит помнить о профилактике рецидивов. Чтобы к проблеме фурункулеза не возвращаться вновь и вновь, врачи рекомендуют прием витаминов В1, В2, С, РР, которые являются неотъемлемой частью комплекса восстановительного лечения. Людям, склонным к образованию фурункулов на коже, показано соблюдение диеты, исключающей жирные и пряные блюда, острую пищу и алкоголь. Полезно обогащать свой рацион ржаным хлебом, фруктами, крупами и овощами. Питание должно быть богатым минералами и витаминами. stopprysh.ru
Общие сведения
Фурункулы - это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Симптомы
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Фурункулы: препараты, применяемые при леченииСоздают покой для поражённой части тела, на конечности накладывают съёмные гипсовые лонгеты. Если воспалительный процесс не купируется, блокады повторяют ежедневно или через день до отхождения некротического стержня. Накладывают повязки с 1% раствором азотнокислого серебра, которые ежедневно меняют.
Обычно одноразовое обкалывание на ранних стадиях фурункулёза приводит к быстрому выздоровлению. Редко приходится делать двукратную блокаду.
Для других стадий характерны активизация, отграничение воспалительного процесса, после чего быстро наступает излечение.
Полости вскрывшихся фурункулов промывают 3% раствором перекиси водорода и ежедневно делают перевязки с гипертоническим раствором хлорида натрия до очищения полости от некротических масс. Затем через каждые 2-3 дня накладывают повязки с мазью Вишневского, а при наличии грануляций – индифферентные жировые повязки (со стерильным вазелиновым маслом, рыбьим жиром, синтомициновой эмульсией и пр.).
Категорически противопоказано выдавливание фурункула, так как это может привести к генерализации инфекции и развитию угрожающих жизни осложнений. Стержень удаляют только после его полного отделения от окружающих тканей. Кожу в окружности фурункула обрабатывают спиртом, бриллиантовым зелёным или метиленовым синим. Также рекомендуется применять ихтиол. Препарат оказывает бактерицидное, кератопластическое, местное обезболивающее и противовоспалительное (благодаря сужению сосудов) действие. Ихтиолом густо смазывают фурункул и покрывают разрыхлённой ватой. При подсыхании образуется «ихтиоловая лепёшка», которая легко смывается тёплой водой. Перевязки следует делать дважды в день. Не следует накладывать ихтиол на уже вскрывшийся фурункул, так как это будет препятствовать оттоку гноя и отторжению некротического стержня.
К хирургическому лечению прибегают при абсцедирующих фурункулах, флегмонах, запущенных карбункулах и других тяжёлых осложнениях. Операция заключается в проведении разреза под местной анестезией. Послеоперационный период ничем не отличается от местного лечения вскрывшихся фурункулов. Применяют и полное иссечение фурункула с наложением первичных швов.
Лечение фурункула необходимо проводить до полного рассасывания инфильтрата, так как недолеченный фурункул является причиной осложнений. В комплексном лечении фурункулов применяют УВЧ, ультрафиолетовое облучение, соллюкс. Не рекомендуется назначать массаж кожи на месте бывших фурункулов. Недопустимы согревающие компрессы, припарки и другие влажные процедуры, так как они вызывают мацерацию кожи вокруг фурункулов, что облегчает распространение инфекции, способствует появлению новых фурункулов.
При фурункулах лица, которые лучше лечить в стационаре, обязательна антибиотикотерапия в соответствии с чувствительностью микрофлоры к антибиотикам. Целенаправленная антибиотикотерапия часто проводится в сочетании с сульфаниламидами. Для десенсибилизации организма показаны димедрол или пипольфен, супрастин, хлористый кальций.
С целью предупреждения развития гиповитаминоза вследствие гнойной инфекции, антибиотикотерапии, ждя улучшения процессов метаболизма и повышения защитных сил организма назначают витамины C, B1, B2, PP.
Рекомендуется калорийная поливитаминная диета с исключением пряностей, острых и жирных блюд, алкоголя.
Лечение осложнённых фурункулов проводится только в стационаре.
www.eurolab.ua
Несмотря на разнообразие вариантов названия этого недуга, суть остаётся неизменной. Речь идёт о фурункуле века.
Фурункул – это острое гнойное воспаление волосяного мешочка и окружающих его тканей.
Чаще всего бактериями, вызывающими воспаление становятся стафилококки. Фурункул совсем необязательно может развиться на веке, он может появиться на любой части тела, где растут волосы. Самыми любимыми местами возникновения фурункулов становятся те участки тела, которые реже всего моются и хуже всего проветриваются: ягодицы, спина, подмышечные впадины. Казалось бы многие из нас имеют все условия для поддержания своего тела в чистоте, но факт остаётся фактом- количество работы у хирургов год от года не уменьшается.
О причинах возникновения фурункулов век стоит поговорить отдельно:
КЛИНИЧЕСКАЯ КАРТИНА
Вначале возникают зуд. Так и хочется слегка ноготком почесать больное место, затем появляется боль, покраснение и отек в области волосяного мешочка. Если не наладить лечебный процесс, то в месте зуда появляется плотный болезненный багрово-красного цвета воспалительный узелок округлой формы, возвышающийся над уровнем кожи небольшим конусом. Дальше, по мере развития фурункула, бугорок увеличивается в размере, нарастает покраснение. Отек с конкретного места воспаления распространяется на окружающие ткани. Чаще на 3-4-й день в центре воспаленного бугорка появляется белёсое пятнышко инфильтрата. Постепенно скопившийся гной размягчается и приобретает зеленоватый или желтоватый оттенок. Цвет гнойной массы зависит от того, какой микроб вызвал воспаление. Формирование гнойного стержня и его расплавление самый болезненный период. При фурункуле века редко, но всё же возможно повышение температуры тела. Если защитные силы организма находятся на должном уровне, то через 2-3 дня гнойно-некротический стержень самостоятельно отторгается с образованием глубокой умеренно кровоточащей раны. Воспаление, припухлость и болезненность уменьшаются. Кожа вокруг места воспаления покрывается мелкими морщинками, что говорит об уменьшении отёка. После зажившего фурункула всегда остаётся рубчик.
Стоит ли говорить о том, что частое появление фурункулов или их одномоментное множественное появление говорит о серьёзных проблемах с иммунитетом. Такая ситуация требует обязательного обследования.
Как помочь самому себе при фурункуле века?
Во-первых, обратите внимание на то, сколько стержней готовиться созреть одновременно. Если речь идет об одновременном созревании нескольких гнойно-некротических стержней, то хирурги в такой ситуации говорят о карбункуле. Карбункул это более серьёзное воспалительное заболевание. Лечиться оно хирургическим способом. Не стоит самостоятельно дома решать этот вопрос. Чем раньше Вы посетите хирурга, тем больше будет у Вас шансов ограничиться приёмом антибиотиков без вскрытия гнойника хирургическим путём.
Если же речь в Вашем конкретном случае идёт о единичном элементе воспаления, то действия будут зависеть от стадии воспаления. Когда воспалительный процесс только начинается, и беспокоят только зуд, отёк и покраснения, надо приложить усилия для предотвращения развития гнойного стержня.
Для этого достаточно:
Те же рекомендации можно дать и тем, у кого воспаление зашло далеко и, гнойный стержень уже сформировался. В такой ситуации нужно вести профилактику распространения инфекции.
Нередко люди в поисках помощи на страницах Интернета могут прочитать массу советов на тему «...что приложить к глазу, чтобы прошёл чирей...». всевозможные варианты лепёшек и примочек поражают воображение своей рецептурой. Всё это замечательно, но только при одном условии: если Вы хотите выстрадать свой чирей по полной, как говориться, программе. Все примочки, компрессы и лепёшки только ускоряют развитие гнойного процесса. Они не лечат! Закупоренная этими средствами влажная кожа становиться гораздо более привлекательной средой для микробов, чем сухая и обработанная антисептиком. Можно встретить и советы по смазыванию места воспаления чесноком. Чеснок это дар природы, смотрите не попадите только этим даром непосредственно на глазное яблоко Есть ещё всем известный способ избавления от писяка неожиданный плевок в глаз. Суть секрета способа в том, на наш взляд, что сила самовнушения и стресс стимулируют защитные силы иммунитета. Есть ещё одна версия положительного воздействия этого способа на больного: слюна содержит в себе ферменты, обладающие угнетающим действием на болезнетворные микробы. Может это и так. Только сперва задумайтесь нужна ли Вам в глазу вся флора и фауна изо рта чужого человека?!
Если Вы чётко выполняете все вышеперечисленные рекомендации, а улучшений нет (боль усиливается, отёк распространяется на лицо, зона воспаления увеличивается) обращайтесь к хирургу незамедлительно! Вам будут назначены антибиотики.
Любое воспаление на лице это серьёзная ситуация. Дело в том, что голова в целом и особенно лицо очень хорошо кровоснабжаются. Проникновение инфекции в кровеносное русло очень опасно потому, что могут пострадать соседние органы: головной мозг, непосредственно глазные яблоки и т.д.
А чтобы Вам проще было запомнить наши рекомендации почаще вспоминайте стихи наших советских песенников. Помните как дружно раньше цитировали слова В. Лебедева-Кумача на всех пионерских слётах:
Всех полезней солнце, воздух и вода!
От болезней
помогают нам всегда.
От всех болезней нам полезней
солнце, воздух и вода!
medresponder.ru
Следующие статьи
- Упражнения на расслабление. Техники М. С. Норбекова. Упражнения после работы. Упражнения при астигматизме.
- Болезнь Клиппеля-Фейля (синдром короткой шеи). Болезнь Коатса. Болезнь Микулича.
- Предоперационное обследование больных. Преимущества слепого метода набора текстов. Прекрасное новое зрение.
Комментариев пока нет!
Поделитесь своим мнением

 Как правильно красить глаза тушью и подводкой
Как правильно красить глаза тушью и подводкой  Голикова назвала критику со стороны Рошаля
Голикова назвала критику со стороны Рошаля  Визин глазные капли при беременности
Визин глазные капли при беременности