
Катаракта
Катаракта.
Развитие катаракты происходит достаточно медленно, не сопровождаясь болью. Самое начало заболевания может охватить лишь незначительную часть хрусталика, что даже не отражается на зрении. С течением времени размеры катаракты подвергаются увеличению, и к тому времени, когда она становится препятствием для восприятия световых лучей, зрение ухудшается. В числе основных симптомов катаракты выделим следующие:
Внешние изменения, как правило, у глаз при катаракте отсутствуют. Зуд, раздражение, краснота, боли – все это не является симптомами, свойственными катаракте, однако эти проявления могут указывать на наличие другого типа заболеваний. Также не опасна для глаз катаракта до того момента, пока глаз полностью не становится белым. Уже в данном случае дополнительные симптомы катаракты выражаются в развитии воспаления, головных и глазных болях. Между тем, подобная пелена возникает достаточно редко, что предусматривает необходимость оперативного хирургического вмешательства.
Стадии и виды катаракты
Катаракта, симптомы которой проявляются в различной степени в зависимости от прогрессирования заболевания, имеет четыре стадии собственного развития, а именно:
Помимо врожденной и приобретенной форм катаракты, она также может быть травматической и электрической.
Вторичная катаракта: симптомы
Данный вид катаракты следует вынести в отдельный подпункт, потому как она развивается по причине хирургического воздействия, направленного на устранение катаракты (то есть, в первичной ее форме, после которой заболевание, по сути, должно быть исключено). Характеризуется вторичная катаракта уплотнением и помутнением в области задней капсулы хрусталика, что, соответственно, приводит к ухудшению зрительного восприятия.
Современная офтальмология в процессе оперативного вмешательства позволяет сохранить капсулу хрусталика при лечении катаракты. Она же представляет собой эластичный тоненький мешочек, в который имплантируется после устранения помутневшего хрусталика интраокулярная линза. Связывается возникновение вторичной катаракты с разрастанием эпителия вдоль капсулы (точнее – ее задней поверхности), что провоцирует снижение прозрачности и ухудшение зрения.
simptomer.ruВ переводе с греческого катаракта означает водопад . Древние греки предполагали, что причина снижения зрения при катаракте мутная жидкость между радужной оболочкой и хрусталиком. На самом деле, никакой мутной жидкости в глазах нет катаракта связана с частичным или полным помутнением хрусталика. Хрусталик это двояковыпуклая линза, которая расположена прямо за радужкой и отвечает за фокусировку световых лучей на сетчатку.
Катаракты бывают врожденными и приобретенными. Кроме того, они различаются в зависимости от места, где образовалось помутнение.
Катаракта одно из самых распространенных глазных заболеваний. Наиболее часто она возникает у пожилых (возрастная катаракта). По данным статистики, в 70-80 лет катаракта встречается у 260 из 1000 мужчин и у 460 из 1000 женщин. После 80 лет катарактой страдает практически 100% населения. Среди врожденных заболеваний глаз катаракта также занимает одну из лидирующих позиций.
Около 45% слепых в мире потеряли зрение вследствие этого заболевания.
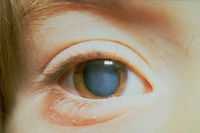
Врожденная катаракта встречается у 1 из 10000 новорожденных. Болезнь может передаваться ребенку по наследству от родителей или развиться в результате инфекционных или воспалительных заболеваний беременной женщины, а также, если она злоупотребляла стероидными гормонами, алкоголем и наркотиками.
Причин приобретенной катаракты великое множество: генетическая предрасположенность, интоксикации (лекарственные и инфекционные), нарушение обмена веществ (например, при сахарном диабете, заболеваниях почек или щитовидной железы), авитаминозы, воздействие ионизирующего излучения и электромагнитных волн, травмы, плохая экология и просто пожилой возраст.
Факторами риска такой катаракты являются: женский пол, темный цвет глаз, ожирение, курение, алкоголизм и черная кожа.
В человеческом глазу имеется двояковыпуклая линза хрусталик. Он служит для того, чтобы проводить свет и фокусировать изображения предметов на сетчатке. В результате изменения биохимического состава хрусталика, нарушения его кровоснабжения, питания, он становится плотным и непрозрачным. Световые лучи с трудом проникают сквозь такую замутненную линзу, поэтому человек начинает воспринимать окружающий мир, как через запотевшее стекло. Катаракта может быть и у новорожденного (врожденная), но чаще развивается у людей старше 60 лет (возрастная или старческая катаракта). Болезнь сопровождается постепенным и безболезненным снижением зрения и ведет к полной слепоте.
Постепенно катаракта усиливается, и острота зрения снижается еще больше. При зрелой катаракте человек перестает различать очертания предметов и видит только световые пятна. Обычно катаракта повреждает оба глаза, хотя один может быть заболеть на несколько месяцев или лет раньше другого.
Заподозрить начальную катаракту можно по следующим признакам:
Длительность начальной стадии может продолжаться от 1-3 до 10-15 лет.
При созревании катаракты описанные выше жалобы постепенно прогрессируют, больной начинает отмечать снижение остроты зрения:
В стадии зрелой катаракты предметное зрение утрачивается, сохраняется лишь светоощущение.
medportal.ruЕдинственной возможностью устранения патологии является микрохирургическая операция, заключающаяся в удалении помутневшего хрусталика глаза с заменой его на искусственный хрусталик (ИОЛ).
В настоящее время в практике ФГБУ "МНТК «Микрохирургия глаза» используется высокотехнологичный метод бесшовной хирургии, при котором удаление катаракты проводится методом ультразвуковой факоэмульсификации, а искусственный хрусталик имплантируется через сверхмалый разрез или проводится лазерное размельчение катаракты с последующим отсасыванием фрагментов хрусталика. При этих операциях разрез настолько мал, что зашивать его не нужно.
На сегодняшний день МНТК "Микрохирургия глаза" использует передовые фемтосекундные технологии для выполнения ключевых этапов в хирургии катаракты.
Большинство этапов операции по удалению катаракты, ранее выполнявшихся непосредственно хирургом, фемтосекундная лазерная система берет на себя. Лазер самостоятельно формирует роговичный разрез, круговой капсулорексис и дробит хрусталик.
В ряде случаев, когда факоэмульсификация или лазерное удаление катаракты невозможны, хирург использует другие методы удаления мутного хрусталика, при которых операционный разрез зашивают специальной сверхтонкой нитью.
В ФГБУ "МНТК "Микрохирургия глаза" накоплен колоссальный опыт хирургических вмешательств при катаракте,более 1 миллиона операций проведено за 20 лет. Благодаря работам С.Н. Федорова и его школы эти вмешательства стали доступными для многих пациентов во всем мире, а также была определена их перспективность на ближайшие десятилетия.
ДИАГНОСТИКА КАТАРАКТЫ
ЛЕЧЕНИЕ
Постоянное совершенствование технологии факоэмульсификации катаракты, внедрение в клиническую практику новых моделей интраокулярных линз и установок для хирургического лечения сделали хирургию катаракты безопасным, высокоэффективным и прогнозируемым методом лечения, практически не снижающим работоспособность наших пациентов. Современная техника выполнения хирургии катаракты позволяет получить максимальные зрительные функции уже в первый день после операции.
Удаление катаракты как неосложненной, так и в сочетании с другой патологией глаза проводится при наличие помутнения хрусталика, снижающего зрение.| - Общее время лечения одного глаза 3-5 дней (в зависимости от тяжести исходного состояния глаза). - Предоперационное обследование 2 дня, на 3 день - операция. - Послеоперационное наблюдение - 3-4 дня. При наличии катаракты на другом глазу решение о сроках операции принимается, исходя из индивидуальных особенностей заболеваний. |
Данный вид оперативного вмешательства может выполняться амбулаторно, и уже через 2-3 часа после операции можно уехать домой в сопровождении Ваших близких.
В ходе операции импортные расходные материалы и имплантируются мягкие интраокулярные линзы европейского и американского производства, что позволяет не накладывать швы в конце операции.
Операции проводят высококлассные хирурги отдела хирургии хрусталика и интраокулярной коррекции с использованием самого современного оборудования лучших мировых производителей.
В операционной с Вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК "Микрохирургия глаза", позволяют полностью исключить болевые ощущения. Удаление катаракты проводят под операционным микроскопом.
В условиях нашей клиники пациенты остаются под наблюдением хирурга в течение 1-2 суток, что вы считаем необходимым для снижения степени риска послеоперационных осложнений.
Величина остроты зрения у конкретного пациента зависит от сопутствующей патологии, которая часто выявляется на этапе предоперационной диагностики. Существует целый ряд заболеваний при которых прекрасно проведенное хирургическое вмешательство не позволит получить высокое зрение (например, глаукома, центральная хориоретинальная дегенерация, диабетическая ретинопатия, отслойка сетчатки, патология сосудов сетчатки, помутнение роговицы и др.).
У незначительной части пациентов через 1-2 года после операции наблюдается затуманивание и снижение зрения вследствие помутнения капсулы хрусталика. Данное состояние называется вторичной катарактой.
В такой ситуации необходимо прийти на осмотр к своему хирургу, который легко установит причину нарушения зрения. Вторичная катаракта легко устраняется без операции с помощью одного сеанса лазерного воздействия специальным импульсным лазером. Манипуляция выполняется амбулаторно и практически гарантирует восстановление зрения.
Рассечение вторичной катарактыс помощью лазера проводится в случаях
помутнения задней капсулы хрусталика после хирургического лечения катаракты как на афакичных, так и на псевдоафакичных глазах.
| - Общее время лечения - 3-5 дней. - Предоперационное обследование - 1 день, на 2-й день - операция. - Послеоперационное наблюдение - 1-27 дней. |
Наиболее важным фактором успеха от проведенного оперативного лечения считается выполнение всех предписанных хирургом назначений и своевременное посещение своего хирурга и офтальмолога по месту жительства для осмотра.
 ПАМЯТКА ПАЦИЕНТУ
ПАМЯТКА ПАЦИЕНТУВАШИ ВРАЧИ
ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ www.mntk.ru
Какие способы лечения недуга сегодня предлагает медицина? Так ли страшна операция по замене хрусталика, которой опасаются пожилые люди? Существуют ли другие методы лечения катаракты?
Застилающая взгляд пелена
Почти половина населения планеты старше сорока лет страдает от катаракты, коварство которой проявляется в постепенном прогрессировании болезни.
Говоря о катаракте, нужно вспомнить о хрусталике глаза. Это прозрачная внутриглазная линза, расположенная между радужкой и стекловидным телом. Она преломляет световые лучи, фокусируя их на сетчатке. В юном возрасте хрусталик прозрачен и легко меняет форму, настраивая резкость . Поэтому глаз одинаково хорошо видит и вдали, и вблизи. С возрастом глазной хрусталик утрачивает эластичность и прозрачность, становится плотным и мутнеет. Частичное или полное помутнение хрусталика это и есть катаракта глаза.
Зрение у человека с катарактой ухудшается, что сопровождается размытостью контуров рассматриваемых предметов. С годами катаракта прогрессирует, появляется пелена перед глазами. Если вовремя не провести лечение, катаракта приводит к слепоте.
Катаракта может случиться в любом возрасте. Бывает врожденная катаракта, травматическая и лучевая. Но чаще всего встречается возрастная катаракта, развивающаяся у людей после пятидесяти лет.
Тревожные симптомы
Древние греки называли эту болезнь kataraktes, что в переводе значит водопад . При катаракте человек видит всё как бы сквозь падающую воду.
С развитием заболевания ощущается мелькание перед глазами штрихов и пятен, ореолы вокруг предметов, двоение изображения. Возникают затруднения при чтении, письме и шитье. По мере созревания катаракты зрачок вместо черного становится белым.
Стадии возрастной катаракты таковы: начальная катаракта (помутнение хрусталика появляется по периферии, вне оптической зоны), незрелая катаракта (происходит продвижение помутнений в центральную оптическую зону) и зрелая катаракта (вся область хрусталика занята помутнениями).
Своевременная диагностика
При снижении остроты зрения и потери четкости изображения стоит обратиться к врачу без промедления. С целью диагностики катаракты обычно выполняют комплексное обследование. Оно включает в себя определение остроты зрения и компьютерную кераторефрактометрию метод исследования, при котором определяется степень близорукости и дальнозоркости, измеряется радиус кривизны и преломляющая сила роговицы. Также обязательно исследование поля зрения, измерение внутриглазного давления и многое другое. Специалисты утверждают, что все эти исследования - высокоточные и безболезненные.
Важность профилактики
Предотвратить заболевание легче, чем лечить. Но в случае катаракты приходится учитывать, что эта болезнь - проявление старения организма, особенно это касается возрастной катаракты.
Важные рекомендации для пациентов с катарактой глаза это соблюдение норм здорового образа жизни: не курить, не злоупотреблять алкоголем, не переедать, избегать негативных потрясений. На первый взгляд, рекомендации носят общий характер и направлены на профилактику не только катаракты, но и других болезней. Но врачебная практика показывает: если их соблюдение полностью и не ограждает человека от катаракты, то их несоблюдение может сильно способствовать ее появлению.
Есть и специальные рекомендации профилактики катаракты. К ним относится защита глаз от ультрафиолета и микроволновых излучений. Кроме того, соблюдайте осторожность при приеме лекарств: стероидных и противоаллергических средств, антидепрессантов и противозачаточных средств.
Особого внимания потребует контроль за уровнем сахара в крови. Даже при начальных проявлениях сахарного диабета обязателен выбор оптимального метода лечения, ведь именно сахарный диабет является одним из основных врагов органов зрения.
Способы лечения недуга
Попытки лечить катаракту делались с давних времен, об этом свидетельствуют летописи Древнего Египта. Сегодня существует два основных метода лечения катаракты: применение лекарств и хирургическая операция. Каждый из этих методов имеет свои плюсы и минусы, сторонников и противников. Так, есть мнение, что справиться с катарактой не способно ничто, кроме операции. Другие же, наоборот, стараются излечить недуг всеми другими средствами, лишь бы избежать операции. В любом случае, решение о выборе метода принимается врачом у каждого пациента индивидуально.
Есть несколько разновидностей хирургических операций, но суть всех сводится к удалению помутневшего хрусталика, который заменяется искусственным хрусталиком. Если операция проводится по современной технологии, её эффективность очень высока, вплоть до полного восстановления зрения. Местная капельная анестезия легко переносится пациентами разного возраста и не оказывает нагрузку на сердечно-сосудистую систему.
Многие пожилые люди боятся операции, считая ее опасной. На самом деле операция по удалению катаракты является микрохирургической манипуляцией и обладает минимальным воздействием на организм. Её сложно сравнивать с операциями, например, на сердце или брюшной полости. Конечно, возникновение осложнений полностью исключить просто нельзя.
Какие капли лучшие
Следует помнить, что глазные капли могут лишь замедлить развитие болезни, но не исцелить ее полностью. Но в ряде случаев операцию сделать невозможно, и тогда глазные капли становятся основным методом лечения. Чем раньше начинать лечение препаратами, тем лучше результат. Поскольку катаракта является хроническим заболеванием, лечение каплями надо проводить постоянно, перерывы приводят к прогрессированию болезни.
Фармацевтическими компаниями разработано огромное количество препаратов для лечения катаракты. Глазные капли отличаются по цене, эффективности и побочным действиям.
Самые распространенные капли от катаракты это витайодурол, витафакол, капли Смирнова, квинакс, офтан-катахром. В состав любых капель от прогрессирования катаракты входят витамины группы В и С, йодистый калий, аминокислоты и антиоксиданты.
Ситуация в офтальмологии такова, что ни для одного из препаратов по лечению катаракты не было проведено независимого от фармацевтической компании всестороннего исследования эффективности. Это значит, что многочисленные капли от катаракты не имеют доказательной научной основы для применения. От витаминов, конечно, вреда не будет. Но вот вылечат ли они катаракту большой вопрос.
Специалисты считают, что из всего разнообразия капель особого внимания заслуживают лишь глазные капли от катаракты Квинакс . Для стабильного результата понадобится регулярное применение, закапывать нужно в больной глаз по одной капле трижды в день.
Помогут ли народные средства?
Лечение катаракты глаза домашними средствами не очень эффективно. И всё-таки, многие пытаются лечить катаракту при помощи народных методов.
Например, согласно одному способу нужно трижды в день выпивать сок из моркови, сельдерея и петрушки. При этом морковный сок должен составлять сорок процентов от получившегося объема, а остальные ингредиенты добавляются одинаковыми частями. Помимо свежего сока, в рацион стоит добавить ягоды черники и шелковицы.
Уместно также применение меда - жидкий мед закапывается в глаза. Сначала его нужно развести 20% раствором сульфата натрия. Закапывать лекарство по одной капле трижды в день, курс проводится в течение месяца, потом недельный перерыв.
Еще один народный способ лечения катаракты промывание глаз настоем цветков календулы. Нужно взять столовую ложку лекарственной календулы, залить ее кипятком, настоять полчаса, затем процедить. Настой можно использовать двояко принимать по полстакана три раза в день за полчаса до еды, либо трижды в день промывать глаза, накладывая на них кусочки марли, смоченные настоем, и держать по три минуты. Продолжительность курса - два месяца.
В целом можно сказать, что народное лечение является скорее способом отложить операцию катаракты, морально готовясь к проведению плановой хирургии.
Самый эффективный способ лечения катаракты хирургическое удаление мутного хрусталика и имплантация искусственной линзы. После операции больной сможет вновь радоваться краскам мира.
www.km.ru
Общие сведения
Катаракта это помутнение хрусталика - оптической линзы, которая располагается внутри глаза. В большинстве случаев катаракта развивается медленно, как результат старения.
Формирование катаракты происходит быстрее у лиц с травмой глаза, после лучевой и глюкокортикоидной терапии, при различных наследственных заболеваниях, при сахарном диабете.
Развитие врожденной катаракты возможно в случае, если мама во время беременности перенесла или являлась носителем различных инфекций (краснуха, герпес, цитомегаловирусная инфекция, корь, грипп и ряд других), подвергалась воздействию радиации, принимала сильнодействующие лекарства. Однако точные причины возникновения этого заболевания не выяснены до сих пор часто у детей с врожденной катарактой совершенно здоровые родители.
Катаракта может образоваться в одном или в обоих глазах. Чаще всего если только катаракта не возникла в результате травмы катаракта развивается симметрично с двух сторон. Катаракта может поражать часть хрусталика или весь хрусталик.
Причины
Основным фактором риска развития катаракты является возраст. Первые начальные помутнения в хрусталике появляются, как правило, уже после 40-50 лет. В последнее время отмечается начало в более раннем возрасте. После 65 лет у половины населения отмечается определенная степень помутнения хрусталика, хотя может не отмечаться нарушений зрения.
К другим факторам риска развития катаракты относят: сахарный диабет, наличие катаракты у членов семьи, травмы или воспалительные заболевания глаза в прошлом, глазные операции, длительное использование глюкокортикостероидов, длительное пребывание на солнце, длительное воздействие ионизирующей радиации, курение.
Распространенное в народе мнение о том, что катаракта может возникнуть от напряженной зрительной работы, такой как чтение или просмотр телевизора, является ошибкой.
Симптомы катаракты
В зависимости от степени поражения симптомы катаракты включают:
- двоение в глазу, если противоположный глаз закрыт;
- расплывчатость, туманность изображения, не поддающаяся очковой коррекции;
- появление близорукости;
- ощущение бликов, вспышек, особенно в ночное время;
- чувствительность к свету, особенно в ночное время;
- появление ореолов вокруг источников света;
- ухудшение цветового зрения.
Осложнения
При длительном отсутствии лечения возможно развитие слепоты.
Что можете сделать вы
Поставить диагноз может только офтальмолог. Если вы обнаружили у себя или своих близких симптомы катаракты, следует как можно скорее посетить офтальмолога.
К сожалению, лечение катаракты только хирургическое. Медикаментозное лечение лишь слегка задерживает помутнение в хрусталике. Будьте аккуратны и не попадайтесь на удочку целителей, говорящих о консервативном лечении и отказе от операции.
Что может сделать врач
Лечение при катаракте складывается из медикаментозного (консервативного) и хирургического. При медикаментозном лечении назначаются витаминные капли.
Основной и практически единственный метод лечения катаракты - хирургический. Вы и ваш офтальмолог должны вместе определить, когда вам следует провести операцию.
Хирургические методы лечения основаны на замене помутневшего хрусталика на искусственный. Самым современным методом во все мире считается ультразвуковая факоэмульсификация катаракты. Эта операция стала во всем мире уже весьма заурядной и проводится в амбулаторных условиях под местной анестезией. Улучшение зрения наблюдается у 95% больных. В ходе операции хирург заменяет хрусталик с развившейся катарактой на пластиковый или силиконовый. Раньше хрусталик удаляли вместе с капсулой. В настоящее время практикуется экстракапсулярная экстракция катаракты. Это означает, что капсула хрусталика остается на месте, а в нее помещают новый хрусталик.
Профилактика катаракты
Ранняя диагностика очень важна. Обследование у офтальмолога рекомендуется проходить каждые 2-4 года всем лицам до 65 лет и каждые 1-2 года лицам старше 65 лет
К сожалению, универсальных средств для профилактики и медикаментозного лечения катаракты нет. Считается, что отказ от курения и сбалансированная диета способны снизить риск возникновения катаракты. Катаракта: препараты, применяемые при лечении
КАТАРАКТА - помутнение глазного хрусталика (прозрачной линзы внутри глаза). Заболевание приводит к ухудшению зрения. Сопровождается потерей четкости, размытости контуров предметов. Изображение начинает двоиться. Развитие катаракты вынуждает пациента все чаще менять очки на более сильные.
Почти половина населения земного шара старше 40 лет страдает от этого недуга. Миллионы людей ежегодно проходят операцию по удалению катаракты и снова радуются краскам мира.
Причины возникновения катаракты
Причиной возникновения катаракты может быть травма, нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, некоторые заболевания глаз (например, глаукома) или наследственные особенности организма, обменные нарушения.
Возрастная катаракта встречается чаще всего. В результате старения организма увеличивается плотность хрусталика и он мутнеет. Такая катаракта может возникнуть уже в возрасте 45 лет.
Врожденная катаракта развивается в детском возрасте и связана с наследственной патологией (25-33%) или патологией хрусталика, возникшей при внутриутробном развитии эмбриона.
Травматическая катаракта может возникнуть в любом возрасте. Сильный удар, порез, прокол, термический или химический ожог могут привести к помутнению хрусталика.
Диабетическая катаракта возникает как осложнение сахарного диабета. Она характеризуется быстрым развитием помутнения в хрусталиках обоих глаз.
Симптомы катаракты
Катаракта может поразить весь хрусталик или только его часть. Если катаракта находится на периферии хрусталика, то субъективно человек может не ощущать никаких изменений в зрении. Чем ближе к центру хрусталика находится помутнение, тем серьезнее становятся проблемы со зрением.
Изображение предметов становится нечетким, с размытыми контурами, особенно при ярком свете. Может появиться двоение или светобоязнь. Один глаз может видеть лучше, чем другой. Зрачок, который обычно выглядит черным, может побелеть или приобрести желтоватый оттенок.
Диагностика
В Клинике им. Федорова проводится комплексное обследование на высокоточном диагностическом оборудовании. Проводятся рефрактометрия и кератометрия, определяется острота зрения, внутриглазное давление, исследуется поле зрения и состояние сетчатки. При необходимости производится подсчет эндотелиальных клеток. По результатам обследования производится расчет оптической силы искусственного хрусталика.
Все исследования - оперативные и совершенно безболезненные.
Лечение катаракты
Никакие капли в глаза не помогают избавиться от катаракты! Они могут только приостановить ее развитие.
Единственный эффективный способ лечения катаракты - это хирургическое удаление мутного хрусталика и имплантация вместо него искусственной линзы.
В Клинике им. Федорова операции выполняются в образцовой операционной, созданной в сотрудничестве с американским медицинским концерном Alcon. Российские офтальмохирурги называют ее "операционной мечты". Операционная оснащена последними моделями ультразвуковых факоэмульсификаторов Alcon, новейшими микроскопами германского концерна Carl Zeiss, шведскими операционными столами, которые позволяют комфортно оперировать даже пациентов с нарушениями опорно-двигательного аппарата.
Клиника имени Святослава Федорова предлагает своим пациентам наименее травматичную, бесшовную хирургию катаракты, в том числе с помощью ультразвука и лазера. Удаление (экстракцию) помутневшего хрусталика проводят через сверхмалый разрез (прокол). После завершения операции его даже не надо зашивать.
Преимущества бесшовных операций:
Если Вы ведете активный образ жизни и дорожите своим временем, бесшовная хирургия - Ваш выбор!
Клиника им. Федорова предлагает несколько методов бесшовной хирургии катаракты.
Ультразвуковая факоэмульсификация - удаление мутного хрусталика с помощью ультразвука. В Клинике им. Федорова имеется 6 факоэмульсификаторов последнего поколения ведущих фирм-производителей медицинской техники - Alcon (США) и Storz (Германия). Операция проводится высококлассными офтальмохирургами клиники, имеющими самый большой опыт в России.
Лазерная экстракция катаракты - удаление мутного хрусталика с помощью лазерной энергии. Операции лазерной экстракции катаракты выполняются в Санкт-Петербурге только в Клинике им. Федорова при помощи единственного на Северо-Западе комплекса для лазерной экстракции катаракты "Ракот". Для разрушения мутного хрусталика используется неодимовый Yag-лазер с уникальной длиной волны, разработанный группой ученых под руководством академика С.Н.Федорова.
Лазерная экстракция эффективна даже в случае старых, "плотных" катаракт, когда невозможно применение ультразвука.
Механическая факофрагментация (факосекция) и тоннельная экстракция катаракты - бесшовные технологии удаления катаракты, для выполнения которых не требуется специальной аппаратуры. Они являются наиболее экономичными и простыми в исполнении среди вмешательств подобного типа. Мутный хрусталик удаляется через самогерметизирующийся разрез шириной от 5 до 7.5 мм с помощью специальных инструментов. Большой опыт офтальмохирургов Клиники им. Федорова позволяет добиваться высоких послеоперационных функциональных результатов с низким процентом осложнений.
Искусственных хрусталик
Самый удобный, надежный и эффективный способ восстановления зрения после удаления катаракты - это имплантация искусственного хрусталика (интраокулярной линзы).
Интраокулярная линза по свойствам сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
В клинике имеется широкий выбор искусственных хрусталиков различных отечественных и зарубежных производителей, в том числе гибкие акриловые линзы AcrySof фирмы Alcon (США), предназначенные для введения в глаз через минимальный разрез (от 2.5 мм). Использование данной модели искусственного хрусталика позволяет исключить появление астигматизма и снижает риск развития вторичной катаракты.
Для получения лучшего результата операции, обсудите вопрос о виде искусственного хрусталика с офтальмохирургом!
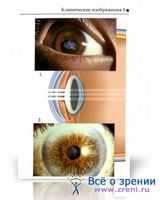
Катаракта Клинические изображения.
В норме хрусталик имеет полную прозрачность и участвует в формировании изображения на сетчатке. Катарактой называют помутнение хрусталика; световые лучи не проходят в более глубокие среды глаза, и на сетчатке формируется расплывчатое изображение.
Поверхности хрусталика, подверженные воздействию катарактогенных факторов:
(A) - поверхность хрусталика, прилегающая к зрачку, подвержена воздействию как ультрафиолетовых лучей, так и компонентов водянистой влаги в передней камере.
(B) - компоненты водянистой влаги воздействуют на хрусталик со стороны задней камеры.
(C) - стекловидное тело может содержать компоненты воспалительной реакции или атрофии сетчатки.
(D) - наконец, все компоненты глаза подвержены воздействию определенных видов радиации, таких как рентгеновские лучи.
Более подробно о лечении, профилактике и восстановлении зрения Вы можете узнать здесь.
Катаракта, или помутнение, может поражать любую зону хрусталика. Локализация катаракты зависит от поражающего фактора. Например, помутнение при сахарном диабете локализуется в субкапсулярных и кортикальных отделах. Однако ядро хрусталика поражается редко.
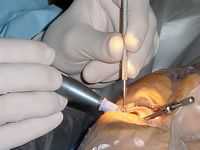
Алмазным ножом выполняется короткий разрез в области роговицы, после чего вводятся хирургические инструменты. Затем производится круговой разрез капсулы хрусталика.
Внутренняя часть хрусталика удаляется методом эмульсификации с применением ультразвука. Затем одним движением вводится искусственный хрусталик в сложенном виде; внутри глаза хрусталик принимает изначальную форму. В связи с тем, что при выполнении данной операции производят очень маленький разрез, как правило, накладывание швов не требуется.
1. Хорошо видна катаракта, нарушающая прозрачность хрусталика.
2. Зрелая катаракта в прямой проекции.
1. Ядерная катаракта, метод ретроиллюминации.
2. Переднекамерная интраокулярная линза (ИОЛ).
1. Субкапсулярная катаракта.
2. Задняя кортикальная катаракта.
Статья из книги: Офтальмология | Миниатлас | Лепори Л.Р.
laski-glazkam.ruГлаукома это медленно и постепенно прогрессирующая дегенерация зрительного нерва, обусловленная в подавляющем большинстве случаев постоянным повышением уровня внутриглазного давления. Сначала человек просто начинает хуже видеть, затем страдает его периферийное зрение, сужается зона видимости и, в конце концов, может наступить полная слепота.
Здесь следует чётко осознавать, что эти изменения носят необратимый характер, и поэтому чем раньше удаётся поставить диагноз и приступить к лечению данного заболевания, тем лучшего эффекта можно ожидать. Однако ситуация осложняется тем, что глаукома может протекать бессимптомно, тогда выявить её получается слишком поздно когда человек почти ослеп. Такую форму на первых стадиях можно диагностировать только лишь при офтальмологическом обследовании.
Другие варианты глаукомы обычно сопровождаются болевыми ощущениями и яркими зрительными нарушениями по типу периодического затуманивания зрения и ореолов вокруг источника света. Именно при такой форме заболевания возможен острый приступ с резким повышением давления в глазу и яркой клиникой.
Вызвать расстройство зрения может и такое заболевание, как катаракта, связанная с частичным или полным врождённым или приобретённым помутнением хрусталика и обусловленная, как правило, возрастными изменениями (так называемая старческая катаракта), воздействием определённых факторов (например, излучения), приёмом лекарственных препаратов (глюкокортикостероидов), соматической патологией (сахарным диабетом), травмами и др.
Клинические симптомы катаракты могут заключаться в появлении близорукости, диплопии (двоения изображения) при закрытом противоположном глазу, расплывчатости и туманности изображения, не поддающихся коррекции при помощи очков, а также в ощущении бликов и вспышек и повышенной чувствительности к свету (в особенности в ночное время) и в ухудшении цветового зрения. При длительном отсутствии адекватного лечения у больного также не исключено развитие слепоты.
В Израиле базовая офтальмологическая лечебно-диагностическая программа для пациентов с катарактой или глаукомой включает в себя:
Следует отметить, что в настоящее время в Израиле для ликвидации катаракты применяют метод факоэмульсификации, при котором замена помутневшего хрусталика на искусственный осуществляется через совсем маленький разрез, что позволяет практически сразу восстановить зрение. По окончании такой получасовой операции пациент может буквально сразу отправляться домой и вести привычный для него образ жизни, исключив на дватри дня тяжёлые физические нагрузки и стараясь не наклонять в течение этого времени голову вниз.
Если катаракта обнаружена на ранней стадии, возможно назначение консервативной терапии, а именно специальных капель, способствующих рассасыванию помутнения хрусталика. При этом обязательно принимаются во внимание такие повлиявшие на развитие катаракты причины, как сахарный диабет, возраст больного и другие.
В целом же, тактика ведения разрабатывается строго в индивидуальном порядке с учётом конкретной клинической ситуации и данных тщательной лабораторно-инструментальной диагностики.
www.rusmedserv.comКатаракта начинается и протекает первое время практически бессимптомно, когда область помутнения расположена на периферии хрусталика. Но чем ближе зона изменения прозрачности разрастается к центру, тем более ощутимо для человека проявляют себя симптомы катаракты. Зрение затуманивается, появляется ощущение мелькания перед глазами полосок, штрихов и пятен, ослепительный блеск вокруг предметов при ярком свете. При чтении и письме буквы расплываются и обретают двойные контуры. По мере созревания катаракты цвет зрачка вместо черного становится белым.
Катаракта это глазное заболевание, при котором происходит частичное или полное помутнение хрусталика. Хрусталик глаза двояковыпуклая линза, расположенная за радужкой в просвете зрачка. Это небольшое образование размером с чечевичное зернышко позволяет нам четко видеть окружающие предметы, расположенные на разном расстоянии, фокусируя их изображение на сетчатке. Из-за нарушения прозрачности хрусталика в глаз попадает лишь небольшая часть световых лучей, поэтому человек видит нечетко и размыто, особенно при ярком свете. С годами болезнь прогрессирует: область помутнения увеличивается, зрение постепенно ухудшается. Если своевременно не провести лечение, она может привести к слепоте.
Это офтальмологическое заболевание может встречаться в любом возрасте, но в 40 лет она есть уже у каждого пятого, в 60 в большей или меньшей степени она диагностируется у всех. По статистике, в 5-миллионном Петербурге ежегодно должно выполняться от 20 до 40 тысяч операций по лечению катаракты. На самом деле их делают гораздо меньше.
Среди причин появления катаракты можно выделить неблагоприятные условия окружающей среды (тепловые или радиационные излучения, воздействие различных токсических веществ), различные глазные операции, общие заболевания (например, сахарный диабет и, практически, все сопутствующие заболевания глаз). Причиной катаракты могут стать авитаминоз, чрезмерное ультрафиолетовое облучение.
В детском возрасте часто встречается врожденная катаракта (связанная с наследственным фактором). В любом возрасте нередки случаи травматической катаракты. Все вышеперечисленные катаракты, кроме старческих, называются осложненными и различаются по признакам происхождения. Однако, несмотря на все многообразие клинических проявлений катаракты, единственным способом ее лечения является операция.
Катаракту можно выявить при прямой офтальмоскопии или обычном офтальмологическом обследовании на щелевой лампе. Однако перед операцией пациент обязательно проходит комплексное обследование на современной аппаратуре, позволяющей получить объективную и полную картину состояния зрения, потому что катаракта может мирно сосуществовать с другими заболеваниями глаз, например, с глаукомой, и в таком случае потребуется другая операция по замене хрусталика - с одновременным лечением глаукомы.
Диагностика занимает около полутора часов. У пациента измеряется острота зрения, внутриглазное давление, определяется состояние сетчатки, глазного дна и зрительного нерва. Кроме того, перед операцией с помощью безболезненного ультразвукового исследования производится измерение размеров и формы каждого глаза. Это исследование необходимо. чтобы максимально точно подобрать имплантируемую ИОЛ.
Врачи до сих пор не могут предложить эффективного консервативного лечения этой болезни, полностью вернуть хрусталику прозрачность при помощи лекарств невозможно. Лишь хирургическое вмешательство - замена хрусталика искусственной линзой позволяет вновь обрести хорошее зрение.
На сегодняшний день наиболее эффективным методом лечения катаракты является операция факоэмульсификации с имплантацией складной интраокулярной линзы (ИОЛ). (Факоэмульсификация - это удаление катаракты: ее дробление и отсасывание с помощью ультразвукового зонда). Для ее проведения нет необходимости ждать, пока катаракта созреет , как это требовалось еще лет 10-15 назад. Показанием к хирургическому лечению является снижение остроты зрения, нарушающее комфортную жизнь.
Операция проводится малоинвазивным (щадящим) способом, под местной анестезией (глазные капли). С помощью алмазного инструмента хирург создает микроразрез около 3 мм. Все манипуляции во время операции осуществляются через него. Специальным зондом хрусталик с помощью ультразвука превращается в эмульсию, а затем выводится из глаза. Через микроразрез в капсулу, где размещался хрусталик, вводят гибкую линзу в сложенном состоянии (для этой операции был создан мягкий искусственный хрусталик, обладающий памятью формы чудо-линза ). Она самостоятельно разворачивается внутри глаза, надежно фиксируется. После операции микроразрез самогерметизируется, необходимости в наложении швов после такого хирургического вмешательства нет. Одно из основных требований при подготовке к операции индивидуальный подбор ИОЛ в соответствии с особенностями пациента, его профессии и т.д. Линзы должны быть сделаны из специального материала, который не вступает в реакцию с тканями глаза и предотвращает помутнение задней капсулы хрусталика.
(Как вылечить катаракту и не разориться, можно узнать здесь)
Операция проводится амбулаторно и длится в среднем 10-15 минут. После факоэмульсификации пациент достаточно хорошо видит уже через несколько часов, а по окончании реабилитационного периода зрение восстанавливается на максимально возможную величину (в зависимости от наличия сопутствующих заболеваний и от состояния сетчатки и зрительного нерва).
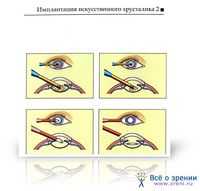
Обычных послеоперационных осложнений вроде астигматизма (искажения зрения), связанного с наложением швов нет, но в течение двух месяцев после хирургического вмешательства необходимо оберегать глаза от чрезмерного напряжения, избегать резких наклонов и поднятия тяжестей. После операции врач может порекомендовать соблюдать меры предосторожности: спать на неоперированной стороне, не наклонять голову, чтобы избежать повышения глазного давления; не поднимать тяжелые вещи наверх, это может вызвать повышение давления в глазу; не водить машину пока глаз заживает; не тереть глаз и не давить на него; носить солнцезащитные очки для защиты глаз от ультрафиолетового излучения; избегать попадания мыла и воды в глаз; мыться только до уровня шеи; при просмотре телевизора или чтении делайте чаще перерывы.
У каждого человека катаракта развивается по-разному, универсальных средств для ее предотвращения не существует. Как и любое другое заболевание, на ранних стадиях оно поддается лечению легче, чем в запущенном состоянии, поэтому проверяйте свое зрение регулярно, проходя профилактический осмотр один раз в год. Опытные офтальмологи, проведя всестороннюю диагностику, могут обнаружить это заболевание, когда патологический процесс только начал развиваться.
Доктор Питер
doctorpiter.ruКератит Краткое описание.
Болезни и возбудители
Клин Микробиол Антимикроб Химиотер. 2011; 13(4):294-303
В.А. Руднов, Д.В. Бельский, А.В. Дехнич, исследовательская группа РИОРИТа
Целью исследования являлась оценка распространённости, этиологии, практики назначения антимикробных препаратов и результатов лечения инфекций в отделениях реанимации и интенсивной терапии (ОРИТ) России. В двух-этапном однодневном исследовании участвовали 62 центра 29 городов РФ. Всего респондентами было заполнено 250 индивидуальных регистрационных карт, из которых 178 на пациентов с инфекцией различной локализации, находившихся в ОРИТ в день регистрации. Доля больных с инфекцией составила 34,1% (от 0 до 83,3%), из которых у 20,2% развился септический шок. Средний возраст пациентов с инфекцией составил 47,2 23,1 лет; преобладали лица мужского пола 68%. В 53,4% инфекция развивалась вне стационара, в 46,6% в госпитальных условиях. На день исследования 34,8% пациентов проводилась ИВЛ. Всего зарегистрировано 142 эпизода нозокомиальной инфекции, из которых 108 развились в период пребывания в ОРИТ, а 34 в профильных отделениях, но потребовали перевода в ОРИТ. Более чем у половины пациентов (62,1%), первично поступивших с внебольничной инфекцией, наблюдалось появление в стационаре новых инфекционных локусов. В качестве возбудителей инфекций идентифицировано 289 микроорганизмов: в 253 случаях бактерии, в 29 грибы и в 7 вирусы. Грамотрицательные бактерии в качестве ведущих возбудителей инфекций составляли 63,7% от всех случаев или 72,7% среди бактериальных. Распространённость инфекций, связанных с грамположительными бактериями, в общей этиологической структуре была почти в три раза ниже 23,9%. Средний уровень летальности составил 12,7% (1-32%), в то время как у пациентов с инфекцией он был значительно выше 30,4% (ОШ-2,4). 178 больным с декларированной инфекцией был назначен 381 препарат (2,14 на человека). При этом соотнесение списка антимикробных препаратов и ключевых возбудителей указывает на наличие существующих проблем с их назначением в реальной клинической практике.
Ключевые слова: РИТ, инфекция, сепсис, антимикробные препараты
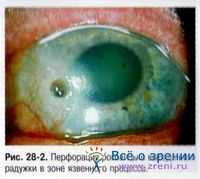
www.antibiotic.ru     Акантамеба глазная инфекция, которая чаще бывает у тех кто носит контактные линзы, как правило заболевание редкое, но серьезное и оно часто начинается из-за неправильного обращения с линзой и плохой гигиеной. Чтобы избежать заболевания, контактные линзы должны подбираться врачом, также нужно очень бережно и правильно ухаживать за ними. Правильный уход за контактными линзами значительно снижает риск всех контактных линз-ассоциированных инфекций глаз, в том числе вызванные акантамебой. Профилактика всегда лучший подход, потому что заболевание может чрезвычайно трудно поддаваться лечению, на самом деле, иногда для лечения инфекции потребуют пересадку роговицы, что является серьезной хирургической операцией. Акантамебы это естественные амебы (крошечные одноклеточные) часто встречаются в водных источниках, таких, как водопроводная вода, влажная почва, канализации. Если эти крошечные паразиты заражают глаза, то результатом будет кератит. Состояние было впервые диагностировано в 1973 году, причем около 90 процентов дел были связанны с теми, кто носит контактные линзы. Факторы и виды деятельности, которые повышают риск заражения инфекцией включают в себя использование загрязненной водопроводной или колодезной воды, использование контактных линз в горячей ванне и плавание с контактыми линзами. Симптомы кератита включают в себя покраснение и боль в глазах после снятия контактных линз, а также слезотечение, светобоязнь, нарушение зрения и ощущение, что что-то попало в глаз. Расширенная инфекция может привести к покраснению белка глаза. С этими типами симптомов, вы всегда должны обращаться к глазному врачу. Но имейте в виду, что инфекция, часто трудно диагностирована для врача, потому, что его симптомы похожи на симптомы других глазных инфекций. Следуйте рекомендациям вашего офтальмолога по поводу ухода за контактными линзами. Используйте только те продукты, которые он или она рекомендует. Никогда не используйте водопроводную воду для ваших контактных линз. Если вы решите использовать линзы во время купания, одевайте герметичные защитные очки. Чистота и надлежащий уход в равной степени важны для контактных линз. В качестве дополнительной предосторожности, вы можете рассмотреть вопрос о стерилизации контактных линз один раз в неделю, погружая их в кипящую воду на несколько минут. Опять же, профилактика, ваша лучшая защита против кератита. И если вы заметите какие-либо необычные симптомы, которые могут указывать на инфекцию, немедленно обратитесь к окулисту.
Похожие новости отсутствуют
4medical.inСледующие статьи
- Экзогенные кератиты. Экзофтальм Краткое описание. Экологические вариации сетчатки и зрительных центров.
- Исследование цветового зрения по полихроматическим таблицам Е. Б. Рабкина и пороговым таблицам Е. Н. Юстовой. Исследование центрального и периферического полей зрения. Исследования в проходящем свете.
- Межклеточное вещество. меланоз (меланопатия). Меланома глаза, его придатков и орбиты.
Комментариев пока нет!
Поделитесь своим мнением

 Претензии при заказе лимузинов
Претензии при заказе лимузинов  Макияж глаз если не видно верхнего века
Макияж глаз если не видно верхнего века  Глазная клиника в ростове на дону сокол лечение катаракты стоимость
Глазная клиника в ростове на дону сокол лечение катаракты стоимость