
Методика рентгенодиагностики инородных тел глаза
Методика рентгенодиагностики инородных тел глаза.
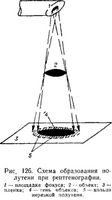
Среди тяжелых повреждений органа зрения одно из главных мест внимают ранения, сопровождающиеся проникновением внутрь глаза сколков металла, стекла, камня или других материалов. Некоторые инородные тела прободают глаз насквозь (см. гл. 3). Только в 10-15 % случаев инородные тела удается выявить клиническими методами, так как внедрение осколка часто сопровождается помутнением оптических сред (гемофтальм, гифема, катаракта и др.). А в ряде случаев, по данным П. И. Лебехова и Е. С. Вайнштейна [4], в 15-17 % случаев пациенты узнают о внедрившемся в глаз инородном теле при случайном исследовании или после развития хронического заболевания, явившегося следствием наличия в глазу осколка (катаракта, металлов, упорные иридоцилиты и др.). Крупные (более 5 мм) осколки при попадании в глаз, как правило, наносят столь обширные разрушения, что в исходе становится сомнительной не только сохранность функции, но и возможность сохранения органа. Большая часть попадающих в глаз осколков небольшие, около 1-2 мм и даже менее 1 мм. Такие осколки опасны не столько производимыми ими повреждениями, сколько последующими ранними или поздними осложнениями (инфекция, металлов и др.). Специфичность рентгенологического исследования при проникающих ранениях глаз состоит в необходимости обнаружения и локализации таких мелких осколков в органе, имеющем размеры в среднем всего 24 мм. В литературе по данной проблеме описано более 70 методов, вариантов, усовершенствований рентгендиагностики внутриглазных инородных тел. Недостаточно точными оказались физиологические, геометрические, стереорентгенограммометрический, ренттеноанатомический и другие методы. Сегодня они применяются в сочетании с другими приемами как ориентировочные или уточняющие. Глазное яблоко на рентгенограммах не визуализируется, поэтому, чтобы иметь его ориентиры на снимках, предлагались различные способы его контрастирования. В 1927 г. В. D. Comtaerg для индикации лимба предложил стеклянную склеральную контактную линзу, снабженную 4 контрастными свинцовыми метками. В 193В г. М. М. Балтии модифицировал линзу Комберга (Coniberg), выполнив ее из алюминия с открытой передней (роговичной) частью и впрессованными в 0,5 мм от края отверстия 4 свинцовыми метками, находящимися на равном расстоянии друг от друга.
Промышленность выпускает наборы протезов Комберга—Балтика с радиусом сферы 12, 13, 15 мм. Кроме того, М. М. Балтии [2] предложил схему-измеритель на прозрачной пленке с учтенным в ней проекционным увеличением, усовершенствовав при этом схему Комберга. С тех пор по настоящее время этот метод применяется в нашей стране как основа под наименованием «Метод Комберга—Балтина». Предложено немало вариантов усовершенствования этого метода.
www.igenetics.ruДля обнаружения осколков необходимы следующие условия: прозрачность впередилежащей среды; нахождение осколков в зоне, доступной для клинического осмотра. Если при внедрении в глаз инородного тела не происходит значительного повреждения глазного яблока и не образуются зияющие раны, то для определения локализации внутриглазного инородного тела применяют рентгенологический метод Комберга-Балтика. Используют протез-индикатор. Он представляет собой алюминиевое кольцо, в центре которого есть отверстии для роговицы диаметром 11 мм. В наборе имеет три протеза. Они подбираются пациентам с учетом радиуса кривизны склеры По краю отверстия протеза впаяны четыре свинцовые метки. После местного обезболивания на глаз накладывается протез-индикатор, чтобы его метки располагались по лимбу соответственно 3-, 6-, 9- и 12-часовому меридианам. Делают два рентгеновских снимка - в прямой и боковой проекциях. Затем на снимки накладывают схемы-измерители и определяют, в каком меридиане находится инородное тело, на каком расстоянии от сагиттальной оси и от плоскости лимба. Это наиболее распространенный метод обнаружения инородных тел, но он не всегда помогает установить наличие инородного тела или точно определить, располагается оно в глазу или вне глаза.
Дтя определения места нахождения инородных тел в переднем отделе глазного яблока используют метод бесскелетной рентгенографии по Фогту не ранее 7-100 ч после ранения. В клинической практике используются и другие методы для обнаружения в глазу инородных тел. Информацию о локализации осколка и взаимоотношении его с оболочками глаза получают с помощью ультразвукового метода диагностики при применении В-сканирования, В сложных для диагностики случаях проводится компьютерное томографическое исследование. В тех случаях, когда с помощью обычно рентгенографии не удается обнаружить инородное тело внутри глаза, а клинические данные указывают на его наличие, целесообразно применить рентгенографию с прямым увеличением изображения. Этот метод позволяет выявлять мельчайшие инородные тела (не менее 0,3 мм), расположенные не только в переднем, по и в заднем отделе глазного яблока. Кроме того, с помощью рентгенографии с прямым увеличением изображения можно выявить малоконтрастные инородные тела, которые плохо или вовсе не видны на обычных рентгенограммах.
При обследовании больных с обширными повреждениями глазного яблока и выпадением внутриглазных оболочек, а также детей младшего возраста, когда применение контактных методов определения локализации внутриглазных инородных тел противопоказано или трудноосуществимо, следует использовать неконтактный метод.
При обследовании больных с множественными инородными телами неоценимую помощь оказывает стереорентгенографический метод их локализации. Этот метод целесообразно применять также при наличии у больных нефиксированных осколков, расположенных в стекловидном теле, так как в подобных случаях положение больного при рентгенологическом исследовании и на операционном столе одинаковое. При указанных методах можно обнаружить осколок в глазу у 92% всех больных. Невыявленными остаются лишь мельчайшие осколки стекла, локализующиеся в переднем отрезке глаза или практически разрушившиеся в результате длительного пребывания, и также инородные тела, расположенные в заднем отделе глаза (8% случаев). Компьютерная осевая томография используется для обнаружения внутриглазных инородных тел. Достоинствами метода являются быстрота и безболезненность исследования, а также получение точной информации взаимоотношения инородного тела и внутриглазных структур. Особенно целесообразно применять метод при множественных инородных телах. Минимальный размер осколка металла, выявляемого с помощью томографии, - 0,2х0,3 мм; стекла - 0,5 мм.
В настоящее время для диагностики широко применяют электронные приборы-локаторы, с помощью которых определяют локализацию металлических инородных тел и их магнитные свойства. Методика обследования больных с помощью любого локатора заключается в следующем. Вначале определяют инородное тело в глазу, поднося датчик к различным частям глазного яблока; при этом фиксируют отклонения стрелки от середины шкалы и знак этого отклонения. В случае обнаружения инородного тела в глазу определяют локализацию описанным способом по максимальному отклонению стрелки индикатора от начала отсчета; место в глазу, к которому поднесли датчик в момент максимального отклонения, соответствует ближайшему расположению внутриглазного инородного тела по отношению к оболочкам глазного яблока. В том случае, если отклонение стрелки индикатора невелико, повышают чувствительность прибора.
Прибор может быть использован в поликлинических условиях для быстрого определения металлического осколка в глазу и его ориентировочной локализации. Прибор может быть применен также во время удаления инородного тела из глаза для уточнения локализации.
Одним из ценных методов диагностики инородных тел в глазу является ультразвуковое исследование. Ультразвук при лечении ранений с внедрением инородных тел используют для определения локализации инородного тела и, что более важно, для получения точной характеристики травматических повреждений глаза.
В настоящее время для ультразвуковой диагностики инородных тел глаза используют как одномерную эхографию, так и сканирующую эхографию. По виду эхограммы можно определить характер патологических изменений, а также отдифференцировать каждое из них, в частности установить наличие инородного тела. Ультразвуковое исследование производят с помощью отечественного ультразвукового диагностического аппарата Эхоофтальмограф . Этот метод эффективен лишь в комплексе с рентгенографией и ни в коем случае не может быть использован как самостоятельный метод диагностики.
После того как установлено наличие инородного тела в глазу, важно уточнить его характер: является осколок магнитным или амагнитным. Для этого существует ряд проб: эхографическую локализацию осколков производят с помощью ультразвукового аппарата Экоофтальм ографа , для определения магнитных свойств осколка используют описанные выше локаторы. К ним относятся также металлофон, созданный П. Н. Пивоваровым. При приближении щупа металлофона к металлическому инородному телу меняется тон в наушниках телефона - звуковой всплеск . Магнитные осколки дают более высокий тон, чем основной. Инородные тела диаметром менее 2 мм по звуку различить трудно, поэтому прибор может быть использован в основном дтя обнаружения осколка в глазу и определения его локализации.
Для выявления очень маленьких осколков железа или стали применяется метод сидероскопии. В наиболее трудных случаях для определения наличия инородного тела и уточнения его природы помогает химическое исследование передней камеры. Такое исследование проводится в крайних случаях, когда все другие методы не дают эффекта. Химическое исследование влаги передней камеры на железо позволяет обнаружить ранние признаки сидероза или халькоза. Однако проба может быть отрицательной, если инородное тело окружено соединительной капсулой.
В последние годы разработаны принципиально новые методы диагностики инородных тел. Описывают методику телевизионной офтальмоскопии в свете, а также цветную кинематографию глазного дна, применяемую для определения локализации осколков в сетчатке. Используя специальные фильтры, можно определить наличие внутриглазного тела при помутнении роговицы и хрусталика. Явления сидероза сетчатки могут быть выявлены с помощью флуоресцентной ангиографии сетчатки и зрительного нерва.
Диагностику инородных тел проводят и с помощью электромагнитного сенсора. Метод позволяет определить глубину шегания инородного тела, его размер и вид металла.
Все вышеуказанные методы диагностики инородных тел позволяют определить, имеется ли осколок в глазу, а также его магнитные свойства. В дальнейшем при извлечении осколка, чрезвычайно важно определить его проекцию на склеру.
Тактика хирургического вмешательства в значительной мере зависит от места внедрения и величины осколка, а также времени, прошедшего после ранения глаза. Для того чтобы диасклеральная операция прошла успешно, необходимо определить точную локализацию инородного тела и произвести разрез в участке склеры, максимально приближенном к осколку, практически над ним.
Существует несколько способов перенесения проекции и породного тела на склеру, предложены специальные расчеты и таблицы для определения на склере места проекции офтальмоскопирующихся на дне глаза осколков и патологических очагов. В настоящее время общепринятые рентгенологические методы определения локализации внутриглазных осколков позволяют определить следующие параметры:
Первыми двумя параметрами без поправок пользуются при диасклеральном удалении осколка.
Метод трансиллюминации с применением диафаноскопа, который приставляют к роговице. При этом хорошо видно светлое склеральное просвечивание, на фоне которого выделяется темное пятно инородного тела. Этот метод очень ценный при удалении как магнитных, так и амагнитных инородных тел, расположенных пристеночно и в оболочках переднего и заднего отделов глаза.
Таким образом, предлагается следующая схема определения локализации инородного тела на склеру.
Клиническое определение расположения инородного тела.
Использование всех указанных методов для уточнения проекции на склеру магнитных и амагнитных инородных тел, расположенных пристеночно или в оболочках глазного яблоки, обеспечивает эффективность операции удаления осколка.
ilive.com.uaАномалии развития глазницы выражаются в уменьшении или увеличении ее размеров, в изменении формы. Размер глазницы зависит от возраста. В детском возрасте размеры входа в глазницу относительно велики, преобладает вертикальный. Форма входа зависит от строения черепа: у длиннолицых — высокая, а у широколицых — низкая глазница.
- Асимметрия величины и формы глазниц свидетельствует о патологии и обусловлена изменением объема их содержимого в период роста. Отставание глазницы в росте, сужение верхней глазничной щели и уменьшение отверстия зрительного канала связаны с атрофией глазного яблока, анофтальмом и мик- рофтальмом. Последние могут сочетаться с кистой нижнего века. У больных, перенесших в раннем возрасте энуклеацию или экзентерацию орбиты, без последующего протезирования возможно уменьшение размеров глазницы. Увеличение ее размеров наблюдается при опухоли, гидрофтальме, врожденной высокой миопии. Изменение формы и глубины глазницы наблюдается также при краниостенозе. Так называемый анизоорбитальный симптом, то есть различная величина глазниц, бывает при врожденном токсоплазмозе. Величина глазных яблок при этой аномалии внешне одинакова.
Выявление и локализация внутриглазных инородных тел. Прободные ранения глаз вызываются небольшими осколками металла, камня, стекла и других материалов. Иногда бывают сквозные ранения. Внутриглазные осколки находят у 25—80 % больных с прободными ранениями глаз, вызванными промышленными травмами, и у 31—37 % больных с боевыми ранениями.
Часто (50 % случаев) поражается передняя половина глаза.
Инородные тела, располагающиеся в заднем отделе глаза, из-за внутриглазных кровоизлияний или помутнения оптических сред удается выявить клиническими методами только у 10—15 % больных.
Поданным Е. С. Вайнштейна (1962), П. И. Лебехова (1974), у 15—17 % больных внутриглазные инородные тела обнаруживаются при исследовании по поводу катаракты, сидероза, халькоза, а у 10,6 % их выявляют случайно.
Наиболее часто находят внутриглазные осколки при рентгенографии глазницы в передней носо-подбородочной и боковых проекциях. При необходимости применяют более сложные методики исследования.
При мелких осколках используют бесскелетную рентгенографию переднего отдела глаза. Осколки величиной до 1 мм по бесскелетным снимкам определяются почти в 4 раза чаще, чем при обычной методике исследования.
Локализация осколков по методу Комберга — Балтина осуществляется при помощи маркировки алюминиевым протезом — индикатором переднего отдела исследуемого глаза. Протез представляет собой часть поверхности сферического сегмента. Набор состоит из трех протезов с различным радиусом кривизны, соответствующим радиусу кривизны (12. 13. 15 мм) глазного яблока. В центре протеза есть отверстие диаметром 11 мм. На расстоянии 0,5 мм от края этого отверстия впаяны 4 свинцовые метки диаметром 0,5 мм (каждая на двух главных меридианах в 90° друг от друга). К набору прилагают схемы-измерители.
Протез на рентгенограмме дает тень, не перекрывающую инородные тела. По этой тени можно судить о правильности положения глазного яблока во время снимка. На снимке ширина кольца протеза во всех направлениях должна быть одинаковой.
После предварительной шибульбарной анестезии глаза (трехкратного закапывания 0,25 % раствора дикаина за веки) вводят протез, отверстие которого должно соответствовать роговице. С помощью стеклянной палочки с закругленным концом протезу придают правильное положение. Метки протеза нужно установить на 12—6 и 3—9 ч.
При рентгенографии по Валтину фокусное расстояние на обоих снимках равно 60 см. Кассета с рентгеновской пленкой помещается на штативе (съемочном столе, без отсеивающей решетки).
Первый снимок производят в передней полуаксиальной проекции. Центральный рентгеновский луч должен совпадать с анатомической осью глаза. Для этого на штативе под выходным отверстием трубки устанавливают черную метку на белом фоне или карманное зеркальце. Больной лежит на животе. Укладка носо-подбородочная. Голова больного расположена так, чтобы раненый глаз находился над меткой, то есть фиксировался во время исследования.
Второй боковой снимок производят аналогично обзорному боковому снимку глазницы. Во время снимка больной смотрит вперед.
Если больного нельзя уложить лицом вниз, можно производить исследование при положении его на спине. В таких случаях фокусное расстояние следует увеличить до 1 м. Недостатком этого способа является нечеткость контуров глазницы на снимке и более низкая вероятность выявления мелких инородных тел.
На снимке в носо-подбородочной проекции определяется меридиан (час) залегания инородного тела и отстояние его от анатомической оси глаза. Для этой цели на рентгенограмме проводят линию, соединяющую лобно-скуловые швы (анатомическую горизонталь), затем двумя линиями соединяют противоположные метки протеза. Место их пересечения соответствует проекции анатомической оси глава. После этого проводят прямую линию, соединяющую проекцию оси глаза с тенью инородного тела, оценивая положение этой линии как стрелку часов.
По снимку в боковой проекции можно определить глубину залегания инородного тела, то есть отстояние от плоскости лимба. Для этого соединяют крайние метки протеза, соответствующие 6 и 12 ч, и намечают плоскость лимба. Метки, соответствующие 3 и 9 ч, на рентгенограмме должны совпадать. От плоскости лимба ставят перпендикуляр к тени инородного тела.
Положение осколка вычисляют по специальным шаблонам-измерителям, представляющим собой схемы фронтального и сагиттального сечения глаза, нанесенные на прозрачную пленку (рис. 291). На шаблонах расстояние между окружностями фронтального сечения и величина сторон квадрантов сагиттального сечения глаза соответствуют 1 мм. Рентгенограмму нужно рассматривать так, чтобы изображения правой и левой.глазниц соответствовали одноименным глазам больного при взгляде на него спереди;
Локализацию инородных тел в глазу рассчитывают следующим образом. На рентгенограмму глазницы в носо-подбородочной проекции накладывают схему фронтального сечения глаза таким образом, чтобы центр схемы совпал с проекцией анатомической оси глаза (место перекреста). При этом горизонтальный диаметр схемы должен быть установлен строго па-
Рис. 291. Схемы шаблонов для определения локализации инородных тел по Комбергу — Балтину
раллельно анатомической горизонтали на снимке. По линии, соединяющей проекцию анатомической оси глаза и тень инородного тела, можно определить меридиан, где находится инородное тело. Путем подсчета числа промежутков между окружностями определяют "расстояние от анатомической оси глаза, на котором находится инородное тело.
Вторую схему с изображением сагиттального разреза глаза накладывают на боковой снимок таким образом, чтобы линия 0 -0, соответствующая на схеме лимбу, совпадала с линией, соединяющей на рентгенограмме верхнюю и нижнюю точки протеза. Средняя горизонтальная линия схемы должна пройти через центр тени протеза и совпасть с анатомической осью глаза. Отсчитывается отстояние осколка от плоскости лимба по квадрантам и определяется глубина его залегания.
Погрешность этего метода при расположении осколка в переднем отделе глаза не превышает 1 мм, а в заднем — 12 мм.
В настоящее время при использовании мощных рентгеновских аппаратов с отсеивающими решетками расстояние от исследуемого глаза до пленки увеличилось в носо-подбородочной проекции в среднем на 15 см, а в боковой — на 10 см. В связи с этим потребовался пересмотр размеров шаблонов-измерителей Балти- на. Были произведены расчеты проекционного увеличения схематического глаза диаметром 24 мм при рентгенографии с отсеивающей решеткой при стандартном фокусном расстоянии в 1 м и предложены увеличенные шаблоны- измерители диаметром 28,6 мм (вместо 26,4 мм) для рентгенограмметрии в передней и 26,4 мм (вместо 25,2 мм) — в боковой проекции. Использование этих схем позволяет избежать ошибок при локализации осколков на рентгеновских снимках, произведенных с использованием отсеивающей решетки (В. А. Рогожин, 1977).
Бесскелетную рентгенографию по Фогту применяют при травме глаза, когда на обычных снимках осколки не обнаруживаются, и при попадании в глаз множества неметаллических осколков.
Нами модифицирована бесскелетная рентгенография в аксиальной и боковой проекциях. При этом используется кассета (рис. 292) с закругленными краями (толщина алюминия — 0,5 мм, размеры — 2X4,5 см, радиус кривизны поверхности — 12 мм) с зазором в 2—2,5 мм для вкладывания двойной рентгеновской пленки. На открытый край кассеты надеты плотная эбонитовая насадка, предохраняющая ее от сплющивания, и металлический колпак, закрывающий кассету. Тень кассеты не перекрывает тени инородных тел. Кассету
325
Рис.292. Кассета для бесскелетной рентгенографии переднего отдела глаза и рентгенохи- рургического исследования
Рис. 294. Схемы для определения глубины залегания инородного тела на бесскелетных рентгенограммах переднего отдела глаза.
Аксиальная проекция (a): JI — наружная сторона; M — внутренняя. Боковая проекция (б): H — низ; В — верх
перед применением протирают 96 Jt спиртом. В конъюнктивальный мешок закапывают 0,5 % раствор дикаина. Во время рентгенографии кассету держит сам больной. Пользуясь кассетой, на рентгенограмме можно получить тень глаза на глубину до L3—15 мм.
При отсутствии кассеты двойную рентгеновскую пленку размером 2 X 5 см с закругленными краями заворачивают в светонепроницаемую, а затем в вощаную бумагу или помещают в резиновый напальчник. Двойную рентгеновскую пленку применяют для исключения артефактов, напоминающих инородные тела глаза.
При производстве аксиального снимка рентгеновскую пленку или кассету с пленкой вводят в нижний конъюнктивальный свод. Центральный рентгеновский луч направляют перпендикулярно к пленке на передний отдел глазного яблока.
Рис. 293. Протез-индикатор
Ю 5 JUW 5 Ю
Рис. 295. Схема для определения меридиана залегания инородного тела (по Е. С. Вайнштейну, 1962)
При рентгенографии в боковой проекции положение головы больного не меняется. Пленку вводят с внутренней стороны исследуемой глазницы между разведенными веками и глазным яблоком. Центральный рентгеновский луч направляют с височной стороны исследуемой глазницы через передний от-
mydoc.ruМетодика Э. С. Аветисова.
Упражнения для профилактики зрительных расстройств
и восстановления утраченного зрения
по методике Э.С. Аветисова.
Медленно закрывать глаза. Пальцы, удерживая кожу надбровных дуг, оказывают сопротивление мышце. Повторить 8 - 10 раз.
Упражнения для глаз
Помимо массажа для глаз в настоящее время широко используются различные упражнения как для профилактики зрительных расстройств, так и для восстановления утраченного зрения.

Наибольшее распространение получили тренировки зрения, разработанные под руководством Э. С. Аветисова. Методика включает три группы упражнений. Все они очень просты. Перед тем как начать выполнять эти упражнения, следует расслабиться, забыть все неотложные дела и проблемы. Ведь глаза отдыхают тогда, когда отдыхает весь организм.
Тренировка для глаз - первая группа упражнений для циркуляции крови и внутриглазной жидкости
Упражнение 1
Его надо делать сидя. Сомкните веки обоих глаз на 3—5 секунд. Затем откройте их на такое же время. Это упражнение повторите 6—8 раз.
Упражнение 2
Выполняется сидя. Быстро моргайте обоими глазами в течение 10—15 секунд. Повторите 6—8 раз.
Упражнение 3
Выполняется сидя. Сомкните веки обоих глаз и указательными пальцами рук массируйте их круговыми движениями в течение одной минуты. Вы почувствуете, как у вас проходит усталость и голова немного прояснилась.
Упражнение 4
Как и первые три, выполняется сидя. Закройте глаза и тремя пальцами каждой руки слегка надавите на глазные яблоки через верхние веки в течение 1—3 секунд. Повторите упражнение 3—4 раза. Только не надавливайте на глаза сильно, иначе можно вызвать головокружение.
Упражнение 5
Выполняется сидя. Прижмите указательными пальцами каждой руки кожу соответствующей надбровной дуги и закройте глаза. Во время удержания кожи пальцы должны оказывать сопротивление мышцам верхних век и лба. Повторите упражнение 6—8 раз.
Тренировка зрения - вторая группа упражнений для укрепления глазодвигательных мышц
Упражнение 1
Выполняется сидя. Медленно переводите взгляд с пола на потолок и обратно, при этом смотрят только глаза, голову не поворачивайте. Повторите упражнение 8—12 раз.
Упражнение 2
Выполняется сидя. Медленно переводите взгляд вправо, влево и обратно. Повторите 8—10 раз.
Упражнение 3
Выполняется сидя. Медленно переводите взгляд вправо-вверх, затем влево-вниз и обратно. А теперь переводите взгляд по другой диагонали — влево-вверх, затем вправо-вниз и обратно. Повторите упражнение 8-10 раз.
Упражнение 4
Выполняется сидя. Делайте круговые движения глазами в одном, затем в другом направлении. Повторите 4—6 раз.
Тренировка зрения - третья группа упражнений для улучшения аккомодации
Упражнение 1
Выполняется стоя. Смотрите вперед перед собой в течение 2—3 секунд, затем переведите взгляд на указательный палец правой руки, расположенный перед лицом на уровне носа на расстоянии 25-30 см, через 3—5 секунд опустите руку. Упражнение повторите 10—12 раз.
Упражнение 2
Выполняется стоя. Смотрите на указательный палец вытянутой перед лицом левой руки в течение 2—3 секунд. Затем, сгибая руку, приблизьте его к носу до тех пор, пока палец не начнет двоиться. Повторите упражнение 6—8 раз. При правильном выполнении упражнения ваши глаза будут отдыхать. Если добились этого, переходите к следующему упражнению.
Упражнение 3
Выполняется стоя. Смотрите 3-5 секунд на указательный палец вытянутой правой руки, затем прикройте ладонью левой руки левый глаз на 3—5 секунд, а правую руку в это время сгибайте и разгибайте. А теперь проделайте то же самое, только прикрывайте правой рукой правый глаз. Упражнение повторите 6—8 раз.
Упражнение 4
Называется «метка на стекле». Станьте на расстоянии 30—35 см от оконного стекла, на котором на уровне глаз прикрепляется круглая цветная метка диаметром 3—5 мм. Вдали от линии взора, проходящего через эту метку, наметьте для зрительной фиксации какой-либо объект. Смотрите на метку 1-2 секунды (если вы в очках - то, не снимая очков), затем на 1—2 секунды переведите взор на намеченный объект. Теперь поочередно переводите взор то на метку, то на объект. Чтобы не вызвать переутомления, помните, что первые два дня продолжительность занятия не более трех минут, следующие два дня время можно увеличить до пяти минут, еще через два дня — до семи минут. Упражнение можно выполнять не только двумя, но и одним глазом 2—3 раза в день в течение 15—20 дней и повторять его систематически с перерывами в 10—15 дней.
Большую известность получил комплекс упражнений Н. Исаевой. Он понравится тем, кто предпочитает заниматься лежа. Особенно полезно его выполнять тем, кто весь день на работе находится на ногах.
Упражнение 1
Выполнять можно сидя, стоя или лежа. Посмотрите обоими глазами на пространство между бровями и попробуйте удержать взгляд в этом положении в течение пяти секунд. Каждый последующий день добавляйте по одной секунде, пока продолжительность упражнения не дойдет до одной-двух минут.
Упражнение 2
Посмотрите обоими глазами на кончик носа и удержите взгляд в этом положении в течение пяти секунд. Добавляйте по одной секунде в день, пока не доведете продолжительность занятия до одной-двух минут.
Упражнение 3
Его также можно выполнять в положении сидя, стоя или лежа. Посмотрите обоими глазами на левое плечо и удержите взгляд в этом положении в течение пяти секунд. Добавляйте по одной секунде в день, пока продолжительность занятия не доведете до одной-двух минут в день.
Упражнение 4
Оно выполняется аналогично третьему, только на этот раз посмотрите обоими глазами на правое плечо. Удерживайте взгляд в течение пяти секунд. Это упражнение тоже надо будет довести до одной-двух минут в день.
Упражнение 5
Вращайте обоими глазами по часовой стрелке, фиксируя взгляд на пространстве между бровями и кончиком носа, затем то же самое проделайте в противоположную сторону. Повторите упражнение четыре-пять раз.
Этот комплекс упражнений можно выполнять в любое время суток не более одного раза в день. Важно, чтобы во время занятия не появилось ощущение боли в глазах. Неприятные ощущения могут возникнуть в том случае, если упражнения выполняются неправильно или произошла передозировка. Постарайтесь все делать в меру, и ваше зрение постепенно улучшится.
Красота и здоровье глазВернуться в начало раздела Уход за лицом
Вернуться в начало раздела Красота и Здоровье
www.inmoment.ru
Методические основы современной электроретинографии.

В книге представлена история развития метода, даны современные представления о происхождении компонентов ЭРГ, существующие вариации ЭРГ, входящие и не входящие в Стандарты Международного общества клинической электрофизиологии зрения, условия и способы их регистрации. Большой раздел посвящен роли ЭРГ в диагностике заболеваний сетчатки и зрительного нерва, в изучении патогенетических механизмов нарушения зрительных функций, который охватывает многолетний клинический опыт автора и его учеников.
Настоящее руководство может быть полезно широкому кругу клиницистов-офтальмологов, эндокринологов, терапевтов, невропатологов и врачам других специальностей, а также клиническим электрофизиологам зрения, студентам, аспирантам и ординаторам, которые стремятся к познанию современной офтальмологии.
Оглавление
Предисловие.
Введение.
Строение и функция сетчатки, пигментного эпителия и хороидеи.
Нейромедиаторы сетчатки.
Происхождение компонентов ЭРГ.
Методические основы современной электроретинографии.
ЭРГ в клинике глазных болезней.
Настоящая монография посвящена одному из интереснейших разделов диагностической офтальмологии или ретинологии — электроре-тинографии, позволяющей объективно оценить функциональное состояние различных слоев и нейронов сетчатки. Занимая ведущее место в диагностике заболеваний сетчатки, электроретинография относится не только к методам диагностики, она является предметом научных исследований более 100 лет, привлекая внимание морфологов, офтальмологов, физиологов и электрофизиологов. Новые технологические возможности позволяют выделить тонкие нарушения биоэлектрической активности сетчатки, являющиеся основой начальной и дифференциальной диагностики.
Основываясь на знаниях нейрофизиологии зрительной системы, молекулярной биологии, позволяющей не только клонировать и картировать гены, но и представить тонкую структуру изменений в фоторецепции, часто являющихся причиной наследственных заболеваний сетчатки, электроретинография открывает новые аспекты механизмов нарушения зрительных функций, позволяя представить характерный диагностический комплекс симптомов для поисков новых путей начальной диагностики и патогенетически обоснованного лечения.
Количество страниц 304. Год издания: 2009.
ophthalmobook.com.uaЭлектроретинография - метод регистрации суммарной биоэлектрической активности всех нейронов сетчатки: негативная а-волна - фоторецепторов и позитивная b-волна - гипер- и деполяризующихся биполяров и мюллеровских клеток. Электроретинограмма (ЭРГ) возникает при воздействии на сетчатку световыми стимулами различного размера, формы, длины волны, интенсивности, длительности, частоты следования в различных условиях световой и темновой адаптации.
Электроретинограмма регистрирует потенциал действия сетчатки в ответ на световую стимуляцию соответствующей интенсивности, т.е. потенциал между активным роговичным электродом, вмонтированным в контактную линзу (или пленчатым золотым электродом, зафиксированным на нижнем веке) и референтным электродом - на лбу пациент. Электроретинограмма регистрируется в условиях световой адаптации (фотопическая электроретинограмма) и темповой адаптации (скотопическая электроретинограмма). В норме электроретинограмма двухфазна.
Практическая ценность электроретинографии определяется тем, что она является очень чувствительным методом оценки функционального состояния сетчатки, который позволяет определить как самые незначительные биохимические нарушения, так и грубые дистрофические и атрофические процессы. Электроретинография помогает изучать механизмы развития патологических процессов в сетчатке, облегчает раннюю дифференциальную и топическую диагностику заболеваний сетчатки, ее используют для контроля за динамикой патологического процесса и эффективностью лечения.
Электроретинограмма может быть зарегистрирована от всей площади сетчатки и от локальной области различной величины. Локальная электроретинограмма, зарегистрированная от макулярной области, позволяет оценить функции колбочковой системы макулярной области. Электроретинограмму, вызываемую реверсивным шахматным стимулом, используют для характеристики нейрона второго порядка.
Выделение функций фотопической (колбочковой) и скотопической (палочковой) систем основано на различии физиологических свойств колбочек и палочек сетчатки, поэтому используют соответствующие условия, в которых доминирует каждая из этих систем. Колбочки более чувствительны к ярким красным стимулам, предъявляемым в фотопических условиях освещения после предварительной световой адаптации, подавляющей палочковую активность, к частоте мельканий свыше 20 Гц, палочки - к слабым ахроматическим или синим стимулам в условиях темновой адаптации, к частоте мельканий до 20 Гц.
Различная степень вовлечения в патологический процесс палочковой и/или колбочковой систем сетчатки является одним из характерных признаков любого заболевания сетчатки наследственного, сосудистого, воспалительного, токсического, травматического и иного генеза, что и определяет характер электрофизиологической симптоматики.
В основе принятой в электроретинографии классификации электроретинограммы лежат амплитудные характеристики основных а- и b-волн электроретинограммы, а также их временные параметры. Различают следующие виды электроретинограммы: нормальную, супернормальную, субнормальную (плюс- и минус-негативную), угасшую, или нерегистрируемую (отсутствующую). Каждый из типов электроретинограммы отражает локализацию процесса, стадию его развития и патогенез.
Нормальная электроретинограмма
Включает 5 видов ответа. Первые 3 вида регистрируют после 30 мим темновой адаптации (скотопических), а 2 вида - после 10 мин адаптации к диффузному освещению средней яркости (фотопические).
Скотопическая электроретинограмма
Фотопическая электроретинограмма
Супернормальная электроретинограмма характеризуется увеличением а- и b-волн, что отмечается при первых признаках гипоксии, медикаментозных интоксикациях, симпатической офтальмии и пр. Супернормальная биоэлектрическая реакция при травматическом перерыве зрительного нерва и его атрофии обусловлена нарушением проведения возбуждения по ретино-таламическим центробежным тормозящим волокнам. В ряде случаев трудно объяснить природу супернормальной электроретинограммы.
Субнормальная электроретинограмма - это наиболее часто выявляемый вид патологической электроретинограммы, которая характеризуется снижением а- и b-волн. Ее регистрируют при дистрофических заболеваниях сетчатки и хориоидеи, отслойке сетчатки, увеитах с вовлечением в процесс 1-го и 2-го нейронов сетчатки, хронической сосудистой недостаточности с нарушением микроциркуляции, некоторых формах ретиношизиса (Х-хромосомный, сцепленный с полом, синдром Вагнера) и т. д.
Негативная электроретинограмма характеризуется увеличением или сохранностью а-волны и небольшим или значительным снижением b-волны. Негативную электроретинограмму можно наблюдать при патологических процессах, при которых изменения локализуются в дистальных отделах сетчатки. Минус-негативная электроретинограмма встречается при ишемических тромбозах центральной вены сетчатки, лекарственных интоксикациях, прогрессирующей миопии и врожденной стационарной ночной слепоте, болезни Огуши, X-хромосомном ювенильном ретиношизисе, металлозах сетчатки и других видах патологии.
Угасшая, или нерегистрируемая (отсутствующая) электроретинограмма является электрофизиологическим симптомом тяжелых необратимых изменений в сетчатке при ее тотальной отслойке, развитом металлозе, воспалительных процессах в оболочках глаза, окклюзии центральной артерии сетчатки, а также патогномоничным признаком пигментного ретинита и амавроза Лебера. Отсутствие электроретинограммы отмечено при грубых необратимых изменениях нейронов, которые могут наблюдаться при дистрофических, сосудистых и травматических поражениях сетчатки. Электроретинограмма этого типа регистрируют в терминальной стадии диабетической ретинопатии, когда грубый пролиферативный процесс распространяется на дистальные отделы сетчатки, и при витреоретинальной дистрофии Фавре - Гольдмана и Вагнера.
ilive.com.uaСледующие статьи
- Стопроцентное зрение Рецепты здоровья №8 2010. Странности при работе с таблицей. Странные свойства картин.
- Завершающий массаж. Занятие второе. Занятия физической культурой и спортом при близорукости.
- Исследование переднего отдела глаза. Исследование слезного аппарата при его заболеваниях. Исследование слезных органов.
Комментариев пока нет!
Поделитесь своим мнением

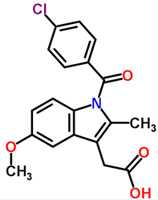 Индометацин
Индометацин  Как лечат глаза в Израиле
Как лечат глаза в Израиле  Сколько стоит операция катаракта глаза в москве
Сколько стоит операция катаракта глаза в москве