Факичные интраокулярные линзы
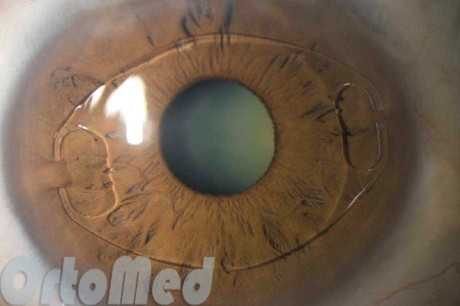
 Глаз с имплантированной ФИОЛ
Глаз с имплантированной ФИОЛ
Одной из последних разработок в методах коррекции аномалий рефракции (близорукость, дальнозоркость, астигматизм) являются факичные интраокулярные линзы (ФИОЛ). Такие линзы устанавливаются в переднюю или заднюю камеру глаза без удаления собственного хрусталика пациента (отсюда и название - факичная).
В широкую клиническую практику эти линзы стали входить с начала 2000-х годов. Однако первые эксперименты с ФИОЛ были проведены еще в 50-х годах прошлого века. В 1953 году Стрампелли впервые имплантировал переднекамерную ИОЛ с целью коррекции миопии. Однако, несмотря на то, что первые результаты были обнадёживающими, множество линз приходилось удалять по причинам прогрессирующего снижения количества клеток эндотелия роговицы, атрофии радужки, изменения формы зрачка, увеита и вторичной глаукомы.
Первоначально ИОЛ, фиксирующиеся к радужке (ирис-клипс, линза-коготь), использовались в афакичных глазах после интракапсулярной экстракции катаракты. Первые линзы такого типа были изобретены в 1953 году. В 1978 году Уорстом была разработана копланарная (одноплоскостная) цельная ИОЛ из полиметилметакрилата, которая фиксировалась к средней периферии стромы радужки, являющейся относительно неподвижной её частью. В 1979 году непрозрачная линза такого дизайна была установлена пациенту с диплопией, приносившей сильный дискомфорт. В 1986 году уже прозрачная ирис-клипс ИОЛ впервые установлена в миопический факичный глаз.
Наличие осложнений (цветных ореолов и бликов, повреждение эндотелия роговицы) после установки переднекамерных ИОЛ побуждало исследователей к разработке других моделей линз - заднекамерных. В 1986 году Фёдоров предложил к использованию одну из первых таких ИОЛ. Она имела особый дизайн, напоминающий формой гриб. Линза крепилась за радужкой двумя гаптическими элементами, а оптическая часть выступала через зрачок. Но её имплантация могла привести к таким осложнениям, как смещение линзы, глаукома, вызванная зрачковым блоком, иридоциклит, катаракта.
Уровень безопасности современных моделей факичных ИОЛ гораздо выше, чем у первых моделей. Производители стараются учесть весь накопленный опыт, чтобы максимально снизить риск негативных последствий.
ФИОЛ позиционируется как альтернатива лазерной коррекции для пациентов с высокой степенью близорукости, дальнозоркости и астигматизма, когда толщины роговицы не достаточно для полной и безопасной коррекции или пациенту противопоказана кераторефракционная хирургия - например, при кератоконусе.
Возможность коррекции аномалий рефракции этим методом очень велика: близорукость до -25,0 D, дальнозоркость до 20,0 D, астигматизм до 6,0 D.
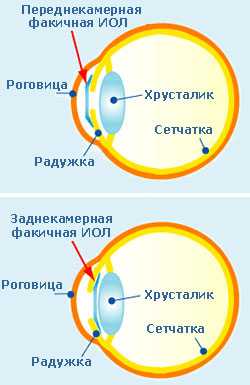
Как уже упоминалось выше, по месту имплантации факичные линзы подразделяются на переднекамерные и заднекамерные. В первом случае линза помещается между роговицей и радужкой, во втором – непосредственно за радужкой перед хрусталиком. Фиксирующие элементы (гаптика) переднекамерных линз могут располагаться в двух местах: в углу передней камеры (angle-fixated) или на радужке (iris-fixated).
Существуют два типа заднекамерных линз ICL (Implantable Collamer Lens) и PRL (Phakic Refractive Lens). Их основными различиями являются материал, используемый при изготовлении, и точки фиксации в задней камере глаза. ICL производятся из специального сополимера коллагена с гидрофильным акрилом (колламера), а PRL, в свою очередь, - из гидрофобного силикона. Гаптические элементы первого типа ФИОЛ располагают в цилиарной борозде, где они хорошо удерживаются без дополнительной фиксации между радужкой и хрусталиком и без специальных усилий не смещаются. PRL же может перемещаться во внутриглазной жидкости задней камеры, так как гаптические элементы после имплантации находятся на зонулярных волокнах, на которых подвешен хрусталик, и не обеспечивают столь прочной фиксации линзы, как у ICL.
Противопоказаниями к имплантации факичных ИОЛ являются: помутнение роговицы; катаракта; сублюксация (подвывих) хрусталика; глаукома или повышенное внутриглазное давление; проблемы с сетчаткой или стекловидным телом, которые делают невозможным хорошее зрение или требуют операции в заднем сегменте глаза; предшествующие глазные операции, такие, как операции на сетчатке, стекловидном теле или антиглаукомные. Глубина передней камеры при использовании переднекамерных моделей должна быть не менее 3,0 мм, а заднекамерных – не менее 2,8 мм.
Операция по установке факичной линзы длится 10-15 минут и проводится амбулаторно. Для имплантации линзы делается самогерметизирующийся микроразрез размером до 3,0 мм, не требующий наложения швов. В случае установки заднекамерных линз предварительно необходимо расширить зрачок, в то время, как для переднекамерных линз этого не требуется. После процедуры пациент достаточно быстро возвращается к привычному для себя образу жизни. Ограничения минимальны и, в основном, касаются гигиенических процедур в первое время после операции.
Как каждое хирургическое вмешательство, имплантация факичных линз несет с собой определенные риски. Как и при любой внутриглазной операции, существует риск развития эндофтальмита, который может привести к полной потере зрения. Он составляет 0,1-0,7%, т. е., примерно такой же, как при имплантации афакичных ИОЛ.
Возможное возникновение зрачкового блока после имплантации ФИОЛ с успехом предотвращается проведением иридотомии до или в ходе операции. При этой процедуре обычно в верхней части радужки делается одно или несколько малозаметных микроскопических отверстий.
Существуют специфические осложнения для каждого типа факичных ИОЛ. Одним из них для переднекамерных линз является овализация зрачка, сопровождающаяся появлением бликов, обычно связанная со смещением или неправильной установкой гаптических элементов линзы. Они оказывают давление на угол камеры, вызывая вторичные фиброзные изменения и нарушение кровоснабжения радужки. Для профилактики его возникновения необходимо точно рассчитывать параметры линзы перед операцией и правильно располагать гаптику при имплантации. При возникновении данного осложнения в случае развития синдрома «увеит-глаукома-гифема», эндотелиально-эпителиальной дистрофии может быть показана эксплантация линзы.
Осложнениями установки переднекамерных линз являются также подъём внутриглазного давления и потеря клеток эндотелия роговицы. Первое обусловлено локализацией линзы в передней камере, в второе – сложностью в расчёте её необходимого размера, а также возможностью ротации в послеоперационном периоде.
Для заднекамерных ФИОЛ наиболее частыми осложнениями являются катаракта и синдром пигментной дисперсии. Причиной данных осложнений зачастую становится контакт с хрусталиком или радужкой пациента, который может иметь место при неправильном выборе размера линзы или при узкой задней камере глаза, часто встречающейся у гиперметропов.
Катаракта может быть вызвана также травмой во время проведения операции. Риск её возникновения больше при имплантации ICL, чем PRL, в связи с некоторыми различиями в конструкции. При имплантации PRL иногда может отмечаться смещение или децентрация линзы по причине разрыва зонулярных волокон.
Офтальмологические клиники все активнее начинают использовать ФИОЛ в своей работе. К сожалению, нередки случаи, когда информация об этих линзах подается односторонне. Прекрасно расписаны возможности метода, но крайне скудно - осложнения. Если сначала факичные линзы позиционировались как метод коррекции для самых сложных случаев – коррекция аномалий рефракции высокой степени, то позднее их стали предлагать и тем пациентам, для которых существует альтернатива в виде очков, контактных линз и лазерной коррекции зрения.
В качестве основного преимущества факичных ИОЛ перед другими хирургическими методами указывается полная обратимость операции. Такая формулировка может ввести пациентов в заблуждение. Глаз после удаления линзы никогда не будет полностью идентичным глазу до имплантации. Во-первых, есть риск самой операции – эндофтальмит, травма глаза, и в случае эксплантации линзы эти риски для конкретного пациента удваиваются за счет двойного хирургического вмешательства. Во-вторых, за время нахождения внутри глаза линза может вызвать необратимые изменения. В-третьих, сама процедура удаления линзы гораздо сложнее, чем имплантация, и далеко не всегда происходит так, как предполагается.
Безусловно, этот метод коррекции зрения имеет право на существование и многим пациентам он значительно улучшил качество жизни. Однако относительная новизна метода (в широкой клинической практике имплантация ФИОЛ начала применяться сравнительно недавно) ограничивает возможности оценки осложнений, особенно долгосрочных.
Очки Сидоренко при катаракте
Факичные интраокулярные линзы
 Интраокулярные линзы - это устройство, которое является современным достижением в лечении нарушенной рефракции (астигматизм, близорукость, дальнозоркость). Факичные интраокулярные линзы (ФИОЛ) помешают во время операции в переднюю или заднюю камеры глазного яблока. Собственный хрусталик пациента при этом остается на месте, с чем и связан термин факичные.
Интраокулярные линзы - это устройство, которое является современным достижением в лечении нарушенной рефракции (астигматизм, близорукость, дальнозоркость). Факичные интраокулярные линзы (ФИОЛ) помешают во время операции в переднюю или заднюю камеры глазного яблока. Собственный хрусталик пациента при этом остается на месте, с чем и связан термин факичные.
История развития
В клинической практике подобные линзы стали применять с начала нашего века, однако впервые их начали изучать еще за пятьдесят лет до этого. Так, ученый Стрампелли еще в 1953 году имплантировал ФИОЛ в переднюю камеру глаза для лечения миопии. Но, несмотря на эффективность методики, большинство линз приходилось удалять из-за развития атрофии радужки, увеита, вторичной глаукомы, изменения формы зрачка и снижения толщины эндотелия роговицы.
Изначально подобные линзы использовали только на афакичных глазах после удаления хрусталика, пораженного катарактой. Они фиксировались к радужной оболочке. Ученый Уорст в 1978 году разработал одноплоскостную линзу, которая состояла из полиметилметакрилата. Ее прикрепляли к периферической части стромального вещества радужной оболочки, которая считается самой неподвижной областью. Спустя год, подобная непрозрачная линза была помещена в переднюю камеру глаза пациента, страдающего от диплопии. И лишь в 1986 году прозрачную линзу типа ирис-клипс (прикрепляющуюся к радужке) установили в глаз с сохраненным хрусталиком для лечения миопии.
В связи с тем, что при использовании таких ФИОЛ отмечалось большое количество побочных эффектов (цветные блики, ореолы, повреждения внутреннего слоя роговицы), ученые продолжали разрабатывать линзы для задней камеры глаза. В 1986 году российский исследователь Федоров разработал одну из первых заднекамерных ИОЛ. У нее была оригинальная форма, напоминающая гриб. Линзу прикрепляли к радужной оболочке двумя гаптическими элементами, оптическая же часть выступала через зрачок. Однако при операции по ее установке нередко возникали осложнения (зрачковый блок, приводящий к глаукоме, смещение линзы, иридоциклит, катаракта).
Современные линзы намного безопасней и эффективней, чем устройства, применявшиеся пятьдесят лет назад. Производители продолжают совершенствовать ФИОЛ, учитывая различные негативные его влияния на глаз.
Показания
Использование подобных линз предлагается офтальмологами в качестве метода лечения пациентов с высокой степенью астигматизма, близорукости или дальнозоркости, когда лазерную коррекцию проводить опасно в связи с недостаточной толщиной роговицы. Также эта методика подходит для пациентов, которым выполнение лазерного изменения формы и толщины роговицы противопоказано, например, при кератоконусе.
При использовании ФИОЛ можно скомпенсировать значительные отклонения в рефракции:
Имплантировать линзу можно как в заднюю, так и в переднюю камеру глаза. Это зависит от характеристик устройства. Переднекамерные ФИОЛ помещают между роговицей и радужной оболочкой, заднекамерные – непосредственно перед хрусталиком, сразу позади радужки.
Элементы фиксации (гаптика) в первом случае располагаются в углу передней камеры или на радужной оболочке. Заднекамерные линзы бывают двух типов, основное различие которых заключается в материале и точках фиксации. Implantable Collamer Lens производят из сополимера коллагена и гидрофильного акрила, называемого колламером. Точки прикрепления располагаются у этих линз в цилиарной борозде, что позволяет им не смещаться без приложения дополнительных усилий. Phakic Refractive Lens состоят из гидрофобного силикона и может перемещаться в пределах задней камеры, то есть менее устойчива, чем предыдущий образец. Связана эта особенность с тем, что линза крепится к зонулярным волокнам, на которые подвешен и хрусталик пациента.
Противопоказания
Противопоказано имплантировать ФИОЛ при:
Следует следить за тем, чтобы глубина передней камеры при имплантации в нее устройства была не менее 3 мм. Этот показатель для задней камеры составляет 2,8 мм.
Техника операции
Оперативное вмешательство продолжается в среднем 10-15 минут и может быть выполнено в амбулаторных условиях. Сначала наносят самогерметизирующийся и не требующий наложения швов крохотный разрез, длинной менее 3 мм. Если планируется имплантировать заднекамерную ФИОЛ, то следует предварительно расширить зрачок при помощи медикаментов.
Реабилитационный период не продолжительный и довольно скоро пациент возвращается к привычной жизни. Ограничения при этом минимальны и включают обычно только особый гигиенический уход в течение первого времени после операции.
Осложнения
Наряду с другими хирургическими вмешательствами, при имплантации ФИОЛ могут возникать различные осложнения:
1. Эндофтальмит, который развивается у 0,1-0,7% пациентов, что практически не отличается от показателя при имплантации линз после удаления собственного хрусталика. Это осложнение иногда заканчивается полной потерей зрения.
2. Зрачковый блок, которые довольно легко предотвратить путем иридотомии до или в процессе оперативного вмешательства. При этом в верхней части радужной оболочки наносят несколько микроскопических отверстий.
3. Овализация зрачка, характерная для переднекамерных линз при смещении или неправильной установке крепежей. В результате повышается давление на угол камеры и возникают фиброзные изменения, а также нарушается кровоснабжение в этой области. Это состояние сопровождается появлением бликов. Чтобы предотвратить это осложнение, необходимо четко рассчитать параметры линзы и правильно расположить крепеж во время операции. В некоторых случаях данного осложнения проводят экстракцию ФИОЛ.
4. Повышение внутриглазного давления и снижение количества клеток эндотелиального слоя роговицы также характерно для имплантации переднекамерных линз. Связано это осложнение с размещением линзы в данной области, а также с невозможностью точно определить необходимы размер ФИОЛ и ее небольшим вмещением в послеоперационном периоде.
5. Развитие катаракты и синдрома пигментной дисперсии характерно для заднекамерных линз. Основной причиной этих осложнений является непосредственный контакт ФИОЛ с хрусталиком или радужной оболочкой глаза. Это может возникать при неправильном определении необходимого размера линзы и несоответствии ее узкой камере глазного яблока. Иногда катаракта развивается в результате травматического повреждения во время операции. Риск ее развития выше при использовании ICL из-за различий в конструкции. При установке PRL может возникать небольшое смещение или отклонение от центра линзы, так как зонулярные волокна могут разорваться.
В последнее время в офтальмологических клиниках все чаще производят установку подобных устройств. Однако при этом пациент не всегда полноценно информирован о возможных неблагоприятных последствиях и осложнениях. Изначально эту методику предлагали в основном в тяжелых случаях, то есть для коррекции выраженного нарушения рефракции. Теперь же ее используют и у пациентов, которым можно помочь и путем лазерной коррекции, и использованием контактных линз или очков.
Имплантацию ФИОЛ многие врачи позиционируют как полностью обратимое хирургическое вмешательство. Однако, это не так. После удаления линзы в глазном яблоке останутся приобретенные необратимые изменения. При подобных операциях существует риск эндофтальмита и травмы глаза. Кроме того, операция по удалению линзы намного сложнее, чем манипуляция по ее имплантации.
Несомненно, установка ФИОЛ помогла многим пациентам значительно улучшить качество жизни. Но в связи с недостаточным опытом применения, трудно судить о долгосрочных результатах и осложнениях.
Проблемы низкого зрения
В настоящее время практически во всех странах мира от 25 до 75% людей имеют низкое зрение, связанное с миопией, астигматизмом, или гиперметропией. В России частота распространения аномалий рефракции достигает 40-50 %.
В течение многих лет лазерная коррекция наряду с очковой, и контактной коррекцией оставались основными способами коррекции аномалий рефракции. Однако, лазерная коррекция проотивопоказана:
Такие процедуры, как LASIK или ФРК изменяют форму роговицы путем удаления микроскопических количеств ткани. Для того чтобы эти процедуры были эффективными, роговица должна поддерживать определенную толщину после перестройки. Как оказалось, чем выше степень близорукости, тем больше вашей роговицы необходимо удалить. Пациенты, которые очень близоруки, или которые имеют относительно тонкую роговицу, может не хватить оставшейся толщины после LASIK или ФРК, и, следовательно, они не являются кандидатами для лазерной коррекции зрения. До недавнего времени этим людям ничего не оставалось, кроме как продолжать носить свои контактные линзы или очки, страдать от раздражения глаз или искажения зрения. Теперь есть альтернатива, которая может не только избавить вас от очков и контактных линз, но и предоставить зрение лучше, чем у вас было когда-либо.
Факичные интраокулярные линзы (ИОЛ)
Факичные интраокулярные линзы (P-ИОЛ) тонкие, отпускаемые по рецепту имплантаты, которые работают как контактные линзы, чтобы исправить ваши зрение Эти линзы сидят внутри глаза, и обеспечивают превосходную силу фокусировки для пациентов с предписаниями выше, чем -6,0 ----20D. Поскольку P-ИОЛ исправляют ваше зрение внутри глаза, роговице не нужно быть измененной, Кроме того, любой оставшийся дефект после процедуры настолько мал, что роговица обычно достаточно толстая, если необходима какая-либо незначительная подстройка с помощью лазера. P-ИОЛ предназначены для постоянной фиксации на месте, но они могут быть легко удалены, чтобы удовлетворить любые будущие изменения ваших визуальных потребностей.

Сегодня существует множество моделей факичных ИОЛ глаза, подбираемых индивидуально.
Оперция по имплантации факичной линзы глаза
Операция по установке факичной ИОЛ линзы длится 10- 15 минуты проводится амбулаторно. Под местной анестезией делается разрез 2,5 мм. Через специальный инжектор Имплантируется ИОЛ в переднюю или заднюю камеру, шов не накладывается. Госпитализации, как правило, не требуется.
Результат после имплантации интраокулярной факичной линзы
Клинические исследования показывают, что факичные ИОЛ глаза обеспечивают х ороший рефракционный эффект, высокую остроту зрения и легко имплантируются.
Не все пациенты являются кандидатами на имплантацию факичной интраокулярной линзы, так же, как не все пациенты являются кандидатами на LASIK.
Показания к имплантации ИОЛ
Некоторые вопросы, которые помогут определить, является ли имплантация факичной ИОЛ подходящей для вас:

Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте .
Автор статьи: Сергей Валерьевич Котельников
ведет прием в клинике Медлайн-Сервис, метро Октябрьское поле.
Записаться на прием можно после бесплатной предварительной консультации по телефону (+7)-968-935-64-90.
Источники:
, ,
Следующие статьи
- Фильтры в интраокулярных линзах
- Аккомодирующие интраокулярные линзы
- Монофокальные и торические интраокулярные линзы
Комментариев пока нет!
Поделитесь своим мнением


 Как лечить катаракту глаза биоптроном
Как лечить катаракту глаза биоптроном  Как наносить подводку для глаз
Как наносить подводку для глаз  Где оперировать катаракту
Где оперировать катаракту  Катаракта оперативное лечение
Катаракта оперативное лечение 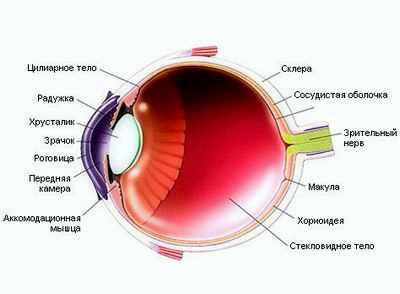 Физические упражнения при катаракте
Физические упражнения при катаракте