
Опухоли иридоцилиарной зоны и цилиарного тела
Опухоли иридоцилиарной зоны и цилиарного тела.
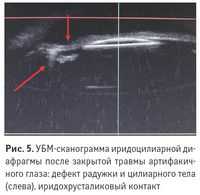
Межотраслевой научно-технический комплекс Микрохирургия глаза им. акад. С.Н.Федорова , Москва
Яровой А.А., Заробелова О.Н., Голубева О.В., Кривовяз О.С., Кроткова О.С.
Основным методом лечения внутриглазных опухолей переднего отрезка является иридоциклэктомия. При выполнении этой операции возможны интраоперационные осложнения: помутнение хрусталика, выпадение стекловидного тела с развитием ПВР, кровоизлияния в полость стекловидного тела, повреждение сетчатки с её отслойкой; послеоперационные осложнения: ускоренное развитие катаракты, вторичная глаукома, воспалительные реакции, послеоперационный астигматизм. Цель оценить частоту проведения необходимых вмешательств после хирургического удаления опухолей иридоцилиарной зоны. Материалы и методы. В МНТК Микрохирургия глаза , г.Москва, за период с 2003г по 2013г хирургическое удаление опухоли иридоцилиарной зоны выполнено 79 пациентам; из них опухоли радужки и цилиарного тела были у 56 пациентов, опухоли радужки, цилиарного тела и хориоидеи у 23 пациентов. Доступным наблюдению оказался 71 пациент. Средний возраст пациентов перед операцией составил 51,3 г. Размеры опухолей радужки и цилиарного тела от 30 до 150 , с блокадой УПК различной степени. Высота новообразований цилиарного тела и хориоидеи до 7,3мм, максимально периферический край новообразования находился в 12,4мм от лимба. Большая часть новообразований локализовалась в нижней половине глазного яблока 72%: в нижнем 19%, в нижне-внутреннем 24% и в нижне-наружном секторе 29%. У 67 пациентов имелись локальные помутнения в хрусталике в соответствующем секторе; у 11 пациентов диагностирована полная осложненная катаракта; у 1 пациента афакия. Состояние зрительных функций до лечения: светоощущение-0,1 12 пациентов, 0,1-0,4 14, от 0,4 и выше 53. Сочетать основную операцию с экстракцией катаракты (ЭК) потребовалось в 7 случаях, в 6 из них с имплантацией ИОЛ, в 1 случае выполнена комбинированная операция с имплантацией искусственной радужки, в 1 случае афакии одновременно имплантировали ИОЛ. В течение первых 3 мес после операции ЭК+ИОЛ выполнена у 5 пациентов; в период от 3 до 6 мес 2 пациентам; в период от 6 до 12 мес 5 пациентам, после 1 г 6 пациентам. Одному пациенту выполнена отсроченная имплантация ИОЛ. Экранировать послеоперационную колобому радужки удалось в 3 случаях: в сроки 2, 10 и 47 мес выполнена ФАКО+ИОЛ+искусственная радужка. С целью коррекции послеоперационного астигматизма 3-м пациентам выполнена операция LASIK через 25, 26 и 29 мес после удаления опухоли с прогнозируемой остаточной миопической коррекцией от sph -0,5 D до sph -1,0 D. Средний срок наблюдения 2 г 6 мес. От 3 мес до 1 г 23 пациента, от 1 г до 3 лет 27 пациентов; от 3-х до 5 лет 12 пациентов; от 5 до 10 лет 9 пациентов. Результаты и обсуждение. Гистологически диагностированы следующие опухоли: меланома веретеноклеточного и эпителиодного типа 45, лейомиома 21, аденома пигментного эпителия 3, киста 4, эпителиома 2, миоэпителиальная опухоль 1, медуллоэпителиома злокачественная 1, медуллоэпителиома эмбриональная 1, меланоцитома 1. Витреоретинальные осложнения, потребовавшие хирургического вмешательства, возникли у 4 пациентов (6%) с цилиохориоидальной локализацией опухоли: гемофтальм (n=1), тракционная отслойка сетчатки (n=2), прогрессирующее развитие ПВР, проявлявшейся плоской отслойкой сетчатки и гипотонией (n=2). При этом максимально задний край новообразования находился в 8,3мм, 10,5мм, 12мм, 12,4мм от лимба; протяженность составила 80 , 85 , 135 и 150 ; высота опухолей 4,4мм, 5,3мм, 6мм и 7,3мм. У одной пациентки через 2,5 недели после удаления опухоли проведена СТВ. После операции острота зрения с коррекцией составила 1,0. 3-м пациенткам в течение 1 мес выполнена ФАКО+ИОЛ: у одной одновременно с СТВ и ЭЛК. Второй пациентке с разрывом в 1 неделю СТВ+ЭЛК+силикон (vis 0,04 н/к до операции 0,06 н/к исход ВМД 2 г. назад). Третьей через 3 мес после удаления опухоли выполнена СТВ+ЭЛК+силикон, через 6 мес повторная СТВ+ЭЛК+замена силикон на силикон. У всех 4 пациентов достигнут высокий функциональный результат. Острота зрения после лечения: у 18 пациентов не превышала 0,1; у 13 от 0,1 до 0,4; у 40 от 0,5 до 1,0. Выводы. После удаления опухолей переднего отрезка глаза количество осложнений, требующих хирургического вмешательства, невелико. Однако возможность своевременно справиться с осложнениями в условиях многопрофильной офтальмологической клиники значительно повышает клинико-функциональные результаты операций по удалению внутриглазной опухоли иридоцилиарной зоны.
www.headneck.pro Пигментированная киста радужки в отличие от меланомы имеет гладкую поверхность. Во время выбора операции чрезвычайно важно определение границ опухоли, что осуществляется при помощи биомикроскопии, гониоскопии трансиллюминации.Лечение. При распространении опухоли не более чем на одну четвертую часть радужки показано ее частичное удаление (иридэктомия). При начальных признаках роста опухоли в корне радужной оболочки следует произвести иридоциклэктомию. В случаях прорастания меланомы в зону угла передней камеры и цилиарное тело показана иридо-циклосклерэктомия. При аннулярных иридоцилиарных меланомах необходима энуклеация.
Небольшую ограниченную меланому радужки можно попытаться разрушить при помощи фото- или лазеркоагуляции. Проведение предоперационной и послеоперационной лучевой терапии при меланомах радужек нецелесообразно.
Прогноз. При начальной опухоли и своевременном ее иссечении в пределах здоровой ткани прогноз благоприятный. Он серьезен при иридоцилиарной аннулярной форме опухоли, которая склонна к метастазированшо.
Меланома цилиарного тела. Клиническая картина. Начальный рост опухоли бессимптомный. В процессе ее роста появляются изменения, связанные с механическим воздействием опухоли на прилежащие отделы глаза и дистрофическими процессами, развивающимися в опухоли. Ранним симптомом является застойная инъекция в системе передних цилиарных сосудов глаза на ограниченном участке. Гониоскопией выявляется закрытие угла передней камеры. Отмечается парез радужной оболочки и контактное помутнение хрусталика. Клиническая картина зависит от направления роста опухоли. Иногда опухоль обнаруживается в углу передней камеры как темное образование на поверхности радужки. В других случаях определяется рост опухоли в заднюю камеру, иногда видно выпячивание радужки, на которую давит опухоль, изменение формы зрачка, смещение хрусталика, образование в нем секторной катаракты соответственно расположению меланомы. Опухоль может также расти преимущественно в стекловидное тело и обнаруживается только при сильно расширенном зрачке. В этих случаях имеется выпячивание желтовато-серого или коричневого цвета, исходящее из цилиарного тела. Растущая опухоль может вызвать отслойку сетчатки в зоне роста. В дальнейшем возникает воспалительная реакция с явления-ирита, иридоциклита и вторичной глаукомы. В более поздних стадиях меланома прорастает через склеру по ходу сосудов и проявляется очаговой пигментацией серовато-аспидного цвета или темными узлами позади лимба.
Диагноз начальной меланомы очень труден. К числу ранних признаков слдует отнести расширение и извитость передних цилиарных сосудов на ограниченном участке склеры, уплощение зрачкового края радужной оболочки соответственно этому участку, пигментацию радужней оболочки или склеры на ограниченном участке, неравномерность глубины передней камеры. Ценные диагностические сведения дает гониоскопия, биомикроскопия и диафаноскопия. При транссклеральном просвечивании (когда конец диафаноскопа заводят максимально в конъюнктивальный свод) удается видеть на склере тень опухолевого узла цилиарного тела. При помощи радиофосфорного метода можно определить границы новообразования.
Меланому цилиарного тела может симулировать ряд доброкачественных опухолей, исходящих из цилиарного тела (ангиома, лейомиома, невринома, киста), при которых глаз обычно удаляют с диагнозом: меланома. Истинную природу новообразования возможно установить лишь гистологически или после удаления глаза. Клинически имеется возможность отдифференцировать меланому только от кисты цилиарного тела, при которой отмечаются гладкость поверхности, дрожание при движении глаза и хорошая просвечиваемость.
Лечение. Небольшие ограниченные опухоли цилиарного тела могут быть иссечены в пределах здоровых тканей с сохранением глазного яблока. При больших опухолях, вышедших за пределы цилиарного тела, показана энуклеация.
Прогноз серьезен, особенно при прорастании опухоли в эмиссарии склеры и за пределы глазного яблока. Метастазы могут развиваться в первые 35 лет после операции. www.bolezni-glaza.ru
Эпителиома
Эпителиома цилиарного тела составляет, по нашим данным, 9,5% посреди всех опухолей цилиарного тела. Возраст больных 15-76 лет, в два раза чаще диагностируется у женщин. Чаще первым симптомом, заставляющим больного обратиться к врачу, оказывается тёмное пятно, как обухом по голове обнаруживаемое у корня радужки или на склере у лимба, может быть понижение остроты зрения. В квадранте расположения опухоли появляются извитые и расширенные эписклеральные сосуды. Передняя камера в зоне локализации опухоли становится мельче за счёт приподнятая радужки опухолью. Долгое миг опухоль растёт бессимптомно, но при прорастании в корень радужки формирует проминирующий, интенсивно чёрного тела узел опухоли. При врастании в склеру под конъюнктивой становится видимым интенсивно пигментированный участок. Большие эпителиомы цилиарного тела компримируют хрусталик вплоть до появления в нём колобомы. В исходе развивается помутнение хрусталика и его дислокация, что сопровождается развитием хрусталикового астигматизма. Внутриглазное давление практически не меняется, вероятнее всего, за счёт изолированного и медленного роста.Основана на результатах биомикро-, микроциклоскопии и гониоскопии. Высока информативность эхобиомикроскопии.
Анамнез
Неинформативен.Физикальное обследование
Проводят определение центрального и периферического зрения, биомикроциклоскопию следует проводить при максимально расширенном зрачке, гониоскопию - при узком зрачке. Важны результаты диафаноскопии, офтальмоскопии, тонометрии. Ультрабиомикроскопия позволяет не только более точно определить контуры опухоли, обусловить её размеры, но и выявить врастание опухоли в окружающие ткани, в том числе прорастание опухоли во внутренние слои склеры.Дифференциальная диагностика
Следует проводить с меланомой, меланоцитомой, метастазом кожной меланомы, реактивной гиперплазией пигментного эпителия.Показано органосохраняющее врачевание - локальная эксцизия опухоли.
Цели лечения
Удаление опухоли и сохранение глаза как функционирующего органа.Показания к госпитализации
Для хирургического лечения.Примерные сроки нетрудоспособности
До 4-5 нед с момента локального удаления опухоли.Дальнейшее ведение
Слежение офтальмологом.Медуллоэпителиома
Чаще диагностируют у детей первых четырёх лет жизни. И все-таки вероятно формирование опухоли и у взрослых. Растёт опухоль в цилиарном теле медленно, характеризуясь инвазивным ростом, может прорастать склеру и распространяться в орбиту. Снижение остроты зрения, боли и лейкокория - это те симптомы, которые заставляют окружающих поворотить внимательность на больного. В цилиарном теле при осмотре обнаруживают серые или розовато-серые рыхлые опухолевые массы, располагающиеся, как правило, в нижней половине цилиарного тела. Иногда кисты опухоли маскируют опухолевые массы. Подъем медуллоэпителиомы в цилиарном теле может сопровождаться неоваскуляризацией радужки. При прорастании опухоли в уголок передней камеры и в корень радужки развивается вторичная глаукома, появляются локальные вдавления и помутнения в хрусталике сообразно месту расположения опухоли. У маленьких детей возможно явление буфтальма. С момента появления первых признаков до установления правильного диагноза проходит примерно двух лет.
Снижение остроты зрения, боли и лейкокория - это те симптомы, которые заставляют окружающих поворотить внимательность на больного. В цилиарном теле при осмотре обнаруживают серые или розовато-серые рыхлые опухолевые массы, располагающиеся, как правило, в нижней половине цилиарного тела. Иногда кисты опухоли маскируют опухолевые массы. Подъем медуллоэпителиомы в цилиарном теле может сопровождаться неоваскуляризацией радужки. При прорастании опухоли в уголок передней камеры и в корень радужки развивается вторичная глаукома, появляются локальные вдавления и помутнения в хрусталике сообразно месту расположения опухоли. У маленьких детей возможно явление буфтальма. С момента появления первых признаков до установления правильного диагноза проходит примерно двух лет.Основана на результатах биомикроскопии, гониоскопии. Информативна иридоангиография и эхобиомикроскопия. Диафаноскопия может быть не довольно показательной в силу цвета опухоли и её консистенции.
Анамнез
Неинформативен.Физикальное обследование
Исследуют центральное и периферическое зрение, проводят биомикроскопию, гониоскопию, диафаноскопию, офтальмоскопию, тонометрию.Инструментальные исследования
В особенно трудных для диагностики случаях может угодить полезной тонко игольная аспирационная биопсия опухоли и стекловидного тела.Дифференциальная диагностика
Следует проводить с ретинобластомой, заднекамерной кистой, аденокарциномой и гранулёмой.Энуклеация, учитывая инвазивный нрав опухоли.
Цели лечения
Предотвратить выход опухоли за пределы глаза.Показания к госпитализации
Для хирургического лечения.Примерные сроки нетрудоспособности
Определяют по общему состоянию.Дальнейшее ведение
Наблюдение офтальмологом.Для жизни благоприятный.
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Меланома
Изолированная меланома цилиарного тела редка (менее 1% от всех меланом увеального тракта). Возраст больных как правило составляет 50-60 лет.В цилиарном теле опухоль растёт достаточно медленно, учитывая длительное отсутствие симптомов заболевания, может добиваться больших размеров. Через просторный зрачок недурственно видна чётко отграниченная опухоль, чаще тёмного цвета (рис 36-32).
Чаще меланома цилиарного тела имеет смешанную локализацию: иридоцилиарную или цилиохориоидальную. Одним из ранних симптомов начального роста меланомы в цилиарном теле признана односторонняя гипотония. По мере роста опухоли ухудшается зрение из-за деформации и дислокации хрусталика. При прорастании опухоли в угол передней камеры происходит создание складок радужки, концентрично опухоли и ложного иридодиализа (рис. 36-33).
Трансформирование формы зрачка (его уплощение) свидетельствует о распространении меланомы в дилататор зрачка. Беспигментная меланома имеет розовый цвет, неплохо визуализируются собственные сосуды опухоли. В зоне локализации опухоли имеются застойные, извитые, полнокровные эписклеральные сосуды. Смещая кпереди радужку, меланома инфильтрирует её и блокирует угол передней камеры, что приводит к офтальмогипертензии. Распространение опухоли в сосудистую оболочку приводит к отслойке сетчатки.
В установлении диагноза помогают световая и ультразвуковая биомикроскопии гониоскопия, микроциклоскопия и тонометрия.
Анамнез
Часто несимптоматичен. Однако необходимо направлять участливость на монолатеральное ухудшение зрения и одностороннюю гипотонию (разница в уровне давления может достигать 4-8 мм рт. ст.)Физикальное обследование
В классическом для офтальмологии алгоритме (см. выше). Обязательна диафаноскопия.Инструментальные исследования
Подтверждение наличия опухоли, её локализацию и размеры подтверждает МРТ исследование. Непременно изучение (КТ или МРТ) органов грудной клетки и брюшной полости.Дифференциальная диагностика
Меланома цилиарного тела требует дифференциации от пигментной прикорневой лейомиомы радужки, прорастающей в цилиарное тело, меланоцитомой, эпителиомой, метастазом, саркоидозом, кистой пигментного эпителия, катарактой, стафиломой склеры, субконъюнктивальным кровоизлиянием.Оттого что в цилиарном теле превалируют меланомы смешанного строения, предпочтительнее энуклеация поражённого глаза. При маленьких локализованных меланомах (менее 1/3 окружности цилиарного тела) возможно органосохраняющее лечение в виде локального удаления опухоли с блоком здоровых тканей.
Цели лечения
Предотвратить выход опухоли за пределы фиброзной капсулы глаза.Показания к госпитализации
Для хирургического лечения.Примерные сроки нетрудоспособности
Определяют в зависимости от объёма проводимой операции.Дальнейшее ведение
Наблюдение офтальмологом и онкологом.Для зрения прогноз тем лучше, чем меньше размеры опухоли. Прогноз для жизни зависит от морфологической структуры опухоли. При констатации эпителиоидно-клеточной или смешанной меланомы прогноз для жизни грубо ухудшается.
Метастатическая опухоль
В цилиарное стан могут метастазировать все опухоли человека. Характерен весьма стремительный увеличение опухоли.Достаточно монотонна и характеризуется наличием желтовато-белого млн розоватого цвета бесформенной опухоли. Раньше времени появляются признаки вторичном внутриглазной гипертензии и признаки переднего псевдоувеита.
Основана на результатах биомикроскопии, гониоскопии. Информативна иридоангиография и эхобиомикроскопия.
Анамнез
Сведения об онкологическом заболевании.Физикальное обследование
По классическому алгоритму обследования офтальмологического больного. Обязательны световая и ультразвуковая биомикроскопии, гониоскопия, тонометрия и диафаноскопия.Дифференциальная диагностика
Метастатическая опухоль требует дифференциации от хронической неспецифической гранулёмы цилиарного тела, витреита, внутриглазного абсцесса.Паллиативное в виде наружного облучения глаза. При появлении признаков болящей глаукомы - энуклеация.
Цели лечения
Купирование симптомов.Примерные сроки нетрудоспособности
Не существуют.Для жизни прогноз неблагоприятный: при появлении метастаза в цилиарное туловище продолжительность жизни больного невелика, особенно при саркоме Юинга, метастатических карциномах.
---
Статья из книги: Офтальмология. Национальное руководство Аветисов С.Э. Яндекс.Директ Все объявленияРасширить спектр медицин. услуг Это несложно с АПК ДИАНЕЛ-11S-iON диагностика и личный подбор лечения Адрес и телефон nelian.ru Есть противопоказания. Посоветуйтесь с врачом.Видео о восстановлении зрения! Кликните здесь для перехода к бесплатному видео о восстановлении зрения! zrenieostro.com Есть противопоказания. Посоветуйтесь с врачом.Здоровье и красота Интересные и полезные статьи о самочувствие женщин, мужчин и детей domdoct.ru Медицинский середина Илисса, Израиль Полное медицинское обследование, диагностика и лечение в Израиле. ilyssamed.ru Есть противопоказания. Посоветуйтесь с врачом.
Ключевые слова: опухоли иридоцилиарной зоны, цилиарного тела, опухоль, эпителиома, доброкачественные, злокачественные, опухоли, медуллоэпителиома, меланома, метастатическая опухоль
пока еще нет. Вы можете стать первым! Чтобы принять полный доступ к сайту (добавление комментариев, скачивание материалов), мы рекомендуем Вам , либо войти на сайт под своим именем. bcorolev.ru| , чтобы познать больше |
Опухоли орбиты.
Частота новообразований составляет 50-70% от всех заболеваний глазницы. В большинстве случаев (до 80%) они являются первичными, развиваются из тканей глазницы. Вторичные опухоли прорастают в глазницу из полости черепа, околоносовых пазух или являются метастатическими.
Среди стационированных детей с новообразованиями органа зрения больные с опухолями орбиты составляют 26,3% [Бархат С. А., 1971] — 35,2% [Хватова А. В. и др., 1963]. У детей доброкачественные новообразования встречаются чаще злокачественных [Бархаш С. А., 1971, и др.].
Клинические признаки опухолей глазницы разнообразны, в большинстве случаев обусловлены увеличением содержимого глазницы и изменением в связи с этим топографоанатомических соотношений ее тканей и структур. Клиническая картина новообразования зависит от его характера, размеров, локализации, темпов и направления роста.
Одним из наиболее частых и ведущих симптомов опухоли глазницы является экзофтальм. Он может отсутствовать в случаях пристеночного расположения опухоли в переднем отрезке глазницы. Экзофтальм без смещения глазного яблока наблюдается при опухолях, расположенных в мышечной воронке. При доброкачественных новообразованиях экзофтальм увеличивается, как правило, медленно, в случаях злокачественных опухолей процесс нарастает быстро в течение нескольких недель и даже дней.
Часто встречающимся признаком опухоли является боковое смещение глазного яблока, которое свидетельствует о расположении ее вне мышечной воронки или выходе новообразования из нее. Опухоль располагается на стороне, противоположной направлению смещения.
Нарушение подвижности глазного яблока наблюдается при экзофтальме, сочетающемся с боковым смещением глаза, а в случаях резко выраженного экзофтальма и без смещения глазного яблока. Подвижность глазного яблока нарушается прежде всего в сторону расположения опухоли. Ограничение подвижности глаза может быть следствием образования механического препятствия в виде узла,опухоли, сдавления нервно-мышечного аппарата глазаг прорастания злокачественной опухоли в одну или несколько наружных мышц глаза. В далеко зашедших стадиях наблюдаются-наружная офтальмоплегия, частичный или полный птоз.
Важным диагностическим признаком является нарушение репозиции глазного яблока при надавливании на глаз через сомкнутые веки. Репозиция практически невозможна при злокачественных новообразованиях, значительно нарушена при доброкачественных инкапсулированных опухолях, менее изменена при опухолях зрительного нерва.
Новообразование глазницы может привести к деформации глазного яблока в результате сдавления его узлом опухоли или смещенными тканями глазницы. При этом наблюдается изменение рефракции вследствие изменения длины аксиальной оси глазного яблока и радиуса кривизны роговицы.
Изменения глазного дна при новообразованиях глазницы разнообразны. При расположении опухоли у ее вершины в глубине мышечной воронки развивается нисходящая, или первичная, атрофия зрительного нерва. Различные стадии застойного соска зрительного нерва вплоть до вторичной атрофии наблюдаются при новообразованиях, расположенных как внутри, так и вне мышечной воронки, либо развиваются при непосредственном воздействии опухоли на зрительный нерв, или в результате повышения внуриорбитального давления и нарушения венозного оттока. Давление новообразования на склеральную капсулу глаза может быть причиной локальной складчатости мембраны Бруха; в этих случаях при офтальмоскопическом исследовании видны тонкие сероватые полоски (исчерченность сетчатки). Более редкими изменениями являются кровоизлияния, образование очагов дегенерации и отслойка сетчатки, эмболия центральной артерии сетчатки.
Внутриглазное давление чаще нормальное, однако может наблюдаться гипотензия, а при нарушении венозного оттока в глазнице — гипертензия.
Отек век и застой в венах кожи век и окружающих тканей, наблюдающиеся чаще при злокачественных новообразованиях, свидетельствуют о нарушении венозного оттока. При сдавлении ресничных нервов снижается чувствительность роговицы, может развиться нейропаралитический кератит.
glazamed.ru
Автор: арамаТДоброкачественная опухоль левой орбиты у 58-летней женщины (слева), её удаленная опухоль, фибролипома (справа)
В этой записи я хочу сообщить о наиболее часто встречающихся опухолях орбиты взрослых, у которых встречаются почти все типы опухолей, что и во всем организме. Конечно, подробно написать о каждой из них за один раз не удастся, поэтому позже я еще буду возвращаться к опухолям орбиты взрослых, описывая каждую из них более подробно.
Надо сказать, что доброкачественные опухоли орбиты представлены сосудистыми и нейрогенными новообразованиями, которые бывают диагностированы в четвертой или пятой декаде жизни пациентов.
Сосудистые опухоли, капиллярные гемангиомы, могут быть обнаружены в детстве, и в тех случаях, когда они самопроизвольно не подвергаются обратному развитию, с возрастом увеличиваясь, выявляются у взрослых, хотя могут также развиваться не с детства, а сразу у взрослых. Эта опухоль может быть продолжением капиллярной гемангиомы век, конъюнктивы и в ряде случаев она может иметь связь с сосудами мозга.
Еще одна сосудистая опухоль, рацемозная гемангиома, также может быть обнаружена впервые в детстве. Считается, что чаще всего она бывает врожденной. Несмотря на то, что опухоль по своей сути является доброкачественным новообразованием, однако рацемозная гемангиома орбиты часто рецидивирует и требует постоянного врачебного контроля и лечения, приводя иногда к тяжелым косметическим дефектам и потере зрения.
Кавернозная гемангиома также являясь сосудистой опухолью, чаще всего встречается у взрослых. Обычно эта опухоль бывает на одном глазу, но редко встречается одновременно и на обоих глазах. Увеличивается кавернозная гемангиома медленно, поэтому может быть обнаружена уже при достаточно больших размерах.
При расположении близко к зрительному нерву, приводя к его сдавливанию, опухоль нарушает кровоснабжение внутренних оболочек глаза и самого зрительного нерва, что является угрозой развития атрофии зрительного нерва и потери зрения. Если же опухоль небольшого размера, не увеличивается, расположена ближе к вершине орбиты, то она может быть иногда и не замечена.
Кроме указанных опухолей, у взрослых встречаются липомы, состоящие из жировой ткани, они развиваются во второй половине жизни, чаще у женщин. Редко, но бывают и двусторонними, что мы наблюдали в нашей практике. При своевременном удалении не представляют угрозы ни красоте, ни зрению, ни жизни пациентов.
Среди всех доброкачественных опухолей орбиты от 5% до 10% составляют доброкачественные аденомы слезной железы. Эти опухоли орбиты развиваются у больных в возрасте 20-50 лет и старше, средний возраст составляет 52 года. Некоторые считают, что чаще заболевают мужчины, хотя есть и другие сведения о повышенной заболеваемости среди женщин.
Пациенты с аденомой слезной железы имеют характерный S-образный вид глазной щели больного глаза и неглубоко под кожей прощупывается достаточно плотное, эластичное образование, которое со временем медленно увеличивается и иногда в запущенных случаях достигает гигантских размеров.
Опухоль после удаления может рецидивировать через 2-3 года и даже значительно позже, о чем следует больного предупреждать. Кроме того, доброкачественная аденома слезной железы может перерождаться в злокачественную опухоль, при чем, чем чаще эта опухоль рецидивирует, тем больше риска ее перерождения, что требует регулярного врачебного наблюдения за ней в течение оставшейся жизни больного.
Почти для всех опухолей орбиты основным признаком их развития является экзофтальм, выпячивание, выбухание глазного яблока, хотя экзофтальм может появиться и при других заболевания, например, при заболеваниях крови или щитовидной железы.
www.vse-i-glaza.org Доброкачественные опухоли подразделяют на первичные и вторичные.Сосудистые опухоли
Среди первичных доброкачественных опухолей орбиты преобладают сосудистые опухоли (25 %). По клинико-морфологической картине гемангиомы подразделяются на кавернозные, капиллярные, рацемозные (ветвистые). Кавернозные гемангиомы составляют почти 70 % всех сосудистых новообразований. Капиллярная гемангиома - наиболее частая врожденная опухоль. Обычно проявляется в первый год жизни ребенка. Рацемозная гемангиома также образуется в первый год жизни.Диагностика обычно не составляет затруднений. Для уточнения диагноза проводят компьютерную томографию с контрастом, а также ультразвуковое сканирование.
Лечение сосудистых опухолей - задача трудная и решается с участием нейрохирургов и сосудистых хирургов. Необходима перевязка питающих сосудов или их эмболизация (местное введение кортикостероидов - бетаметазона, целостона).
Прогноз для жизни благоприятный. Прогноз для зрения серьезен, так как возможно развитие амблиопии, косоглазия, атрофии зрительного нерва.
Нейрогенные опухоли
Нейрогенные опухоли составляют около 20 % всех доброкачественных опухолей орбиты. Опухоли зрительного нерва представлены менингиомой, глиомой.Диагноз устанавливается на основании анамнеза, клинических проявлений, данных ультразвукового сканирования, компьютерной томографии (которая имеет преимущества перед МРТ при диагностике этих опухолей).
Лечение: хирургическое иссечение или удаление в пределах здоровых тканей.
Прогноз для зрения неблагоприятный.
К редким доброкачественным опухолям относят липому, фиброму, хондрому, миобластому, которые соответственно развиваются из липоидной, фиброзной, хрящевой, мышечной ткани.
Лечение этих опухолей хирургическое.
Прогноз для жизни и зрения хороший.
Врожденные кистовидные
Врожденные кистовидные образования включают дермоидные, эпидермальные (холестеатома) и эпителиальные кисты, которые составляют около 9 % всех опухолей орбиты.Дермоидная киста в большинстве случаев проявляется у детей в возрасте до 5 лет, характеризуется очень медленным ростом. Она развивается из блуждающих эпителиальных клеток, локализуется вблизи костных швов, чаще в верхневнутреннем квадранте, под надкостницей. Содержимое кисты слизистое с кристаллами холестерина; могут присутствовать волосы.
Диагностику проводят на основании таких клинических симптомов: смещение глазного яблока, редко экзофтальм, незначительный птоз. Компьютерная томография является наиболее информативным методом исследования.
Лечение хирургическое. Показана транскутанная поднадкостничная орбитотомия.
Прогноз для жизни и зрения благоприятный. Редко возможно рецидивирование новообразования, которое может озлокачествляться.
Ко вторичным доброкачественным опухолям относятся: инвертирующая папиллома, остеома, остеобластома, фиброма и др.
Остеома
Остеома растет из костных стенок околоносовых пазух и составляет около 1 % всех опухолей орбиты. Чаще она развивается в лобной пазухе. Характеризуется длительным (10-15 лет) развитием клинических симптомов (экзофтальм, смещение глазного яблока, затрудненная репозиция, незначительное снижение функции глаза). Опухоль может достигать гигантских размеров, разрушая костные стенки орбиты.Диагностика опухоли нетрудная с помощью рентгенографии и компьютерной томографии.
Лечение только хирургическое.
Прогноз для жизни и зрения благоприятный. vse-zabolevaniya.ru
У 30% больных не было обнаружено изменений в области орбиты. Это были больные с клиническими симптомами, дававшими основание предполагать наличие объемных образований в орбите. Чаще всего отмечались снижение зрения, нарушение движении глазного яблока, голоипая боль, боли в области глаза и др. В ряде случаев обследованы больные без признаков поражения глазницы для изучения нормальной КТ-картины орбиты.
У 59 больных диагностирован односторонний, а у некоторых двусторонний экзофтальм неопухолевого генеза. Причиной возникновения экзофтальма были сосудистые заболевания (каротидно-кавернозное соустье, артерновепозпая аневризма, внутриорбнтальная гематома), нсевдоопухоль. эндокринный экзофтальм, пли болезнь Греве, абсцесс или гранулема. J. Caille и соавт. (1978) наблюдали одностороннее утолщение мышц при карциноме решетчатой кости, церебральной глиоме, метастазах. Орбитальные гранулемы, илекснформпая певринома вызывают утолщение всех экстраокулярных.
Каротидно-кавернозные соустья имеют типичную клиническую и КT-картипу, диагностика их не представляет трудностей.
Распознавание псевдопухоли связано с большими трудностями, прежде всего в плане дифференцирования нх от истинных новообразований орбиты. Преимущественно молодой возраст больных с псевдоопухолью и быстрое увеличение экзофтальма нередко являются основанием для установления диагноза злокачественной опухоли орбиты. F. Jakobies и J. Jones (1976) отмечают, что точный диагноз может быть поставлен при учете особенностей анамнеза н клиники, регрессии симптомов после лечения кортикостероидами, а главное, результатов биопсии образования. Представляет интерес следующее наблюдение.
Больном П., 33 лет. За 3 года до поступления в Институт нейрохирургии, отек век справа и боли в области глаза, через год присоединились правосторонний экзофтальм и снижение зрения в этом глазу, за 2 мес до поступления появился отек век слева. Больной страдает хроническим тонзиллитом. Объективно: выстояние глазных яблок слева 31 мм. спрапа 25 мм, отек век обоих глаз, инъекция склер, умеренный хемоз справа, значительное ограничение движений правого глаза во всех направлениях, застойные диски зрительных нервов с двух сторон; острота зрения — 1,0 на оба глаза.
При КТ выявлено опухолевидное образовании, занимающее псе ретробульбарное пространство левой орбиты, тесно прилегающее к заднему полюсу глазного яблока, мышцы и зрительный нерв не дифференцируются. Вблизи заднего полюса глазного яблока плотность патологического образования выше, чем в других его отделах. В правой орбите также выявлено аналогичное опухолевидное образование, но меньших размеров. Поставлен предположительный диагноз злокачественной опухоли обеих орбит.
Больной оперирован транскраниальным доступом. Во время операции обнаружены значительное утолщение образований правой орбиты и плотная, почти хрящевидной консистенции ткапь, связанная с мышцами. При гистологическом исследовании выявлен прогрессирующий склероз ретробульбарной клетчатки. Подобная форма и течение заболевания рассматривается как псевдоопухоль орбиты.
- Читать далее "Эндокринный экзофтальм - болезнь Граве. Глиомы зрительного нерва" ==> Оглавление темы "Опухоли орбиты. КТ в нейротравматологии":1. КТ диагностика опухолей орбиты. Пример опухоли орбиты
2. Эндокринный экзофтальм - болезнь Граве. Глиомы зрительного нерва
3. Менингиомам оболочек зрительного нерва. Кавернозная гемангиома
4. Пример нейрофибромы. Невринома зрительного нерва
5. Xолестеатома. Стереотаксическая КТ
6. Стереотаксические рассчеты томографии. Точность стереотаксической КТ
7. Внутричерепные мишени. Рассчет внутричерепных очагов на КТ
8. Мишень для биопсии по КТ. КТ при черепно-мозговых травмах
9. Переломы черепа на КТ. Внутричерепные кровоизлияния на КТ
10. Острая эпидуральная гематома. Диагностика эпидуральной гематомы
За глазами существует место ,это разграничивается между костями, называется орбитальное место или орбита (глазница) и содержит все структиры, которые позволяют глаз работать.
Есть мышцы, которые двигают глаза, зрительный нерв, который влечет за собой визуальный сигнал, слезная железа, которая увлажнает глаз и жир, который защищает глаза от окружающих костей.
От каждого из этих структур может происходить или новообразование или орбитальную опухоль, которые могут заинтересовать взрослых и детей.
Симптомы
Наиболее типичным и симптомами экспансивного процесса орбиты являются экзофтальм (выступающий глаз) и диплопия (двойное зрение). Даже снижение зрения является симптом из-за которого часто может быть нарушена функция зрительного нерва.
Пациенту, которому узнавает эти изменения следует немедленно обратиться к офтальмологу, особенно если врач имеет опыт в орбитальной хирургии. В дополнение к рассмотрению глаза нужно соответствующие радиологическое обследование (ОКТ и МР).
У детей
Орбитальные опухоли, часто в педиатрии являются дермодной кистой, и появляются как выступ в очереди бровей или капилларные гемангиомы , имеющие форму которые различаются в зависимости от локализации.
Злокачественные новообразования у детей являются очень редко орбитальным уровнем, но очень быстрое развитие симптомов, предупреждает пациента. Довольно часто встречаются у детей орбитальные нарывы из-за хронического синусита и/или воспалительных идиопатических процессов (псевдоопухоль), все условия интересующие офтальмолога.
У взрослых
Необходимо различать доброкачественные и злокачественные опухоли. Между доброкачественными, кавернозная ангиома ,более частный случай, которая являетсямальформацией сосудистной кисты. Такая опухоль не срочная угроза, но растет и может подавить структуры и определить экзофтальм (выступающий глаз) , диплопия (двойное зрение) и сжимать зрительный нерв (потеря зрения).
В таких случаях необходимо хирургическое удаление и квалифицированный хирург офтальмолог орбиты, может обрабатывать эти пороки через мини инвазивные методы.
Вмешательство нейрохирурга почти никогда не является необходимым, тем самым избегая подходы, гораздо опаснее (через краниальную полость) и значительно сократить время восстановления, освобождение пациента обычно в тот же день операции.
Среди наиболее частые злокачественные опухоли является орбитальной лимфомой, в этом случае требуется биопсия, для диагностики и в большинстве случаев искоренен от простой медицинской терапии, связанна с радиотерапией.
Хотите узнать? Напишите мне, заполнив эту простую форму
oculoplastica.ru
В орбите могут локализоваться различные сосудистые опухоли. У детей чаще всего встречаются нижеперечисленные новообразования.
Наиболее распространенная опухоль орбиты, встречающаяся в детском возрасте. У девочек возникает чаще, чем у мальчиков. Характерной чертой является возможность спонтанной регрессии. Клинические симптомы капиллярной гемангиомы:
Капиллярная гемангиома переднего отдела орбиты и верхнего века. Новообразование имеет тенденцию к прогрессированию
Так как самопроизвольная регрессия наблюдается практически во всех случаях, лечение назначают лишь при угрозе развития амблиопии.
Редкая опухоль, происходящая из адвентициальных клеток (клетки Руже). Обычно возникает во взрослом возрасте. Характеризуется инвазивным ростом и способна к образованию отдаленных метастазов. Наиболее типичным клиническим проявлением является увеличивающийся экзофтальм.
Сосудистое новообразование, часто развивается в детском возрасте. Дифференциальный диагноз с гемангиомой затруднен. Однако в отличие от капиллярной гемангиомы опухоль не склонна ни к прогрессированию, ни к самопроизвольной регрессии. Новообразование может располагаться поверхностно, а может локализоваться в глубине орбиты, проявляясь экзофтальмом. До тех пор пока функции остаются высокими, хирургическое вмешательство не показано.
Без проведения контрастной вазографии орбиты сложно дифференцировать данную патологию с лимфангиомой. Варикозное расширение вен проявляет себя рецидивирующими кровоизлияниями и внезапно появляющимся, быстро увеличивающимся экзофтальмом. При легких степенях экзофтальма ограничиваются консервативным лечением.
ilive.com.uaОпухоли глазницы составляют 23-25 % от всех новообразований органа зрения. В ней развиваются практически все опухоли, наблюдающиеся у человека. Частота первичных опухолей - 94,5 %, вторичных и метастатических - 5,5 %.
Первичные злокачественные опухоли орбиты составляют не более 0,1 % всех злокачественных опухолей человека, в то же время в группе всех первичных опухолей - 20-28 %. Они практически с одинаковой частотой развиваются во всех возрастных группах. Мужчины и женщины заболевают одинаково часто. Злокачественные опухоли орбиты, как и доброкачественные, полиморфны по гистогенезу, степень их злокачественности вариабельна. Более часто встречаются саркомы и рак. Общие клинические симптомы злокачественных опухолей орбиты - рано возникающая диплопия и отек век, первоначально транзиторный, появляющийся по утрам, а затем переходящий в стационарный. Для этих опухолей характерен постоянный болевой синдром, экзофтальм возникает рано и нарастает достаточно быстро (в течение нескольких недель или месяцев). Вследствие сдавления сосудисто-нервного пучка растущей опухолью, деформации глаза и большого экзофтальма нарушается защитная функция век: у этих больных быстро нарастают дистрофические изменения в роговице, заканчивающиеся ее полным расплавлением.
Рак в орбите в подавляющем большинстве случаев развивается в слезной железе, реже он представлен гетеротопическим раком или эмбриональной инфантильной карциномой.
Первичный рак орбиты встречается редко. Мужчины болеют чаще. Первичный рак орбиты принято рассматривать как результат опухолевой трансформации дистопированных эпителиальных клеток в мягкие ткани орбиты. Опухоль растет медленно, без капсулы. Клиническая картина зависит от ее первоначальной локализации. При локализации опухоли в переднем отделе орбиты первым симптомом является смещение глаза в сторону, противоположную локализации опухоли, резко ограничивается его подвижность, медленно нарастает экзофтальм, который никогда не достигает больших степеней, но репозиция глаза оказывается невозможной. Плотная инфильтративно растущая опухоль сдавливает венозные пути орбиты, в результате чего возникает застой в эписклеральных венах, повышается офтальмотонус. Глаз как бы замуровывается опухолью в орбите, костные края ее "сглаживаются" окружающей опухолью и становятся не доступными для пальпации. Зрительные функции сохраняются в течение длительного периода времени, несмотря на вторичную внутриглазную гипертензию.
Первоначальный рост опухоли у вершины орбиты проявляется рано возникающими болями в ней с иррадиацией в соответствующую половину головы и диплопией. По мере роста опухоли возникает полная офтальмоплегия. Характерна первичная атрофия диска зрительного нерва с быстрым снижением зрительных функций. Экзофтальм замечают поздно, обычно он не достигает высоких степеней.
Особенности клинической картины и результаты ультразвукового сканирования позволяют определить инфильтративное распространение патологического процесса, не раскрывая его характер. Компьютерная томография демонстрирует плотную инфильтративно растущую опухоль, ее взаимосвязь с окружающими мягкотканными и костными структурами орбиты. Результаты радионуклидной сцинтиграфии и термографии свидетельствуют о злокачественном характере роста опухоли. Тонкоигольная аспирационная биопсия с цитологическим исследованием полученного материала возможна при локализации опухоли в переднем отделе орбиты. В случае расположения ее у вершины орбиты проведение аспирации сопряжено с опасностью повреждения глаза.
Хирургическое лечение (поднадкостничная экзентерация орбиты) показано при передней локализации процесса. Лечение более глубоко расположенных опухолей затруднено, так как они рано прорастают в полость черепа. Лучевая терапия малоэффективна, поскольку первичный гетеротопический рак рефрактерен к облучению. Прогноз плохой. При переднем расположении опухоль метастазирует в регионарные лимфатические узлы. Случаи гематогенного метастазирования неизвестны, но при раннем прорастании опухоли в подлежащие кости и полость черепа процесс становится почти неуправляемым.
Саркомы - наиболее частая причина первичного злокачественного роста в орбите. Они составляют 11-26 % всех злокачественных опухолей орбиты. Источником развития саркомы в орбите может быть практически любая ткань, но частота возникновения ее отдельных видов различна. Возраст больных от 3-4 нед до 75 лет.
Рабдомиосаркома орбиты - чрезвычайно агрессивная опухоль орбиты, является наиболее частой причиной злокачественного роста в орбите у детей. Мальчики болеют почти в 2 раза чаще. Источником роста рабдомиосаркомы являются клетки скелетных мышц. Выделены три типа опухоли: эмбриональный, альвеолярный и плеоморфный, или дифференцированный. Последний тип встречается редко. У детей до 5 лет чаще развивается эмбриональный тип опухоли, после 5 лет - альвеолярный. Как правило, рабдомиосаркома состоит из элементов нескольких типов (смешанный вариант). Точный диагноз можно установить только на основании результатов электронной микроскопии.
В последние годы изучены иммуногистохимические признаки рабдомиосаркомы. Выявление миоглобин-антител к мышечным протеинам, десмин-мышечно-специфичного и виметин-мезенхимального интермедиарных филаментов облегчает диагностику и позволяет уточнить прогноз заболевания. Показано, что миоглобинсодержащая рабдомиосаркома более чувствительна к химиотерапии, чем десминсодержащая.
Излюбленная локализация опухоли - верхневнутренний квадрант орбиты, поэтому в процесс рано вовлекаются мышца, поднимающая верхнее веко, и верхняя прямая мышца. Птоз, ограничение движений глаза, смещение его книзу и книзу кнутри - это первые признаки, на которые обращают внимание как сами больные, так и окружающие лица. У детей экзофтальм или смещение глаза при локализации опухоли в переднем отделе орбиты развивается в течение нескольких недель. У взрослых опухоль растет медленнее, в течение нескольких месяцев. Быстрое увеличение экзофтальма сопровождается появлением застойных изменений в эписклеральных венах, глазная щель полностью не смыкается, отмечаются инфильтраты на роговице и ее изъязвление. На глазном дне - застойный диск зрительного нерва. Первично развиваясь вблизи верхневнутренней стенки орбиты, опухоль быстро разрушает прилежащую тонкую костную стенку, прорастает в полость носа, вызывая носовые кровотечения. Ультразвуковое сканирование, компьютерная томофафия, термофафия и тонкоигольная аспирационная биопсия - это оптимальный диагностический комплекс инструментальных методов исследования при рабдомиосаркоме. Лечение комбинированное. Протокол лечения предусматривает предварительное проведение полихимиотерапии в течение 2 нед, после чего проводят наружное облучение орбиты. После комбинированного лечения более 3 лет живут 71 % больных.
Злокачественная лимфома (неходжкинская) по частоте в последние годы выходит на одно из первых мест среди первичных злокачественных опухолей орбиты. В орбите опухоль чаще развивается на фоне аутоиммунных заболеваний или иммунодефицитных состояний. Мужчины болеют в 2,5 раза чаще. Средний возраст заболевших 55 лет. В настоящее время злокачественную неходжкинскую лимфому рассматривают как новообразование иммунной системы. В процесс вовлекаются преимущественно лимфоидные элементы Т- и В-клеточной принадлежности, а также элементы нулевых популяций. При морфологическом исследовании в орбите чаще диагностируют В-клеточную лимфому низкой степени злокачественности, в которой содержатся достаточно зрелые опухолевые и плазматические клетки. Как правило, поражается одна орбита. Характерны внезапное появление безболезненного экзофтальма, чаще со смещением глаза в сторону, и отек периорбитальных тканей. Экзофтальм может сочетаться с птозом. Процесс местно неуклонно прогрессирует, развивается красный хемоз, становится невозможной репозиция глаза, возникают изменения на глазном дне, чаще застойный диск зрительного нерва. Резко снижается зрение. В этот период могут появиться боли в пораженной орбите.
Диагноз злокачественной лимфомы орбиты труден. Из инструментальных методов исследования более информативны ультразвуковое сканирование, компьютерная томография и тонкоигольная аспирационная биопсия с цитологическим исследованием. Необходимо обследование у гематолога для исключения системного поражения.
Наружное облучение орбиты - практически безальтернативный высокоэффективный метод лечения злокачественной лимфомы орбиты. Полихимиотерапию подключают при системном поражении. Эффект лечения проявляется в регрессии симптомов патологического процеса в орбите и восстановлении утраченного зрения. Прогноз при первичной злокачественной лимфоме для жизни и зрения благоприятный (83 % больных переживают 5-летний период).
Прогноз для жизни резко ухудшается при диссеминированных формах, но частота поражения орбиты при последних составляет чуть более 5 %.
ilive.com.uaОпухоли роговой оболочки.
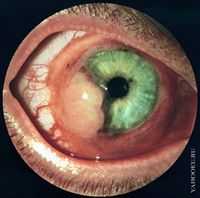
В ряде случаев на роговице или на роговице и конъюнктиве одновременно располагается плотное образование беловато-желтоватого или розового цвета, нередко покрытое волосами. Оно захватывает поверхностный слой роговицы и редко располагается в глубоких слоях. Это так называемый дермоид роговицы. В роговице может быть несколько дермоидов. Как правило, они не обладают прогрессивным ростом.
Исходы заболеваний роговой оболочки
Всякое заболевание роговой оболочки сопровождается ее помутнением, и только заболевания, которые локализуются в эпителии, проходят бесследно. Если при исследовании с фокальным освещением и щелевой лампой обнаруживается нежное, еле заметное помутнение, то это облачко (nubecula). Более интенсивное рубцовое изменение, видное даже при обыкновенном осмотре, называется пятном (macula), а в ряде случаев на роговице может быть бельмо (leucoma) — интенсивное помутнение серо-белого цвета. Бельмо бывает частичным и тотальным, спаянным и неспаянным с радужкой или капсулой хрусталика. Во всех этих случаях эпителий роговицы сохранен, поверхность ее блестящая; при этом отсутствует инъекция глазного яблока и нет роговичного синдрома (светобоязни, слезотечения, блефароспазма). Контуры помутнений четкие. Чувствительность роговицы в области помутнений снижена.
Зеркальность отсутствует. Даже при нежных помутнениях развивается неправильный астигматизм, что приводит к снижению остроты зрения. Если рубцово-измененная роговица под влиянием внутриглазного давления растягивается и вытягивается вперед, то в таком случае говорят о стафиломе роговой оболочки. Возможно развитие вторичной глаукомы, особенно при осложненных бельмах.
Лечение помутнений роговицы
Сразу после окончания воспалительного процесса в роговице для рассасывания остаточных инфильтраций и отека ткани назначают рассасывающие средства: дионин в возрастающей концентрации с 2 до 10%; 1%-ную желтую ртутную мазь, лидазу, кислород, ультразвуковую терапию. При выраженных центрально расположенных бельмах производят операцию. Если при центрально расположенном бельме расширение зрачка приводит к повышению остроты зрения, показана оптическая иридэктомия. Эффективной операцией при бельмах роговицы является кератопластика, разработанная В.П. Филатовым. В случаях вторичной глаукомы производят антиглаукоматозные операции.
Следующие статьи
- Правильное питание. Правильное питание в помощь зрению. Правильное питание и регулярное обследование.
- Лечение иридоциклитов. Лечение нарушений зрения. Лечение несовершенного зрения без помощи очков. Доктор Бейтс.
- Травмы глаз у детей и подростков. Травмы глаза и его придаточного аппарата. Транслокация макулы.
Комментариев пока нет!
Поделитесь своим мнением

 Интракапсулярная экстракция катаракты это
Интракапсулярная экстракция катаракты это 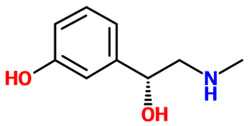 Фенилэфрин
Фенилэфрин  Что будет если закапать просроченный визин
Что будет если закапать просроченный визин