Диабетическая катаракта патогенез
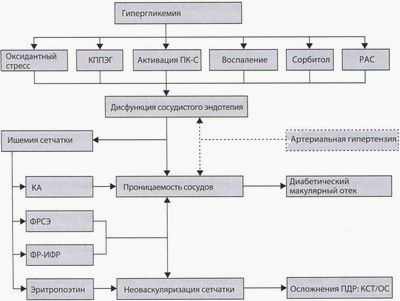
Патогенез диабетической ретинопатии
Факторы риска развития ДР
Эпидемиология
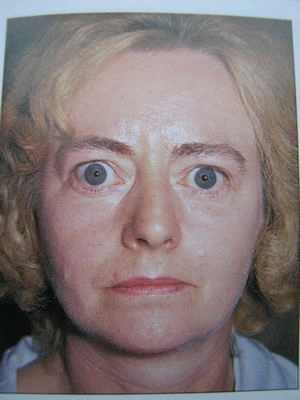
Офтальмологические осложнения сахарного диабета
Поражения органа зрения при некоторых общих заболеваниях
Сахарный диабет (СД) и его осложнения – одна из важнейших медико-социальных и экономических проблем современного здравоохранения. По оценкам ВОЗ, сахарным диабетом страдает от 3 до 4% населения земного шара, что составляет 180 млн человек. К 2030 г. их число удвоится.
В структуре инвалидности и смертности пациентов, страдающих диабетом, лидирующее положение занимают его поздние осложнения. Наиболее часто встречающимися офтальмологическими осложнениями СД являются:
− диабетическая ретинопатия (ДР);
− неоваскулярная глаукома;
− диабетическая катаракта.
В данной лекции речь пойдет о диабетической ретинопатии.
Диабетическая ретинопатия (ДР) – специфичное позднее сосудистое осложнение сахарного диабета, являющееся основной причиной слепоты среди лиц трудоспособного возраста в экономически развитых странах. Она составляет 80–90% от всей инвалидности по зрению, обусловленной сахарным диабетом.
− длительность заболевания СД и степень его компенсации. Через 10-15 лет у 75% больных СД обнаруживаются признаки ДР, через 30 лет вероятность поражения сетчатки достигает 90%;
− артериальная гипертензия;
− гиперлипидемия;
− нефропатия;
− краткосрочное превышение дозы инсулина.
Наиболее существенными факторами, непосредственно влияющими на развитие осложнений СД, являются длительность заболевания, гипергликемия и уровень артериального давления .
Прогрессирование диабетической ретинопатии, как правило, происходит последовательно – от небольших начальных проявлений, характеризующихся повышенной проницаемостью ретинальных сосудов (непролиферативная ретинопатия). до изменений, связанных с окклюзией сосудов (препролиферативная ретинопатия). а затем до наиболее тяжелой стадии диабетического поражения сетчатки, которая характеризуется разрастанием новообразованных сосудов и фиброзной ткани (пролиферативная ретинопатия) .
Наиболее ранним признаком поражения при диабетической ретинопатии является утолщение базальной мембраны капилляров сетчатки. Впоследствии происходит уменьшение количества перицитов – опорных клеток капилляров сетчатки, которым приписывают некоторые свойства гладкомышечных клеток. В результате этих патологических изменений происходит расширение капилляров и формирование микроаневризм.
Микроаневризмы – это растяжения стенки капилляра, выстланные множеством эндотелиальных клеток. Они располагаются на границе неперфузируемых зон, поэтому их можно рассматривать как самоотграничивающийся пролиферативный ответ на локальную ишемию. Расширение капилляров является не только истинным, анатомическим (оно наиболее выражено в зонах отсутствия перицитов), но частично и функциональным – в ответ на увеличение кровотока.
В основе этих вторичных по отношению к хронической гипергликемии изменений могут лежать различные биохимические механизмы: внутриклеточный избыток сорбитола (полиольный путь), неферментное гликирование белков, гипоксия. В то же время не исключено, что в патогенезе диабетической ретинопатии задействованы и другие механизмы.
Вышеперечисленные патологические процессы, а также усиление кровотока у пациентов с некомпенсированным сахарным диабетом, могут приводить к повреждению эндотелиальных клеток. Повреждение эндотелия, уменьшение способности эритроцитов к деформации, усиление агрегации тромбоцитов и активация факторов коагуляции (в частности, повышение уровня фибриногена) способствуют окклюзии капилляров .
Окклюзия капилляров является вторичной по отношению к изменениям стенок капилляров (утолщение базальной мембраны, исчезновение перицитов, изменения эндотелиальных клеток) и/или реологическим свойствам циркулирующей крови. Распространенная окклюзия капилляров сетчатки, а затем и артериол, приводит к ишемии сетчатки.
Наконец, дисфункция капиллярной стенки приводит к просачиванию жидкой фракции крови и отеку сетчатки .
Прорыв гематоретинального барьера вторичен по отношению к анатомическим повреждениям на уровне клеток эндотелия капилляров: нарушение функционирования систем межклеточных контактов или повреждения эндотелия, вызванные локальной гипоксией прилежащей ткани сетчатки или осмотическим стрессом. К этим анатомическим поражениям может присоединяться функциональный фактор: локальное усиление кровотока в макулярных капиллярах сетчатки, обусловленное местной гипоксией, приводит к увеличению перфузионного давления в капиллярах и способствует усилению диффузии из капилляров.
Окклюзия и отек – это основные патологические проявления процесса диабетического поражения сетчатки, причем окклюзия поражает в основном периферические отделы сетчатки, а отек преобладает в центральной части сетчатки, в макулярной зоне. Окклюзия сосудов является причиной появления неперфузируемых зон сетчатки, которые стимулируют выброс факторов ангиогенеза. Следствие – появление новообразованнных сосудов и соединительной ткани (пролиферативная стадия ДР).
Классификация
В настоящее время наиболее распространена классификация E. Kohner и M. Porta (1991), рекомендованная к использованию ВОЗ в 1992 г.
Непролиферативная ретинопатия (ДР1) – наблюдаются микроаневризмы, твердые экссудаты, точечные интраретинальные кровоизлияния. Может развиться диабетическая макулопатия. Обычно зрение остается высоким.
Препролиферативная (ДР2) – множественные геморрагии, твердые и мягкие экссудаты, интраретинальные микроциркуляторные аномалии. Наблюдается снижение зрения за счет распространения изменений на макулярную область.
Пролиферативная (ДР3) – дополнительно к изменениям, имеющимся на более ранних стадиях, появляется неоваскуляризация в области диска зрительного нерва, сетчатки, с прорастанием новообразованных сосудов в стекловидное тело, с преретинальными и интравитреальными кровоизлияниями, разрастанием фиброзной ткани с развитием витреоретинальных тракций, тракционная отслойка сетчатки.
Важную роль играет такое понятие как «клинически значимый макулярный отек», ибо это патологическое состояние является основной причиной снижения зрения при ДР.
Патогенез и клиническая патофизиология - Диабетическая нефропатия
Страница 3 из 4
Патогенез и клиническая патофизиология диабетической нефропатии
В настоящее время ни у кого не вызывает сомнения, что первичным, или пусковым фактором в развитии ДН является именно сахарный диабет и специально повышение содержания глюкозы во внутренней среде организма.
Бесспорным доказательством этого являются эксперименты и клинические наблюдения, связанные с трансплантацией почки. Продемонстрировано, что изменения, присущие диабетической нефропатии, регрессируют, если почку животного с экспериментальным сахарным диабетом пересадить в организм животного с нормальным углеводным обменом. С другой стороны, в почке здорового донора, трансплантированной диабетику, возникает диабетическая нефропатия. Однако сроки ее развития у разных больных значительно варьируют и не зависят от контроля гликемии. Таким образом, следовательно, гипергликемия является необходимым, но недостаточным условием возникновения ДН. Несомненно, что ее развитие предполагает действие и других факторов.
В настоящее время рассматриваются 2 основных патофизиологических механизма, посредством которых гипергликемия приводит к повреждению тканей и органов.
В основе одного из них лежит повышение внутриклеточного содержания глюкозы и обусловленное этим нарушение нормального внутриклеточного метаболизма со стойкими сдвигами внутриклеточного уровня важнейших метаболитов. В результате изменяются нормальные функции клеток, что, в свою очередь, отрицательно сказывается на функциях ряда органов и тканей.
Полагают, что этот механизм играет роль в формировании генерализованной дисфункции эндотелия.
Он же лежит в основе усиленного синтеза мезангиальными клетками таких компонентов мезангия, как коллаген 4 типа, ламинин, фибронектин. Их накопление в клубочке является важным механизмом формирования гломерулопатии. Кроме того, нарушение функции клеток клубочка приводит к количественным и качественным изменениям гликопротеинов и протеогликанов базальной мембраны клубочков, что также играет важную роль в патогенезе диабетической нефропатии.
Повышенное внутриклеточное содержание глюкозы приводит к изменениям в составе миелина периферических нервов, что имеет непосредственное отношение к развитию периферической полинейропатии.
Нарушаются секреция простаноидов тромбоцитами, а также секреция гормона роста.
Следствием высокого внутриклеточного содержания глюкозы является и острая диабетическая катаракта.
В основе второго механизма повреждения тканей при сахарном диабете лежит связанное с гипергликемией избыточное неферментативное гликозилирование циркулирующих и структурных белков организма. Между глюкозой, в избытке циркулирующей в крови, и концевыми аминогруппами различных белков возникает неферментативная реакция, в результате которой образуется химически обратимое белково-углеводное соединение, называемое Шифовым основанием.
Далее Шифово основание подвергается внутримолекулярной перестройке и превращается в стабильный, но химически обратимый кетоамин. Если в реакцию неферментативного гликозилирования вступают концевые аминогруппы относительно коротко живущих белков, то дальнейших превращений образовавшегося кетоамина не происходит. В соответствии с длительностью жизни белка он, хотя и медленно, но распадается, и между образованием таких кетоаминов и прекращением их жизни устанавливается относительное равновесие. Таким образом, образуются гликозилированный гемоглобин, гликозилированный альбумин. Их роль, как и вообще значение неферментативного гликозилирования белков в патогенезе патологии, присущей сахарному диабету, в настоящее время интенсивно изучается.
Так, несомненно, что гликозилированный гемоглобин, обладая повышенным сродством к кислороду, способствует снижению парциального давления кислорода в крови, а тем самым и ишемии органов и тканей. Полагают, что этот механизм, в свою очередь, играет определенную роль в патогенезе микроангиопатии.
Патогенетически более значимыми представляются реакции неферментативного гликозилирования структурных, долго живущих белков, таких как коллаген, эластин, миелин. В этих случаях кетоамины, образовавшиеся после внутримолекулярной перестройки Шифова основания, накапливаются в структурных белках и являются источником образования необратимых конечных продуктов гликозилирования. Аккумуляция же этих продуктов в структурных белках играет очень важную роль в развитии патологии, присущей сахарному диабету.
Одним из последствий этой аккумуляции является фиксация на структурных белках циркулирующих белков крови. В частности, в почке конечные продукты гликозилирования, образовавшиеся в базальной мембране клубочков, фиксируют на ней такие белки, как альбумин, Ig G, что приводит к утолщению базальной мембраны, отложению в ней иммунных комплексов.
Следствием накопления конечных продуктов неферментативного гликозилирования является также изменение самой структуры, внутренней архитектоники и, соответственно, функции тканевых белков. В результате меняются структура и свойства коллагена клубочков почек, возникают серьезные изменения в структуре базальной мембраны клубочков и в других компонентах клубочкового матрикса.
Такой же процесс происходит в сосудистой стенке и нарушает ее функцию, в частности, приводит к повышению проницаемости.
Наконец, рецепторы к конечным продуктам неферментативного гликозилирования белков найдены на мембранах разных клеток, в том числе моноцитов, макрофагов, эндотелия, мезангиальных клеток. Активация этих рецепторов стимулирует повышенную продукцию различных цитокинов, факторов роста, играющих важную роль в формировании патологии при сахарном диабете.
Наряду с тяжелыми органическими изменениями в органах и системах, гипергликемия вызывает и ряд функциональных сдвигов. Одним из них является изменение функции почек. Оно возникает уже в первые дни сахарного диабета, задолго до развития диабетической нефропатии и проявляется повышением клубочковой фильтрации (КФ) и появлением микроальбуминурии (МАУ). Эти функциональные сдвиги быстро устраняются коррекцией гликемии. Важно подчеркнуть при этом, что КФ снижается до нормального уровня только при так называемом оптимальном контроле уровня глюкозы крови, когда он приближается к эугликемии. В условиях субоптимального контроля и сохраняющейся умеренной гипергликемии КФ остается несколько повышенной.
Механизм усиления функции почек при сахарном диабете лучше всего изучен на экспериментальных моделях, а в клинических условиях - при инсулинзависимом диабете, начало которого клинически очевиднее, что позволяет проследить именно первоначальные функциональные сдвиги. Установлено, что уже в первые дни болезни, когда диагноз еще только выясняется, КФ возрастает в среднем примерно на 20-40%.
При диабете I типа увеличение КФ не вызывает сомнений и констатировано в любом возрасте. Что касается диабета 2 типа, то данные о величине КФ в его ранней стадии неоднозначны. По заключению одних авторов, ее показатели повышены, по мнению других - находятся в диапазоне нормальных величин. Однако даже если это и так, все же у больных сахарным диабетом величина КФ оказывается выше, чем у здоровых лиц того же возраста.
Усиление КФ, называемое гиперфильтрацией, обусловлено возникающей одновременно гиперперфузией, то есть увеличением скорости внутриклубочкового кровотока, в основе которого, в свою очередь, лежит дилатация артериол (рис.4).
Рис.4 Схема изменения функционального состояния почек в ранней стадии сахарного диабета
Расширения внутрипочечных артериол в ранней стадии сахарного диабета связаны с действием целого ряда факторов.
Полагают, что одним из них является непосредственный внутрипочечный сосудорасширяющий эффект гипергликемии. Это предположение основывается на наблюдениях, которые показали, что при внутривенной инфузии глюкозы и повышении гликемии примерно до 16 ммоль/л. с одной стороны, увеличивается КФ, а с другой стороны, наблюдается дилатация сосудов сетчатки.
Другой механизм гиперперфузии может быть назван сорбитоловым: повышение содержания в почечных клетках глюкозы неизбежно сопровождается увеличением синтеза и содержания в них сорбитола и снижением уровня миоинозитола. Эти внутриклеточные метаболические сдвиги способствуют вазодилатации и усилению КФ, возможно, через простагландиновый механизм.
Дилатация артериол может быть также следствием стимулированного гипергликемией увеличения экспрессии в почке рецепторов инсулиноподобных факторов роста, в частности IGF-1, и повышения его внутрипочечного содержания. Действие этого фактора, опосредуемое, как полагают, через калликреин-кининовую систему, вызывает увеличение почечного кровотока и КФ.
Следующий механизм гиперперфузии - увеличение уровня глюкагона в плазме крови. В последние годы получены данные, которые позволяют считать, что эффект глюкагона опосредуется через внутрипочечную простагландиновую систему. Роль простагландинов была продемонстрирована в разнообразных клинических и экспериментальных исследованиях. Особенно убедительны в этом отношении опыты на изолированных клубочках. Так, при исследовании изолированных клубочков крыс с экспериментальным сахарным диабетом был установлен повышенный синтез в них ПГ. Кроме того, при перфузии изолированной почки таких животных выяснилось, что усиление почечного кровотока и КФ в ответ на гипергликемию блокируется инфузией ингибитора синтеза ПГ индометацина. В настоящее время полагают, что при гипергликемии возникает дисбаланс между внутрипочечными сосудорасширяющей ПГ-системой и вазопрессорной ренинангиотензинной системой в сторону преобладания вазодилатации. Простагландины вызывают снижение тонуса приносящей артериолы, тем самым увеличивая внутриклубочковый кровоток и КФ. В последние годы установлено также, что на ран ней стадии сахарного диабета повышается синтез эндотелием такого вазодилататора, как number.
Наконец гиперперфузия может также поддерживаться назначаемой при диабете диетой с высоким содержанием белка.
Снижение тонуса касается в наибольшей степени афферентной артериолы, так что тонус эфферентной артериолы относительно преобладает. Это приводит к повышению внутриклубочкового гидростатического давления, что является вторым гемодинамическим фактором усиления КФ.
Таким образом, в основе гиперфильтрации при сахарном диабете лежат прежде всего внутрипочечные гемодинамические сдвиги с усилением внутриклубочкового плазмотока (гиперперфузией) и повышением внутриклубочкового гидростатического давления.
Помимо гиперперфузии, на величину КФ могут влиять и непосредственно внутрипочечные механизмы.
Одним из них является снижение активности механизма канальцево-клубочковой обратной связи. Оно обусловлено гипергликемией с одной стороны и гилерглюкозурией с другой, действие которых при этом представляется независимым и взаимодополняющим. Следствием снижения активности указанного внутрипочечного механизма ауторегуляции является ослабленная реакция почки на неизбежное в ранней стадии сахарного диабета изменение доставки канальцевой жидкости и натрия к плотному пятну (macula densa). Очевидно, что в условиях осмотического диуреза, обусловленного гипергликемией и глюкозурией, дистальная доставка канальцевой жидкости возрастает, а дистальная доставка натрия снижается. В норме такие сдвиги активируют механизм канальцево-клубочковой обратной связи, что обеспечивает снижение КФ и устранение упомянутых сдвигов. Однако при сахарном диабете этот механизм как бы не срабатывает, КФ не снижается, возникает относительная гиперфильтрация.
Инсулинопения также влияет на величину КФ. Вопрос о роли этого фактора в литературе оспаривался. Однако относительно недавно было показано экспериментально, что инфузия инсулина сама по себе, даже если у животного при этом поддерживается стабильная гипергликемия, приводит к снижению внутриклубочкового давления и, таким образом, к внутринефронному снижению КФ. В настоящее время представляется, что инсулин может действовать на почку непосредственно, независимо от его действия на гликемию.
Наконец, в механизме повышения КФ играет роль повышение уровня в плазме крови предсердного натриуретического фактора. Очевидно, что гипергликемия сопровождается увеличением объема циркулирующей плазмы. Это, в свою очередь, стимулирует продукцию предсердного натриуретического фактора. Введение антитела к нему при экспериментальном диабете способствует существенному снижению КФ.
Таким образом, на ранней стадии диабета целый рад метаболических и гормональных факторов, действуя локально, на уровне почки или на системном уровне, приводит к гемодинамическим сдвигам, следствием которых является повышение КФ. Следует иметь в виду, что действие каждого из них в отдельности может быть и весьма незначительным, но имеет значение комбинация их эффектов, как и, возможно, индивидуальная чувствительность почки к их действию.
С самого начала диабета, с его первых дней в среднем примерно на 20% увеличиваются размеры почек, что обусловлено быстро развивающейся их гипертрофией. Механизм последней во многом не изучен, В последние годы установлено, что в ее возникновении важную роль играют факторы роста, а именно, трансформирующий фактор бетта (TGF b) и инсулиноподобный фактор роста I (IGF-1), Стимулирует же повышенный синтез и накопление в почке этих факторов гипергликемия, инициирующая различные механизмы, и в частности активацию рецепторов к гликозилированным белкам. Обсуждается также роль активации протеин киназы С.
В процессе гипертрофии сначала увеличивается длина капилляров клубочка, а следовательно, и размеры последнего. Затем гипертрофируется эпителий канальцев.
Увеличение длины капиллярных петель означает увеличение площади фильтрующей поверхности и коэффициента ультрафильтрации, что является дополнительным механизмом повышения КФ. В этом аспекте представляет интерес тот факт, что увеличение размеров почек и усиление КФ тесно коррелируют между собой, а морфологические изменения происходят параллельно с гемодинамическими.
В отличие от КФ, имеющей тенденцию к быстрой нормализации после начала инсулинотерапии и коррекции углеводного обмена, изменения размеров почек даже в условиях адекватной терапии не столь очевидны. Литературные данные по этому поводу противоречивы. По наблюдениям одних авторов, 3-месячная терапия инсулином сопровождается уменьшением размеров почек при обоих типах диабета. В то же время, по данным других - даже после 1 года интенсивной инсулинотерапии размеры почек остаются увеличенными, и даже при том, что КФ становится нормальной. Интересно, что при экспериментальном диабете нефромегалия может быть устранена, только если инсулинотерапия начата вскоре после начала диабета, но она стойко сохраняется, если лечение начато спустя 4 недели.
Клинические наблюдения показывают, что для сахарного диабета характерно увеличение размеров почек. Причина этого феномена неясна. Тем не менее, высказываются соображения, что
оно позволяет прогнозировать развитие в дальнейшем диабетической нефропатии. Интересно, что при ДН даже в стадии ХПН размеры почек остаются несколько увеличенными. Соответственно, это заболевание рассматривается как одна из наиболее частых причин нефромегалии после гидронефроза и удвоения почек.
Гиперпефильтрация, то есть усиление КФ в нефроне, сопровождается повышенным прохождением через клубочковый фильтр альбуминов. Таким образом, возникает микроальбуминурия (МА), под которой понимают экскрецию альбумина более 30 и менее 300 мг/сут. то есть такой ее уровень, когда она еще не улавливается обычными методами, но уже превышает нормальный.
Специальные исследования с использованием нейтральных декстранов различной молекулярной массы показали, что микроальбуминурия (МА) в начальной стадии диабета тесно коррелирует с изменениями КФ. На основании этих исследований был сделан вывод о том, что ранняя, первоначальная МА при сахарном диабете обусловлена именно усилением КФ в нефроне и не означает повреждение проницаемости клубочкового фильтра для белка. Полагают, что в ее основе лежит усиление диффузии альбумина в полость Боуменовой капсулы через неповрежденный клубочковый фильтр, что, в свою очередь, обусловлено повышением внутриклубочкового давления. Именно поэтому эта МА исчезает параллельно с нормализацией КФ после коррекции уровня гликемии.
Патогенез диабетической ретинопатиия
В настоящее время патогенез диабетической ретинопатии связывают с гипоксией сетчатки, поражением сосудов и т.д.
1. Утолщение и поражение стенки капилляров сетчатки.
2. Потеря перицитов капилляров.
3. Нарушение гематоретинального барьера.
Трактовка патогенеза диабетической ретинопатии, разработанная профессором Гаджиевым Р.В.
1. Повреждение глиальных клеток сетчатки (клеток Мюллера)
2. Нарушение экстрацеллюлярного матрикса.
3. Утолщение и поражение мембраны капилляров.
4. Нарушение гематоретинального барьера.
Схема развития диабетической ретинопатии.
В норме при попадании света на сетчатку происходит расщепление родопсина, находящегося в наружных слоях фоторецептора. Родопсин – сложный белок, состоящий из 2 частей ретиналя (моно11 цис альдегид каротина А) и опсина. При расщеплении родопсин распадается на множество промежуточных продуктов: прелюмиродопсин, люмиродопсин, метародопсин I, метародопсин II и т.д.
При этом выделяется большая энергия и много токсических продуктов. Считается, что они выделяются на стадии перехода метародопсин I в метародопсин II. Токсические продукты очень активные и могут уничтожить мембраны клеток. Но в норме этого не происходит, потому что они нейтрализуются антиокислительной системой пигментного эпителия, который охватывает фоторецепторы.
Именно поэтому фоторецепторы утоплены в слое пигментного эпителия. Слой хориокапилляров является своеобразным радиатором, отводящим, образовавшееся избыточное тепло.
Если токсических продуктов слишком много, то они проникают во внутренние слои сетчатки, выходят в стекловидное тело, где нейтрализуются ферментативной системой самого стекловидного тела. О высокой активности глутатионпероксидазы в стекловидном теле впервые показано нами.
Что происходит при сахарном диабете? При сахарном диабете токсических продуктов образуется гораздо больше из-за медленного нарушения всех видов обмена веществ, особенно липидного. Так, что сетчатке справляться с этой нагрузкой гораздо труднее. Токсические продукты проникают во внутренние слои сетчатки и первые клетки с которыми они сталкиваются, являются глиальные клетки Мюллера. Биполяры не повреждаются потому, что они являются продолжением фоторецепторов, которые образуют с ними и с глиальными клетками основной конгломерат, защищаемый через фоторецепторы – пигментным эпителием сетчатки.
Мюллеровские же клетки остаются незащищенными. Из нейрологии известно, что основная функция глии – это питательная функция. Нервные клетки получают питательные вещество не непосредственно из сосудов, а через глию. Это логично, так как защищает нервные клетки при пищевых отравлениях.
Глия сетчатки является как бы подстилкой для сосудов сетчатки и, естественно, поражаясь, она не может не привести к поражению окружающих ее сосудов.
Начинаются клетки глии во внутреннем плексиформном слое и содержат желтый пигмент. Так что, по-видимому, жесткие экссудаты являются не результатом пропотевания липидов через сосудистую стенку, а атрофией наружной части клеток Мюллера.
Естественно, где имеются «жесткие экссудаты», там и повышенная проницаемость сосудов.

В дальнейшем, оставшиеся не нейтрализованными свободные радикалы проникают в более глубокие слои сетчатки и могут нарушать контакты между фибриллами стекловидного тела и клетками Мюллера на уровне membrane limiting interna. На самом деле это не мембрана, а отростки клеток Мюллера переходящие в фибриллы стекловидного тела. Нарушается место контакта и может происходить возникновение задней отслойки стекловидного тела.
Задняя отслойка стекловидного тела является крайне неблагоприятным фактором стимулирующим развитие диабетической ретинопатии. Это, возможно, происходит потому, что сетчатка в этом месте лишается контакта с антиокислительной системой стекловидного тела. Впервые нами показано, что стекловидное тело содержит высокую активность глутатионпероксидазы, в перерасчете на мг белка, гораздо выше, чем в окружающих тканях. Именно это система помогает сетчатке нейтрализовывать токсические продукты.
Рис. Локальная отслойка стекловидного тела. При использовании лупы Груби, видна вырванная из сетчатки вена.
Рис. Тот же самый глаз через год после локальной отслойки стекловидного тела.
Таким образом, в основе патогенеза диабетической ретинопатии являются первичное поражение клеток Мюллера. Но так как в организме не бывает так, что поражается одна ткань и не поражается примыкающая к ней, то происходит поражение комплекса глиальные клетки, экстрацеллюлярный матрикс, сосуды.
Тем не менее, не смотря на описанный нами механизм развития диабетической ретинопатии (который мы считаем правильным), в основе этих процессов лежит воспалительный процесс.
Нами показано, что первично при сахарном диабете поражаются клетки Мюллера. Клетки Мюллера является соединительнотканными клетками. Из гистологии мы знаем, что все воспалительные процессы протекают в соединительных клетках. Именно эти клетки являются ареной всех баталий микробов. Значит, диабетическая ретинопатия является своеобразным воспалительным процессом, развивающимся только при наличии сахарного диабета.
Поэтому у больных диабетом часто имеет место другие воспалительные процессы: явления конъюнктивита или вялотекущего увеита, приводящего к появлению задних синехий и симптома узкого зрачка. Этот симптом затрудняет, в ряде случаев, экстракцию катаракты при диабете. Происходит дрейф между этими состояниями. Что это такое? На это отвечает новая система HAT medecine.
1 . Гаджиев Р.В. Диабетическая ретинопатия. Баку, «ЕЛМ», 1999г. 71с
2 . Гаджиев Р.В. Зависимость между показателями липидного обмена и развитием катаракты у больных сахарным диабетом. Офтальмохирургия 2001, №2, с.28-31
3 . Гаджиев Р.В. Методика диагностики дисциркуляторной и диабетической энцефалопатии по данным офтальмоскопии. Методическая рекомендация. Баку, «Элм», 1997, 9с.
Новая теория патогенеза диабетической ретинопатии
Диабетическая ретинопатия является серьезным осложнением сахарного диабета и занимает 1 место среди основных причин слепоты. В настоящее время патогенез этого заболевания объясняют сосудистыми изменениями. Нами впервые высказано предположение, что вначале поражаются глиальные клетки сетчатки, а вслед за ними сосуды. Это поможет по-новому вглянуть на перспективы лечения.
Новая теория патогенеза диабетической ретинопатии
При работе фоторецепторов образуется большое количество токсических продуктов. В норме они нейтрализуются на уровне пигментного эпителия, так как фоторецепторы утоплены в клетках пигментного эпителия. Если на глаз попадает больше света, например, наблюдение за солнечным затмением при отсутствии специальных защитных средств, то это вызывает фототоксический стресс с выбросом большого количества «свободных радикалов», которые, проходя через внутренние слои сетчатки, могут вызвать развитие катаракты (мы наблюдали эти явления) или привести к поражению макулы.
При сахарном диабете, как показано нами и другими авторами, образуется большое количество токсических продуктов. Возможно, это связано с метаболическими изменениями в крови, с повышенным количеством жирных кислот, являющихся дополнительным фактором переокисления.
Оставшиеся не нейтрализованные токсические продукты проникают во внутренние слои сетчатки. Почему они не поражают фоторецепторы, биполяры и ганглиозные клетки? Потому что — это один комплекс, связанный друг с другом и защищенный мощным слоем клеток пигментного эпителия.
Во внутренних слоях сетчатки первые клетки, с которыми контактируют токсические продукты, вызванные деятельностью фоторецепторов, являются глиальные клетки Мюллера.
Глиальные клетки в центральной нервной системе играют питательную роль. Нервные клетки напрямую не связаны с сосудами. Эволюционно это оправдано. Если мы отравимся, то токсины отравления из крови могли моментально перейти в нервные клетки, вызвав их гибель. Этого не происходит, так как нервные клетки связаны только с глией. Глия берет на себя всю защитную функцию.
Клетки Мюллера сетчатки также находятся между нейронами и сосудами. Они не защищены ферментативной системой клеток пигментного эпителия и поэтому могут поражаться в первую очередь. Поражаясь сами, они не могут не поразить капилляры сетчатки. Потому что глиальные клетки, межклеточное пространство и клетки — это единое целое. Глиальные клетки создают подпорку, ложе для капилляров.
После поражения глиальных клеток поражаются эндотелиальные клетки капилляров, происходит уменьшение количества перицитов. По всей видимости, можно говорить о комплексе поражения. Именно поэтому при диабете сосуды «текут», увеличивается проницаемость сосудистой стенки (происходит поражение комплекса клетки Мюллера, межклеточная ткань, капилляры).
Из литературы известно, что глиальные клетки содержат желтый пигмент. Они начинаются в outer plexiform layer. Именно это место нахождения «жестких экссудатов». То есть «жесткие экссудаты», наверное, представляют собой дегенерацию клеток Мюллера на этом уровне сетчатки.
Затем токсические продукты могут проникать и дальше к membrane limiting internal. Волокна, выходящие из клеток Мюллера, являются продолжением волокон стекловидного тела. Раньше когда не было электронной микроскопии, думали, что это место представляет собой мембрану. На самом деле это отростки клеток Мюллера (рис. 1).
Это место является наиболее слабым по проницаемости ионов натрия и калия. Где слабо, там и рвется.
Токсические продукты, разрушая контакт волокон Мюллера с фибриллами стекловидного тела, приводят к возникновению локальной отслойки стекловидного тела. Эта отслойка провоцирует в дальнейшем развитие пролиферативной ткани. Нами показано, что первично при сахарном диабете поражаются клетки Мюллера.
Клетки Мюллера является соединительнотканными клетками. Из гистологии мы знаем, что все воспалительные процессы протекают в соединительных клетках. Именно эти клетки являются ареной всех баталий микробов. Значит, диабетическая ретинопатия может быть своеобразной струной глазного аттрактора.
Таким образом, не смотря на описанный нами патогенез диабетической ретинопатии, в основе этого является хронический воспалительный процесс внутреннего слоя сетчатки.
Поэтому у больных диабетом часто имеет место явления конъюнктивита или вялотекущего увеита, приводящего к появлению задних синехий и симптома узкого зрачка. Этот симптом затрудняет, в ряде случаев, экстракцию катаракты при диабете.
P.S. Данная теория была подтверждена частично Gardner из Пенсильванского Университета, который прислал email с поздравлениями.
Алиева З.А. Султанов М.Ю. Гаджиев Р.В. О возможной pоли анти-оксидантной системы стекловидного тела в задеpжке pазвития диабетической pетинопатии. Офтальмол журнал 1985. 3№, с.22-25
Султанов М.Ю. Гаджиев Р.В. Особенности течения диабетической pетинопатии пpи близоpукости. Вестн. Офтальмол. 1990, т.106, №1, с.11-17
Гаджиев Р.В. Влияние pазмеpа и фоpмы глаза на течение диабетической pетинопатии. Вестн. Офтальмол. 1994, №1 с.5-8
Гаджиев Р.В. Задняя отслойка стекловидного тела в патогенезе диабетической ретинопатии. Офтальмохирургия. № 2. С.14-17.
Гаджиев Р.В. Зависимость между показателями липидного обмена и развитием катаракты у больных сахарным диабетом. Офтальмохирургия 2001, №3, с-53-55.
Р.В. Гаджиев Диабетическая ретинопатия. Баку Изд.Елм, 72 с.
Р.В. Гаджиева «Роль стекловидного тела и сетчатки в патогенезе диабетической ретинопатии» Диссерт на соискание уч степени докт мед наук. Москва 1999.
Поделиться в соц. сетях
Диабетическая ангиопатия
… судьбу и прогноз, трудоспособность и качество жизни больного сахарным диабетом определяют сердечно-сосудистые нарушения.
Диабетическая ангиопатия - генерализованное поражение крупных (макроангиопатия) и мелких (прежде всего капилляров - микроангиопатия) кровеносных сосудов при сахарном диабете; проявляется повреждением стенок сосудов в сочетании с нарушением гемостаза
Патогенез диабетической ангиопатии. В патогенезе диабетической ангиопатии имеют значение следующие патогенные факторы: (1 ) снижение секреции эндотелиального релаксирующего фактора и других факторов, регулирующих тонус сосудов; (2 ) усиленный синтез глюкозаминогликанов и неферментативное гликозилирование белков, липидов и других компонентов сосудистой стенки и, как следствие, нарушение проницаемости и прочности стенки сосуда, развитие в ней иммунопатологических реакций, сужение просвета сосудов, уменьшение площади внутренней поверхности сосудов; (3 ) активация полиольного пути превращения глюкозы вызывает накопление сорбитола и фруктозы в стенках сосудов с изменением осмотическое равновесия в них с последующим развитием отека, сужением просвета микрососудов и углублением в них дистрофических процессов; (4 ) нарушение жирового обмена способствует активизации перекисного окисления липидов, который сопровождается спазмом сосудов; повреждающее действие на эндотелий сосудов оказывает повышение в крови концентрации липопротеинов низкой и очень низкой плотности; (5 ) нарушение азотистого обмена с развитием диабетической диспротеинемии (повышение в сыворотке крови относительного содержания a2-глобулинов, гаптоглобинов, С-реактивного белка и фибриногена) на фоне нарушенной проницаемости сосудов, создает условия для инфильтрации субэндотелиального пространства грубодисперсными белками; (6 ) абсолютный избыток соматотропного гормона, кортизола и катехоламинов обладает прямым сосудоповреждающим действием, активизирует полиольный путь утилизации глюкозы, вызывает стойкий сосудистый спазм и др.
Патогенез нарушения гемостаза при сахарном диабете. В крови повышается концентрация вазоактивных и тромбогенных производных арахидоновой кислоты (простагландинов и тромбоксанов), одновременно снижается содержание веществ, обладающих антиагрегационным и антитромбогенным действием. Развивающаяся при сахарном диабете гиперкатехоламинемия сопровождается стимуляцией агрегации тромбоцитов, синтеза тромбина, фибриногена и других коагулогенных метаболитов. Гипергликемия и диспротеинемия повышают агрегационную способность тромбоцитов и эритроцитов. В результате полиольного отека эритроциты утрачивают способность проходить через капилляры, просвет которых меньше диаметра эритроцитов. Торможение секреции эндотелиального релаксирующего фактора ведет снижению дезагрегантной и нарастанию тромбогенной активности тромбоцитов.
Диабетическая микроангиопатия. Для микроангиопатии характерна триада факторов Сенако-Вирхова: изменения в сосудистой стенке, нарушения системы свертывания крови и замедление кровотока, которые создают условия для микротромбирования. Эти изменения по мере заболевания обнаруживаются на протяжении всего сосудистого русла, оказывая основное влияние на почки, сетчатку глаза, периферические нервы, миокард и кожу приводит к развитию диабетической нефропатии, ретинопатии, нейропатии, кардиопатии, дерматопатии. Наиболее ранними проявлениями диабетических ангиопатий являются сосудистые изменения в нижних конечностях, частота которых колеблется от 30 до 90%.
Ряд авторов считают, что микроангиопатия не является осложнением, а входит в клинический синдром сахарного диабета. При этом основной или начальной формой проявления заболевания некоторые авторы считают нейропатию, которая в свою очередь приводит к развитию ангиопатии. В то же время W.Kane (1990) считает, что нейропатия при диабете является следствием ишемии нерва, то есть результатом поражения vasa nervorum. По его мнению, поражение мелких сосудов (капилляров, vasa vasorum, vasa nervorum) является характерным и патогномичным для диабета. Поражение автономных нервов в свою очередь приводит к нарушению функции сосудов. Параллельно развиваются дегенеративные изменения в периферических нервах, вследствие чего может наступить полное выпадение болевой чувствительности на стопе и голени.
Классификация диабетической микроангиопатии (W.Wagner, 1979): Степень (ишемического поражения нижних конечностей) 0 – без визуальных изменений кожных покровов; степень 1 – поверхностные изъязвления, не распространяющиеся на всю дерму, без признаков воспаления; степень 2 – более глубокие изъязвления, захватывающие прилегающие сухожилия или костную ткань; степень 3 – язвенно-некротический процесс, сопровождается присоединением инфекции с развитием отека, гиперемии, возникновением абсцессов, флегмоны, контактного остеомиелита; степень 4 – гангрена одного пальца и более или гангрена дистального отдела стопы; степень 5 – гангрена большей части стопы или всей стопы.
Диабетическая макроангиопатия. Макроангиопатия - основная причина смерти больных сахарным диабетом. Риск развития этих осложнений у таких пациентов в 2-3 раза превышает таковой в общей популяции. Морфологически диабетическая макроангиопатия представляет собой следствие ускоренного атеросклероза, который при сахарном диабете имеет ряд особенностей: мультисегментарность поражения артерий, более бурное (прогрессирующее) течение, возникновение в молодом возрасте (как у мужчин, так и у женщин), слабый ответ на лечение антитромботическими препаратами, и др. Поражаются в первую очередь коронарные и церебральные артерии, артерии нижних конечностей. Клинические проявления такого атеросклероза (ИБС, цереброваскулярная болезнь и др.) с одной стороны, не являются специфическими осложнениями сахарного диабета, но с другой стороны часто рассматриваются как проявления диабетической макроангиопатии в силу специфики атеросклеротического процесса при сахарном диабете. Помимо атеросклероза, в крупных артериях обнаруживают кальциноз средней оболочки артерий (склероз Менкеберга) и диффузный артериофиброз. Указанные изменения не являются специфическими только для диабета, кроме оссификации бедренной и большеберцовой артерий, которая встречается исключительно у больных сахарным диабетом.
Классификация диабетической макроангиопатии. Стадия 1 компенсации периферического кровообращения: скованность движений по утрам, утомляемость, чувство онемения и «зябкость» в пальцах и стопах, потливость стоп; перемежающаяся хромота через 500-1000 м. Стадия 2а субкомпенсации: острая восприимчивость к холоду, «зябкость» и онемение стоп, изменение ногтевых пластинок (гиперкератоз), бледность кожных покровов, выпадение волос на голенях; потливость, перемежающаяся хромота через 200-500 м. Стадия 2б субкомпенсации: перемежающаяся хромота через 50–200 м; регионарное систолическое давление (РСД) – 75 мм рт. ст.; лодыжечно-плечевой индекс (ЛПИ) 0,65; дефицит регионарного систолперфузионного давления (ДРСПД) 60–65%. Стадия 3а декомпенсации без трофических нарушений: РСД – 41 мм рт. ст. ЛПИ 0,32; ДРСПД – 80–90%; боли в покое, особенно ночью, судороги в икроножных мышцах; парастезии в виде чувства жжения, отчетливый акроцианоз при опускании конечности и восковидная бледность в горизонтальном положении; кожа источена, сухость, шелушение, выражен симптом борозды; отмечена плантарная ишемия; хромота – до 50 м. Стадия 3б декомпенсации с трофическими нарушениями: постоянные боли в конечности; гипостатический отек стоп и голени, тугоподвижность суставов стопы, признаки хронической интоксикации, появляются отдельные некротические язвы на пальцах и стопах трещины пяточной области и подошвы. Стадия 4 гангрены: необратимые большие некротические участки ткани на стопе и голени, гангрена пальцев и стопы, выраженная интоксикация, РСД 29–31 мм рт. ст.; ЛПИ
Источники:
, , , ,
Следующие:
Комментариев пока нет!
Поделитесь своим мнением


 Когда используется микрокоррекция
Когда используется микрокоррекция  Весенний макияж для серо зеленых глаз
Весенний макияж для серо зеленых глаз  Макияж для больших выпученных глаз
Макияж для больших выпученных глаз  Получивший срок глава сахалинского минздрава объявлен в розыск
Получивший срок глава сахалинского минздрава объявлен в розыск  Неполная осложненная катаракта обоих глаз
Неполная осложненная катаракта обоих глаз  Визин инструкция по применению классический
Визин инструкция по применению классический